«С недоношенным ребенком нужно жить без розовых очков». «Лучший детский врач России 2019 года» из Перми рассказал о том, как спасает новорожденных крох
Лучший педиатр страны-2019 работает в Перми. Фото: пресс-служба КДКБ.
— Детишек, появившихся на свет с экстремально низкой массой, с каждым годом становится все больше, — говорит Юрий Курносов, доктор, которого на днях признали лучшим «Детским врачом России 2019 года».
О том, как врачи выхаживают недоношенных малышей, как следят потом за их судьбами, как радуются профессиональным победам и переживают неудачи, мы поговорили с Юрием Владимировичем.
Выхаживают совсем мизерных крох
— Экстремально низкой массой считается вес детей до 999 граммов, — объясняет Юрий Курносов. — От килограмма до 1,499 граммов – это дети с очень низкой массой тела. Такие малыши появляются на свет из-за преждевременных родов, которые происходят из-за проблем со здоровьем матери или ее ребенка. У нас был случай, когда женщина занималась бизнесом — суррогатным материнством, перед этим ее, словно космонавта, обследовали. Ведь родители, которые платили деньги, не взяли бы ребенка с заболеваниями. Все шло идеально, пока на 26 неделе беременности женщина не заболела ОРВИ. Банальная инфекция привела к преждевременным родам и к тому, что оба плода погибли.
Это раньше шансов на полноценную жизнь у таких тяжелых малышей было мало, сейчас врачи научились успешно их выхаживать. Появился опыт и необходимые для этого технологии. Понятно, что родиться глубоко недоношенный ребенок может и у мамочки из краевого центра, и у женщины из небольшой деревни. Информацию о том, что родился маловесный малыш, врачи краевой детской клинической больницы (КДКБ) узнают буквально в режиме он-лайн, используя телемедицинские технологии.
Обсуждение клинического случая с немецкими коллегами. Фото: пресс-служба КДКБ.
Когда подобные роды происходят в крае, неонатологи оказывают помощь в родильном зале, сообщают о пациенте в отделение экстренной консультативной скорой медицинской помощи КДКБ, дистанционно стабилизируют состояние ребенка и решают вопрос по его транспортировке в стационары краевого центра.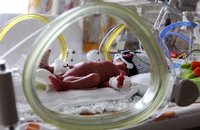 В больницу, где появился такой малыш, приезжает выездная реанимационная бригада и врачи эвакуируют ребенка в Пермь.
В больницу, где появился такой малыш, приезжает выездная реанимационная бригада и врачи эвакуируют ребенка в Пермь.
— В моей практике самый минимальный вес малыша, которого нам удалось выходить, составлял 770 граммов, и эта история запомнилась мне навсегда, — вспоминает Юрий Курносов. – Родился он в 2008 году в Кунгурском роддоме. На ИВЛ мальчик находился около месяца, а всего лежал у нас в реанимации около двух месяцев. Сейчас этот ребенок чувствует себя хорошо, у него нет каких-либо грубых нарушений. Ему уже 12 лет, он ходит в школу и ничем не отличается от сверстников.
За жизнью таких детишек доктора стараются следить, отношение к ним всегда более трепетное.
Зачем в реанимации священники
— Раньше я работал в реанимации новорожденных в перинатальном центре, — рассказывает врач. — Дети там тяжелые, и родители просят прийти священника, чтобы окрестить малыша, а крестным нередко просят быть врача. Я в таких случаях извиняюсь и отказываю, потому что формальным крестным быть не хочу. А вот одним родителям не смог отказать.
В 2011 году в реанимацию поступил ребенок, рожденный в асфиксии тяжелой степени. Юрий Владимирович оказался его лечащим врачом. Малыша успешно пролечили и выписали домой, а в 2013 году его мама снова забеременела. У нее была двойня, но случились преждевременные роды. Один ребеночек был крупный: 1, 490 граммов, второй – 690 граммов.
— Существует синдром обкрадывания, когда одному ребенку достается все, а другому – совсем чуть-чуть, — объясняет Юрия Владимирович. — К сожалению, второй ребеночек погиб. Я был лечащим врачом обоих детей, впоследствии стал крестным Артема по просьбе родителей, сегодня мы продолжаем общаться с этой прекрасной семьей.
Почему ОРВИ может привести к летальному исходу
У недоношенных детей все внутренние органы незрелые. После преждевременных родов развитие малыша происходит не в матке, а в кювезе. Когда ситуация стабилизируется, малыша переводят в отделение патологии новорожденных и он проходит там лечение до выписки.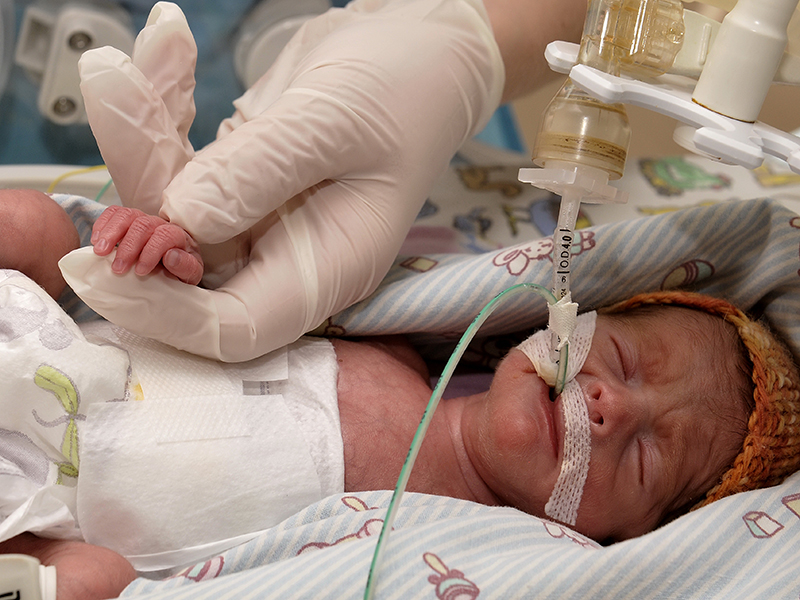 Дома его наблюдает участковый педиатр.
Дома его наблюдает участковый педиатр.
— Болезни у маловесных детей протекают достаточно серьезно и следующий этап, когда нам приходится наблюдать наших маловесных малышей – это когда они заболевают, — говорит педиатр. – Любая ОРВИ у детей, родившихся с экстремально низким весом, может быть фатальной, поэтому нередко таких детей снова госпитализируют в педиатрическое отделение нашего стационара.
Снова наблюдать малышей врачам приходится, когда они заболевают. Фото: пресс-служба КДКБ.
Однако вирусных инфекций у маловесных младенцев стоит серьезно опасаться до трех лет жизни, потом болезни протекают не столь критично.
Как дома ухаживать за недоношенным младенцем
Уход ничем существенно не отличается: кормление вовремя, витамин D3, прикорм. Но следует помнить, что недоношенные дети чаще подвержены анемии.
— Есть даже такой термин – анемия недоношенного ребенка, — объясняет лучший педиатр страны. — И если ребенок поздно начинает получать мясной прикорм, то у него может снижаться количество гемоглобина, который является переносчиком кислорода, и начинают страдать все ткани организма и, прежде всего, нервная система. Поэтому врачу-педиатру, который наблюдает за малышом, стоит быть более внимательным к этому вопросу. А маме следует вовремя сдавать анализы с ребенком и проходить назначенное лечение. В тяжелых случаях такие дети тоже попадают к нам для переливания препаратов крови.
Большинство пациентов КДКБ – это детишки из различных районов Пермского края.
— Наши врачи-педиатры всегда предупреждают мам, что в первые полгода ребенка нельзя парить в бане, — говорит Юрий Курносов. — Высокая температура может привести к разрыву сосудов головного мозга и в дальнейшем малыш может остаться инвалидом.
Еще одно опасение может вызвать подъем температуры у таких детей во время болезни. По критериям ВОЗ температура, которую необходимо сбивать – это 38,5 С. Но у недоношенных младенцев необходимо снижать 38 С и даже 37, 5 С.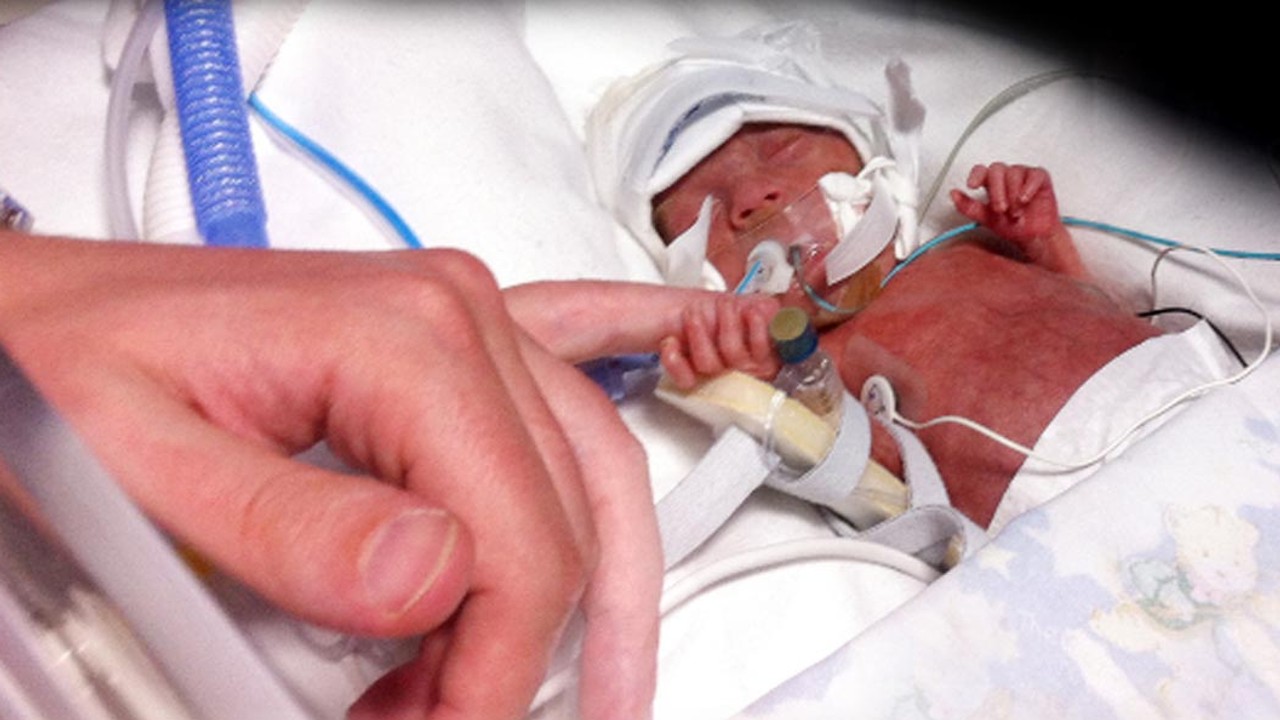
Когда помочь не удается
— К сожалению, нам не всегда удается спасать наших маленьких пациентов, поэтому вопрос, как я это переживаю, очень сложный, — говорит Юрий Владимирович. — Иногда к нам поступают дети с однозначно неблагоприятным прогнозом. Бывают случаи, когда болезнь победить не удается, несмотря на все наши усилия. Конечно, становится горько и обидно, что не смогли помочь.
Юрий Курносов всегда говорит родителям правду о здоровье их ребенка. Фото: личный архив.
Родителям о случившемся всегда говорят лечащие врачи, которые работали с этим ребенком.
— Я с самого начала ничего не скрываю от родителей, чтобы потом не было недоразумений — объясняет доктор. — Я за то, чтобы мать и отец владели всей информацией, не смотря на то, хорошая она, или плохая. С глубоко недоношенным ребенком нужно жить без розовых очков.
В 2019 году администрация КДКБ выдвинула кандидатуру Юрия Курносова на краевой этап конкурса «Врач года» в номинации «Лучший анестезиолог-реаниматолог». И он победил. Чуть позже доктор решил попробовать свои силы на Всероссийском конкурсе, который проводится в рамках Конгресса педиатров России.
— Жизни спасенные есть, отзывы позитивные, навыки есть, поэтому и решил участвовать, — улыбается Юрий Владимирович. — Жюри обобщило весь мой опыт работы, сравнило его с результатами коллег из других регионов, и феврале прислало письмо на электронную почту: «Вы стали лауреатом, приезжайте в Москву на торжественное мероприятие и награждение!»
Юрий Владимирович c наградой в номинации «Лучший анестезиолог-реаниматолог 2019». Фото: пресс-служба КДКБ.
ЧИТАЙТЕ ТАКЖЕ:
Доктора из Перми назвали лучшим «Детским врачом 2019 года»
Юрий Курносов работает в Пермской краевой детской клинической больнице (Подробнее…)
истории о детях с экстремально низким весом
Каждый год 15 миллионов младенцев в мире рождаются раньше срока.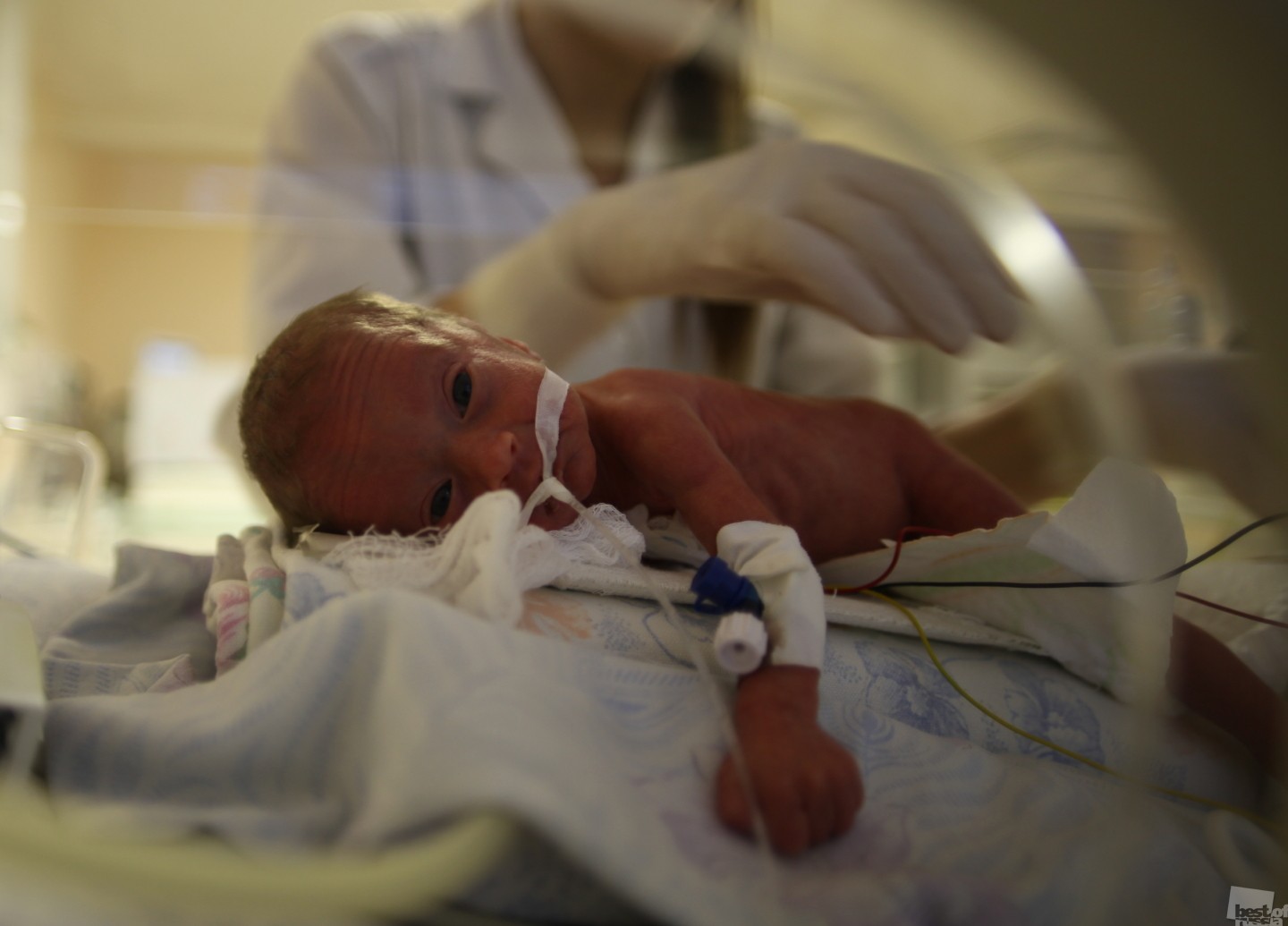 Более 100 000 из них — в России. В нашей стране детей с экстремально низким весом — от 500 до 1000 граммов — начали выхаживать только в последние пять лет. В нашем городе этим занимаются в Кемеровском областном клиническом перинатальном центре им. Л.А. Решетовой. По данным на 2017 год, 80% таких малышей удаётся спасти.
Более 100 000 из них — в России. В нашей стране детей с экстремально низким весом — от 500 до 1000 граммов — начали выхаживать только в последние пять лет. В нашем городе этим занимаются в Кемеровском областном клиническом перинатальном центре им. Л.А. Решетовой. По данным на 2017 год, 80% таких малышей удаётся спасти.
Родители детей с экстремально низким весом рассказали «Газете Кемерова», через что им пришлось пройти.
Фото: Александр Патрин / «Газета Кемерова»
«Открыл глаза и вцепился в мой мизинец»
Елена и Станислав Путилины
Сын Слава родился с весом 650 граммов на 26 неделе. Сейчас ему 1 год и 8 месяцев, он развивается наравне со сверстниками.
Елена: Слава — наш первый и такой долгожданный ребёнок. Мы со Станиславом вместе восемь лет. Все эти годы мы мечтали о малыше. Я забеременела после попытки ЭКО. Мне на тот момент было 36 лет, а мужу — 49.
На сохранение меня положили уже в 12 недель. Своего ребёнка я чувствовала и переживала за него. Единственное, я почему-то ждала девочку. А муж был уверен, что у нас мальчик.
У меня начались проблемы с артериальным давлением. Доктор смотрел меня каждый день. Слушал, бьётся ли сердце ребёнка внутри меня. Каждый раз у меня всё замирало: жив ли сын? Из-за высокого давления малышу не поступали через пуповину кислород и питание. Но он всё равно цеплялся за эту жизнь.
Сын родился на 26 неделе. Все дети появляются на свет с криком. Я услышала только слова врача: «Мальчик. Живой!» Вес при рождении составил 650 граммов.
После родов мне сказали: «Нужно срочно дать имя ребёнку». Считается, что так больше шансов, что он выживет. А мы ещё не знали, как назовём малыша — шесть месяцев только прошло. Я сразу же позвонила мужу, он в этот момент из Прокопьевска мчался в Кемерово. Ответил, не задумываясь: «Слава»… Его так мама в детстве хотела назвать. Но когда имя вносили в свидетельство о рождении, ошиблась. Поэтому все близкие и друзья его звали Славой, хотя по паспорту он Станислав.
Ответил, не задумываясь: «Слава»… Его так мама в детстве хотела назвать. Но когда имя вносили в свидетельство о рождении, ошиблась. Поэтому все близкие и друзья его звали Славой, хотя по паспорту он Станислав.
Муж приезжал к нам в стационар каждые три дня. Постоянно навещал нашего малыша в реанимации, а потом в отделении патологии новорожденных. Каждый день он мне говорил: «Лена, всё будет хорошо».
В первый раз я пришла в реанимацию к сыну. Он лежал в кувезе весь прозрачный, хрупкий. 650 граммов. Лёгкие сами не открылись. Я тогда не знала, как ребёнок мой с этим будет дальше жить. Мне было страшно. Поддерживал муж и, конечно, врачи. Надеялась я и на божью помощь — в первую неделю жизни мы окрестили сына.
Недоношенные дети — это чуть более 80% пациентов отделения реанимации, в том числе это пациенты с экстремально низкой массой тела (ЭНМТ). За 2016 год здесь прошли лечение 66 детей с ЭНМТ (менее 1000 граммов). 80 детей с очень низкой массой тела (от 1000 до 1500 граммов). И 275 с низкой (от 1500 до 2500). Минимальный вес малышей, которых удалось выходить — 480–490 граммов.
По данным Кемеровского перинатального центра
Станислав: Для родителей главное — верить. После родов нас предупредили о возможных рисках. Это могло быть ДЦП, слепота, глухота… Но когда я увидел Славу в первый раз, то сразу понял — всё будет нормально. Как? Он глазенки свои открыл и вцепился в мой мизинец. Низкий отцовский поклон всем врачам перинатального центра. Они тоже верили в нашего сына!
Елена: Я впервые взяла сына на руки, когда ему исполнилось 1,5 месяца. Всё это время он был на кислороде. Сначала в маске, потом трубочка, ведущая к баллону, лежала у его лица. Без неё мой мальчик переставал дышать. Помню, как обняла малыша впервые. Мне казалось, он такой большой. Не 650 граммов.
Мне казалось, он такой большой. Не 650 граммов.
В перинатальном центре мы провели три месяца. За это время Слава дважды побывал в реанимации. Мы столько пережили! Но с каждым днем ему становилось лучше. Перед выпиской малыш набрал три килограмма.
Сейчас Слава нас каждый день радует. Пополз, пошёл, сказал первое слово… Кстати, у нас это было не «мама» и не «папа», а «баба». Слава успел познакомиться с бабушкой, почувствовать её любовь и тепло. Когда малышу исполнилось полгода, её не стало. Может быть, сейчас она оберегает его.
Станислав: Сын уже нагнал своих сверстников по весу и по росту, бегает, играет и вовсю уже говорит. Когда мы рассказываем, что он родился с весом 650 граммов, люди смотрят с удивлением. Они не понимают, как такое возможно. Это чудо!
При перинатальном центре работает детская консультативная поликлиника. Одно из приоритетных направлений в её работе — наблюдение за недоношенными детьми с экстремально низкой и низкой массой тела. В поликлинике их принимают врачи 10 различных специальностей. Организовано реабилитационное направление, дневной стационар неврологического профиля. Специалисты центра разработали систему грудничкового плавания. В поликлинике действует психологическое сопровождение семей.
По данным Кемеровского перианатального центра
«Не плакала, чтобы молоко сохранить»
Мария и Петр Ивановы*
Сын Саша родился на 29 неделе с весом 850 граммов. Сейчас ему восемь месяцев, он набрал вес до 7,5 килограммов.
— Мне 33 года. Замуж я вышла в 30. Беременность была желанная, мы с мужем готовились к ней — все проблемы материальные решили, обследовались. Как только перестали предохраняться, я забеременела. Всё получилось быстрее, чем мы думали.
Но радоваться было рано. Уже на четвертую неделю я попала в больницу с угрозой выкидыша. У меня было кровотечение. Спустя несколько дней после выписки меня поместили в стационар снова. Мне казалось, что это страшный сон. Все эти минуты ожидания, УЗИ и страх, что случился выкидыш. Не знаю, как мы это выдержали.
У меня было кровотечение. Спустя несколько дней после выписки меня поместили в стационар снова. Мне казалось, что это страшный сон. Все эти минуты ожидания, УЗИ и страх, что случился выкидыш. Не знаю, как мы это выдержали.
Ребёнка я полюбила ещё до того, как он впервые пошевелился во мне. Мы так боялись за его жизнь. Поэтому ещё до рождения разговаривали с ним. Когда в больнице лежала, каждый день живот гладила: «Всё будет хорошо, не бойся».
На 20 неделе у меня поднялось высокое давление. Гинеколог сказала, что это плохо для ребёнка. Мне предложили лечь на сохранение. В больнице поставили преэклампсию – это осложнение беременности, которое вызывает гипертонию и лечится только родоразрешением. Меня предупредили: могут быть преждевременные роды.
Я доносила малыша до 29 недель. Уже читала, что в перинатальном центре выхаживают малышей, которые рождаются и на 26 неделе. У меня была надежда. Когда у меня началась отслойка плаценты, в стационаре вызвали скорую помощь и привезли меня в перинатальный центр.
Ждать было нельзя. Мне сделали кесарево сечение. Саша появился на свет и закричал. Я заплакала от счастья. Живой! Разглядеть его не могла — у меня плохое зрение, в линзах и очках на операцию нельзя. Даже силуэт не видела. Мне сказали, что у него балл хороший — 7 из 10. Вес 850 граммов, рост — 34 сантиметра. Маленький, но здоровый.
В Кемерове за последние пять лет смертность детей с экстремальной массой тела снизилась в четыре раза. Это стало возможным благодаря использованию в отделении современного оборудования, новейших технологий, методов развивающего ухода и непрерывному обучению персонала.
По данным Кемеровского перинатального центра
Мы увиделись только спустя сутки. Всё это время я гадала — какой он? Даже по тетрадным клеткам замерила, сколько это – 34 сантиметра. Казалось, что это так мало. Когда шла в палату к малышу, коленки дрожали. Так волновалась.
Всё это время я гадала — какой он? Даже по тетрадным клеткам замерила, сколько это – 34 сантиметра. Казалось, что это так мало. Когда шла в палату к малышу, коленки дрожали. Так волновалась.
Саша был такой беззащитный в этих проводочках. Крохотный. У меня сердце сжалось. Я привыкала к материнству не сразу, но уже любила его. Другие женщины спокойно рожают, с первых минут жизни нянчат малыша. А мы виделись раз в три часа. Да и роды сами стали для меня неожиданностью — даже в декрет не успела уйти.
Мне хотелось плакать, но я себя сдерживала. Слезами горю не поможешь. Нужно было оставаться спокойной, чтобы сохранить молоко. Ребёнок маленький, недоношенный, ему надо поправляться. Поэтому я изо всех сил думала о хорошем. Верила, что всё наладится. Чтобы Сашка тоже чувствовал, что я верю в него.
В первый раз я его обняла через две недели. Страшно было к нему прикасаться. Маленький, хрупкий. Его как раз взвешивали, он плакал, а когда прижался ко мне — успокоился. «Что, маму узнал?» — засмеялась медсестра. Я была счастлива.
Муж тоже справился. Меня предупреждали, что некоторые папы и от здоровых детей в обморок падают. Но мой меня не подвёл.
Сейчас Сашка подрос, набрал вес, перегнал других малышей. Уже головку держит, смеётся. Кстати, в первый раз он улыбнулся ещё в реанимации. Этот позитивный подход к жизни и спокойствие передались ему от меня.
Ольга Крючкова, заведующая детской реанимацией:
— После рождения недоношенные дети, которым с родильного зала требуется проведение реанимационных мероприятий, поступают в отделение реанимации новорожденных. В отделении дети выхаживаются в современных кувезах с сервоконтролем, что позволяет поддерживать постоянно-необходимую температуру и влажность воздуха индивидуально для каждого малыша. Используются укладки — «гнезда», «позиционеры», кувезы накрываются темными чехлами — все это позволяет приблизить условия к внутриутробным./GettyImages-103919278-56a766df3df78cf772959698.jpg)
Так же в отделении уже не первый год мы стремимся использовать неинвазивные методы искусственной вентиляции легких, начиная с родильного зала. Это более щадящий метод при тяжелой дыхательной недостаточности.
Пациентов кормят сцеженным грудным молоком. Уже в родильном зале молозиво закладывают за щечку ребенка. В дальнейшем, мамы обучаются уходу за недоношенным малышом, сцеживанию молока и кормлению. Дети с экстремально низкой массой тела и очень низкой массой тела получают пищу через желудочный зонд, в том числе, капельно. Но с ростом и развитием недоношенные малыши уже не отличаются от детей, рожденных в срок.
«Мой килограммовый мальчик»
Алёна и Виталий Осиповы
Сын и дочь появились на свет на 29 неделе. Вес Маргариты — 1 килограмм и 280 граммов, Арсения — 920 граммов. Сейчас им 1 год и 2 месяца.
Алёна: Мы с мужем очень хотели ребёнка и долго готовились к его появлению. Ходили в центр по планированию беременности, сдавали анализы. Семья у нас молодая, прогнозы были только благоприятные.
Двойня стала для нас неожиданностью. Как мы обрадовались! Ещё и оказалось, что это мальчик и девочка. Я с детства знала, что назову дочь Маргаритой. А имя сыну мы с мужем выбрали вместе: Арсений, Сенька…
Сначала я малышей не различала. Мне на первом УЗИ сказали, что один из них лежит сверху, а второй снизу, вот и всё. Они часто меняли своё положение в утробе, путали меня (улыбается). На поздних сроках я уже чувствовала, где Рита, а где Сеня. Кто из них толкается, а кто ведёт себя спокойнее.
Врачи говорили, что с родами всё будет непросто. У дочери вес был больше, и кровоток к ней лучше поступал. А сын хуже набирал вес, у него была гипоксия. Он меньше двигался. Я очень переживала за него.
На 28 неделе я пошла за больничным листом — оформляла декрет. Чувствовала себя прекрасно. На приёме мне измерили давление: оказалось, 150 на 98. Немедленно вызвали скорую и доставили меня в перинатальный центр.
Чувствовала себя прекрасно. На приёме мне измерили давление: оказалось, 150 на 98. Немедленно вызвали скорую и доставили меня в перинатальный центр.
Беременность вызвала осложнение. Двойная нагрузка, разнополые дети. Могло быть отторжение плода. У меня постоянно поднималось давление. Врачи собрали консилиум, чтобы решить: рожать мне сейчас или подождать ещё неделю. Больше 30 недель тянуть было нельзя: один из малышей мог погибнуть. Мы решили сохранить беременность только на семь дней. Я полностью доверилась специалистам.
В назначенный день мне сделали кесарево сечение. У Маргариты при рождении был вес 1 килограммов 280 граммов и рост 37 сантиметров. У Арсения — 920 граммов и 33 сантиметра. Когда мне об этом сказали, я толком не поняла ничего. Пока не увидишь – не узнаешь.
Нас положили в реанимацию. Я была в родильном отделении, а мои дети — этажом выше. Помню, как проснулась после кесарева, а их рядом нет. Мне как любой маме хотелось увидеть своих малышей. Но мне в первые сутки их не показали — нельзя было волноваться, давление держалось.
На следующий день меня повели к детям. Первым я увидела Арсения. Он лежал в кувезе — в тёплых носках и шапочке, весь окутанный проводками. Его толком не было видно — 920 граммов. Крошечные ручки, ножки… Как будто инопланетянин. Меня это потрясло. Так я и замерла на месте.
Медсестра спросила: «Как назовём?» «Арсений Витальевич». Она обняла меня: «Ничего, и не таких выхаживали!» И я успокоилась. Зачем плакать? Он живой. Мой килограммовый мальчик. Маленький, как пакет молока.
Потом я пошла к дочери. Она родилась более крепкой, чем Сенька. Но тоже маленькой: ничего не разглядишь. Дюймовочка!
Каждые три часа я возвращалась к детям, кормила их своим молоком. Самое сложное — дождаться следующей встречи.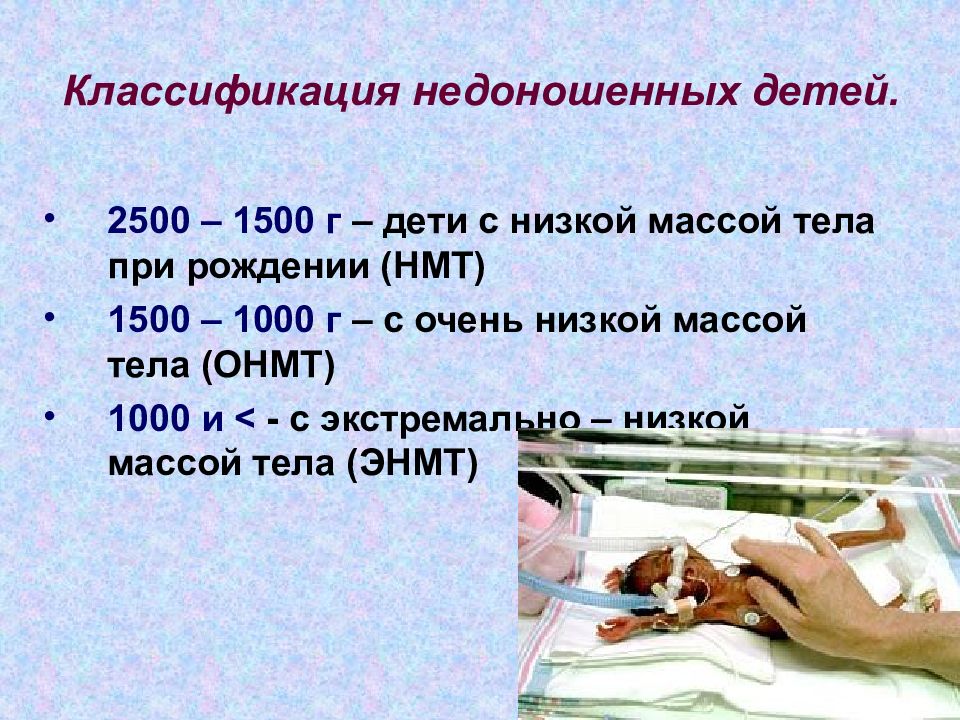 Другие матери между кормлениями нянчат своих детей. А я ждала и думала: «За что это мне?» До этого я в бога не верила так, чтобы в церковь ходить. После родов сразу же выучила «Отче наш». Читала молитву на ночь, пока не засну, потом днём… Постоянно просила: неважно, какие они будут, главное, чтобы выздоровели.
Другие матери между кормлениями нянчат своих детей. А я ждала и думала: «За что это мне?» До этого я в бога не верила так, чтобы в церковь ходить. После родов сразу же выучила «Отче наш». Читала молитву на ночь, пока не засну, потом днём… Постоянно просила: неважно, какие они будут, главное, чтобы выздоровели.
Страшно было к малышам прикасаться. Дышать даже на них боялась. Хотя доктора говорили, что это для детей хорошо — они маму чувствуют.
Арсений провёл в реанимации 2,5 месяца, а Маргарита — всего неделю. Как только она начала сама дышать, нас положили вместе. Мне стало легче ждать сына. И я уже осознала, что я мама — кормила малышку, прижимала к себе.
Всё это время меня поддерживал муж, родители, брат. Виталий приходил к малышам в реанимацию. Я переживала, готовила его, мол, там не розовощёкие карапузы лежат. Но он не испугался. Мы знали, что со всем справимся.
Сейчас дети подросли. Мы почти от всех болячек уже избавились. У Арсения была тугоухость, ретинопатия, полиэксплазия… Сейчас нас беспокоит только маленький вес. А Маргарита сразу же была здоровенькой. С ней легко — она даже бутылочку при кормлении сама держала.
Дети уже научились говорить, по развитию догнали своих сверстников. Они вовремя начали садиться, ходить… Я горжусь ими и не жалею, что они появились на свет раньше.
Родители благодарят заведующую реанимацией Ольгу Крючкову, неонатолога Ксению Лангофер, врача отделения патологии новорожденных Наталью Лылову, акушера-гинеколога Оксану Орлову, заведующую поликлиникой Инессу Максименко, педиатров Елену Кондратьеву и Наталью Могильную, врача-невролога Ирину Тюнину, офтальмолога Инну Анохину и всех сотрудников Кемеровского перинатального центра.
Недоношенные малыши ставят новые рекорды | 74.ru
Само отделение реанимации новорожденных клиники ЮУГМУ – достаточно молодое, оно организовано 8 октября 2012 года, но в нем собраны профессионалы своего дела, которые стояли у истоков развития этой службы, поэтому развивалось оно очень быстро. «Сегодня мы работаем на самых современных технологиях неинвазивной респираторной поддержки, которая позволяет мелковесным детям минимально находиться на поддержке и переходить на самостоятельное дыхание, что позволяет избежать грозных осложнений, – поясняет заведующая отделением ОриИТ Клиники ЮУГМУ Оксана Альмухаметова. – Одно из наших преимуществ – это сцеженное грудное молоко. С первых минут мы разговариваем с мамой о том, что она нам нужна как помощница в выхаживании малыша. Это помогает им, во-первых, отвлечься от самой проблемы, дает понимание, что реанимация у нас – на жизнь, на надежду, на успех. Даже первыми капельками молозива мы смачиваем губки малыша, и первое, что он начинает кушать, это сцеженное грудное молоко».
«Сегодня мы работаем на самых современных технологиях неинвазивной респираторной поддержки, которая позволяет мелковесным детям минимально находиться на поддержке и переходить на самостоятельное дыхание, что позволяет избежать грозных осложнений, – поясняет заведующая отделением ОриИТ Клиники ЮУГМУ Оксана Альмухаметова. – Одно из наших преимуществ – это сцеженное грудное молоко. С первых минут мы разговариваем с мамой о том, что она нам нужна как помощница в выхаживании малыша. Это помогает им, во-первых, отвлечься от самой проблемы, дает понимание, что реанимация у нас – на жизнь, на надежду, на успех. Даже первыми капельками молозива мы смачиваем губки малыша, и первое, что он начинает кушать, это сцеженное грудное молоко».
По словам Оксаны Николаевны, дети с очень низкой и экстремально низкой массой тела в 25-26 недель – это неизведанная вселенная, и никто не знает, как их кормить и чем, а молоко мамы соответствует гестационному возрасту ребенка по всем показателям. Если ребенок не получает грудное молоко, то может развиться такое осложнение, как остеопения – разряженное состояние костной ткани. В смесях нет достаточного количества кальция, фосфора, магния, которое должно усваиваться ребенком, это может быть только в грудном молоке. «Благодаря нашей лаборатории мы контролируем состояние ребенка, чтобы поймать состояние, когда его можно скорректировать, – добавляет завотделением. – Из 20 детей, которые сейчас находятся в отделении, все дети недоношенные, из них четверо – с экстремально низкой массой тела, шестеро – с очень низкой массой тела, трое находятся на назальном сипапе и только один на ИВЛ, остальные – на самостоятельном дыхании. Раньше такого, конечно, не было. К нам попадают женщины с самой тяжелой патологией, и спасибо акушерам-гинекологам, которые их ведут, своевременно оказывают помощь, профилактически назначают стероиды, чтобы дети рождались с более зрелыми легкими, и начиная с подготовительного периода, затем в родзале и далее в отделении мы стараемся, чтобы у наших деток потом было хорошее качество жизни».
Как это работает. Выхаживание недоношенных детей в Воронеже. Последние свежие новости Воронежа и области
В Воронежском перинатальном центре в седьмой раз отметили День белых лепестков, приуроченный к Международному дню недоношенных детей – 17 ноября. В перинатальном центре раньше срока рождается около 400 младенцев в год – это более 62% всех недоношенных детей в регионе. О том, как выхаживают «торопыжек», рассказали специалисты перинатального центра.
Каких новорожденных считают недоношенными?
В норме беременность длится 38-40 недель. Недоношенными считаются дети, рожденные на сроке от 22-й недели до окончания 37-й. В 2012 году Россия перешла на критерии живорожденности, утвержденные Всемирной организацией здравоохранения. По этим параметрам недоношенный новорожденный ребенок весит не менее 500 г. Если его масса еще ниже, он считается плодом.
– Дети, рожденные раньше срока, делятся на несколько групп: с массой при рождении менее килограмма (экстремально низкая масса тела), от 1 до 1,5 кг (очень низкая масса тела) и более 1,5 кг (низкая масса тела). Мощная реанимация позволяет нам выхаживать детей начиная с 500 г, – рассказал заместитель главного врача по акушерству и гинекологии Воронежского перинатального центра Сергей Хоц.
Каждый год в перинатальном центре выхаживают около сотни малышей массой меньше килограмма, а всего за восемь лет работы центра их родилось около 600.
В чем причина преждевременных родов?
Причин много: это могут быть и стресс, и гормональные нарушения, и проблемы с плацентой, и внутриутробная инфекция.
– К сожалению, не только в Воронежской области, но и в целом в России количество преждевременных родов не снижается. Это проблема мирового уровня: в мире роды раньше срока составляют 5-10%. Во время беременности растет нагрузка на организм мамы, обостряются все хронические заболевания сердечно-сосудистой системы, почек, эндокринной системы. Поэтому хотелось бы пожелать будущим родителям во время планирования беременности пройти тщательное обследование на так называемые дремлющие инфекции и соматические патологии, – сказал Сергей Хоц.
Поэтому хотелось бы пожелать будущим родителям во время планирования беременности пройти тщательное обследование на так называемые дремлющие инфекции и соматические патологии, – сказал Сергей Хоц.
Эксперты отметили: тезис о том, что недоношенные младенцы рождаются чаще в неблагополучных семьях, неверен. Такое может, наоборот, произойти в благополучной семье, где родители очень ждут ребенка и во время беременности у будущей матери высока тревожность.
Чем дети, рожденные раньше срока, отличаются от обычных новорожденных?
Есть внешние признаки: рост и вес ниже нормы, голова выглядит более крупной по отношению к туловищу, пупок низко расположен, открыт родничок на затылке, не развиты ногти, тонкая кожа. Но главная проблема – незрелость всех органов и систем. Недоношенные дети хуже удерживают тепло, у них пониженный мышечный тонус, могут быть проблемы с дыханием, отсутствует или слабо выражен сосательный рефлекс.
Как выхаживают недоношенных малышей?
Если у новорожденного есть проблемы с дыханием, его направляют в отделение реанимации и интенсивной терапии. Малыш помещается в высокотехнологичный кювез, где с максимальной точностью воссоздается внутриутробная среда: поддерживаются определенная температура и влажность, есть возможность дополнительной дотации кислорода. Кювезы оборудованы аппаратами искусственного дыхания и даже весами, чтобы взвешивать малыша можно было, не вынимая его лишний раз и не тревожа.
Новорожденных оберегают от стресса, поэтому в отделении реанимации соблюдается режим тишины, здесь нельзя ходить на каблуках, запрещен яркий свет.
– Близнецов, брата и сестру весом по 800 г, мы поместили в один кювез: они чувствуют присутствие друг друга, и это помогает им выживать. Родились они в срок 24 недели с весом 700 г. Мальчик дышит самостоятельно, девочка – пока с помощью аппарата искусственной вентиляции легких (ИВЛ). Малыши в сознании, неврологических отклонений на данный момент нет. У них есть все шансы на полноценную жизнь, но они должны пройти все этапы развития. Просто в данном случае это происходит не внутриутробно, – рассказал заведующий отделением реанимации новорожденных перинатального центра Константин Паничев.
Малыши в сознании, неврологических отклонений на данный момент нет. У них есть все шансы на полноценную жизнь, но они должны пройти все этапы развития. Просто в данном случае это происходит не внутриутробно, – рассказал заведующий отделением реанимации новорожденных перинатального центра Константин Паничев.
Важная часть выхаживания недоношенных детей – развивающий уход. Малыши лежат в так называемых гнездах, на младенцах – теплые шапочки и носочки из чистой шерсти, которые вяжут как мамы, так и добровольные помощники. Помимо крошечных одежек, для младенцев вяжут игрушки – осьминожек с длинными щупальцами, морковку с ботвой. Как выяснилось, такие предметы тоже помогают воссоздавать внутриутробную среду: сжимая в ручках все эти веревочки, младенцы как будто перебирают пуповину и чувствуют себя спокойнее, натуральная шерсть активизирует рецепторы и улучшает кровообращение.
Если нет признаков течения инфекционного процесса и малыш перестает нуждаться в дотации кислорода, его переводят из реанимации на второй этап выхаживания. Там малыши также лежат в кювезах, но уже не оборудованных аппаратами ИВЛ. Однако там поддерживаются нужные температура и влажность. Затем ребенка отправляют в палату совместного пребывания с мамой.
Как кормят недоношенных детей?
Лучшее питание для всех младенцев – грудное материнское молоко. Оно содержит все необходимые новорожденному питательные вещества в легкоусвояемой форме и антитела, защищающие от инфекций. Мамы сцеживают молоко, и младенцев в реанимации кормят им через специальные маленькие соски. При необходимости молоко обогащают микроэлементами. Также дети могут получать дополнительное питание через зонд или внутривенно.
Пускают ли мам в реанимацию?
Родители могут в любое время навещать детей в реанимации, но обычно их просят согласовывать время посещений, чтобы оно не совпало с процедурами.
В каждой палате стоит кресло, на которое мама может сесть и положить ребенка на грудь, кожей к коже. Этот метод под названием «кенгуру» укрепляет связь матери и ребенка, успокаивает малыша и помогает ему лучше развиваться.
Ольга каждое утро провожает в школу старшего ребенка и спешит в перинатальный центр к своей дочке Стефании. Малышка родилась с весом 875 г, но со дня рождения – 3 октября – фактически удвоила вес. Ее уже перевели на второй этап выхаживания.
– Тактильный контакт очень важен. Так говорят врачи, но я и сама вижу, что ребенок совсем по-другому себя ведет, когда к ней прикасаешься. Дочка берет меня за руку, улыбается. Она чувствует даже эмоциональное состояние, поэтому в плохом настроении к ней приходить нельзя, – рассказала Ольга.
Какие осложнения здоровья грозят недоношенным детям?
Существует целая группа особых болезней недоношенных детей. Это может быть анемия, рахит, остеопения – заболевания, не характерные для обычных новорожденных.
– Например, откуда берется анемия? Закладка железа в печени младенца происходит в третьем триместре от мамы, а если он родился раньше, у него этого депо нет. Остеопения – метаболическая болезнь костей, потому что в них у недоношенных детей мало кальция и фосфора. Недоношенность является и фактором риска развития неврологических нарушений. Возможны хронические заболевания легких, серьезные проблемы со зрением. Но создание условий внутриутробной среды для «торопыжек» и специальная терапия позволяют вести профилактику и не допускать развития болезней. К счастью, технологии выхаживания и, соответственно, прогнозы недоношенных малышей с каждым годом улучшаются, и большинство детей, рожденных раньше срока, идут в школу вместе со своими сверстниками, – рассказала главный неонатолог Воронежской области Людмила Ипполитова.
Чему учат родителей «торопыжек»?
Школу для таких родителей открыли в 2018 году. Врачи и медсестры подробно рассказывают матерям и отцам о состоянии их детей, о терапии, которую они получают, о тонкостях выхаживания и реабилитации, о грудном вскармливании. Мамы делятся своими счастливыми историями на сайте торопыжки.36 и поддерживают родителей, которые находятся в начале этого пути.
Врачи и медсестры подробно рассказывают матерям и отцам о состоянии их детей, о терапии, которую они получают, о тонкостях выхаживания и реабилитации, о грудном вскармливании. Мамы делятся своими счастливыми историями на сайте торопыжки.36 и поддерживают родителей, которые находятся в начале этого пути.
– Родители, которые прошли эту школу, более спокойны, они становятся одной командой с медперсоналом и помогают специалистам выхаживать своих детей на всех этапах. Сначала решается вопрос жизни и смерти, потом – качества жизни. Хотя школу мы официально создали в прошлом году, занятия проводим уже около трех лет и обратили внимание, что за это время количество разводов в семьях недоношенных детей сократилось в три раза. Ведь рождение такого малыша – это большая физическая и моральная нагрузка, и часто папа уходит из семьи, не выдержав этого груза. А тут многие папы приходят на занятия даже без мам, давая им отдохнуть, и спрашивают, чем могут помочь. Когда мы стали проводить такие занятия еще и в палате патологий, куда женщины поступают с угрозой прерывания беременности, то заметили, что преждевременных родов стало меньше: будущая мама получила информацию, успокоилась, и беременность сохранилась, – рассказала Людмила Ипполитова.
Истории о детях, которых выходили в перинатальном центре
Три года назад у Натальи родилась тройня. Стефания, Вероника и Арина. Одна девочка весила 1,8 кг, две – по 1,4 кг.
– Их выхаживали месяц, они хорошо набирали вес. Особое внимание уделяли еще и потому, что это тройня. Сейчас девочкам три года, никаких проблем со здоровьем у них нет, – поделилась Наталья.
Дочка Марины и Сергея родилась на 25-й неделе и на тот момент была самым маленьким новорожденным перинатального центра: весила всего 550 г.
– У нее было кровоизлияние в мозг, неврологические проблемы. С такими диагнозами выживают лишь 25% детей. Но через месяц, проведенный в реанимации, состояние дочки стабилизировалось, а через два она начала дышать самостоятельно. В два года ее сняли с учета у невролога, – рассказала мать.
В два года ее сняли с учета у невролога, – рассказала мать.
Сергей первым увидел дочь через 20 минут после родов, в это время Марина была еще под наркозом после операции.
– Было страшно! – признался он. – Но врачи молодцы, все время морально нас поддерживали. Через два месяца я впервые взял дочку на руки.
В год «самая маленькая девочка» весила всего 7 кг. Сейчас ей пять лет, она ходит в садик и, как говорит мама, уже даже не самая маленькая в группе.
– Дочка посещает логопедический детсад. У нее хорошо идет английский. Но сейчас идет подготовка к школе, врачи посоветовали не перенапрягать дополнительными занятиями. А в будущем планируем записаться на борьбу: девочка должна уметь постоять за себя! – рассказала Марина.
Анастасия увидела сына лишь на третьи сутки после рождения, когда его состояние немного улучшилось. Малыш родился весом 1650 г, ростом 48 см, сам не дышал.
– Никаких прогнозов врачи не давали, надо было просто ждать. Я сцеживала молоко, кормили начиная с 2 мл – сначала через зонд, потом сам научился. Месяц мы жили в состоянии неизвестности. Выписали Федора в возрасте полутора месяцев с весом 3 кг. Сейчас ему пять лет. Он занимается танцами. Не все пока получается, но он очень старается. Ему нравятся музыка и общение с детьми. На праздник белых лепестков приходим каждый год, переписываемся, с кем вместе лежали, общаемся с врачами.
У Лили сложно протекала беременность, а потом наступили преждевременные роды.
Лиля:
– Я сама работаю в перинатальном центре и знаю, что нашим специалистам можно довериться. Но все равно переживала сильно. Дочь родилась в начале 32-й недели, вес 1660 г. Пять дней провела в реанимации, дышала с помощью аппарата ИВЛ, но благодаря нашим специалистам все обошлось. Перевели на второй этап выхаживания, мы начали набирать вес на грудном вскармливании и выписались с 2200 г. Сейчас Латике год, она очень любознательная, все ей интересно, особенно техника. Невозможно было оторвать ее от аппарата УЗИ, она все пыталась вытащить датчики. Наверное, будет врачом!
Сейчас Латике год, она очень любознательная, все ей интересно, особенно техника. Невозможно было оторвать ее от аппарата УЗИ, она все пыталась вытащить датчики. Наверное, будет врачом!
Яна:
– Вес Алисы был 1270 г. Пять дней она провела в реанимации. Через месяц нас выписали с весом 2050 г. Огромное спасибо всем врачам, которые поддерживают этих малышей! Сейчас Алисе полтора года, она подвижная, веселая девочка, развивается как обычный ребенок.
Мария:
– Сергей родился 8 марта шестимесячным, с весом 1120 г. За день до этого он перестал шевелиться, я поехала на УЗИ – сказали ложиться на сохранение. А в перинатальном центре сразу отправили на операционный стол. У малыша была единичка по шкале Апгар (система быстрой оценки состояния новорожденного, хорошим считается результат от семи до десяти баллов. – Прим. РИА «Воронеж»), он не дышал, 49 дней жил на аппарате ИВЛ, два с половиной месяца провел в реанимации. Сложно объяснить, что мы пережили, иногда думали, что надежды нет. Несколько раз он давал поволноваться и нам, и врачам. Сейчас Сереже два с половиной года, это очень активный непоседа. Наверное, если бы не такой энергичный характер, он бы не выкарабкался.
Справка РИА «Воронеж»
Пороговым весом для выхаживания недоношенных детей в период с 1930-х до начала 1950-х годов было около 2 кг, потом показатель начал снижаться: в 1960-е годы – уже 1,5 – 1,8 кг, в конце 1970-х – начале 1980-х относительно хорошо научились выхаживать новорожденных с весом 1 кг, а вот детей весом 500 г стали спасать сравнительно недавно.
Заметили ошибку? Выделите ее мышью и нажмите Ctrl+Enter
Валерий Горев: как выхаживают недоношенных новорожденных в Москве
Интервью главного неонатолога Департамента здравоохранения
Москвы, врача-неонатолога городской клинической больницы им. М. П.
Кончаловского, заместителя главного врача по неонатологии Городской клинической
больницы №57 им. Л.А. Ворохобова.
По данным столичного Депздрава, в Москве за год рождается в среднем от 400 до 450 детей с весом меньше килограмма и около 750 детей с весом от 1000 до 1500 грамм. Эти дети очень слабы и то, как им будет оказана помощь в первые часы жизни во многом определит, насколько здоровы они будут в будущем. Главный неонатолог Департамента здравоохранения Москвы Валерий Горев рассказал, как обстоят дела в Москве с выхаживанием новорожденных с низкой и экстремально низкой массой тела, а также о том, как важно совместное пребывание малыша с мамой и его первый контакт с папой.
— Валерий Викторович, расскажите, сколько весят самые маленькие ваши пациенты и что такое низкая и экстремально низкая масса тела?
— Самые маленькие наши пациенты весят около 500 грамм. Экстремально низкой массой тела считается вес ребенка до одного килограмма, а очень низкой — от одного до полутора килограмм при рождении. Если ребенок при рождении весит от 1,5 до 2,5 килограмма — считается, что у него низкая масса тела.
— Какой процент новорожденных, появившихся на свет раньше срока, столичным врачам удается выхаживать и как изменился этот показатель за последнее время?
— На сегодняшний день в Москве в общей сложности выживают 92,6 процента недоношенных детей — это соответствует показателям ведущих зарубежных стран. Например, в столичных роддомах в 2018 году 62 процента детей до 1000 грамм родилось в перинатальных центрах, где их выживаемость превышает 80 процентов, в то время как в 2013 году этот показатель составлял лишь 25,6 процента.
— Благодаря чему удалось достичь такого роста?
— В первую очередь рост обусловлен развитием перинатальных центров и высоким уровнем акушерско-гинекологической службы в городе. Сегодня в Москве работают 4 перинатальных центра при многопрофильных городских больницах: при городской больнице имени Юдина на юге Москвы, при больнице имени Кончаловского в Зеленограде, при больнице имени Мухина на востоке, а также при больнице №24 на севере столицы. В этом году планируется открытие еще одного крупнейшего перинатального центра в больнице №67 имени Ворохобова в западном округе.
— Чем перинатальный центр отличается от обычного роддома и как будущая мама может туда попасть?
— Основное отличие от роддома в том, что его специалисты занимаются не только родоразрешением, но и проблемами зачатия, вынашивания и послеродового наблюдения. Такие центры созданы для тех пар, у которых появились проблемы с вынашиванием, родоразрешением. Так же тем, у кого родились недоношенные дети, либо младенцы с критически малым весом около 500 грамм.
В перинатальные центры могут быть направлены женщины, у которых в прошлом несколько беременностей заканчивалось выкидышами, пары, которые более года не могут забеременеть, будущие мамы, у которых возникает опасность для жизни плода или ее самой. Также в перинатальный центр могут быть направлены женщины, ожидающие появления сразу двоих или троих малышей, поскольку велик риск того, что детки будут иметь низкую массу тела при рождении.
— А если это внезапные роды? Беременную женщину ведь доставят в ближайший роддом?
— В столичных роддомах есть все необходимое для того, чтобы принять и выходить малыша, появившегося на свет раньше срока, но в случае выявления определенных патологий, например, проявления кислородной недостаточности у ребенка или при необходимости срочной реанимации и интенсивной терапии, новорожденные вместе с мамами переводятся из обычного родильного дома в перинатальный центр.
Дело в том, что техническое оснащение перинатального центра позволяет решать более широкий спектр задач, чем в роддоме. Практически в каждом центре находятся кафедры вузов, проводится научная работа. Здесь работают врачи неонатологи, которые наблюдают детей с первого дня и до 28 суток жизни.
Главный неонатолог Департамента здравоохранения Москвы Валерий Горев рассказал, как обстоят дела в Москве с выхаживанием новорожденных с низкой и экстремально низкой массой телаФото: Пресс-служба Департамента здравоохранения города Москвы
— Как происходит само выхаживание? Что это означает?
— В перинатальном центре выхаживание проходит в два этапа. Первый этап — это детская реанимация. В случае значительной незрелости жизненно важных систем новорожденного (например, если недоношенный ребенок не в состоянии самостоятельно дышать), он сразу после рождения попадает в отделение детской реанимации. Здесь малыши лежат в специальных кувезах, закрытых прозрачными колпаками с четырьмя отверстиями — по два с каждой стороны — для лечебных манипуляций. Все кувезы снабжены аппаратами искусственной вентиляции легких. Дети, у которых отсутствует или слабо выражен сосательный рефлекс, первые несколько недель получают пищу через назогастральный зонд — обычно это подогретое материнское молоко, иногда со специально подобранными добавками. В кувезе поддерживается постоянная температура, поскольку опасность представляет не только переохлаждение, но и перегрев, а также и влажность воздуха — около 60 процентов, чтобы у ребенка не высыхали слизистые оболочки. Иногда кувезы снабжены водяными матрасами, которые приближают условия к пребыванию в амниотической жидкости. С помощью многочисленных трубок и проводов ребенок подсоединен к мониторам, капельницам и другим аппаратам, контролирующим его пульс, температуру и дыхание, регулярно проводящим анализы крови, вводящим необходимые лекарства и выполняющим множество других важных функций. Если показатели, регистрируемые этими приборами, опасно отклоняются от нормы, раздается сигнал тревоги.
— Сколько обычно длится выхаживание?
— Время пребывания в стационаре зависит от степени недоношенности и общего состояния малыша. Когда ребенок в состоянии самостоятельно дышать и отпадает необходимость в искусственной вентиляции легких, начинается второй этап выхаживания, который обычно проводится в отделении интенсивной терапии новорожденных. Здесь недоношенные дети тоже помещаются в кувезы. В отличие от отделений реанимации, отделения интенсивной терапии не оборудованы аппаратами искусственной вентиляции легких. Тем не менее, здесь обеспечивается дополнительная подача увлажненного и подогретого кислорода в кувезы, а также оптимальный влажностный и температурный режим. Ребенок находится в кувезе до тех пор, пока не сможет самостоятельно поддерживать температуру тела и обходиться без дополнительной подачи кислорода.
— А как насчет мамы? Есть ли у нее возможность быть рядом с ребенком, пока он находится в реанимации, и насколько ее присутствие помогает малышу?
— Сегодня считается доказанным тот факт, что во время пребывания в стационаре недоношенному ребенку необходимо общение с матерью. Малыш должен слышать материнский голос и чувствовать ее тепло — это достигается при помощи так называемого метода кенгуру. Этот метод выхаживания недоношенных детей впервые был применен в тех бедных и слаборазвитых странах, где по чисто экономическим причинами не было средств обеспечить всех недоношенных детей кувезами, оснащенными всем необходимым для поддержания постоянной температуры оборудованием. Суть метода состоит в том, что ребенок выхаживается, находясь в непосредственном контакте с кожей матери — у нее на груди и животе. Мама надевает свободную, расстегивающуюся спереди одежду, на ребенка надет подгузник и, может быть, шапочка. Малыш помещается на груди у матери, а одежда застегивается, чтобы ребенку было тепло, при этом его температура контролируется медсестрой или мониторами. Исследования показали, что материнское тепло прекрасно согревает ребенка и температура его тела поддерживается на должном уровне. Дыхание также становится более правильным и стабильным, равно как и сердцебиение и насыщение крови кислородом. Мало того, кожа ребенка заселяется микрофлорой матери, что способствует процессам выздоровления. К этому методу выхаживания можно перейти, когда при относительно удовлетворительном состоянии ребенок все еще нуждается в искусственной терморегуляции и наблюдении за сердцебиением и дыханием.
Источник: «Вечерняя Москва»
Какую помощь в столице оказывают недоношенным детям / Новости города / Сайт Москвы
Столичным докторам удается выхаживать до 98 процентов недоношенных детей с очень низкой массой тела — от одного до полутора килограммов. В 2012 году показатель равнялся 87 процентам. А выживаемость недоношенных детей с экстремально низкой массой тела, то есть менее одного килограмма, за семь лет выросла почти вдвое. Сегодня врачи выхаживают 83 процента малышей с таким весом, в то время как в 2012-м этот показатель составлял 47 процентов.
«Таких высоких результатов удалось добиться благодаря оснащению отделений современным оборудованием и использованию передовых технологий, правильному наблюдению за пациентками и ведению беременности, а также постоянному обучению врачей-неонатологов, реаниматологов и медицинских сестер неонатальных отделений. По нашим данным, в Москве за год рождается около восьми тысяч недоношенных детей. Из них в среднем от 400 до 450 малышей — с весом меньше килограмма и около 750 детей — с весом от одного до полутора килограммов. В связи с этим в городе разработана система своевременной госпитализации беременных женщин с риском преждевременных родов. Их направляют в высококвалифицированные роддома», — рассказал главный неонатолог Департамента здравоохранения Москвы, заместитель главного врача по неонатологии городской клинической больницы № 67 имени Л.А. Ворохобова Валерий Горев.
В столичных роддомах есть все необходимое для того, чтобы принять и выходить малыша, появившегося на свет раньше срока. Однако в случае выявления определенных патологий, например проявления кислородной недостаточности у ребенка, или при необходимости срочной реанимации и интенсивной терапии новорожденные вместе с мамами переводятся из обычного родильного дома в детские многопрофильные больницы, а также перинатальные центры. Их в Москве четыре. Это роддома при городской клинической больнице имени С.С. Юдина на юге Москвы, при городской клинической больнице имени М.П. Кончаловского в Зеленограде, при городской клинической больнице имени Е.О. Мухина на востоке и роддом при городской клинической больнице № 24 на севере столицы.
Скоро планируется открытие еще одного крупнейшего перинатального центра — при ГКБ № 67 имени Л.А. Ворохобова в Западном округе.
Время пребывания малыша в стационаре зависит от степени его недоношенности и общего состояния. В случае необходимости (например, если маленький пациент не в состоянии самостоятельно дышать) ребенка кладут в детскую реанимацию. Там его помещают в кувез (специальный аппарат для выхаживания новорожденных), оснащенный системой искусственной вентиляции легких. Когда ребенок может дышать сам, начинается второй этап выхаживания. Он обычно проводится в отделении интенсивной терапии новорожденных. Здесь недоношенные дети также помещаются в кувезы. Там обеспечивается дополнительная подача увлажненного и подогретого кислорода, а также оптимальный влажностный и температурный режим. Ребенок находится в кувезе до тех пор, пока не сможет самостоятельно поддерживать температуру тела и обходиться без дополнительной подачи кислорода.
В перинатальных центрах для того, чтобы выходить детей весом от 500 граммов, врачи применяют специальные методики лечения, а кувезы в реанимации и отделении интенсивной терапии оснащены дополнительным оборудованием. Это, к примеру, водяные матрасы, которые имитируют для ребенка условия пребывания в амниотической жидкости (околоплодные воды). Кроме того, с помощью многочисленных трубок и проводов малыша подключают к мониторам, капельницам и другим аппаратам. Они контролируют его пульс, температуру и дыхание, регулярно проводят анализы крови, вводят необходимые лекарства и выполняют множество других важных функций.
Для профилактики преждевременных родов при каждой городской больнице, имеющей женскую консультацию и родильный дом, созданы кабинеты лечения невынашивания беременности. Там врачи ведут пациенток, забеременевших не только естественным путем, но и при помощи процедуры ЭКО (экстракорпоральное оплодотворение).
Ребенок считается недоношенным, если появился на свет при сроке беременности менее 37 недель. При этом показатель выживаемости малышей весом от полутора до двух с половиной килограммов сегодня составляет 99,7 процента. Это на один процент больше, чем семь лет назад.
В столичной системе здравоохранения уделяется большое внимание здоровью будущих мам и малышей. Так, в Москве изменилась сама система родовспоможения. Раньше женские консультации были частью городских поликлиник. Теперь они стали подразделениями родильных домов и больниц, и врачи этих медучреждений могут вместе вести пациентку на протяжении всей беременности. В столице также появилась акушерская сеть, а беременные получают помощь всех нужных специалистов: кардиологов, гематологов, эндокринологов и других.
Кроме того, продолжается модернизация родильных домов. В медицинских учреждениях проводят текущий и капитальный ремонт, закупают современное оборудование, чтобы оказать качественную помощь маме и ребенку. Это кардиомониторы, кувезы, пеленальные столики с подогревом, ультразвуковые аппараты, наркозно-дыхательная аппаратура, новые операционные столы.
За последние два года выживаемость детей с экстремально низкой массой тела в Москве увеличилась на 18 %
В столичных роддомах есть все необходимое, чтобы принять и выходить малыша даже с экстремально низкой массой тела – от 500 граммов, появившегося на свет раньше срока. В столице одними из первых в стране стали заниматься проблемами выхаживания детей сверхранней группы преждевременных родов – менее 28 недель, и в этом направлении отмечается прогресс. Только за последние два года выживаемость детей с экстремально низкой массой тела – от 500 до 1 000 граммов увеличилась на 18%.
В случае выявления определенных патологий, например, проявления кислородной недостаточности у ребенка или при необходимости срочной реанимации и интенсивной терапии новорожденные вместе с мамами переводятся из родильного дома в детские многопрофильные больницы.
Сегодня в Москве работает четыре перинатальных центра – ГКБ имени С.С. Юдина на юге Москвы, имени М.П. Кончаловского в Зеленограде, имени Е.О. Мухина на востоке и ГКБ № 24 на севере столицы. Также планируется открытие еще одного крупнейшего перинатального центра — при больнице № 67 имени Л.А. Ворохобова в Западном округе.
Чтобы выходить детей весом от 500 граммов, врачи перинатальных центров применяют специальные методики лечения, а кувезы в реанимации и отделении интенсивной терапии оснащены дополнительным оборудованием. Это, к примеру, водяные матрасы, которые имитируют для ребенка условия пребывания в амниотической жидкости (околоплодные воды). Кроме того, с помощью специального оборудования, контролируется пульс, температура и дыхание ребенка, есть возможность регулярно проводить анализы крови, вводить необходимые лекарства.
Как отметил Валерий Горев, малышей также выхаживают в столичных детских больницах, где работают отделения выхаживания новорожденных. Например, в Морозовской детской больнице новорожденных, родившихся раньше срока, выхаживают в отделении реанимации и интенсивной терапии для новорожденных (ОРИТН) и неонатологическом отделении. В 2019 году здесь прошли лечение 600 малышей, появившихся на свет раньше срока. Порядка 70% госпитализированных в ОРИТН – малыши от 500 граммов до полутора килограммов.
В отделениях больниц созданы максимально комфортные для ребенка условия, позволяющие минимизировать возникновение дополнительного стресса у новорожденного. Это открытые и закрытые кювезы, мониторы, специальные приборы для подачи питания, кислорода, медицинских препаратов. В реанимационном зале оборудованы современные места для интенсивной терапии, а в процедурном кабинете установлен аппарат, который позволяет в абсолютно стерильных условиях собирать инфузионную среду (инфузия, антибактериальные препараты, парентеральное питание) для детей.
— Каким бы высокотехнологичным не было оборудование, оно не заменит живого общения мамы с малышом, поэтому наши отделения открыты для родителей. Даже очень незрелые недоношенные дети чувствуют прикосновения рук своих родителей, их запах. Когда ребенка помещают на грудь матери при помощи так называемого метода кенгуру, ее тепло согревает малыша, а его кожа заселяется микрофлорой мамы и формируется положительный психоэмоциональный контакт между матерью и ребенком, что способствует выздоровлению, — рассказал врач-неонатолог.
Медики, педагоги, психологи и благотворительные фонды помогают семьям с недоношенными детьми в первые месяцы жизни.
«Современные технологии и методы реабилитации в большинстве случаев помогают недоношенным малышам вырасти и вести полноценный образ жизни, — говорит Светлана Воловец, директор Научно-практического центра медико-социальной реабилитации инвалидов имени Л.И. Швецовой. – Так, в нашем центре мы помогаем в социализации таких детей и оказываем психологическую поддержку их родителям».
В Научно-практическом центре медико-социальной реабилитации инвалидов работает служба длительной и непрерывной психолого-педагогической помощи семьям, имеющих детей младенческого и раннего возраста с нарушениями развития или риском их возникновения. Над проектом трудится мультидисциплинарная команда специалистов: педиатр развития, инструкторы по лечебной и адаптивной физкультуре, дефектолог, логопед, психолог, социальный педагог, музыкальный руководитель и другие специалисты. Центр совместно с родителями разрабатывает индивидуальную программу ранней помощи, которая полностью адаптируется под конкретную семью.
Кроме того, в прошлом году московская соцзащита учредила конкурс грантов для НКО «Москва – добрый город», который помогает некоммерческим организациям оказывать социальные услуги населению. Так, гранты получили фонды «Подари солнечный свет» и «Право на чудо», которые поддерживают сотни семей с недоношенными малышами.
Узнать больше о том, как социальная защита поддерживает семей с детьми, родившимися ранее срока, можно на официальном сайте Департамента труда и социальной защиты населения.
По данным мировой статистики, каждая 10-я беременность заканчивается преждевременными родами, то есть малыши появляются на свет на сроке гестации от 22 до 36,6 недель. В России этот показатель несколько ниже и составляет – 5-6%. По данным экспертов, в течение длительных наблюдений в акушерстве частота преждевременных родов не меняется.
Экстремально низкой массой тела считается вес ребенка до одного килограмма, очень низкой – от одного до полутора килограмм при рождении. Если ребенок при рождении весит от 1,5 до 2,5 килограмм – считается, что у него низкая масса тела.
младенцев с низкой массой тела при рождении | Неонатология | JAMA
Средний вес при рождении в США составляет 7½ фунтов, что составляет 3½ кг или 3500 г.
Любой вес от 5½ фунтов (2½ кг или 2500 г) до 8¾ фунтов (4 кг или 4000 г) находится в пределах нормы. Низкая масса тела при рождении относится к младенцам, вес которых при рождении составляет менее 5½ фунтов (2½ кг или 2500 г). Очень низкий вес при рождении относится к младенцам, вес которых при рождении составляет менее 3⅓ фунта (1½ кг или 1500 г).
Младенцы рождаются с низкой массой тела при рождении из-за недоношенности (слишком ранние роды), плохой внутриутробный рост (слишком медленный рост в утробе матери) или и то, и другое.
Возникновение низкой массы тела при рождении
В 2012 году 8% детей, рожденных в США, имели низкую массу тела при рождении, а 1.4% имели очень низкий вес при рождении.
Около двух третей новорожденных с низкой массой тела являются недоношенными. Преждевременные роды относятся к младенцам, родившимся в утробе матери раньше 37 недель (обычно это 40 недель или 9 месяцев). Другая треть младенцев с низкой массой тела при рождении имеет слабый внутриутробный рост, не обязательно рождаясь преждевременно.
Почти все дети с очень низкой массой тела при рождении недоношены. Многие из них крайне недоношенные, что означает, что они родились раньше 25 недель.
В США одними из наиболее частых причин низкой массы тела при рождении являются
Многоплодная беременность (вынашивание более 1 плода, обычно двойни или тройни)
Злоупотребление психоактивными веществами, например курение, употребление алкоголя или запрещенных наркотиков во время беременности
Хронические заболевания, например высокое кровяное давление
Риск для здоровья детей с низкой массой тела при рождении
Низкая масса тела при рождении может повлиять почти на все органы тела.Некоторым младенцам с низкой массой тела после рождения требуется особый уход в больнице. Им может потребоваться помощь с дыханием, согревание, защита от инфекций и достаточное питание. У них могут быть проблемы с легкими, кишечником, зрением и слухом, а также задержка развития в будущем. Некоторые из этих проблем со временем исчезнут, но некоторые могут сохраниться на всю жизнь. У детей с очень низкой массой тела при рождении конкретные проблемы со здоровьем сильно различаются и тесно связаны с массой тела при рождении.
Если вы беременны или планируете забеременеть, вы можете сделать, чтобы снизить вероятность рождения ребенка с низкой массой тела, включая
Избегайте курения и употребления алкоголя.
Обратитесь к врачу, как только вы подозреваете, что беременны, и продолжайте регулярные дородовые осмотры на протяжении всей беременности.
Сообщите своему врачу, если у вас в прошлом был ребенок с низкой массой тела при рождении; вы можете предпринять определенные действия, чтобы предотвратить повторение этого.
Раздел в рамке Ссылочный номер
Для получения дополнительной информации
Чтобы найти эту и предыдущие страницы пациентов JAMA, перейдите по ссылке на страницу пациента на веб-сайте JAMA в jama.com. Многие из них доступны на английском и испанском языках.
Источники: Национальный центр статистики здравоохранения
Карло, Вашингтон. Младенец из группы высокого риска. В: Клигман, изд. Учебник педиатрии Нельсона . 19 изд. Амстердам, Нидерланды: Эльзевир; 2011: 552-564
Тема: Здоровье детей
Очень низкий вес при рождении и рост до подросткового возраста | Подростковая медицина | JAMA Педиатрия
Цель
Сравнить рост и пубертатное развитие детей с очень низкой массой тела при рождении (VLBW) (масса при рождении <1500 г) и детей с нормальной массой тела (NBW) (масса при рождении> 2499 г) с подростковым возрастом, чтобы определить, когда и какого возраста, дети VLBW «наверстают упущенное».»
Проект
Начальное когортное исследование до 14 лет.
Настройка
Королевская женская больница, Мельбурн, Австралия.
Пациенты
Восемьдесят шесть последовательных выживших с массой тела при рождении менее 1000 г, 120 последовательных выживших с массой тела при рождении от 1000 до 1499 г и 60 случайно выбранных контрольных групп NBW. Дети с церебральным параличом в возрасте 14 лет были исключены.
Основные показатели результатов
Измерения веса, роста и окружности головы при рождении и в возрасте 2, 5, 8 и 14 лет преобразованы в баллы z (SD).
Результаты
В возрасте 14 лет пубертатное развитие было сходным у детей с массой тела с массой тела и очень низкой массой тела. В возрасте 2, 5, 8 и 14 лет дети с очень низкой массой тела были значительно ниже и легче, а также имели меньшую окружность головы, чем дети с низкой массой тела. Различия в росте и весе между детьми с VLBW и NBW были менее очевидны, поскольку показатели SD со временем улучшались у детей с VLBW. В группе VLBW, по сравнению с детьми с массой тела при рождении от 1000 до 1499 г, дети с массой тела при рождении менее 1000 г имели значительно более низкий вес z баллов раньше в детстве, но не в возрасте 14 лет, значительно более низкий рост z баллов только в возрасте 2 лет и значительно ниже окружности головы z баллов на протяжении всего детства.
Заключение
В этой группе детей с ОНМТ наблюдался поздний догоняющий рост до возраста 14 лет, но они оставались меньше своих сверстников с НМТ.
РОДИТЕЛИ ЧАСТО спрашивают, как их ребенок с очень низкой массой тела при рождении (масса тела при рождении <1500 г) вырастет в дальнейшей жизни, в том числе и во взрослом возрасте. Клиническое впечатление таково, что дети с ОНМТ часто имеют меньший вес и ниже ожидаемого, даже с поправкой на гестационный возраст, и несколько групп сообщали об этом в раннем детстве. 1 -11 Есть несколько исследований 1 -11 наверстывающего роста в раннем детстве, но не все исследователи сообщили об аналогичных результатах. Данных о росте детей с ОНМТ после начального школьного возраста немного, а других исследований роста в подростковом возрасте для полных когорт детей с ОНМТ, рожденных в эпоху вспомогательной вентиляции легких, немного. В этих исследованиях пубертатное развитие, связанное с резкими изменениями в росте, не описывалось, 12 , 13 или оценивались дети в раннем периоде полового созревания 14 или считались постпубертатными. 15
Целью данного исследования было сравнение роста детей с очень низкой массой тела и детей с нормальной массой тела при рождении (масса тела при рождении> 2499 г) с интервалами до возраста 14 лет, чтобы определить, «заражаются ли» дети с очень низкой массой тела и в каком возрасте. вверх.» Вторичной целью было сравнить пубертатное развитие детей с ОНМТ и НМТ и определить, различается ли рост у детей с массой тела при рождении менее 1000 г и с массой тела при рождении от 1000 до 1499 г.
Все участвующие дети родились в Королевской женской больнице, специализированной больнице в Мельбурне, Австралия.Было 2 группы недоношенных детей и 1 группа детей контрольной группы, доживших до 14 лет. В первую группу недоношенных вошли 86 выживших из 258 последовательных детей с крайне низкой массой тела при рождении (масса тела при рождении <1000 г), рожденных в течение 63-месячного периода с 1 января 1977 г. по 31 марта 1982 г. Вторая группа недоношенных детей. включили 120 выживших из 132 последовательных детей с массой тела при рождении от 1000 до 1499 г, родившихся за последние 18 месяцев исследования. 60 детей с массой тела при рождении с массой тела при рождении более 2499 г были случайным образом отобраны из числа рожденных в последние 6 месяцев исследования; ни один из детей НБТ не умер после выписки.Гестационный возраст определялся на основании истории менструального цикла и, по возможности, подтверждался ультразвуком на ранних сроках беременности. Ранее сообщалось о данных о росте этих детей в раннем детстве. 4 , 8 , 9
Дети с церебральным параличом в возрасте 14 лет были исключены. Окружность головы, рост и вес были измерены в возрасте 2, 5, 8 и 14 лет педиатром, который не знал веса ребенка при рождении. Возраст был скорректирован с учетом недоношенности во всех возрастах, чтобы быть постоянным.Актуальность коррекции недоношенности уменьшается с возрастом, поскольку скорость роста замедляется, но уклон, которого она избегает, является наибольшим для наиболее незрелых выживших. Среднее значение 3 измерений каждой переменной роста регистрировалось в каждом возрасте. Детей в возрасте от 2 до 14 лет взвешивали в минимальной одежде на цифровых весах с точностью до 100 г. Рост измерялся в соответствии со стандартными инструкциями: 16 , 17 босиком или в легких носках с точностью до 1 мм.Окципито-лобную окружность головы измеряли с помощью бумажной ленты в соответствии со стандартными рекомендациями. 17 Развитие груди у девочек оценивали по Таннеру, 18 возраст менархе был определен путем самоотчета, а объем яичек оценивался с помощью орхидометра Prader. 19 Рост родителей измерялся, когда это было возможно, в слегка надетых ногах. В противном случае родительский рост был получен путем самоотчета. Когда данные были доступны для обоих родителей, были усреднены баллы z , чтобы получить средний показатель роста z .В противном случае предполагалось, что измерение от единственного родителя представляет рост среднего родителя.
z (SD) баллы для переменных роста были рассчитаны относительно Британского стандарта роста 1990 года. 20 , 21 Показатель z рассчитывается путем вычитания ожидаемого значения возраста и пола для измерения ( вес, рост или окружность головы) от фактического измерения ребенка и деления разницы на стандартное отклонение для измерения.Нулевой балл z для роста равен медиане (50-й центиль), балл z +2 SD приближается к 98-му центилю, а балл z –2 SD приближается ко второму центилю. Программа могла вычислять баллы z для гестационного возраста от 23 недель для веса и окружности головы, но только для 33 недель для длины. Дефицит роста определялся по шкале z , более чем на 2 SD ниже среднего (менее -2 SD) для переменной роста.
Данные были проанализированы с использованием программ SPSS для Windows. 22 Чтобы сравнить рост детей относительно ожиданий в каждом возрасте и скорость изменения баллов z между последовательными возрастами, данные были проанализированы с помощью одной группы t теста относительно нуля для баллов z или изменение балла z . Чтобы сопоставить оценки z и скорость изменения баллов z между различными подгруппами массы тела при рождении, данные были проанализированы с помощью линейной регрессии с фиктивными переменными для сравнения, во-первых, детей с низкой массой тела со всеми детьми с очень низкой массой тела и, во-вторых, внутри группы с очень низкой массой тела. , чтобы сравнить людей с массой тела при рождении менее 1000 г и с массой тела от 1000 до 1499 г.Средние различия и их 95% доверительные интервалы (CI) были рассчитаны либо из средних различий и их SE, либо из коэффициентов регрессии и их SE. Дихотомические переменные сравнивались с помощью точного критерия Фишера. Различия считались статистически значимыми при P <0,05.
Комитеты по исследованиям и этике Королевской женской больницы одобрили это исследование.
Показатели последующего наблюдения в возрасте 14 лет составили 92%, 83% и 70% у детей с массой тела при рождении менее 1000 г, с массой тела от 1000 до 1499 г и с массой тела при рождении, соответственно (Таблица 1).Из 45 детей, не осматривавшихся исследовательской группой в возрасте 14 лет, измерения веса и роста были предоставлены родителями для 7 детей, но не были включены, поскольку точность измерений была неизвестна, и все, кроме 2 детей с очень низкой массой тела и 3 детей с низкой массой тела, были обследованы. измеряли хотя бы один раз раньше в детстве. Тринадцать детей с церебральным параличом и двое детей в возрасте 14 лет, обследованные, но не измеренные, были исключены (таблица 1). Дети без достоверных данных о росте в возрасте 14 лет имели рост z баллов в возрасте 2, 5 и 8 лет, которые существенно не отличались в этом возрасте от тех, у кого были достоверные данные о росте в возрасте 14 лет, у которых также были измерения роста в этом возрасте. (данные не показаны).Как и ожидалось, количество детей с достоверными данными о росте в возрасте 14 лет, средней массой тела и гестационным возрастом при рождении, а также доля детей, которые были малы для гестационного возраста (масса тела при рождении менее -2 SD) или у которых развилась бронхолегочная дисплазия, различались. (Таблица 1). В группе VLBW было больше матерей с гипертонией во время беременности, а в группе NBW не было детей от многоплодных родов, тогда как каждый пятый ребенок с очень низкой массой тела был от многоплодных родов. Не было значительных различий по расе, полу или астме в возрасте 14 лет среди трех групп.
Таблица 1.
Демографические характеристики участников исследования
Средний возраст обследования был одинаковым во всех трех подгруппах по весу при рождении (таблица 2 и таблица 3). Ни у одного ребенка не было преждевременного полового созревания; все были в препубертатном возрасте до 8 лет. К 14 годам большинство детей находились на более позднем этапе полового развития, и существенных различий между группами массы тела при рождении на стадии полового созревания не наблюдалось (таблица 2).
Таблица 2.
Период полового созревания в возрасте 14 лет
Таблица 3.
Необработанные данные о росте в каждом возрасте *
При рождении баллы z для недоношенных детей, особенно для подгруппы ELBW, были существенно меньше нуля, тогда как баллы z для группы NBW были близки к ожидаемым значениям (Таблица 4). Обе подгруппы детей с VLBW в возрасте 2, 5 и 8 лет оставались значительно легче, чем British Growth Reference в том же возрасте, и были даже легче по сравнению с контрольной группой NBW.Для сравнения, к 2 годам дети с NBW были значительно тяжелее, чем в соответствии с Британским эталоном роста, и оставались таковыми до 14 лет. К 14 годам обе подгруппы VLBW имели среднее значение z баллов, незначительно отличавшееся от нуля. В группе ОНМТ в каждом возрасте люди с массой тела при рождении от 1000 до 1499 г были значительно тяжелее, чем те, у кого масса тела при рождении менее 1000 г, за исключением возраста 14 лет.
Таблица 4.
Вес z Баллы для каждого возраста *
Пиковое приращение веса z балла произошло между рождением и возрастом 2 года для группы NBW, но этого не произошло ни в одной из подгрупп VLBW.У детей с массой тела при рождении менее 1000 г наблюдалось значительное увеличение баллов z в возрасте от 2 до 5 лет и от 8 до 14 лет. Дети с массой тела при рождении от 1000 до 1499 г имели значительное увеличение баллов z только в возрасте от 8 до 14 лет (Таблица 4).
При рождении в группах VLBW не было достаточного количества баллов длины z при рождении, чтобы иметь смысл статистических сравнений.Дети NBW имели рост z , которые были больше нуля во всех возрастах, но были статистически незначимыми (таблица 5). Обе группы детей с ОНМТ имели рост z баллов значительно меньше нуля в возрасте 2, 5 и 8 лет, но только подгруппа ELBW имела рост z баллов значительно меньше нуля в возрасте 14 лет. Дети NBW были значительно выше, чем дети VLBW во всех возрастах. В группе ОНМТ после возраста 2 лет не было статистически значимых различий в росте между людьми с массой тела при рождении менее 1000 г и с массой тела при рождении от 1000 до 1499 г.
Таблица 5.
Рост z Баллы для каждого возраста *
Дети NBW не изменили свой рост z баллов от нуля между любым последующим возрастом. Обе группы детей с ОНМТ имели значительный рост в росте на баллов в возрасте от 2 до 5 лет и в возрасте от 8 до 14 лет. Парадоксально, но в возрасте от 5 до 8 лет рост у них значительно снизился: на баллов.
Рост z балла были получены для обоих родителей для 90% (185/206) детей, а для 9% (19/206) был получен рост одного из родителей. Единственные 2 ребенка, для которых не был получен родительский рост, были контрольными NBW. Всего было измерено 115 матерей и 42 отца. Когда также были получены данные для расчетной высоты, средняя разница между расчетной и измеренной высотой существенно не отличалась от нуля (среднее значение 0.5 см; 95% ДИ, от -0,2 до 1,2 см). Расчетный показатель среднего родительского роста z для детей с низкой массой тела существенно не отличался от нуля (среднее, -0,20 стандартное отклонение; 95% -ный доверительный интервал, от -0,50 до 0,10 стандартного отклонения), но он был для обеих групп детей с ОНМТ (масса тела при рождении <1000 г. : среднее, -0,47 SD; 95% ДИ, от -0,66 до -0,27 SD; и масса тела при рождении 1000-1499 г: среднее, -0,38 SD; 95% ДИ, от -0,57 до -0,20 SD). Не было значительных различий между подгруппами веса при рождении по показателям среднего роста z . Дети NBW значительно превысили свой средний родительский рост z балла в возрасте 2 лет (средняя разница, 0.29; 95% ДИ 0,02–0,57), и разница постепенно увеличивалась до возраста 14 лет (средняя разница 0,46; 95% ДИ 0,12–0,79). В когортах VLBW в возрасте 2 лет дети с массой тела при рождении от 1000 до 1499 г имели значительно более низкий рост ( z ), чем их родители (средняя разница, –0,21; 95% ДИ, от –0,40 до –0,01). К 5 и 8 годам они существенно не отличались от своих родителей, а к 14 годам они значительно превысили рост своих родителей z (средняя разница, 0.27; 95% ДИ 0,05-0,48). Дети в раннем детстве с ELBW имели значительно более низкий рост ( z ), чем их родители (в возрасте 2 лет: средняя разница, -0,51; 95% ДИ, от -0,77 до -0,26; в возрасте 8 лет: средняя разница, -0,31. ; 95% ДИ, от -0,56 до -0,06), но к 14 годам эта разница исчезла.
В контрольной группе NBW было недостаточно измерений при рождении. Обе группы VLBW имели значительно меньшие окружности головы при рождении, чем ожидалось (Таблица 6).После рождения все 3 группы имели окружность головы на z меньше, чем ожидалось в соответствии с British Growth Reference во всех возрастных группах, за исключением детей NBW в возрасте 14 лет. Дети NBW имели значительно более высокие баллы по окружности головы z , чем дети VLBW во всех возрастах, в которых было возможно сравнение. В когортах VLBW во всех возрастах дети с массой тела при рождении от 1000 до 1499 г имели значительно большую окружность головы ( z ), чем дети с массой тела при рождении менее 1000 г.
Таблица 6.
Окружность головы z Баллы для каждого возраста *
Окружность головы z баллы в группе NBW значительно снизились в возрасте от 2 до 5 лет, а затем значительно выросли в возрасте от 5 до 8 лет и от 8 до 14 лет. Обе подгруппы VLBW значительно снизили баллы z в возрасте от 2 до 5 лет и от 5 до 8 лет, а затем значительно увеличились в возрасте от 8 до 14 лет (Таблица 6).В целом увеличение окружности головы на z баллов в возрасте от 8 до 14 лет было больше у девочек (среднее значение 0,95; стандартное отклонение 0,61), чем у мальчиков (среднее значение 0,32; стандартное отклонение 0,60; разница средних значений 0,63; 95% доверительный интервал. , 0,47-0,80).
Дефицит роста в каждом возрасте
Ни один ребенок из группы NBW не имел веса или роста менее -2 SD в любом возрасте, кроме одного (2.4%) с ростом менее -2 SD только в возрасте 14 лет. По сравнению с контрольной группой NBW, значительно больше детей с VLBW в целом имели вес менее -2 SD при рождении (13%, n = 22) и в возрасте 2 (15%, n = 24), 5 (13%, n = 21) и 8 (14%, n = 22) лет и рост менее -2 SD в возрасте 2 (11%, n = 17) и 8 (10%, n = 16) лет. Не было значительных различий в пропорциях с весом (группа с очень низкой массой тела, 3% [n = 5]; группа с низкой массой тела, 0%) или ростом (группа с низкой массой тела, 4% [n = 7]; группа с низкой массой тела, 2% [n = 1] ]) менее -2 SD в возрасте 14 лет.
Трое детей с ОНМТ ранее в детстве были обследованы на предмет низкого роста и начали лечение синтетическим гормоном роста. Как указано в более ранней публикации, 23 ни у одного из 3 детей не было дефицита гормона роста. В возрасте 8 лет их рост z баллов составлял –3,58, –2,55 и –2,25. До начала терапии гормоном роста в возрасте от 12 до 13 лет их рост z баллов составлял –3,16, –2,40 и –2,75, соответственно. В возрасте 14 лет, после терапии гормоном роста в течение 1-2 лет, их рост z баллов составил –2.80, –2,14 и –2,47, соответственно, с приростом 0,36, 0,15 и 0,28 SD, соответственно (прирост в SD: среднее значение 0,31; 95% ДИ 0,19–0,41). Исключение 3 детей, получавших терапию гормоном роста, и 7 детей небелого цвета мало повлияло на статистические сравнения непрерывных данных между группами. Единственным исключением было то, что разница в показателе SD по весу в возрасте 5 лет между NBW и всеми детьми с VLBW стала несущественной.
Дети с очень низкой массой тела при рождении имели более низкую среднюю массу при рождении z баллов в этом исследовании по сравнению с недоношенными детьми в британских справочных данных, потому что наши данные относятся только к выжившим, а не ко всем родам.При крайней недоношенности и при любом весе при рождении более зрелые дети с большей вероятностью выживут. Если затем отбирать когорту по массе тела при рождении, то оценка выживших с массой тела при рождении z с большей вероятностью окажется ниже ожидаемой.
Мы вычислили шкалы z с учетом пола и возраста, чтобы облегчить статистические сравнения внутри групп, между группами и по временным интервалам. z Очки предпочтительнее для статистических сравнений переменных роста, поскольку параметрическая статистика (например, тесты t ) более понятна и меньше нарушений лежащих в основе предположений, чем было бы, если бы центили сравнивались с помощью параметрической статистики.Не только легче количественно оценить изменение роста с помощью баллов z , чем с помощью сентилей, но и интервал между баллами z можно более легко преобразовать обратно в базовую единицу измерения, например, граммы или сантиметры. Поскольку рост сильно различается в зависимости от пола и даже небольших различий в возрасте на момент измерения, и поскольку желательно сравнивать рост между группами с различиями по полу и возрасту, нецелесообразно сравнивать данные в основных единицах измерения переменная роста.
Показатели z в нашем исследовании были рассчитаны относительно Британского эталона роста 1990 года. 20 , 21 Этот эталон роста относится к измерениям, проведенным между 1978 и 1990 годами, и включал возраст от 23 недель беременности до 23 лет. Справочные данные о весе и росте были получены из 7 различных источников и исключены небелые дети. 20 В нашем исследовании дети с низкой массой тела превосходили детей по данным Британского справочника по росту в весе к возрасту 2 лет, и эта разница сохранялась до 14 лет.Это поднимает вопрос о том, подходит ли Британский эталон роста для сравнения для наших австралийских детей, и подчеркивает, почему важно иметь одновременную контрольную группу NBW из одной и той же популяции для сравнения с детьми с VLBW. Подобных стандартов роста, подходящих для австралийских детей, не существует. Однако возможно, что наши дети из числа NBW не являются репрезентативными для австралийских детей, несмотря на то, что они были выбраны случайным образом. Мы могли бы использовать данные 24 Американского национального центра статистики здравоохранения в качестве основы для сравнения, но наши выводы относительно изменений между группами и с течением времени не различались бы.
Дети с низкой массой тела, участвовавшие в нашем исследовании, значительно прибавили в весе на на балла раньше, чем дети с очень низкой массой тела, в период от рождения до возраста 2 лет. Среди детей с ОНМТ вес z баллов увеличился в возрасте от 8 до 14 лет, что позволяет предположить, что в более позднем возрасте наблюдается догоняющий рост. Без группы сравнения NBW и простого использования британских данных о росте можно было подумать, что к 14 годам дети с VLBW достигли удовлетворительного веса.Однако они все же были значительно легче, чем наша группа NBW. Средняя разница в весе z балла в возрасте 14 лет между NBW и всеми детьми с VLBW составила 0,73 SD, что составляет примерно 6,3 кг для девочек и 7,3 кг для мальчиков.
К 14 годам дети с массой тела при рождении менее 1000 г достигли своего среднего роста в z , а дети с массой тела при рождении от 1000 до 1499 г превысили свой средний родительский рост в z балла.Однако в целом дети с VLBW все еще были значительно ниже, чем группа NBW. Средняя разница в росте z между детьми с массой тела и массой тела составила 0,53 стандартное отклонение, что составляет примерно 3,5 см для девочки и 4,4 см для мальчика в возрасте 14 лет.
Средний родительский рост z для обеих когорт VLBW был значительно ниже нуля, тогда как средний родительский рост z для когорты NBW — нет. Поскольку когорта VLBW была отобрана по весу при рождении, а не по гестационному возрасту, и поскольку у более мелких родителей, особенно у матерей, будут дети меньшего размера на каждой неделе беременности, неудивительно, что средний рост родителей составляет z для когорт VLBW. значительно ниже нуля.С учетом светской тенденции к увеличению роста взрослых с каждым последующим поколением и из-за наблюдаемого позднее догоняющего роста детей с VLBW, возможно, что дети с VLBW будут превышать свой средний рост в родительском возрасте во взрослом возрасте.
В предыдущем исследовании детей с самым низким ростом с очень низкой массой тела Дойл и др. 23 сообщили о примерно 15-месячной задержке костного возраста в возрасте от 8 до 12 лет, что позволяет предположить, что эти невысокие дети наверстают упущенное позже в детстве. .Лечение синтетическим гормоном роста 3 детей дало небольшой, но статистически значимый прирост показателей SD по росту. Дойл и др. 23 ранее сообщали, что у этих трех детей существенно замедлился костный возраст и что их показатели SD по росту для костного возраста были не очень низкими. Поскольку мы не повторяли измерения костного возраста в возрасте 14 лет, мы не знаем, ускорилось ли их созревание костей вместе с их показателем SD роста. Следовательно, влияние использования синтетического гормона роста на их конечный рост во взрослом возрасте остается неопределенным.
В возрасте 14 лет размеры головы у детей с очень низкой массой тела оставались меньше (разница в среднем 0,92 стандартного отклонения), чем в группе сравнения NBW. Разница была больше в подгруппе ELBW. Одно стандартное отклонение составляет примерно 1,3 см для девочек и 1,7 см для мальчиков в возрасте 14 лет. Разница в окружности головы может иметь клиническое значение, потому что окружность головы положительно связана с IQ. 9
Скорость изменения окружности головы z баллов с течением времени была необычной.В частности, во всех группах наблюдалось значительное увеличение окружности головы z баллов в возрасте от 8 до 14 лет, причем увеличение было больше у девочек. Справочные данные для British Growth Reference 21 между этими возрастами были получены в результате длительного исследования 60 девочек и 83 мальчиков, родившихся в Эдинбурге, Шотландия, в период с 1971 по 1976 год. 25 Увеличение абсолютной окружности головы в возрасте от 8 лет. и 14 лет в среднем составляли менее 2 см у мальчиков и девочек в Эдинбургском исследовании, 25 , тогда как абсолютное увеличение во всех группах в нашем исследовании превышало 2 см (Таблица 3).В Эдинбургском исследовании не было данных о половом развитии. В нашем исследовании, поскольку увеличение баллов z было больше у девочек и поскольку девочки были относительно продвинутыми в период полового созревания, возможно, что разница в оценке окружности головы z между двумя исследованиями связана с различиями в пубертатном развитии. .
Раньше в детстве было значительно больше детей с VLBW, чем в контрольной группе NBW, с массой тела и ростом менее -2 SD, но пропорции уменьшались с возрастом и не были значительно выше к 14 годам.
Есть несколько других исследований 12 -15 роста в подростковом возрасте для полных когорт детей с ELBW или VLBW, рожденных в эпоху вспомогательной вентиляции легких. Сайгал и др. 12 в абстрактной форме сообщили о росте в возрасте от 12 до 16 лет 154 (91%) из 169 детей с массой тела при рождении менее 1001 г, родившихся в центрально-западном регионе Онтарио, Канада. Их результаты сравнивали с результатами 125 контрольных сроков. Они не сообщали о росте z баллов, но дефицит роста (измерение менее третьего центиля) чаще встречался у детей с ELBW по сравнению с контрольной группой: вес, 11% против 1%; высота, 8% против 1%; окружность головы — 16% против 2% соответственно.Эти результаты аналогичны показателям дефицита роста в нашем исследовании.
Hirata and Bosque 13 описали исход в возрасте от 12 до 18 лет когорты с массой тела при рождении менее 1001 г, находившейся в одной больнице в течение 10 лет, начиная с 1972 года. Из исходной группы наблюдения из 103 детей, данные о росте в подростковом возрасте были зарегистрированы только для 32 (31%). Соответствие данных нескольких детей в возрасте от 12 до 18 лет исходной когорте было экстраполировано путем сравнения роста в более раннем детстве, но низкий уровень последующего наблюдения снижает ценность любых полученных результатов.Данные были представлены в единицах измерения, а не в виде баллов z или центилей, и потому что возрастной диапазон настолько широк (6 лет) в то время, когда рост меняется так быстро, а половые различия в росте не допускаются. , невозможно напрямую сравнить их результаты с результатами нашего исследования.
Powls et al. 14 из Англии сообщили об исходах роста для когорты из 137 детей с массой тела при рождении менее 1501 г, родившихся в начале 1980-х годов.Дети не имели серьезных отклонений в развитии нервной системы и были обследованы в возрасте от 11 до 13 лет, и большинство из них были только в раннем периоде полового созревания (менархе у 22% девочек и средний объем яичек 5 мл у мальчиков). О частоте последующего наблюдения от исходного числа выживших не сообщалось. Они также оценили одноклассников NBW. В своем исследовании дети с массой тела при рождении менее 1501 г были значительно легче, чем дети с массой тела, но средняя разница в весе между группами составила всего 2,5 кг (95% ДИ, 0,3-4,5 кг), что намного ниже, чем в нашем исследовании. .Частично различие между исследованиями можно объяснить более продвинутым пубертатным развитием детей в нашем исследовании, поскольку вес быстро увеличивается в период полового созревания. Powls et al., , 14, не сообщали отдельно данные о весе для детей с низкой массой тела. В нашем исследовании дети с низкой массой тела в детстве были значительно легче, чем дети с массой тела при рождении от 1000 до 1499 г, но к 14 годам разница стала несущественной. В исследовании Powls et al., 14 детей с массой тела при рождении менее 1501 г были значительно ниже ростом, чем дети с массой тела NBW.Размер средней разницы в росте в их исследовании в целом составил 4,1 см, что аналогично разнице в нашем исследовании. Powls et al., , 14, не сообщали отдельно данные о росте для детей с низкой массой тела. Дети с ELBW были значительно ниже, чем дети с массой тела при рождении от 1000 до 1499 г, только в возрасте 2 лет в нашем исследовании.
Powls et al. 14 оценили конечный рост взрослого человека на основе данных о росте, поле и костном возрасте при оценке их когорты.Они предсказали, что больше детей будут иметь рост ниже третьего центиля, чем ожидалось, в основном из-за того, что костный возраст был более старшим по сравнению с хронологическим возрастом. В предыдущем исследовании Дойл и др. 23 сообщили, что у самых медленно растущих детей с массой тела при рождении менее 1500 г наблюдается замедленный костный возраст в возрасте от 8 до 12 лет. У 12 (75%) из 16 детей рост взрослого был оценен ниже третьего центиля. Однако знание того, что их рост z баллов для костного возраста не был значительно ниже, чем их средний рост z , предполагает, что они могут достичь более высоких баллов роста z в зрелом возрасте.В исследовании Хираты и Боске 13 15 девочек в среднем возрасте 15,6 лет имели такой же рост (в среднем 160 см), что и их матери (в среднем 161 см), что позволяет предположить, что их рост во взрослом возрасте не будет ниже, чем у них. матери. Поскольку никто не сообщил о росте взрослого из полных когорт детей с ELBW или VLBW, рожденных в эпоху вспомогательной вентиляции легких, еще предстоит выяснить, влияет ли на рост взрослого вес при рождении.
Эриксон и Каллен 15 смогли связать данные о массе при рождении с данными о росте в возрасте 19 лет для одиноких мужчин, поступающих на военную службу в Швеции, с 1973 по 1975 годы рождения.Для младенцев с ОНМТ распределение их роста было смещено влево, при этом рост был меньше 170 см (приблизительно менее -1 SD), чем для детей с массой тела при рождении более 1499 г. Они не предоставили данные отдельно для младенцев с ELBW, и данные были представлены только как частотные распределения, что затрудняет сравнение с настоящим исследованием. Более того, годы рождения были с 1973 по 1975, а выживаемость в то время составляла менее 60%, что позволяет предположить, что многим не предлагалась вспомогательная вентиляция легких.
В заключение, наша группа детей с очень низкой массой тела пережила более поздний наверстывающий рост до возраста 14 лет, чем сообщалось ранее. Они достигли или превысили свой средний родительский рост по шкале z и могли превышать свой генетический потенциал для взрослого роста. Однако в подростковом возрасте они остаются меньше своих сверстников-новобранцев. Дети с массой тела при рождении менее 1000 г в основном догоняли своих более крупных сверстников с массой тела при рождении от 1000 до 1499 г к 14 годам. Поскольку рост продолжается после 14 лет, этих детей следует снова измерять во взрослом возрасте.
Принята к публикации 3 марта 2000 г.
Автор, ответственный за переписку: Лекс В. Дойл, доктор медицины, отделение акушерства и гинекологии, Королевская женская больница, 132 Граттан-стрит, Карлтон, Виктория, 3053, Австралия.
1. взломать
MMerkatz
IRMcGrath
SKJones
П.К.Фанаров
А.А. наверстывающий рост у младенцев с очень низкой массой тела при рождении: потенциальные и клинические корреляты. AJDC. 1984; 138370-375 Google Scholar2.Sann
LDarre
ELasne
YBourgeois
JBethenod
M Влияние недоношенности и недоношенности на рост в возрасте 5 лет. J Pediatr. 1986; 109681-686Google ScholarCrossref 3. Бинкин
NJYip
Жизнь
LTrowbridge
FL Вес при рождении и рост в детстве. Педиатрия. 1988; 82828-834Google Scholar4.Kitchen
WHFord
GWDoyle
LW Рост и очень низкий вес при рождении. Arch Dis Child. 1989; 64379-382Google ScholarCrossref 5. Росс
GLipper
EGAuld
PAM Достижение роста недоношенных детей с очень низкой массой тела при рождении в школьном возрасте. J Pediatr. 1990; 117307-309Google ScholarCrossref 6. Эрнст
JABull
MJRickard
Кабрады
MSLemons
JA Результаты роста и методы кормления младенцев с очень низкой массой тела при рождении (менее 1500 граммов) в течение первого года жизни. J Pediatr. 1990; 117 (доп.) S156- S166Google ScholarCrossref 7.Casey
PHKraemer
ХК Бернбаум
JYogman
MWSells
JC. Статус роста и темпы роста разнообразной выборки недоношенных новорожденных с низкой массой тела: продольная когорта от рождения до трехлетнего возраста. J Pediatr. 1991; 119599-605Google ScholarCrossref 8.Кухня
WHDoyle
LWFord
GWCallanan
C Очень низкий вес при рождении и рост до 8 лет, I: вес и рост. AJDC. 1992; 14640-45Google Scholar9.Kitchen
WHDoyle
LWFord
GWCallanan
CRickards
ALKelly
E Очень низкий вес при рождении и рост до 8 лет. II: размеры головы и интеллект. AJDC. 1992; 14646-50Google Scholar 10.Qvigstad
Эверлов-Ванхорик
СПЭнс-Доккум
MH
и другие. Прогнозирование достижения роста к пятилетнему возрасту у детей, родившихся очень недоношенными или с очень низкой массой тела при рождении: продолжение догоняющего роста после двухлетнего возраста. Acta Paediatr. 1993; 82444-448Google ScholarCrossref 11.Hack
М.Вайсман
BBorawski-Clark
E Ускоренный рост в детстве среди детей с очень низкой массой тела при рождении. Arch Pediatr Adolesc Med. 1996; 1501122–1129Google ScholarCrossref 12.Saigal
SStoskopf
BLBurrows
Э.А.Розенбаум
PL Физический рост и текущее состояние здоровья младенцев с крайне низкой массой тела при рождении и контрольная группа в подростковом возрасте [аннотация]. Pediatr Res. 1996; 39278AGoogle Scholar13.Hirata
TBosque
E Когда они вырастут: рост детей с крайне низкой массой тела при рождении (≤1000 г) в подростковом возрасте. J Pediatr. 1998; 1321033-1035Google ScholarCrossref 14.Powls
ABotting
NCooke
RWIPilling
DMarlow
N Нарушение роста у детей с очень низкой массой тела при рождении в возрасте 12 лет: корреляция с перинатальными переменными и переменными исхода. Arch Dis Child Fetal Neonatal Ed. 1996; 75F152- F157Google ScholarCrossref 15.Эриксон
А.Каллен
B Мальчики с очень низкой массой тела при рождении в возрасте 19 лет. Arch Dis Child Fetal Neonatal Ed. 1998; 78F171- F174Google ScholarCrossref 16. Таннер
JMWhitehouse
RHTakaishi
M Стандарты роста, веса, скорости роста и скорости веса от рождения до зрелости, I: британские дети, 1965. Arch Dis Child. 1966; 41454-471Google ScholarCrossref 17.Falkner
F Мониторинг роста: плод до первых двух постнатальных лет. Бруснер
OCarrazza
FRGracey
MNichols
BLSenterre
Джеды. Клиническое питание детей раннего возраста New York, NY Raven Press 1985; 23–38 Google Scholar 18.
Кожевник
JM Рост в подростковом возрасте . 2-е изд. Нью-Йорк, Нью-Йорк Эпплтон-Сенчури-Крофтс, 1966;
19 Захманн
MPrader
Вид
HPHafliger
HBudliger
H Объем яичек в подростковом возрасте: поперечные и продольные исследования. Helv Paediatr Acta. 1974; 2961-72Google Scholar20.Freeman
JVCole
TJChinn
SJones
PRWhite
EMPreece
MA Поперечные кривые роста и веса для Великобритании, 1990 г. Arch Dis Child. 1995; 7317-24Google ScholarCrossref 21.Cole
TJFreeman
JVPreece
MA Британские эталонные центили роста за 1990 год для веса, роста, индекса массы тела и окружности головы, рассчитанные с учетом максимальной штрафной вероятности. Stat Med. 1998; 17407-429Google ScholarCrossref 22.
Недоступно, SPSS для Windows [статистическая компьютерная программа]. Версия 6.1.3. Чикаго, штат Иллинойс, SPSS Inc., 1995;
23. Дойл
LWFord
GWAbadilla
BWarne
GLCallanan
C Оценка низкого роста у детей с очень низкой массой тела при рождении. J Paediatr Child Health. 1993; 29411-414Google ScholarCrossref 24.
Hamill
ПВВДризд
Т.А.Джонсон
CLReed
RBRoche
AF Кривые роста NCHS для детей от рождения до 18 лет . Вашингтон, округ Колумбия, Департамент здравоохранения, образования и социального обеспечения США, 1977 г .; публикация PHS 78-1650.
25, Рэтклифф
SGMasera
NPan
HMcKie
M Окружность головы и IQ детей с аномалиями половых хромосом. Dev Med Child Neurol. 1994; 36533- 544Google ScholarCrossref
Рожденные слишком рано: шесть историй матерей
Один из 10 детей в Северной и Южной Америке рождается преждевременно (до 37 недель). Качественный уход, адекватная температура, грудное молоко и последующие услуги являются ключом к предотвращению осложнений и обеспечению здорового развития этих детей. Ниже мы поделились некоторыми историями женщин, родивших раньше срока:
15 ноября 2019 г. (PAHO / WHO-CLAP) — Ребенок считается недоношенным, если он родился до 37 недель беременности.Недоношенные дети рождаются без полного внутриутробного развития, что делает их более уязвимыми к осложнениям, чем родившиеся доношенными. Не все недоношенные дети подвержены риску, но когда эти осложнения действительно возникают, они входят в число основных причин смерти детей в возрасте до 5 лет и могут вызывать физические, неврологические нарушения и нарушения обучаемости, которые имеют пожизненные последствия.
«Преждевременное рождение означает, что ребенок не полностью подготовлен к жизни вне матки.Им может потребоваться поддержка, чтобы оставаться в тепле, кормить и дышать », — говорит Пабло Дюран, региональный советник по перинатальному здоровью Латиноамериканского центра перинатологии, женщин и репродуктивного здоровья Панамериканской организации здравоохранения (ПАОЗ) (CLAP). аббревиатура на испанском языке). «Материнская помощь и качественная медицинская помощь необходимы для развития всех младенцев, но особенно недоношенных».
Многие причины недоношенности уже известны. Факторы риска включают предыдущие преждевременные роды, многоплодную беременность, беременность в подростковом возрасте и некоторые хронические состояния, такие как гипертония, диабет или инфекции.Курение, употребление алкоголя, наркотики и стресс также могут увеличить риск.
Однако существуют простые, недорогие и эффективные меры, которые, как было показано, снижают смертность и осложнения, связанные с недоношенностью, на три четверти. Эти меры варьируются от кормления ребенка грудным молоком до оказания помощи в условиях регулируемой температуры, обеспечения качественного, основанного на фактах ухода, включая своевременное обнаружение связанных со здоровьем осложнений, и обеспечения последующего наблюдения во время госпитализации и после выписки.
«Мой сын преодолел множество препятствий. Он сильный ребенок ».
«Рождение маленького Ашера Гагдиэля было сложным из-за моего здоровья. На седьмом месяце беременности у меня случился приступ паники, который, как мы думаем, был ранним признаком преэклампсии. Мой первый гинеколог не обратил внимания на мое кровяное давление, поэтому я обратилась за консультацией к более опытному гинекологу, который обнаружил его, когда я была на восьмом месяце беременности. Поскольку здоровье моего ребенка было под угрозой, мне сделали экстренное кесарево сечение.У Ашера было всего 1800 граммов и 42 сантиметра в длину, с уродством на губе, которое не полностью сомкнулось. Однако я могла кормить его грудью без каких-либо проблем, и он оставался со мной в больнице всего четыре дня.
Вернувшись домой к заботе и поддержке всей своей семьи, мой сын преодолел множество препятствий. Он сильный ребенок, ему уже исполнился год. Благодаря заботе и поддержке, которые он получал на каждом приеме, а также вниманию к его питанию и вакцинам, мой малыш развивался, как и любой другой ребенок.В настоящее время его рост 60 сантиметров, а вес — 8 кг. Он даже начал делать свои первые шаги — медленно, но верно и очень счастливо ».
Скарлетт Ривера, Гондурас
7-летнее наблюдение в Аргентине
В Аргентине недоношенные дети находились под наблюдением служб здравоохранения до 7 лет. Этим руководит педиатр при поддержке социального работника, чтобы не допустить, чтобы пациенты бросили учебу. Для обеспечения непрерывности посещений «ранняя диагностика и лечение имеют ключевое значение, как и обеспечение механизма наблюдения за недоношенными детьми», — говорит д-р.Патрисия Фернандес из Национального департамента по делам матери, ребенка и молодежи Министерства здравоохранения Аргентины.
«Идея состоит в том, что все последующие процедуры проводятся в один и тот же день, поэтому пациенту не нужно постоянно возвращаться в поликлинику. В некоторых случаях также предоставляется транспорт », — говорит Фернандес. Во время последующего наблюдения предоставляется молоко (грудное молоко всегда является приоритетом) и, помимо прочего, проводится оценка развития ребенка.
Для продолжения этого наблюдения Министерство здравоохранения создало руководство для медицинских бригад, содержащее информацию об услугах по всей стране, которые предоставляют последующие услуги для недоношенных детей, о специалистах, к которым этих пациентов могут направить контактные данные для направления пациентов, консультаций или обмена информацией.
«Мне пришлось ждать, пока ему исполнится два месяца, чтобы прикоснуться к его маленькой ручке, и три месяца, чтобы впервые обнять его»
«Родриго родился на 27 неделе и весил всего 525 граммов, потому что у меня было высокое кровяное давление, которое подвергало нас обоих риску. Мне пришлось ждать, пока ему исполнится два месяца, чтобы прикоснуться к его маленькой ручке, и три месяца, чтобы впервые обнять его. Это было невероятно сложно, особенно на начальных этапах. Сначала нам нужно было прожить первые 12 часов, затем 24 часа и т. Д.Он был на кислороде почти 2 месяца и постепенно начал достигать своих вех, пока, наконец, его не выписали из больницы в 4 месяца. Я все время оставался с ним в родительском доме в больнице Фернандес в Буэнос-Айресе и мог навещать его, когда хотел. Поддержка со стороны других мам в подобных ситуациях также была чрезвычайно полезной.
Когда нас выписали из больницы, мой пухлый ребенок весил почти 3 кг и выглядел как новорожденный. На следующей неделе мы вернулись в больницу для проверки, а затем каждые 20 дней посещали педиатров в больнице Фернандеса, пока ему не исполнилось 3 года.После этого мы продолжали посещать его один раз в месяц, и теперь, когда Родри исполнилось 4 года, мы ходим каждые 6 месяцев для последующего наблюдения. Единственные проблемы, которые у него были, были со зрением, но его направили к окулисту, и они разрешились самостоятельно.
У моего пухленького сына все отлично: он супер-интерактивный, хорошо ладит с другими, очень четко говорит и у него отличная память. Детский сад им очень понравился. Сначала это было очень тяжело — нам приходилось принимать это час за часом, чтобы он мог адаптироваться, но они так хорошо о нем позаботились, и теперь он так хорошо справляется.”
Сабрина Ластра, Аргентина
Повышение качества медицинской помощи в Доминиканской Республике
Обеспечение всеобщего здоровья для всех женщин и младенцев в общинах и на всех уровнях оказания помощи может помочь предотвратить многие материнские и неонатальные смерти, в том числе недоношенные. Предотвращение осложнений и смертей из-за преждевременных родов начинается до зачатия и продолжается путем обеспечения здоровой беременности. В связи с этим, как минимум восемь посещений врача на протяжении всей беременности помогают выявить и лечить факторы риска.
По этой причине Национальная служба здравоохранения Доминиканской Республики и ПАОЗ в августе прошлого года запустили стратегию по улучшению акушерской / гинекологической помощи и неонатальной помощи. Пакет вводит изменения, которые сокращают пробелы в качественном уходе за счет уже имеющихся ресурсов и под руководством организации. Одной из пяти участвующих больниц является Доминиканская женская больница, которая также является одним из центров обучения неонатальных специалистов.
«Она пролежала в больнице 10 дней… каждый раз, когда звонил телефон, у меня появлялся ком в горле»
«Мне, как и каждой новенькой маме, пришлось научиться заботиться о новорожденном.Однако мне также пришлось научиться заботиться о недоношенном ребенке, который весил всего 1800 граммов. Сила Виктория родилась на 35 неделе из-за предлежания плаценты. Она оставалась в Доминиканской женской больнице в течение 10 дней, пять из которых она находилась на искусственной вентиляции легких, так как у нее были серьезные проблемы с дыханием. Я ходил в гости к Силе каждый день, иногда более одного раза, всегда ждал, чтобы услышать о каких-либо изменениях в ее здоровье. В больнице мне сказали, что не позвонят мне, если не будет осложнений с ребенком.Каждый раз, когда звонил мой телефон, у меня возникал ком в горле.
Моя жизнь полностью изменилась, потому что мне нужно позаботиться о малейших деталях, особенно с точки зрения гигиены, например, как я стираю ее одежду и следя за тем, чтобы любой, кто подошел к ней, вымыл руки, прежде чем прикасаться к ней. Несмотря на эмоциональную поддержку, которую я получил, это меня очень расстраивало, потому что я не знала, что делать с таким крошечным ребенком, но мы нашли свой путь. Сейчас Силе 6 месяцев, и, хотя ее режим ухода не изменился, у нее нет никаких осложнений со здоровьем.Мое самое большое желание — чтобы моя дочь была здоровой и чтобы она росла, чтобы вносить свой вклад в жизнь общества… она — то, что меня поддерживает ».
Дженнифер Толедо, Доминиканская Республика
Уход за кенгуру в Колумбии
Обеспечение необходимого ухода за каждым новорожденным, включая контакт кожи с кожей и раннее начало грудного вскармливания, являются двумя столпами программы ухода за кенгуру, которая началась в 1978 году в Колумбии. В настоящее время существует 54 программы по уходу за кенгуру, которые работают в соответствии с техническими рекомендациями, установленными Министерством здравоохранения.
«Благодаря программе недоношенные дети достигают 40 недель — 9 месяцев — с адекватным ростом и весом», — говорит д-р Наталья Чарпак, возглавляющая инициативу в Колумбии.
«Я ухаживаю за кенгуру 22 дня, и это был самый прекрасный опыт в моей жизни»
«Фрайса Шарлехт прибыла раньше, чем ожидалось. Я была всего на 36 неделе беременности и все еще работала, когда заметила, что из моего тела выходит прозрачная жидкость. Поскольку я впервые стала мамой, я не знала, что происходит.Мне было очень страшно, поэтому я позвонила своей сестре, и она сказала: «У вас просто отошла вода, иди в клинику!» Разумеется, настало время для рождения ребенка. У меня была преэклампсия. Мне сделали анестезию, а когда я пришел в себя, разрешили на минутку увидеться с дочерью. Поскольку у нее был низкий вес при рождении, ее перевели в инкубатор на пять долгих дней.
Врач сказал мне, что мне придется ухаживать за кенгуру, и я очень забеспокоилась и испугалась за жизнь своего ребенка. Я успокоилась после того, как они объяснили, что нет причин для беспокойства — мне просто нужно было постоянно контактировать кожа к коже с моей дочерью и кормить ее грудью каждый раз, когда она в этом нуждалась, пока она не достигла своего идеального веса и роста.Я ухаживаю за кенгуру уже 22 дня, и это был самый прекрасный опыт в моей жизни. Я самая счастливая мама в мире! Это благословение, что она весь день лежит у меня на груди. Она чувствует мое материнское тепло и вот-вот достигнет 2500 грамм. Несмотря на то, что Фрайса — хрупкий и невинный ребенок, она знает вещи, о которых мы даже не догадывались ».
Luceny Urrutia Quiñones, Колумбия
Банки грудного молока в Гондурасе
Чтобы гарантировать наилучшее питание младенцев в Гондурасе, банки грудного молока помогают семьям с недоношенными детьми.Эти банки представляют собой специализированные помещения, куда поступает молоко, пожертвованное кормящими женщинами, где оно обрабатывается, хранится и раздается младенцам, матери которых не могут кормить грудью. Пожертвование и распространение производятся анонимно.
В настоящее время в Гондурасе есть две больницы, которые предлагают эту услугу: университетская больничная школа Тегусигальпы, которая собирает от 30 до 35 литров грудного молока каждый месяц (достаточно, чтобы накормить в среднем 6 детей), цель которой — собрать 168 литров, и больница Марио Катарино Ривас в Сан-Педро-Сула, куда ежемесячно собирают около 60 литров.
«Я не могла кормить грудью, так как находилась в больнице 28 дней, а здесь мне дали грудное молоко для моих младенцев».
«Мои дети, Риччи Милагро и Милагро Мерседес, родились в шесть месяцев с очень низким весом при рождении. Я не могла кормить грудью, так как пролежала в больнице 28 дней из-за проблем со щитовидной железой и высокого кровяного давления, но, слава Богу, я постепенно поправляюсь. Здесь, в больнице для женщин и детей Тегусигальпы, мне дали грудное молоко для моих младенцев, и благодаря докторам и медсестрам они стали намного лучше.
Грудное молоко помогает увеличить вес, что очень важно для недоношенных детей. Я очень благодарен матерям, которые пожертвовали молоко в банк, который помог моим девочкам ».
Riccy Maribel Murillo, Гондурас
Личностно-ориентированная помощь в Уругвае
Редукционная инвазивная технология — одна из рекомендаций по уходу за недоношенными детьми. По словам доктора Фернанды Бласины, одного из координаторов неонатальной группы в клинической больнице Монтевидео, «раньше дети рождались и интубировались в соответствии с их гестационным возрастом или весом, и им не давали возможности дышать самостоятельно.В наши дни вы видите младенцев, родившихся на 25-й неделе, которые дышат с небольшой поддержкой. Это индивидуальный уход, основанный на потребностях каждого ребенка. Это огромное достижение, улучшившее результаты (здоровье) ».
Эти изменения наблюдались и в питании. Было показано, что раннее кормление, особенно грудным молоком, имеет преимущества с точки зрения предотвращения инфекций и колитов, а также других осложнений. Доктор Бласина подчеркивает, что Уругвай также изменил свою заботу о младенцах, чтобы вовлечь в нее всю семью, даже если младенцы госпитализированы.
Именно эта поддержка, предоставляемая семьям и медицинским работникам — хорошее питание, доступ к медицинской помощи и всестороннее наблюдение, — дает недоношенному ребенку больше шансов на полноценную и здоровую жизнь.
«Когда я встретил ее, я помню, как хотел плакать, думая:« Как мы можем это исправить? »
«Двадцать лет назад я стала мамой ребенка, который родился на 32 неделе из-за преэклампсии. Луна была моим первым и единственным ребенком. Я проходил первый год ординатуры по педиатрии, когда мне сказали, что мне нужно будет сделать кесарево сечение на 32 неделе.Я подумал, что «она мертва». Насколько я знал, ей было бы очень трудно выжить и процветать. Мне потребовалось более 8 часов, чтобы восстановиться после общей анестезии, и когда я пошел к ней, я помню, как хотел плакать, думая: «Как мы можем это исправить?».
Луне повезло, что ее лечил врач, который не интубировал ее — потому что тогда они интубировали всех младенцев, весивших меньше килограмма — они увидели, что она дышит нормально, и просто дали ей кислород на 12 часов. На следующий день у нее все было так хорошо, что ее сняли.Луна была помещена в реанимацию и пробыла там два месяца. Я думаю, что к ней относились очень современно, на 20 лет раньше времени ».
Фернанда Бласина, Уругвай
Рождение маленького ребенка | Беременность, рождение и рождение ребенка
Для родителей нормально беспокоиться о росте и развитии своего ребенка в утробе матери, особенно если ребенок был измерен и оценен как «маленький». Но действительно ли размер имеет значение? Вот что вам нужно знать, если вам сказали, что ваш ребенок меньше среднего или, скорее всего, будет меньше среднего (менее 2.5 кг при рождении).
Почему мой ребенок маленький?
Самая распространенная причина, по которой ребенок меньше среднего — с весом менее 2,5 кг при рождении — это недоношенность.
Это потому, что у ребенка в утробе будет меньше времени, чтобы расти. В последние недели беременности ребенок значительно набирает вес.
Некоторые дети не набирают много веса в утробе матери из-за других факторов риска. Наличие одного или нескольких из этих факторов риска не означает, что , а не , означает, что у вас будет ребенок с низкой массой тела при рождении, но у вас может быть более высокий риск рождения ребенка с низкой массой тела при рождении.К факторам риска относятся:
Иногда ребенок рождается с весом менее 2,5 кг просто потому, что родители сами маленькие или имеют определенное этническое происхождение. Например, младенцы, рожденные от матерей из числа коренного населения в Австралии, в два раза чаще имеют низкий вес при рождении, чем дети, рожденные от матерей некоренного происхождения.
Как измеряется размер ребенка?
Во время обычных дородовых осмотров ваш врач или акушерка может оценить рост и размер вашего ребенка, измерив высоту дна матки.Это расстояние от лобковой кости до верхушки матки.
Ультразвук также может дать медицинским работникам представление о том, насколько большим будет ваш ребенок, но это не очень точно.
Невозможно точно измерить вес вашего ребенка до его рождения.
После рождения ребенка всегда внимательно следят за его весом, чтобы убедиться, что он здоров и правильно растет. Но важен не только их вес. То, насколько хорошо они кормят, и количество мокрых подгузников и испражнений, которые они производят, может указывать на то, хорошо ли чувствует себя ваш ребенок.
Стоит ли мне беспокоиться, если у моего ребенка низкий вес?
Как маленькие, так и большие дети могут родиться естественным путем, естественным путем, но вам и ребенку, вероятно, потребуется дополнительный уход как во время родов, так и после родов. Так что лучше всего рожать там, где вы можете получить доступ к специализированным медицинским услугам. Поговорите со своим врачом или акушеркой о лучшем месте для родов.
Если при рождении ваш ребенок весит менее 2,5 кг, его голова может казаться намного больше, чем остальное тело.Они могут выглядеть худыми с небольшим количеством жира.
Младенцы с низкой массой тела при рождении могут нуждаться в госпитализации в отделение интенсивной терапии новорожденных (NICU) или в специализированный детский сад (SCN). Некоторые из проблем, с которыми иногда сталкиваются маленькие дети, включают:
- проблемы с дыханием или сердцем
- Низкий уровень кислорода при рождении
- Неспособность поддерживать температуру тела
- Сложность кормления и набора веса
- заражение
- Кровоизлияние в мозг (так называемое «внутрижелудочковое кровоизлияние»)
- Проблемы с глазами и зрением
- Проблемы с кишечником
Все они чаще возникают у недоношенных детей.
Если нет других осложнений, младенцы с низкой массой тела при рождении обычно «догоняют» свой физический рост. Однако в более позднем возрасте люди, которые родились меньше среднего, с большей вероятностью разовьются диабетом, ожирением, проблемами с сердцем и высоким кровяным давлением.
Могу ли я предотвратить низкий вес при рождении?
Часто вы ничего не можете сделать, чтобы предотвратить рождение ребенка маленьким или большим. Но забота о себе во время беременности важна для всех женщин. Вам следует учитывать:
Где я могу найти помощь?
Всегда сначала проконсультируйтесь со своим врачом, акушером или акушеркой, если у вас есть какие-либо опасения по поводу своей беременности, собственного здоровья или здоровья вашего ребенка.
Вы также можете позвонить по телефону службы беременных, родов и младенцев по номеру 1800 882 436, чтобы поговорить с медсестрой по охране здоровья матери и ребенка.
Каково было родиться недоношенным — рассказ Джеффа
Вырастая недоношенным, вы знаете о своих преждевременных родах — сроках беременности, своем весе и своих медицинских проблемах. Моя мама вела дневник моего пребывания в отделении интенсивной терапии и моего детства, охватывая все, начиная со дня моего рождения до 11 лет. К тому времени, когда мне исполнилось десять, я был в состоянии цитировать большую часть своей жизненной статистики по памяти.
Я родился в 1978 году в больнице Саутмид, Бристоль. У меня была 26 неделя беременности, и я был одним из первых младенцев весом 1000 г, получивших полную неонатальную интенсивную терапию в больнице. В то время в прессе меня описывали как «чудо-ребенка» из-за моего чрезвычайно низкого веса при рождении и проблем со здоровьем. Я знаю, что это клише, но я не ожидал, что выживу. Мои шансы были настолько малы, что первые две недели жизни у меня не было даже имени. В шесть недель я крестился, затем в девять недель у меня развился менингит.Всего я пролежал в больнице 168 дней.
Несмотря на то, что я знал о моем рождении, это было в основном просто фактами и цифрами, не было большого контекста, в который это можно было бы поместить. Я точно не знала ни о каких других недоношенных младенцах или детях моего возраста, родившихся недоношенными. Шли годы, и я начал искать информацию, касающуюся технической стороны моего преждевременного рождения. В конце концов я нашел несколько онлайн-форумов с другими взрослыми, родившимися недоношенными. Включая этот на сайте inspire.com
Наконец, я смогла обсудить свои ранние роды с другими взрослыми, которые не только получали подобное лечение, но и имели такие же проблемы и вопросы, как и я.Наконец, люди, которые знали, что значит расти «чудо-младенцем»!
В разговоре с этими людьми стало ясно одно. Основное внимание в наших обсуждениях было уделено не тому, как рано мы родились, или сколько времени мы провели в реанимации, или насколько хорошо мы успеваем в школе. Вместо этого речь шла о нашем долгосрочном качестве жизни и поддержке, которую мы получали от окружающих.
Моя история больше не была уникальной, но была частью более широкой картины с другими людьми, с которыми у меня было гораздо больше общего, чем я мог себе представить.Для тех из нас, кто родился в конце 70-х или начале 80-х, лечение часто связано с использованием передовых технологий. Или испытания новых методов лечения, которые станут стандартной практикой неонатальной помощи. Тем не менее, несмотря на все это современное вмешательство, когда настал день окончательно покинуть отделение интенсивной терапии, всех нас одели в кукольную одежду и отвезли домой на детской игрушечной коляске.
Часто только намного позже в жизни вы способны полностью осознать жертвы, которые приносят другие за вас, будь то родители, родственники или врачи и медсестры, которым поручено заботиться о вас.Из всего, что я знаю о своей ранней жизни, ясно одно: у меня нет абсолютно никакого опыта рождения недоношенного или больного ребенка.
Я не могу передать вам, каково это — звонить в больницу каждое утро, чтобы узнать, пережил ли ваш ребенок ночь. Я не могу сказать вам, каково это, когда вам говорят, что вашему ребенку снова нужно вентиляция легких из-за еще одной инфекции. Я не могу сказать вам, каково это — ждать восемь недель только для того, чтобы впервые подержать ребенка. Это все, с чем приходилось сталкиваться моим родителям, и я очень горжусь тем, что они сделали.
Вот почему я поддерживаю Bliss в их работе — не только для таких детей, как я, но и для того, чтобы каждый родитель имел доступ к поддержке и информации, в которой они нуждаются. За 15 лет, которые я поддерживаю Bliss, я видел, как они повлияли на информацию, доступную для родителей, а также изменения, которые они внесли в политику и взгляды на проблемы, связанные с преждевременными родами.
Другие недоношенные взрослые и я не могу сказать, каково это должно быть пройти через отделение интенсивной терапии в качестве родителя, но, будучи недоношенными, мы, будучи там, где сейчас находится ваш ребенок, подумали, что могли бы предложить вам несколько слов поддержки за то, что вы таковы. удивительные недоношенные родители.
«Если просто сидеть и ждать, может не показаться, что ты мне помогаешь, но каждый день я благодарен тебе за твою любовь, поддержку и веру в меня». — Джефф, 26 недель, 1978 г.
«Ваша любовь, терпение и сила стоят каждого момента» — Келли, 26 недель рождения, 1984 г.
«Я знаю, что ты любишь меня и беспокоишься обо мне. Я крошечный и хрупкий, и это пугает тебя. Но твое присутствие, твои нежные прикосновения, твои мягкие колыбельные и утешительные шепоты достигают моего сердца. Мы переживем это вместе. .Может показаться, что это не так, но ваше присутствие дает мне силы продолжать борьбу »- Карла, 32 недели рождения, 1982 г. (неожиданный сюрприз — часть группы однояйцевых близнецов)
Я видел успехи в уходе за новорожденными, достигнутые в течение моей жизни, и я очень горжусь тем, что являюсь частью этой истории. Я с гордостью могу сказать, что я был недоношенным.
Если вы столкнулись с какой-либо из проблем, упомянутых в этом сообщении, и хотите получить поддержку, просмотрите наши страницы онлайн-поддержки.
недоношенных детей и их проблемы. Информация о недоношенных детях
Всемирная организация здравоохранения (ВОЗ) определяет недоношенных детей, родившихся раньше 37 недель с первого дня последней менструации. Последние данные показывают, что> 1 из 10 детей, родившихся во всем мире в 2010 году, были недоношенными, и это соответствует примерно 15 миллионам преждевременных родов [1] .
В Англии и Уэльсе в 2005 г. было 11 657 младенцев, родившихся на сроке менее 33 недель гестации, более 90% из которых дожили до ближайшего послеродового периода [2] .Простое обозначение всех младенцев, рожденных до 37 недель, как недоношенных, не иллюстрирует заметную градацию с точки зрения серьезности проблемы с увеличением недоношенности:
- Ребенок, родившийся на 36 неделе, вероятно, будет медленно кормиться.
- У ребенка, родившегося до 33 недель, будут более серьезные проблемы, включая, возможно, незрелые легкие.
- Рождение до 28 недель вызывает очень серьезные проблемы, но выживаемость весьма значительна.
Младенцы нередко рождаются рано и имеют задержку внутриутробного развития (ЗВРП), что отрицательно сказывается на их прогнозе.ЗВУР — это состояние, при котором рост ребенка замедляется или становится статичным, пока он еще находится в матке. Это часть более широкой группы, называемой плодами с малым размером для гестационного возраста (SGA), когда плод меньше ожидаемого для гестационного возраста. SGA включает в себя плоды, которые конституционально малы, и плоды, рост которых был ограничен.
Цифры могут вводить в заблуждение, поскольку они могут значительно различаться в зависимости от единицы; однако цифры, которые не являются нетипичными, включают:
- 90% выживаемость при более 800 г.
- 50% выживаемость при более 500 г.
- Выживаемость 80% у тех, кто родился до 28 недель беременности.
Эти цифры могут также скрывать значительную инвалидность у выживших.
Последние данные из Англии подтвердили, что выживаемость недоношенных детей, рожденных в возрасте от 22 до 25 недель, увеличилась с 1995 г. (с 40% до 53% в целом), но характер основной неонатальной заболеваемости и доля пострадавших выживших остались неизменными [3 ] .
Повышение выживаемости при более низких сроках беременности и меньшем весе затрудняет для медицинских работников и родителей выбор правильного курса действий в отношении детей, рожденных на пределе жизнеспособности.Королевский колледж акушеров и гинекологов (RCOG) опубликовал новое руководство по решению этой сложной проблемы [4] . В руководстве RCOG рекомендуется, чтобы при весе при рождении менее 500 г реанимационные мероприятия проводились только после тщательного рассмотрения.
Presentation
Ребенок, который также мал для гестационного возраста (SGA), может иметь мало подкожного жира, а кожа может выглядеть морщинистой.
Поскольку уровень смертности снизился, основное внимание при перинатальных вмешательствах уделяется снижению долгосрочной заболеваемости, особенно профилактике травм и аномалий развития мозга.Недоношенный ребенок сталкивается с рядом проблем (они могут усугубиться, если есть также ЗВУР):
- Гипотермия представляет собой большой риск, особенно если подкожно-жировой клетчатки мало. Недоношенный ребенок менее способен дрожать и поддерживать гомеостаз.
- Гипогликемия также представляет собой риск, особенно при SGA. Также может быть гипокальциемия. Оба могут вызвать судороги, которые могут вызвать долговременное повреждение головного мозга.
- Чем более недоношенный ребенок, тем выше риск респираторного дистресс-синдрома.Стероиды перед родами могут снизить риск, но это все еще вполне реально. Если ребенку требуется кислород, за ним следует очень внимательно следить, так как при слишком высоком уровне недоношенного ребенка он подвержен ретролентальной фиброплазии и слепоте.
- Недоношенный ребенок более подвержен желтухе новорожденных и ядерной желтухе при более низком уровне билирубина, чем более зрелый ребенок [5, 6] .
- Они восприимчивы к инфекциям и некротизирующему энтериту.
- Они подвержены внутрижелудочковым кровоизлияниям в мозг с серьезными долгосрочными последствиями.
Со всеми этими проблемами сталкивается неонатолог из отделения особой заботы о детях (SCBU), но когда ребенок в конечном итоге выписывается из больницы и отправляется домой с семьей, это еще не конец проблем. Немного недоношенный ребенок, вероятно, будет иметь мало или совсем не иметь долгосрочных проблем, но очень недоношенный ребенок с бурным началом жизни часто страдает от множества серьезных проблем.
Долгосрочные проблемы недоношенных детей
Примечания клинического редактора (август 2017 г.)
Д-р Хейли Уилласи обращает ваше внимание на последние рекомендации NICE по наблюдению за недоношенными детьми [7] .Помимо определения типов проблем и вероятности их наличия, руководство также предлагает обоснование для последующих действий. Например, усиленное наблюдение группой разработчиков до 2 лет (скорректированный возраст) рекомендуется для недоношенных детей, которые имеют повышенный риск возникновения проблем, исходя из критериев рождения до 30 недель беременности или рождения в возрасте от 30 до 36+. 6 недель беременности с поражением на изображениях, которое может быть связано с проблемами развития, такими как внутрижелудочковое кровотечение; или гипоксическая ишемическая энцефалопатия в неонатальном периоде; бактериальный менингит новорожденных или энцефалит простого герпеса в неонатальном периоде.
Заболеваемость обратно пропорциональна сроку беременности; однако не существует гестационного возраста (включая срок), который полностью исключен [8] . Данные исследований EPICure подтверждают, что распространенность нарушений развития нервной системы была в значительной степени связана с продолжительностью беременности, причем ухудшение ухудшалось по мере уменьшения срока беременности (45% на 22-23 неделе, 30% на 24 неделе, 25% на 25 неделе и 20% на 26 неделе [9] . ДЦП присутствовал у 14% выживших из этой группы.Есть некоторые свидетельства того, что заболеваемость церебральным параличом снижается у недоношенных детей, родившихся в возрасте от 28 до 31 недели [10] . Цифры о результатах для недоношенных детей следует интерпретировать с определенной степенью осмотрительности, чтобы быть уверенным, что подобное сравнивают с подобным:
- К процентным значениям следует относиться с осторожностью.
- В разных исследованиях для включения используются разные критерии степени недоношенности.
- Есть градация риска.
- Быть преждевременным и маловато для фиников, кажется, еще больше увеличивает риск.
Комментарий редактора клинической практики (сентябрь 2017 г.)
Д-р Хейли Уилласи недавно прочитала отчет о большом французском исследовании в BMJ [11] . 5567 новорожденных, родившихся живыми в 2011 году на сроке гестации 22–34 полных недели, из которых 4199 выживших в возрасте 2 лет (скорректированный возраст) были включены в последующее наблюдение. Показатели выживаемости и выживаемости без серьезных или умеренных нейромоторных или сенсорных нарушений увеличились за последние два десятилетия, но эти дети по-прежнему подвержены высокому риску задержки развития.Было статистически значимое снижение частоты церебрального паралича, но риск задержки развития был высоким даже у детей, рожденных умеренно недоношенными.
Зрение и слух
Примерно каждый четвертый ребенок с массой тела при рождении менее 1,5 кг имеет периферическое или центральное нарушение слуха, или и то, и другое [12] .
Младенцы, которые проходят ранний скрининг и лечение ретинопатии недоношенных (РН), имеют улучшенные долгосрочные функциональные и структурные результаты по сравнению с теми, кто проходит традиционный скрининг и лечение [13, 14] .Однако увеличение выживаемости младенцев с низкой массой тела при рождении увеличило распространенность агрессивной задней ROP, которая может не поддаваться традиционному лечению. В многоцентровом исследовании у 66% детей с массой тела менее 1,25 кг развилась ROP, но только 6% нуждались в лечении [15] .
Госпитализация в детском возрасте
Дети с крайне низкой массой тела при рождении (масса тела при рождении 500-999 г) имеют больше повторных госпитализаций и других проблем со здоровьем в первые годы после выписки, чем дети с нормальной массой тела при рождении (масса тела при рождении> 2499 г. ) дети.Респираторные заболевания, включая инфекции нижних дыхательных путей, являются основной причиной повторной госпитализации [16] .
Первоначальная тяжесть бронхолегочной дисплазии (БЛД) является важным предиктором нарушения функции легких и обращения за медицинской помощью в детстве [17] .
Последующее наблюдение в школе
Когнитивные и нейромоторные нарушения в 5-летнем возрасте усиливаются с уменьшением гестационного возраста. Многие из этих детей нуждаются в специализированной помощи высокого уровня [18] :
- Около половины младенцев, рожденных на сроке 24-28 недель беременности, имеют инвалидность в 5 лет, что аналогично проценту, наблюдаемому в британском EPICure. исследование [19] .
- Около трети младенцев, родившихся позже (29-32 неделя беременности), имеют инвалидность в 5 лет.
Поведенческие и психомоторные проблемы
В исследовании, проведенном в Ливерпуле, изучались дети в возрасте 7 и 8 лет, родившиеся до 32 недель и достаточно здоровые, чтобы посещать общеобразовательную школу [20] . Их сравнивали с доношенными детьми того же возраста в их классе в школе:
- Инвалидность может быть незначительной и многочисленной, поэтому был использован ряд тестов.
- Недоношенные дети чаще страдали двигательными нарушениями, и это влияло на их успеваемость в школе, даже когда их интеллект был нормальным.
- Более 30% имели нарушение координации развития (DCD) по сравнению с 6% одноклассников.
- Недоношенные дети были значительно более склонны к гиперактивности, отвлекаемости, импульсивности, дезорганизации и отсутствию настойчивости. Также они были склонны переоценивать свои способности.
- Синдром дефицита внимания с гиперактивностью (СДВГ) был обнаружен у 8.9% недоношенных детей и 2% контрольной группы.
- Дети, которые были наиболее недоношенными, не обязательно имели самые низкие оценки.
Несмотря на то, что степень серьезной инвалидности уменьшилась, уровни инвалидности, проверенные в этом исследовании, не казались ниже, чем у детей, родившихся на 10 или 20 лет раньше, несмотря на улучшение ухода за новорожденными.
Развитие мозга
ЗВУР может быть очень важным с точки зрения раннего роста мозга, что приводит к снижению IQ и развитию навыков [21] .Люди, родившиеся до 33 недель беременности, продолжают демонстрировать заметное уменьшение объема мозга и резкое увеличение объема бокового желудочка в подростковом возрасте [22] .
Эмоциональное развитие — подростки и старше
Исследование подростков в общеобразовательных школах, родившихся до 29 недель беременности, показало, что по сравнению с одноклассниками у них более высокий уровень эмоциональности, внимания и внимания со стороны родителей и учителей. проблемы в подростковом возрасте.Несмотря на эти проблемы, они не проявляют признаков более серьезных нарушений поведения, правонарушений, употребления наркотиков или депрессии [23] .
Исследование лиц в возрасте 18 и 19 лет, родившихся до 33 недель беременности, показало, что у них были отличные от контрольной группы личности с повышенным невротизмом и пониженными показателями экстраверсии. Это было более заметно у женщин, чем у мужчин [15] .
Исследование недоношенных детей в возрасте от 19 до 22 лет показало, что они в среднем ниже своих сверстников, чаще используют рецептурные лекарства и реже получают высшее образование [24] .
Профилактика
Вмешательства по снижению заболеваемости и смертности от преждевременных родов могут быть первичными (направленными на всех женщин), вторичными (направленными на устранение или снижение существующего риска) или третичными (направленными на улучшение исходов для недоношенных детей) [25 ] . До сих пор большая часть усилий была связана с третичным вмешательством.
- Первичная — проблемы социальной депривации, плохого питания матерей и злоупотребления психоактивными веществами должны быть решены. Следует прекратить курение и, как объясняется в статье об алкогольном синдроме плода, следует избегать употребления алкоголя, поскольку безопасного нижнего предела может не быть.
- Вторичный — дородовой уход важен и должен быть легко доступен для всех женщин.
- Третичное вмешательство — вмешательство при возникновении осложнений — например, региональная помощь, антенатальное лечение кортикостероидами, токолитиками и антибиотиками. Совсем недавно была признана роль прогестероновой терапии женщин с риском преждевременных родов для предотвращения преждевременных родов [26] .
Родительская поддержка
Когда ребенок попадает в отделение неотложной помощи, это очень эмоциональное и травмирующее время для любого родителя.Их следует поощрять посещать ребенка и оставаться с ним как можно дольше. Кормление грудью может быть довольно трудным, но его следует поощрять. Грудное молоко — лучшая еда для любого ребенка, но особенно для недоношенных. Следует поощрять матерей, которые производят больше, чем необходимо для их собственного ребенка, делать пожертвования в местный SCBU, поскольку это всегда приветствуется.
Ребенок прикреплен к мониторам и имеет трубки, входящие и выходящие из тела. Держать ребенка на руках может быть невозможно или долго.Это следует поощрять настолько, насколько это совместимо с безопасностью ребенка, но установление связи намного сложнее, чем с нормальным, здоровым доношенным ребенком.
Пытаясь сохранить позитивный настрой, родитель должен также смириться с тем фактом, что ребенок может умереть. Также могут быть трудные решения относительно выключения вентиляторов и ожидаемого качества жизни, если ребенок выживет. Общение в таких ситуациях может быть трудным, и родителям может быть сложно понять то, что им говорят в такое эмоциональное время [27] .Они могут пожелать обсудить дела со знакомым лицом своего семейного врача, который находится за пределами больницы, но понимает суть проблемы.
Этические проблемы
Успех повышения выживаемости у очень недоношенных детей поднял ряд серьезных этических проблем. Теперь можно спасти больше младенцев и детей раннего возраста. Сложный вопрос заключается в том, всегда ли это отвечает интересам ребенка, его родителей и общества в целом. На решения, касающиеся этих деликатных вопросов, влияет ряд факторов, не в последнюю очередь взгляды родителей [28] .
- У таких младенцев очень часто возникают как физические, так и поведенческие проблемы. Возможны слепота, глухота, умственная отсталость или СДВГ. Качество жизни выжившего ребенка бывает сложно оценить.
- Термин «блокаторы постели» обычно используется в уничижительном отношении к пожилым людям; однако крошечные, очень ранние дети проводят очень много времени в детских кроватках SCBU, которых не хватает. Они могут лишать других детей возможностей, от которых они могли бы извлечь большую пользу.Стоимость ухода за SCBU также очень высока, и финансирование не является безграничным ресурсом.
- Однако недоношенные дети могут стать чрезвычайно продуктивными, как показано в списке известных недоношенных детей на веб-сайте недоношенных детей в Великобритании. В него входят Альберт Эйнштейн, Исаак Ньютон и Чарльз Дарвин.
- Кто бы мог подумать, что сохраненное качество жизни не стоит затраченных усилий и затрат? Когда лучше позволить крошечным младенцам умереть? Это очень сложный вопрос, который вызовет много страстей и предубеждений, но это чрезвычайно важный вопрос, требующий трезвой оценки.
- Высокая выживаемость, достигаемая в некоторых отделениях для очень недоношенных детей, вызвала споры о верхнем пределе для прерывания беременности.
Пекинская объединенная семейная больница проводит международный форум по уходу за недоношенными детьми
Медицинские эксперты на форуме по ведению детей с крайне низкой массой тела при рождении и крайне недоношенными детьми Фото: Предоставлено Пекинской объединенной семейной больницей
Десяток экспертов отделения интенсивной терапии новорожденных из США и Китая представили свои исследования примерно 150 местным жителям. Врачи отделения интенсивной терапии во время международного форума в Пекинской объединенной семейной больнице (BJU) 22 октября.Темой форума было ведение детей с крайне низкой массой тела при рождении и крайне недоношенными детьми, и врачи поделились новейшими теориями и клиническими методами лечения преждевременных родов.
Согласно отчету Всемирной организации здравоохранения (ВОЗ), озаглавленному «Рожденные слишком рано: глобальный доклад о действиях в отношении преждевременных родов», ежегодно около 15 миллионов детей рождаются преждевременно. Другими словами, примерно 15 миллионов детей ежегодно рождаются как минимум за три недели до положенного срока. В отчете также говорится, что Китай занимает второе место в мире по количеству преждевременных родов.
Осуществление комплексной политики Китая в отношении двух детей в 2015 году привело к увеличению числа беременных женщин старшего возраста, у которых больше шансов родить недоношенных детей, что еще больше усугубило ситуацию с преждевременными родами в Китае. Статистика 2015 года показала, что из более чем 20 миллионов рождений в Китае ежегодно более 2 миллионов являются преждевременными, и это число продолжает расти. Ежегодно около 1 миллиона новорожденных умирают от осложнений.
«Осложнения преждевременных родов — основная причина смерти новорожденных.«Есть много проблем при лечении недоношенных детей, особенно крайне недоношенных, рожденных до 28 недель беременности», — сказал Ян Мин, директор педиатрического отделения BJU. «Они могут страдать от дыхательной недостаточности и внутричерепных кровоизлияний. , серьезные инфекции или непереносимость кормления ».
Ян добавил, что, хотя некоторые дети выживают после лечения, у них, вероятно, будут проблемы со зрением, слухом или умственными способностями. Своевременное и эффективное клиническое лечение и вмешательство могут спасти около 75 процентов преждевременных родов. Он сказал, что, к сожалению, многие недоношенные дети не получают своевременного и эффективного лечения.
«Наша цель — не только спасти его или ее жизнь; мы стремимся добиться того, чтобы недоношенный ребенок выжил без болезней. Это требует лечения и ухода на высоком уровне», — сказал Ян.
По словам Янга, за последние три года в BJU было 102 случая преждевременных родов. Самого младшего ребенка, с которым они имели дело, звали Алекс. Он родился на 23 неделе беременности или на 17 недель раньше срока с весом всего 600 граммов.
«Такой младенец имеет выживаемость только около 9 процентов даже в европейских странах с развитой медицинской точки зрения.
