Азаран | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1, 10 или 50 шт. рег. №: П N015049/01 Дата перерегистрации: 18.09.17 | Упаковано: HEMOFARM (Сербия) HEMOMONT (Черногория) | ||
Азарексон | Порошок д/пригот. рег. №: ЛП-006110 Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1, 5, 10, 15, 25, 50 или 100 шт. рег. №: ЛП-006110 Порошок д/пригот. р-ра д/в/в и в/м введения 1000 мг: фл. 1, 5, 10, 15, 25, 50 или 100 шт. рег. №: ЛП-006110 | |||
Аксоне | Порошок для приготовления раствора для в/в и в/м введения рег. | |||
Бетаспорина | Порошок для приготовления раствора для в/в и в/м введения рег. №: ЛСР-007701/09 | |||
Интрасеф | Порошок д/пригот. рег. №: П N014008/01 | |||
Интрасеф | Порошок д/пригот. р-ра д/в/в введения 1 г: фл. 1 или 100 шт. рег. №: П N014008/01 | |||
Интрасеф | Порошок д/пригот. рег. №: П N014008/01 | |||
Интрасеф | Порошок д/пригот. р-ра д/в/в введения 500 мг: фл. 1 или 100 шт. рег. №: П N014008/01 | |||
Интрасеф | Порошок д/пригот. рег. №: П N014008/02 | |||
Интрасеф | Порошок д/пригот. р-ра д/в/м введения 1 г: фл. 1 или 100 шт. рег. №: П N014008/02 | |||
Интрасеф | Порошок д/пригот. рег. №: П N014008/02 | |||
Интрасеф | Порошок д/пригот. р-ра д/в/м введения 500 мг: фл. 1 или 100 шт. рег. №: П N014008/02 | |||
Ифицеф® | Порошок д/пригот. рег. №: П N011722/01 Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг: фл. 1 шт. рег. №: П N011722/01 Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1 шт. рег. №: П N011722/01 | |||
Лендацин® | Порошок д/пригот. рег. №: П N008670 | Произведено: LEK d.d. (Словения) | ||
Лендацин® | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. рег. №: П N008670 | Произведено: SANDOZ (Австрия) | ||
Лендацин® | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг: фл. 1, 5 или 10 шт. рег. №: П N008670 | Произведено: LEK d.d. (Словения) | ||
Лендацин® | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг: фл. 1, 5 или 10 шт. рег. №: П N008670 | Произведено: SANDOZ (Австрия) | ||
Лендацин® | Порошок д/пригот. р-ра д/инф. 2 г: фл. 1, 5 или 10 шт. рег. №: П N008670 | Произведено: LEK d. (Словения) | ||
Лендацин® | Порошок д/пригот. р-ра д/инф. 2 г: фл. 1, 5 или 10 шт. рег. №: П N008670 | Произведено: SANDOZ (Австрия) | ||
Лифаксон | Порошок для приготовления раствора для в/в и в/м введения рег. | |||
Медаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1, 10 или 100 шт. рег. №: П N015208/01-2003 Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1,10 или 100 шт. рег. №: П N015208/01-2003 | |||
Мовигип | Порошок д/пригот. рег. №: ЛСР-002217/07 | |||
Мовигип | Порошок д/пригот. р-ра д/в/в и в/м введения 2 г: фл. 1 или 10 шт. рег. №: ЛСР-002217/07 | |||
Мовигип | Порошок д/пригот. рег. №: ЛСР-002217/07 | |||
Офрамакс | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. в компл. с растворителем рег. №: П N012523/01 | |||
Офрамакс | Порошок д/пригот. рег. №: П N012523/01 | |||
Роцефин® | Порошок д/пригот. р-ра д/в/в введения 1 г: фл. 1 шт. в компл. с растворителем рег. №: П N013244/02 Дата перерегистрации: 06.12.17 Порошок д/пригот. р-ра д/в/м введения 1 г: фл. рег. №: П N013244/01 Дата перерегистрации: 09.11.17 Порошок д/пригот. р-ра д/в/м введения 250 мг: фл. 5 шт. в компл. с растворителем рег. №: П N013244/01 Дата перерегистрации: 09.11.17 Порошок д/пригот. р-ра д/в/в введения 250 мг: фл. 5 шт. в компл. с растворителем рег. №: П N013244/02 Дата перерегистрации: 06.12.17 Порошок д/пригот. р-ра д/в/м введения 500 мг: фл. 1 шт. в компл. с растворителем рег. №: П N013244/01 Дата перерегистрации: 09.11.17 Порошок д/пригот. р-ра д/в/в введения 500 мг: фл. 1 шт. в компл. с растворителем рег. №: П N013244/02 Дата перерегистрации: 06. | |||
Стерицеф | Порошок д/пригот. р-ра д/инъекц. 1 г: фл. 1 шт. рег. №: П N014470/01 | |||
Стерицеф | Порошок д/пригот. рег. №: П N014470/01 | |||
Стерицеф | Порошок д/пригот. р-ра д/инъекц. 500 мг: фл. 1 шт. рег. №: П N014470/01 | |||
Терцеф | Порошок для приготовления раствора для инъекций рег. | |||
Торнаксон | Порошок д/пригот. р-ра д/в/м введения 1 г: фл. 1 шт. в компл. с растворителем рег. №: ЛП-003724 Порошок д/пригот. р-ра д/в/м введения 500 мг: фл. 1 шт. в компл. с растворителем рег. №: ЛП-003724 | |||
Тороцеф® | Порошок д/пригот. рег. №: П N012503/01 | |||
Тороцеф® | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг: фл. 1 шт. рег. №: П N012503/01 | |||
Триаксон | Порошок д/пригот. рег. №: П N012572/01-2001 | |||
Триаксон | Порошок д/пригот. инъекцион. р-ра 250 мг: фл. 1, 5, 20 или 50 шт. рег. №: П N012572/01-2001 | |||
Триаксон | Порошок д/пригот. рег. №: П N012572/01-2001 | |||
Хизон | Порошок для приготовления раствора для в/в и в/м введения рег. №: ЛСР-001363/08 | |||
Цефаксон | Порошок д/пригот. рег. №: П N014935/01 | |||
Цефатрин | Порошок д/пригот. р-ра д/инъекц. 1 г: фл. 1 шт. рег. №: П N015109/01 | |||
Цефатрин | Порошок д/пригот. рег. №: П N015109/01 | |||
Цефатрин | Порошок д/пригот. р-ра д/инъекц. 500 мг: фл. 1 шт. рег. №: П N015109/01 | |||
Цефограм | Порошок д/пригот. рег. №: П N014422/01 | |||
Цефограм | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг: фл. 1 или 50 шт. рег. №: П N014422/01 | |||
Цефограм | Порошок д/пригот. рег. №: П N014422/01 | |||
Цефтриабол® | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 или 5 шт. в компл. с растворителем или без него рег. №: Р N001156/01 Дата перерегистрации: 15.01.18 Порошок д/пригот. р-ра д/инф. 2 г: фл. 1 шт. рег. №: ЛСР-008018/10 Дата перерегистрации: 09.10.18 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 0.5 г: фл. 1 или 10 шт. рег. №: ЛП-004146 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 0.5 г: фл. 1 или 25 шт. рег. №: ЛП-002002 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 0.5 мг: фл. 1 шт. рег. №: ЛП-000937 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 или 10 шт. рег. №: ЛП-004146 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 или 25 шт. рег. №: ЛП-002002 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 или 50 шт. рег. №: П N012822/01 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 или 50 шт. рег. №: ЛП-001097 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: П N015852/01 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: ЛСР-002294 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: ЛСР-005252/08 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: ЛСР-003634/10 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: ЛС-001871 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: ЛС-001871 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: ЛП-000937 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: П N013445/01 Дата перерегистрации: 31.05.17 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: ЛСР-000006 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: ЛП-000538 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. в компл. с растворителем рег. №: Р N001456/01 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1, 10 или 50 шт. рег. №: Р N000846/02 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1, 10, 25 или 50 шт. рег. №: ЛС-002533 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1, 5, 10 или 50 шт. рег. №: Р N001456/01 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1, 5, 10 или 50 шт., фл. 1 шт. в компл. с растворителем рег. №: Р N000750/01 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1, 5, 30 или 50 шт. рег. №: ЛС-000140 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 2 г: фл. 1, 5, 10 или 50 шт., фл. 1 шт. в компл. с растворителем рег. №: Р N000750/01 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг: фл. рег. №: ЛП-003970 Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. рег. №: ЛП-003970 Порошок д/пригот. р-ра д/в/в и в/м введения 1000 мг: фл. рег. №: ЛП-003970 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг: фл. 1 шт. рег. №: П N015852/01 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 250 мг: фл. 1 шт. рег. №: ЛСР-003634/10 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1 шт. рег. №: ЛСР-002294 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1 шт. рег. №: ЛСР-005252/08 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1, 10, 25 или 50 шт. рег. №: ЛС-002533 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1, 5, 10 или 50 шт., фл. 1 шт. в компл. с растворителем рег. №: Р N000750/01 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1, 5, 30 или 50 шт. рег. №: ЛС-000140 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/инф. 2 г: фл. 1 шт. рег. №: ЛП-005010 | |||
Цефтриаксон | Порошок д/пригот. р-ра д/инфузий 2 г: фл. 1 или 10 шт. рег. №: ЛП-002661 | |||
Цефтриаксон Дансон | Порошок для приготовления раствора для в/в и в/м введения рег. №: ЛСР-008335/10 | |||
Цефтриаксон ДС | Порошок для приготовления раствора для в/в и в/м введения рег. №: ЛСР-004519/08 Дата перерегистрации: 08.04.20 | |||
Цефтриаксон Протекх | Порошок для приготовления раствора для в/в и в/м введения рег. №: П N014003/01 | |||
Цефтриаксон Эльфа | Порошок для приготовления раствора для в/в и в/м введения рег. №: ЛС-002191 | |||
Цефтриаксон-Виал | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: ЛСР-000023 | |||
Цефтриаксон-Виал | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. (упаковано Озон ООО) рег. №: ЛСР-000023 | |||
Цефтриаксон-Джодас | Порошок для приготовления раствора для в/в и в/м введения рег. №: ЛС-002538 | |||
Цефтриаксон-КМП | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1, 10 или 40 шт. рег. №: П N012643/01 | |||
Цефтриаксон-КМП | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1, 10 или 40 шт. рег. №: П N012643/01 | |||
Цефтриаксон-ЛЕКСВМ | Порошок д/пригот. р-ра д/в/в и в/м введен. 0.5 г: фл. 1, 10 или 50 шт. рег. №: ЛП-001551 | |||
Цефтриаксон-ЛЕКСВМ | Порошок д/пригот. р-ра д/в/в и в/м введен. 1 г: фл. 1, 10 или 50 шт. рег. №: ЛП-001551 | |||
Цефтриаксон-ЛЕКСВМ | Порошок д/пригот. р-ра д/в/в и в/м введен. 1 г: фл. 1, 10 или 50 шт. рег. №: ЛП-001551 | |||
Биотраксон | Порошок для приготовления раствора для в/в и в/м введения рег. №: П N013381/01 | |||
Лораксон | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. в компл. с растворителем или без него, фл. 12 шт. рег. №: П N015767/01 | |||
Лораксон | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1 шт. в компл. с растворителем или без него, фл. 12 шт. рег. №: П N015767/01 | |||
Мегион | Порошок д/пригот. р-ра д/инъекц. 1 г: фл. 1 шт. рег. №: П N013906/01-2002 | |||
Мегион | Порошок д/пригот. р-ра д/инъекц. 500 мг: фл. 1 шт. рег. №: П N013906/01-2002 | |||
Новосеф | Порошок д/пригот. р-ра д/в/в инъекц. 1 г: фл. 1 шт. в компл. с растворителем рег. №: П N015316/01 | |||
Новосеф | Порошок д/пригот. р-ра д/в/в инъекц. 500 мг: фл. 1 шт. в компл. с растворителем рег. №: П N015316/01 | |||
Новосеф | Порошок д/пригот. р-ра д/в/м инъекц. 1 г: фл. 1 шт. в компл. с растворителем рег. №: П N015316/01 | |||
Новосеф | Порошок д/пригот. р-ра д/в/м инъекц. 500 мг: фл. 1 шт. в компл. с растворителем рег. №: П N015316/01 | |||
Роцеферин | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г -10 мл фл. 5 шт. рег. №: Р N002821/02-2003 | |||
Роцеферин | Порошок д/пригот. р-ра д/в/м введения 1 г: фл. 5 шт. рег. №: Р N002821/01-2003 | |||
Цефтриаксон Каби | Порошок д/пригот. р-ра д/в/в и в/м введения 1000 мг: фл. 1 или 10 шт. рег. №: ЛП-000047 Дата перерегистрации: 26.02.16 | |||
Цефтриаксон Каби | Порошок д/пригот. р-ра д/в/в и в/м введения 2000 мг: фл. 1 или 10 шт. рег. №: ЛП-000047 Дата перерегистрации: 26.02.16 | |||
Цефтриаксон Каби | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1 или 10 шт. рег. №: ЛП-000047 Дата перерегистрации: 26.02.16 | |||
Цефтриаксон Каби | Порошок д/пригот. р-ра д/инфузий 2000 мг: фл. 1 или 10 шт. рег. №: ЛП-000127 Дата перерегистрации: 26.02.16 | |||
Цефтриаксон-Альпа | Порошок для приготовления раствора для в/в и в/м введения рег. №: ЛС-002538 | |||
Цефтриаксон-Дарница | Порошок д/пригот. р-ра д/в/в и в/м введения 1 г: фл. 1 шт. рег. №: П N015792/01 | |||
Цефтриаксон-Дарница | Порошок д/пригот. р-ра д/в/в и в/м введения 500 мг: фл. 1 шт. рег. №: П N015792/01 | |||
Цефтриаксон-Промед | Порошок для приготовления раствора для в/в и в/м введения рег. №: ЛС-002489 | |||
Цефтриаксона натриевая соль | Порошок д/пригот. инъекц. р-ра 1 г: фл. 50 шт. рег. №: Р N001456/01-2002 | |||
Цефтриаксона натриевая соль | Порошок д/пригот. инъекц. р-ра 2 г: фл. 50 шт. рег. №: Р N001456/01-2002 | |||
Цефтриаксона натриевая соль | Порошок д/пригот. инъекц. р-ра 250 мг: фл. 50 шт. рег. №: Р N001456/01-2002 | |||
Цефтриаксона натриевая соль | Порошок д/пригот. инъекц. р-ра 500 мг: фл. 50 шт. рег. №: Р N001456/01-2002 | |||
Цефтрифин | Порошок для приготовления раствора для инъекций рег. №: П N015183/01 | |||
Новые препараты 2020 года в медицине
Обзор 18 новейших антибактериальных препаратов в мировой практике
Одним из величайших достижений медицинской науки XX в. является открытие и внедрение в клиническую практику антибиотиков, «победа над микроорганизмами при помощи их же оружия». Однако, фактически использование антибактериальных средств вылилось в затяжное противостояние между человечеством и микромиром. Бесконтрольное увлечение антибиотиками, от применения в животноводстве для быстрого набора веса скотом до бытового «поедания» этих препаратов при любом насморке, способствует распространению полирезистентных штаммов бактерий. Несмотря на умение микроорганизмов приспосабливаться к препаратам, ученые не опускают рук. С 2010 года по сегодняшний день в клиническую практику введено 18 новых антибактериальных препаратов и их комбинаций (некоторые — только в стране-производителе). Один из этих препаратов разработан и используется в РФ, а еще семь — зарегистрированы для использования в нашей стране. Предлагаем вам обзор 10 наиболее интересных из них. Остальные 8 мы упомянем лишь вскользь. Стоит помнить, что большинство указанных в статье ЛС — это препараты резерва для клинической терапии, не подходящие для бытового применения.
Цефтазидим/авибактам, одобрен Управлением по контролю за продуктами и лекарствами США (FDA; Food and Drug Administration) в 2015 г., в РФ зарегистрирован с мая 2017 г.
Цефтазидим, цефалоспорин III поколения — препарат широкого спектра, нарушает формирование клеточной стенки бактерий через пенициллинсвязывающие белки и индуцирует ее повреждение путем активации аутолитических ферментов. Основное значение имеет активность этого антибиотика против таких грамотрицательных микроорганизмов, как Pseudomonas aeruginosa, Klebsiella spp, Escherichia coli и Enterobacter spp. Внутрибольничные штаммы перечисленных бактерий всё чаще продуцируют расширенный спектр β-лактамаз — ферментов, нейтрализующих цефалоспорины. Новый антибиотик решает эту проблему при помощи ингибитора β-лактамаз авибактама, восстанавливающего чувствительность к цефтазидиму. Авибактам инактивирует β-лактамазы класса А (в том числе карбопенемазы Klebsiella pneumoneae), а также С и D, резистентных к клавулановой кислоте и тазобактаму.
При этом авибактам не эффективен против β-лактамаз класса B. По результатам исследования REPRISE, опубликованного в 2016 г. и включавшего пациентов с внутрибольничными инфекциями из 16 стран, 9 % больных оказались резистентными к терапии цефтазидимом/авибактамом.
Показания для применения цефтазидима/авибактама: осложненные интраабдоминальные инфекции, осложненные инфекции мочевыводящих путей, госпитальная пневмония (в том числе ИВЛ-ассоциированная), а также инфекции, вызванные полирезистентными грамотрицательными микроорганизмами при ограниченных возможностях терапии [1, 2].
Аналогичный подход к преодолению резистентности — комбинация известного антибиотика с очередным ингибитором β-лактамаз — реализован в препарате меропенем/ваборбактам (одобрен FDA в августе 2017 г., в РФ не зарегистрирован).
Цефтолозан/тазобактам, одобрен FDA в 2014 г., в РФ зарегистрирован с ноября 2018 г.
Цефтолозан — новый цефалоспорин V поколения. В отличие от предыдущего препарата, направлен в основном против P. aeruginosa. Благодаря более тяжелой боковой цепи цефтолозан малочувствителен к β-лактамазам класса С, а благодаря очень прочному связыванию с пенициллинсвязывающими белками не подвержен активному эффлюксу (выведению из бактериальной клетки) и не чувствителен к утере бактериями пориновых каналов, через которые проникает ряд других антибиотиков.
Тазобактам дополнительно инактивирует часть β-лактамаз класса А (но не карбапенемазы).
Показания к применению цефтолозана/тазобактама: осложненные интраабдоминальные инфекции, осложненные инфекции мочевыводящих путей [3].
Также ранее был зарегистрирован еще один цефалоспорин V поколения (FDA — 2010 г, РФ — 2012 г.) — цефтаролина фосамил. Обладает широким спектром действия как против внебольничных грампозитивных (включая метициллинрезистентные штаммы S. aureus), так и против грамнегативных микроорганизмов.
Далбаванцин, одобрен FDA в 2014 г., в РФ зарегистрирован в 2017 г.
Представитель класса полусинтетических липогликопептидов (гликопептидов с присоединенной липофильной боковой цепью), логическое «продолжение» ванкомицина, используемого с 1958 г. Как и предшественник, далбаванцин связывается с пептидогликанами в процессе синтеза клеточной стенки бактерий и нарушает его.
Препарат активен в отношении MRSA и метициллинрезистентного Staphylococcus epidermidis (MRSE), а также некоторых других стрептококков и энтерококков. Клинически значимой активности против грамнегативных бактерий не имеет. По данным исследований, показал сходную эффективность с комбинацией ванкомицин/линезолид в терапии инфекций кожи, но отличается удобством применения: две инъекции раз в неделю против двух инъекций в сутки в течение тех же двух недель.
Показания к применению далбаванцина: острые бактериальные инфекции кожи и мягких тканей [9].
Другой липогликопептид, оритаванцин (одобрен FDA в 2014 г., в РФ не зарегистрирован) обладает сходными с далбаванцином характеристиками, назначается по тем же показаниям, но вводится однократно.
Тедизолид, одобрен FDA в 2014 г., в РФ зарегистрирован в 2016 г.
Препарат класса оксазолидинонов II поколения. Оксазолидиноны — синтетические антибактериальные препараты, в основе которых лежит кольцевая молекула 2‑оксазолидона. Тедизолид — «потомок» хорошо зарекомендовавшего себя линезолида, впервые выпущенного в 2000 году.
Эффективен против широкого спектра грампозитивных бактерий, в том числе MRSA, различных стрептококков и энтерококков (в том числе ванкомицинрезистентных; VRE). Малоактивен в отношении грамнегативных бактерий.
Механизм действия: нарушает синтез бактериальных белков уже на этапе создания рибосомы, связываясь с ее 50S субъединицей. В целом, по данным многочисленных сравнительных исследований, не всегда и не значительно превосходит по эффективности линезолид, при этом у последнего значительно больше показаний к применению.
Показания к применению тедизолида: острые бактериальные инфекции кожи и мягких тканей [10, 11].
Тиоуреидоиминометилпиридиния перхлорат, зарегистрирован в РФ в 2012 г.
Единственное в списке отечественное антибактериальное средство, допущено к применению также только в РФ. Это синтетический противотуберкулезный препарат, механизм действия которого окончательно не установлен. Также нет результатов контролируемого исследования с большим числом пациентов.
По предварительным данным, тиоуреидоиминометилпиридиния перхлорат увеличивает частоту прекращения бактериального выделения (основной критерий эффективности терапии) у пациентов с резистентным туберкулезом [12, 13].
Бедаквилин, одобрен FDA в 2012 г., в РФ зарегистрирован в 2013 г.
Противотуберкулезный препарат, первое вещество, относящееся к новой группе антибактериальных препаратов — диарилхинолинам. Блокирует протонную помпу АТФ-синтазы микобактерий, нарушая выработку энергии для всех процессов в бактериальной клетке.
Эффективен в случаях туберкулеза со множественной лекарственной устойчивостью (к изониазиду и рифампицину) и широкой лекарственной устойчивостью микобактерий (к препаратам II линии и фторхинолонам), рекомендован ВОЗ в качестве препарата «последнего резерва». Не рекомендуется для повседневного использования [13, 14].
За эти годы был зарегистрирован и третий противотуберкулезный препарат, деламанид (Европейское агентство лекарственных средств — 2014 г., РФ — 2017 г.). Вещество ингибирует синтез метоксимиколевой кислоты и кетомиколевой кислоты, компонентов клеточной стенки микобактерий. Также показан к применению лишь в случаях активного туберкулеза со множественной лекарственной устойчивостью [13, 15].
Фидаксомицин, одобрен FDA в 2011 г., в РФ не зарегистрирован.
Первый представитель класса макроциклических антибиотиков, узкоспециализированный препарат. Выпускается в форме таблеток, всасывается минимально, а свои эффекты реализует в просвете кишечника, где обитает его единственная мишень — Clostridium difficile (возбудитель псевдомембранозного колита, — прим. ред.). Фидаксомицин нарушает транскрипцию бактериальной РНК. На несколько процентов более эффективен по сравнению с традиционно использующимися метронидазолом и ванкомицином, выгодно отличается от них меньшим количеством рецидивов, однако в сотни раз дороже обоих: стоимость курса составляет около $ 4000.
Показания для применения фидаксомицина: Cl. difficile-ассоциированная диарея, псевдомембранозный колит [4].
Делафлоксацин, одобрен FDA в 2017 г., в РФ не зарегистрирован.
Как и другие фторхинолоны, делафлоксацин нарушает репликацию ДНК и деление клеток, связывая ферменты ДНК-гиразу и топоизомеразу IV. Благодаря изменениям в структуре молекулы, от других препаратов группы отличается более высокой активностью в кислой среде, часто сопутствующей очагам инфекции, а также эффективностью против метициллинрезистентного S. aureus (MRSA). Активен и против ряда других грамположительных и — в меньшей степени — грамотрицательных бактерий.
Показания к применению делафлоксацина: острые бактериальные инфекции кожи и мягких тканей. Также препарат на данный момент проходит III фазу испытаний при внебольничной пневмонии [5].
Стоимость курса терапии — около $ 1500.
В 2014 г. FDA зарегистрировало фторхинолон для местного применения финафлоксацин. Он показан для лечения наружного отита при высевании P. aeruginosa или S. aureus. В декабре 2017 г. FDA также допустило к использованию нефторированный хинолон озеноксацин в форме крема для лечения импетиго — кожной инфекций, вызываемой S. aureus или Streptococcus pyogenes. Оба препарата в РФ не зарегистрированы.
Нефторированный хинолон немоноксацин, разработанный, выпускаемый и используемый на Тайване с 2014 г. для лечения острых бактериальных инфекций кожи и мягких тканей, а также внебольничной пневмонии, широкого международного признания пока не получил [6–8].
Плазомицин, одобрен FDA в июне 2018 г., в РФ не зарегистрирован.
Новый антибиотик-аминогликозид (так называемый «неогликозид»). Связывается с 30S субъединицей рибосомы, блокируя синтез бактериальных белков.
Активен в отношении многих аэробных грамнегативных бактерий, в том числе Enterobacteriaceae, продуцирующих β-лактамазы широкого спектра, карбапенемрезистентных энтеробактерий, а также микроорганизмов, продуцирующих аминогликозид-модифицирующие ферменты.
Показания к применению плазомицина: осложненные инфекции мочевыводящих путей, включая пиелонефрит.
Стоимость курса терапии, в зависимости от веса пациента и продолжительности лечения, — около $ 3300–4000 [16].
Рибосомы — мелкие клеточные органеллы, которые «собирают» белок из отдельных аминокислот. Состоят из двух субъединиц, большой и малой, которые различают по скорости осаждения при центрифугировании (чем больше размер, тем быстрее осаждение). Размеры большой и малой субъединиц у бактерий — 50S и 30S, у высших животных — 60S и 40S. Соответственно, препараты, блокирующие синтез белка бактерий, теоретически безопасны для рибосом человека.
Эравациклин, одобрен FDA в августе 2018 г., в РФ не зарегистрирован.
Синтетический тетрациклин, сходный по структуре с тигециклином, принятым к использованию еще в 2005 году. Эравациклин связывается с 30S субъединицей рибосом, блокируя присоединение аминокислоты и нарушая синтез белка. В отличие от предыдущих тетрациклинов, структурно защищен от активного эффлюкса и обходит бактериальную «защиту рибосом».
Антибиотик широкого спектра действия, к нему чувствительны грампозитивные S. aureus, включая MRSA, Streptococcus pneumoniae, энтерококки (в том числе ванкомицинрезистентные), а также грамнегативные бактерии: Acinetobacter baumannii, Haemophilus influenzae, Enterobacteriaceae, в ключая карбапенем-резистентные штаммы, и др.
Показания к применению эравациклина: осложненные интраабдоминальные инфекции [17].
Стоимость курса терапии сравнительно невысока — около $ 630–2000 за курс, в зависимости от веса пациента и продолжительности лечения.
Последний зарегистрированный на сегодняшний день антибиотик, омадациклин (одобрен FDA в октябре 2018 г., в РФ не зарегистрирован), также относится к тетрациклинам. Механизм действия и спектр активности сходен с эравациклином, но показания другие: внебольничная пневмония и острые бактериальные инфекции кожи и мягких тканей. Стоимость курса — более $ 3500 [18].
Источники
- Mosley JF 2nd, Smith LL, Parke CK, et al. Ceftazidime-Avibactam (Avycaz): For the Treatment of Complicated Intra-Abdominal and Urinary Tract Infections. P T. 2016; 41 (8):4 79–83. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4959616/
- Carmeli Y, Armstrong J, Laud PJ, et al. Ceftazidime-avibactam or best available therapy in patients with ceftazidime-resistant Enterobacteriaceae and Pseudomonas aeruginosa complicated urinary tract infections or complicated intra-abdominal infections (REPRISE): a randomised, pathogen-directed, phase 3 study. Lancet Infect Dis. 2016; 16: 661-673. https://www.thelancet.com/journals/laninf/article/PIIS1473-3099(16)30004-4/fulltext
- Hong MC, Hsu DI, Bounthavong M. Ceftolozane/tazobactam: a novel antipseudomonal cephalosporin and β-lactamase-inhibitor combination. Infect Drug Resist. 2013; 6: 215–23. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3848746/
- Zhanel GG, Walkty AJ, Karlowsky JA. Fidaxomicin: A novel agent for the treatment of Clostridium difficile infection. Can J Infect Dis Med Microbiol. 2015; 26 (6): 305–12. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4692299/
- Jorgensen SCJ, Mercuro NJ, Davis SL, Rybak MJ. Delafloxacin: Place in Therapy and Review of Microbiologic, Clinical and Pharmacologic Properties. Infect Dis Ther. 2018; 7 (2): 197–217. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5986682/
- Finafloxacin otic (Rx). Medscape. https://reference.medscape.com/drug/xtoro-finafloxacin-otic-999986
- Rosen T, Albareda N, Rosenberg N, et al. Efficacy and Safety of Ozenoxacin Cream for Treatment of Adult and Pediatric Patients With Impetigo: A Randomized Clinical Trial. JAMA Dermatol. 2018; 154 (7): 806–813. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6128489/
- Qin X, Huang H. Review of nemonoxacin with special focus on clinical development. Drug Des Devel Ther. 2014; 8: 765–74. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4094567/
- Smith JR, Roberts KD, Rybak MJ. Dalbavancin: A Novel Lipoglycopeptide Antibiotic with Extended Activity Against Gram-Positive Infections. Infect Dis Ther. 2015; 4 (3): 245–58. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4575294/
- Rybak JM, Roberts K. Tedizolid Phosphate: a Next-Generation Oxazolidinone. Infect Dis Ther. 2015 r; 4 (1): 1–14. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4363212/
- Дмитриева Н.В., Петухова И.Н., Григорьевская З.В., Багирова Н.С., Терещенко И.В. Сравнение клинической активности двух оксазолидинов – линезолида и тедизолида: неоправданные ожидания. Сибирский онкологический журнал. 2018; 17 (5): 87–93.
- Перхлозон®. Фармасинтез. https://pharmasyntez.com/products/protivotyberkyleznie-preparati/perkhlozon/?type=specialist
- Зеллвегер Ж.-П. Зеллвегер Ж.-П. Современные возможности лечения туберкулеза со множественной лекарственной устойчивостью микобактерий // BISSA. 2017. №4. С.5–12. https://cyberleninka.ru/article/n/sovremennye-vozmozhnosti-lecheniya-tuberkuleza-so-mnozhestvennoy-l…
- Pym AS, Diacon AH, Tang SJ, et al. Bedaquiline in the treatment of multidrug- and extensively drug-resistant tuberculosis. Eur Respir J. 2016; 47 (2): 564–74. https://erj.ersjournals.com/content/47/2/564.long
- Xavier AS, Lakshmanan M. Delamanid: A new armor in combating drug-resistant tuberculosis. J Pharmacol Pharmacother. 2014; 5 (3): 222–4. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4156838/
- Shaeer KM, Zmarlicka MT, Chahine EB, Piccicacco N, Cho JC. Plazomicin: A Next-Generation Aminoglycoside. Pharmacotherapy. 2019; 39 (1): 77–93. https://accpjournals.onlinelibrary.wiley.com/doi/full/10.1002/phar.2203
- FDA Approves New Antibacterial Eravacycline (Xerava). Medscape. https://www.medscape.com/viewarticle/901305
- Omadacycline (Rx). Medscape. https://reference.medscape.com/drug/nuzyra-omadacycline-1000262
Место цефалоспоринов III поколения в лечении внебольничной пневмонии
13.03.2013
Место цефалоспоринов III поколения в лечении внебольничной пневмонии
Касенова С.Л.
Казахский национальный медицинский университет
им. С.Д. Асфендиярова, г. Алматы
Внебольничные пневмонии относятся к числу наиболее распространенных заболеваний органов дыхания. Так по данным А.Г. Чучалина (2006 г.), заболеваемость внебольничными пневмониями в России составляет 14-15%, или более 1 500 000 случаев в год. При этом на 1000 человек приходится от 1 до 11 случаев в молодом возрасте и 25-44 случаев в пожилом возрасте (Лазутина О. и др., 2008). В США по данным J. Cooke (1997), отмечается 4 000 000 случаев пневмоний в год, примерно 12 случаев на 1000 взрослых. В среднем это составляет около 600 000 госпитализаций в год, а в общей популяции населения пневмонии занимают 6-место среди причин смерти.
Основой этиотропной терапии внебольничных пневмоний являются антибактериальные препараты. Число имеющихся в настоящее время антибиотиков в арсенале терапевта превышает сотни наименований. Это препараты группы пенициллинов,
макролидов, цефалоспоринов, аминогликозидов, тетрациклинов, карбапенемов, фторхинолонов и т.д. Каждый класс антибиотиков имеет свои особенности действия и эффективности. Однако и сегодня проблема рациональной антибактериальной терапии остается актуальной. Цельюнастоящей работы было изучение эффективности антибактериального препарата группы цефалоспоринов 3 поколения – Цеф III, цефтриаксон (Santo member of Polpharma group) в лечении больных внебольничной пневмонией.
Материал и методы
Мы наблюдали 20 пациентов c внебольничной пневмонией. При обращении они жаловались на кашель со слизисто-гнойной мокротой (75%), повышение температуры тела выше 38° При сборе анамнеза нами была установлена связь начала болезни с переохлаждением, простудой либо переутомлениему 16 пациентов (80%). Следует обратить внимание на то, что 1/3 пациентов около 2-3 недель до поступления в стационар лечились амбулаторно по поводу острой респираторной инфекции.
При осмотре больных цианоз лица отмечен у 8 (40%), влажность кожных покровов спины – у 12 (60%) пациентов. Перкуторно притупление легочного звука в местах локализации патологического процесса выявлено у 11 (55%) больных. Аускультативная картина в легких отличалась полиморфностью, поскольку помимо крепитации и локального выявления участков влажных мелкопузырчатых хрипов (у 14 пациентов), у лиц с сопутствующим хроническим бронхитом выслушивались сухие свистящие хрипы с обеих сторон.
|
Характеристика |
Число пациентов |
% |
|
Мужчин |
8 |
40 |
|
Женщин |
12 |
60 |
|
Возраст |
38,3 (+/- 3,2 ) |
|
|
Кашель со слизисто-гнойной мокротой |
17 |
85 |
|
Потливость, слабость |
12 |
60 |
|
Свистящее дыхание |
11 |
55 |
|
Боли в груди |
9 |
45 |
|
Одышка |
8 |
40 |
|
Повышение температуры выше 38* |
10 |
50 |
По данным лабораторного исследования крови у 40% обследованных лиц определен лейкоцитоз выше 10х109/л, палочко-ядерный сдвиг более 6% – у 35%, ускорение СОЭ более 20 мм/час – у 60% больных.
Общий анализ мокроты показал наличие гнойной мокроты у 16 (80%) пациентов, кокковая флора выявлена у 9 (45%). Более информативным было бактериологическое исследование мокроты, позволившее идентифицировать возбудителя. Так, у 4 пациентов был высеян стрептококк гемолитический, у 3 – стафилококк, у 2 – гемофильная палочка.
Рентгенологическое исследование органов грудной клетки выявило наличие инфильтративных изменений в нижней доле правого легкого у 8 (40%), левого легкого – у 4 (20%), двустороннее поражение легких – у 6 (30%) больных. Для уточнения диагноза 5 пациентам была назначена компьютерная томография органов грудной клетки, которая подтвердила локализацию и распространенность патологических изменений в легочной ткани.
Проведение компьютерной томографии показано при атипичных пневмониях, обструктивном бронхите и прикорневой пневмонии, торпидном течении болезни. Исследование функции внешнего дыхания методом спирометрии показало наличие рестриктивных изменений у 10 (50%), обструктивных – у 4 (20%), смешанных у 6 (30%) больных. При этом показатель жизненной емкости легких (ЖЕЛ) у обследованных нами пациентов снижался значительно в среднем от 65 до 45%.
Лечение заболевания проводилось согласно рекомендациям Российского Респираторного общества (2007 г.) и включало назначение антибактериальных препаратов широкого спектра действия, к которым относятся цефалоспорины III поколения. Обследованным нами пациентам был назначен цефалоспорин 3-й генерации – препарат Цеф III, цефтриаксон (Santo member of Polpharma group) в дозе 1,0-2,0 г/сут парентерально. Продолжительность антибактериальной терапии у наших больных составила от 8 до 14 дней в зависимости от течения заболевания, динамики клинических и лабораторно-инструментальных показателей.
Результаты исследования и обсуждение
Результаты проведенного лечения у 20 пациентов c внебольничной пневмонией антибактериальным препаратом Цеф III показали, что нормализация температуры тела у 15 (75%) пациентов произошла на 3-й день от начала антибактериальной терапии, уменьшение симптомов интоксикации в виде слабости, потливости, одышки отмечено у большинства больных к концу 1-й недели пребывания в стационаре.
При аускультации установлено исчезновение крепитации и влажных мелкопузырчатых хрипов в местах локализации патологического процесса на 6-12-ые дни болезни, сухих рассеянных хрипов к концу 1-й недели лечения. Нормализация показателей спирометрии определена у 14 больных в виде повышения ЖЕЛ до 75% и более, тенденция к нормализации ОФВ1 и индекса Тиффно наблюдалась у 60% пациентов.
Положительная динамика рентгенологических изменений в виде рассасывания инфильтративных изменений в легких отмечена к концу срока стационарного лечения у подавляющего числа обследованных нами пациентов. Побочные действия от применения Цеф III в виде появления жидкого стула наблюдались у 2 пациентов и были быстро устранены назначением пробиотиков.
Обычно в начале лечения, когда возбудитель еще неизвестен, лечение заболевания носит эмпирический характер и направлено против наиболее вероятных возбудителей. У больного пневмонией бактериологическое исследование мокроты методом посева позволяет идентифицировать возбудителя и оценить его чувствительность к антибиотикам. Поэтому в дальнейшем проводилась коррекция терапии в соответствии с результатами бактериологи-ческого исследования мокроты.
В этом случае речь идет о проведении наиболее правильной – рациональной антибактериальной терапии.
В настоящее время цефалоспорины занимают важное место в лечении внебольничных пневмоний. Они являются антибиотиками широкого спектра действия, оказывающими бактерицидное действие на микробную клетку, и принадлежат к разряду В-лактамных антибиотиков, таких как пенициллины, карбапенемы и некоторые другие препараты. Особенностью этих препаратов является их малотоксичность. В схемах начальной эмпирической терапии внебольничных пневмоний важное место отводится цефалоспориновым антибиотиками III поколения, поскольку они:
• имеют широкий спектр антимикробной активности, хорошие фармакокинетические характеристики, низкую токсичность и хорошую переносимость;
• хорошо сочетаются с другими антибактериальными лекарствами;
• удобны в применении и дозировании (возможно в/м или в/в введение с интервалами 8-12 ч).
В процессе клинических испытаний и практического использования выявлена преимущественная активность разных цефалоспоринов в отношении тех или иных микроорганизмов. Поэтому в зависимости от спектра антимикробной активности цефалоспорины разделяют на 4 поколения.
Препараты I поколения лучше действуют на грам (+) микроорганизмы (стафилококки, Str. Pneumonia, Str. Pyogenes) и слабее – на грам (-). Однако они легко подвергаются гидролизу ββ-лактамазами.
Цефалоспорины II поколения по сравнению с препаратами I поколения более активны в отношении грам (-) бактерий (H.influenzae, M. cattaralis, S. Aureus). Они примерно в равной степени влияют на грампозитивную и грамнегативную флору. Кроме того, эти препараты более устойчивы к действию β-лактамаз. Цефалоспорины III поколения, по-видимому, можно с наибольшим правом называть антибиотиками широкого спектра действия. Они активны преимущественно в отношении грам (+) микроорганизмов (стрепто-/пневмококков), а антистафилококковая активность у них невысока. Цефалоспорины III поколения обладают более высокой устойчивостью к ββ-лактамазам. Эффективным цефалоспорином отечественного производства широкого спектра действия с хорошим профилем безопасности является препарат Цеф III. У него хорошо выражена активность против стрептококков (включая пневмококки), стафилококков, а также против широкого круга грам-негативных бактерий (менингококки, гемофильная палочка). Цефтриаксон входит в стандарты антибактериальной терапии пневмоний, поскольку он эффективен в отношении как пневмококка, так и гемофильной палочки. Его используют при неэффективности амоксициллина или при тяжелом течении заболевания, наряду с защищенными пенициллинами, когда целесообразно парентеральное введение препаратов.
Заключение
Результаты проведенного нами лечения у 20 пациентов с внебольничной пневмонией показали хороший клинический эффект препарата Цеф III, цефтриаксон (Santo member of Polpharma group) в виде нормализации клинических, лабораторно-инструментальных показателей к концу срока стационарного лечения.
Правильный выбор антибиотика, основанный на результатах бактериологического исследования мокроты обеспечивает эрадикацию возбудителя заболевания и является гарантом эффективного лечения.
При проведении эмпирической антибиотикотерапии необходимо выбрать препарат с максимально широким спектром действия, оказывающий бактерицидное действие, имеющий подтверждение клинической эффективности по данным до казательной медицины.
Человек и Лекарство – Казахстан № 3 (19), 2013
антибактериальная активность и клиническая эффективность в акушерстве и гинекологии
Статья в формате PDF
Генитальные инфекции, к которым относится весь спектр воспалительных заболеваний репродуктивного тракта, являются наиболее частой причиной обращения женщин за помощью к гинекологу. Это эндометрит, сальпингит, тубоовариальный абсцесс, пельвиоперитонит. В связи с большим разнообразием возбудителей, вызывающих воспалительные процессы в женских половых органах, выбор эффективного антибиотика имеет решающее значение.
Для воспалительных заболеваний мочеполовой системы характерна полимикробная этиология с преобладанием условно-патогенной микрофлоры, входящей в состав нормальной микрофлоры влагалища и возбудителей, передающихся половым путем. Схемы антибактериальной терапии инфекционных заболеваний в акушерской и гинекологической практике должны эмпирически обеспечивать элиминацию широкого спектра микроорганизмов: гонококков, хламидий, неспорообразующих анаэробов, грамположительных кокков, энтеробактерий.
Особенностями современных акушерства и гинекологии являются изменение контингента беременных и рожениц (увеличение числа женщин с тяжелой экстрагенитальной патологией, использующих ЭКО и гормональную терапию), высокая частота кесарева сечения, широкое использование с профилактической и лечебной целью антибактериальных препаратов, приводящее к формированию в стационарах антибиотикорезистентных штаммов микроорганизмов [9, 10].
При выборе антибиотика отдают предпочтение препаратам, которые создают высокие бактерицидные концентрации в месте воспаления, обладают щадящим воздействием на микрофлору кишечника и влагалища, а также периодом полувыведения, обеспечивающим минимальную кратность введения. Нарушение нормальной микрофлоры влагалища при антибиотикотерапии способствует колонизации влагалища энтеробактериями и грибами, что усугубляет течение основного заболевания.
Высокая эффективность цефалоспоринов III поколения предполагает их использование в терапии тяжелых инфекций половых путей, септицемии, бактериемии, для профилактики инфекционных осложнений после хирургических вмешательств. Так, при исследовании эффективности цефтазидима, антибиотика цефалоспоринового ряда III поколения, который нарушает биосинтез клеточной оболочки бактерий, были получены следующие результаты.
После однократного капельного введения 1 г в течение 30-60 мин абсорбция и проникновение цефтазидима в ткани полости малого таза были высокими. Максимальный уровень (76,4 мкг/мл) был достигнут в сыворотке маточной артерии через 8 мин после введения. При этом максимальные концентрации варьировали от 46,8 до 62,1 мкг/г через 20 мин после введения, а терапевтическая концентрация лекарственного препарата составила 2,1 и 7,7 мкг/г через 5 ч и 40 мин после введения соответственно. Кривые концентрации в тканях соответствовали уровням сыворотки. Концентрации в экссудате забрюшинного пространства определяли после внутривенной капельной инфузии 1 г. Пиковые уровни варьировали от 26 до 32 мкг/мл после 30 мин введения, а уровень 8,53 мкг/мл сохранялся даже через 6 ч. Хороший результат применения суточной дозировки 2-4 г цефтазидима наблюдался при таких гинекологических и акушерских заболеваниях, как внутриутробная инфекция, инфекция наружных половых органов, а также при пиелонефрите. Цефтазидим был эффективен в 13 из 14 случаев (коэффициент эффективности – 92,9%). Что касается побочных эффектов, то диспепсические расстройства, такие как дискомфорт в области желудка и рвота, наблюдались лишь в одном случае.
Клинический эффект и безопасность цефтазидима в акушерстве и гинекологии были изучены в 7 случаях внутриутробных инфекций, в 8 случаях параметрита, в 1 случае абсцедирующего бартолинита и в 4 случаях внутрибрюшных инфекций. В общей сложности было проанализировано 20 случаев. Цефтазидим вводили в дозе 2 г/сут путем внутривенной капельной инфузии в течение 4-9 дней в зависимости от тяжести заболевания. Результаты показали эффективность цефтазидима в 13 из 20 случаев, и особенно при внутриутробных инфекциях, где он был эффективен во всех случаях. Эффективность была несколько ниже при параметрите и инфекции почек. В ходе лечения цефтазидимом не наблюдалось ни побочных реакций, ни патологических показателей лабораторных исследований.
Цефепим – цефалоспориновый антибиотик IV поколения. Механизм его действия заключается в ингибировании синтеза бактериальной оболочки клетки, из-за чего его относят к бактерицидным препаратам широкого спектра, охватывающим как грамположительные, так и грамотрицательные бактерии. Он эффективно борется с такими патогенными микробами, как Pseudomonas aeruginosa, Staphylococcus aureus, Streptococcus pneumoniae и Enterobacteriaceae с множественной лекарственной устойчивостью. В отличие от цефалоспоринов III поколения, он устойчив к плазмид- и хромосом-опосредованным β-лактамазам благодаря расширению своего антибактериального спектра. У цефепима низкое сродство к β-лактамазам, он менее чувствителен к гидролизу этими ферментами в сравнении с цефалоспоринами других поколений и некоторыми другими β-лактамными антибиотиками. Цефепим проявляет более высокую стабильность к β-лактамазам типа SHV, вырабатываемым Enterobacteriaceae, и более высокую активность в отношении штаммов, продуцирующих эти ферменты, чем другие цефалоспорины (цефотаксим, цефтазидим, цефтриаксон) [1-3].
К важнейшим свойствам цефепима относятся: широкий спектр антимикробной активности (в сравнении с препаратами предыдущих поколений), стабильность к β-лактамазам расширенного спектра, активность в отношении большинства грамотрицательных бактерий, хорошая проникаемость препарата в ткани, сохранение высоких концентраций на протяжении 12 ч, удобная дозировка, хорошая переносимость и отсутствие токсического эффекта, доказанная эффективность в сравнительных клинических исследованиях. Такие свойства цефепима объясняют его высокую клиническую эффективность как в режиме монотерапии, так и в комбинации с другими антибактериальными препаратами для лечения тяжелых инфекций органов малого таза.
Цефепим успешно зарекомендовал себя в лечении различных акушерско-гинекологических инфекций, о чем свидетельствуют данные клинических исследований. При назначении цефепима по 1 г 2 р./сут в течение 3-10 дней 19 женщинам с генитальными инфекциями (10 – с внутриматочной инфекцией, 2 – с пельвиоперитонитом, 2 – с параметритом, 2 – с бартолиниевым абсцессом, 3 – с другими инфекциями), клинический эффект наблюдали во всех случаях, бактериологический – в 81% [4]. Клиническая эффективность цефепима при лечении 11 женщин с гинекологическими инфекциями (аднексит, пельвиоперитонит и пр.) составила 100%; элиминация – 8 из 11 выделенных штаммов микроорганизмов [5].
При анализе результатов 7 исследований, проводимых в Японии и охватывающих 69 пациенток с акушерско-гинекологической инфекцией, выявлено, что клинический эффект цефепима колеблется от 75 до 100%, составляя в среднем 93% [6].
Продолжительность применения антибиотика определяется характером и тяжестью заболевания. Неоправданно длительная антибиотикотерапия увеличивает частоту побочного действия препаратов (развития дисбактериоза, антибиотик-ассоциированной диареи) [11]. В большинстве случаев антибиотики могут быть отменены через 2-3 дня после нормализации температуры. Если в течение 48-72 ч после начала антибиотикотерапии отсутствует положительная динамика заболевания, следует решить вопрос о смене антибактериальных препаратов.
Эффективность и безопасность цефепима изучались в исследованиях, включавших пациентов, госпитализированных с осложненными интраабдоминальными инфекциями. Общее количество наблюдаемых составило 323 человека. Все они принимали участие в проспективном рандомизированном многоцентровом двойном слепом исследовании, сравнивающем эффективность комбинации цефепима (2 г каждые 12 ч) с внутривенным введением метронидазола (500 мг каждые 6 ч) (n=164) и имипенема/циластатина (500 мг каждые 6 ч) (n=159) при максимальной длительности лечения 14 дней. Результаты исследования показали, что уровень клинического излечения в группе «цефепим + метронидазол» был значительно выше (88%), чем у пациентов, получавших имипенем/циластатин (76%) (р=0,02). Эрадикация патогенов была отмечена у большего (р=0,01) количества пациентов, получавших цефепим в сочетании с метронидазолом (89%), нежели в группе, получающей имипенем/циластатин (76%) [7].
Комбинация антибактериальных препаратов показана при лечении заболеваний полимикробной этиологии с целью снижения развития антибиотикорезистентности некоторых видов бактерий, для уменьшения дозы используемых препаратов и их побочного действия. Однако следует учитывать, что комбинированная терапия, как правило, менее выгодна экономически, чем монотерапия.
Препаратами выбора для проведения периоперационной антибиотикопрофилактики также являются цефалоспорины III поколения. Она проводится при оперативных вмешательствах с лапаротомическим, лапароскопическим и трансвагинальным доступами, при кесаревом сечении, медицинских абортах. Заключается она во введении одной терапевтической дозы антибактериального препарата широкого спектра действия внутривенно за 30 мин до начала операции или после пережатия пуповины при кесаревом сечении. В случае необходимости (экстренные оперативные вмешательства у необследованных пациенток, кесарево сечение после длительного безводного периода) введение антибиотика повторяют внутримышечно через 8 и 16 ч после первого введения.
Таким образом, цефтазидим и цефепим являются высокоэффективными антимикробными препаратами широкого спектра действия, которые вызывают минимальное количество побочных эффектов, что позволяет рекомендовать их для лечения различного рода инфекционных заболеваний органов малого таза. Эти антибиотики демонстрируют высокую клиническую эффективность даже в лечении тяжелых микст-инфекций в отделениях реанимации и интенсивной терапии.
Литература
1. Яковлев С.В. Цефепим – цефалоспоринорвый антибиотик IV поколения // Антибиотики и химиотерапия. – 1999. – Т. 44, № 7. – С. 32-37.
2. Barradell L.B., Bryson H.M. Cefepime. A review of its antibacterial activity, pharmacokinetic properties and therapeutic use // Drugs. – 1994. – Vol. 47. – P. 471-505.
3. Jones R.N. Impact of changing pathogens and antimicrobial susceptibility patterns in the treatment of serious infections in hospitalized patients // Am. J. Med. – 1996. – Vol. 100, Suppl. 6A. – P. 3-12.
4. Cho N., Fukunaga K., Kunii K. et al. Bacteriological, pharmacokinetic and clinical studies on cefepime in obstetrics and gynecology // Chemotherapy Tokyo. – 1991. – Vol. 39, Suppl. 2. – P. 342-349.
5. Kitagawa M., Ochial K., Sekine T. et al. Clinical study of cefepime for infection of female genital organs // Ibid. – P. 544-546.
6. Chemotherapy Tokyo. – 1991. – Vol. 39, Suppl. 2.
7. Еndimiаni A., Pelez F., Вonomo R.A. Cefeрimе: аreapprаisаl in an era of increasing antimicrobial resistance. Expert Rev Anti infect Ther. 2008;6(6):805-824.
8. Практическое руководство по антиинфекционной химиотерапии / Под ред. Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова. Изд-во НИИАХ СГМА, 2007. – 384 с.
9. Клинические рекомендации. Акушерство и гинекология, 4-е изд., перераб. и доп. / Под ред. В.Н. Серова, Г.Т. Сухих. М.: ГЭОТАР-Медиа, 2014. – 1024 с.
10. Kiser C., Nawab U., McKenna K., Aghai Z.H. Role of guidelines on length of therapy in chorioamnionitis and neonatal sepsis // Pediatrics. – 2014. – Vol. 133(6). – P. 992-998.
11. Козлов Р.С., Голуб А.В. Стратегия использования антимикробных препаратов как попытка ренессанса антибиотиков // Клиническая микробиология и антимикробная химиотерапия. – 2011. – № 13(4). – С. 322-334.
Подготовила Ирина Дука
Тематичний номер «Гінекологія, Акушерство, Репродуктологія» № 1 (33), березень 2019 р.
Название | Класс | АТС-группа | Принадлежность к Перечню основных лекарств |
Арбекацин | Аминогликозиды | J01G B12 | Нет |
Азитромицин | Макролиды | J01F A10 | Да |
Aзлоциллин | Пенициллины | J01C A09 | Нет |
Биапенем | Карбапенемы | J01D H05 | Нет |
Карбенициллин | Карбоксипенициллины | J01CA03 | Нет |
Цефаклор | Цефалоспорины второго поколения | J01D C04 | Нет |
Цефамандол | Цефалоспорины второго поколения | J01D C03 | Нет |
Цефбуперазон | Цефалоспорины второго поколения | J01D C13 | Нет |
Цефкапен пивоксил | Цефалоспорины третьего поколения | J01DD17 | Нет |
Цефдинир | Цефалоспорины третьего поколения | J01D D15 | Нет |
Цефдиторен пивоксил | Цефалоспорины третьего поколения | J01D D16 | Нет |
Цефепим | Цефалоспорины четвертого поколения | J01D E01 | Нет |
Цефетамет пивоксил | Цефалоспорины третьего поколения | J01D D10 | Нет |
Цефиксим | Цефалоспорины третьего поколения | J01D D08 | Да |
Цефменоксим | Цефалоспорины третьего поколения | J01D D05 | Нет |
Цефметазол | Цефалоспорины второго поколения | J01D C09 | Нет |
Цефминокс | Цефалоспорины второго поколения | J01D C12 | Нет |
Цефодизим | Цефалоспорины третьего поколения | J01D D09 | Нет |
Цефоницид | Цефалоспорины второго поколения | J01D C06 | Нет |
Цефоперазон | Цефалоспорины третьего поколения | J01D D12 | Нет |
Цефоранид | Цефалоспорины второго поколения | J01D C11 | Нет |
Цефоселис | Цефалоспорины четвертого поколения | Назначается | Нет |
Цефотаксим | Цефалоспорины третьего поколения | J01D D01 | Да |
Цефотетан | Цефалоспорины второго поколения | J01D C05 | Нет |
Цефотиам | Цефалоспорины второго поколения | J01D C07 | Нет |
Цефотиам гексетил | Цефалоспорины второго поколения | J01D C07 | Нет |
Цефокситин | Цефалоспорины второго поколения | J01D C01 | Нет |
Цефозопран | Цефалоспорины четвертого поколения | J01D E03 | Нет |
Цефпирамид | Цефалоспорины третьего поколения | J01D D11 | Нет |
Цефпиром | Цефалоспорины четвертого поколения | J01D E02 | Нет |
Цефподоксим проксетил | Цефалоспорины третьего поколения | J01D D13 | Нет |
Цефпрозил | Цефалоспорины второго поколения | J01D C10 | Нет |
Цефтазидим | Цефалоспорины третьего поколения | J01DD02 | Да |
Цефтерам пивоксил | Цефалоспорины третьего поколения | J01D D18 | Нет |
Цефтибутен | Цефалоспорины третьего поколения | J01D D14 | Нет |
Цефтизоксим | Цефалоспорины третьего поколения | J01D D07 | Нет |
Цефтриаксон | Цефалоспорины третьего поколения | J01D D04 | Да |
Цефуроксим | Цефалоспорины второго поколения | J01D C02 | Да |
Хлортетрациклин | Тетрациклины | J01A A03 | Нет |
Ципрофлоксацин | Фторхинолоны | J01M A02 | Да |
Кларитромицин | Макролиды | J01F A09 | Да |
Клофоктол | Производное фенола | J01X X03 | Нет |
Делафлоксацин | Фторхинолоны | J01M A23 | Нет |
Дибекацин | Аминогликозиды | J01G B09 | Нет |
Диритромицин | Макролиды | J01F A13 | Нет |
Дорипенем | Карбапенемы | J01D H04 | Нет |
Эноксацин | Фторхинолоны | J01M A04 | Нет |
Эртапенем | Карбапенемы | J01D H03 | Нет |
Эритромицин | Макролиды | J01F A01 | Нет |
Флероксацин | Фторхинолоны | J01M A08 | Нет |
Фломоксеф | Цефалоспорины второго поколения | J01D C14 | Нет |
Флумеквин | Фторхинолоны | J01M B07 | Нет |
Фосфомицин (перорально) | Фосфоны | J01X X01 | Нет |
Фузидиевая кислота | Стероидный антибиотик | J01X C01 | Нет |
Гареноксацин | Фторхинолоны | J01M A19 | Нет |
Гатифлоксацин | Фторхинолоны | J01M A16 | Нет |
Гемифлоксацин | Фторхинолоны | J01M A15 | Нет |
Имипенем/циластатин | Карбапенемы | J01D H51 | Нет |
Изепамицин | Аминогликозиды | J01G B11 | Нет |
Джозамицин | Макролиды | J01F A07 | Нет |
Канамицин | Аминогликозиды | J01G B04 | Нет |
Латамоксеф | Цефалоспорины третьего поколения | J01DD06 | Нет |
Левофлоксацин | Фторхинолоны | J01M A12 | Нет |
Линкомицин | Макролиды | J01F F02 | Нет |
Ломефлоксацин | Фторхинолоны | J01M A07 | Нет |
Лимециклин | Тетрациклины | J01A A04 | Нет |
Меропенем | Карбапенемы | J01D H02 | Да |
Метациклин | Тетрациклины | J01A A05 | Нет |
Мезлоциллин | Пенициллины | J01C A10 | Нет |
Mикрономицин | Аминогликозиды | Назначается | Нет |
Mидекамицин | Макролиды | J01F A03 | Нет |
Миноциклин (перорально) | Тетрациклины | J01A A08 | Нет |
Моксифлоксацин | Фторхинолоны | J01M A14 | Нет |
Неомицин | Аминогликозиды | J01G B05 | Нет |
Нетилмицин | Аминогликозиды | J01G B07 | Нет |
Норфлоксацин | Фторхинолоны | J01M A06 | Нет |
Oфлоксацин | Фторхинолоны | J01M A01 | Нет |
Oлеандомицин | Макролиды | J01F A05 | Нет |
Oкситетрациклин | Тетрациклины | J01A A06 | Нет |
Панипенем | Карбаенемы | Назначается | Нет |
Пазуфлоксацин | Фторхинолоны | J01M A18 | Нет |
Пефлоксацин | Фторхинолоны | J01M A03 | Нет |
Фенетициллин | Пенициллины | J01C E05 | Нет |
Пиперациллин | Пенициллины | J01C A12 | Нет |
Пиперациллин/тазобактам | Бета-лактамный, с ингибитором (антипсевдомонозный) | J01C R05 | Да |
Пристинамицин | Стрептограмины | J01F G01 | Нет |
Прулифлоксацин | Фторхинолоны | J01M A17 | Нет |
Рибостамицин | Аминогликозиды | J01G B10 | Нет |
Рифабутин | Рифамицины | J04A B04 | Нет |
Рифампицин | Рифамицины | J04A B02 | Нет |
Рифамицин | Рифамицины | J04A B03 | Нет |
Рифаксимин | Рифамицины | A07A A11 | Нет |
Рокситромицин | Макролиды | J01F A06 | Нет |
Руфлоксацин | Фторхинолоны | J01M A10 | Нет |
Сизомицин | Аминогликозиды | J01G B08 | Нет |
Ситофлоксацин | Фторхинолоны | J01M A21 | Нет |
Спарфлоксацин | Фторхинолоны | J01M A09 | Нет |
Спирамицин | Макролиды | J01F A02 | Нет |
Спирамицин/метронидазол | Комбинация антибиотиков | J01R A04 | Нет |
Стрептомицин | Аминогликозиды | J01G A01 | Нет |
Сульбенициллин | Пенициллины | J01C A16 | Нет |
Тебипенем | Карбаенемы | J01D H06 | Нет |
Тейкопланин | Гликопептиды | J01X A02 | Нет |
Телитромицин | Макролиды | J01F A15 | Нет |
Темоциллин | Карбоксипенициллины | J01C A17 | Нет |
Тикарциллин | Карбоксипенициллины | J01C A13 | Нет |
Тобрамицин | Аминогликозиды | J01G A01 | Нет |
Toзуфлоксацин | Фторхинолоны | J01M A22 | Нет |
Ванкомицин (в/в) | Гликопептиды | J01X A01 | Да |
Ванкомицин (перорально) | Гликопептиды | A07A A09 | Да |
Применение антибиотиков в урологической практике
Предлагаем вашему вниманию обзор обновленных (2015) рекомендаций Европейской ассоциации урологов по применению антибиотиков в лечении инфекционных заболеваний урогенитального тракта у мужчин и профилактике осложнений после урологических вмешательств.
Антибактериальная терапия урогенитальных заболеваний
вверх
Бессимптомная бактериурия
вверх
Если принимается решение о необходимости лечения бессимптомной бактериурии, выбор антибиотика и продолжительности терапии проводится так же, как при симптоматических неосложненных или осложненных инфекциях мочевых путей (ИМП) – в зависимости от анамнеза заболевания и наличия у пациента осложняющих факторов. Лечение должно быть индивидуализированным и не назначаться эмпирически. С целью оценки эффективности терапии в периоде наблюдения показано проведение контрольного культурального исследования.
Цистит и пиелонефрит
вверх
При выборе антибактериальной терапии (АБТ) следует учитывать (табл. 1):
- результаты бактериологического исследования и определения чувствительности выделенных уропатогенов к антибиотикам;
- данные клинических исследований эффективности препарата;
- сведения о переносимости и потенциальных побочных реакциях;
- опасность возникновения неблагоприятных экологических последствий;
- стоимость и доступность препарата.
Таблица 1. АБТ острого неосложненного цистита
Первая линия выбора | |||
Фосфомицина трометамол | 3 г однократно | 1 | |
Нитрофурантоин макрокристаллический | 100 мг 2 раза | 5 | Противопоказан при дефицитеглюкозо-6-фостфат дегидрогеназы |
Пивмециллинам | 400 мг 3 раза | 3 | |
Альтернативные варианты | |||
Ципрофлоксацин | 250 мг 2 раза | 3 | Противопоказан при беременности |
Левофлоксацин | 250 мг 1 раз | 3 | Противопоказан при беременности |
Офлоксацин | 200 мг 2 раза | 3 | Противопоказан при беременности |
Цефалоспорины(например цефадроксил) | 500 мг 2 раза | 3 | Возможно применение аналогов |
При установленной локальной резистентности патогена(устойчивость Escherichia coli < 20 %) | |||
Триметоприм | 200 мг 2 раза | 5 | Противопоказан в І триместре беременности |
Триметоприм-сульфаметоксазол | 160/800 мг2 раза | 3 | Сульфаметоксазол противопоказанв ІІІ триместре беременности |
Острый неосложненный пиелонефрит
В легких и среднетяжелых случаях эффект достигается при применении пероральной терапии в течение 10-14 дней (уровень доказательности [УД] 1b, степень рекомендаций [СР] В). В качестве терапии первой линии рекомендован прием препаратов группы фторхинолонов в течение 7-10 дней, если уровень резистентности Escherchia coli < 10 % (УД 1b, СР А). При повышении дозы препаратов длительность курса лечения может быть сокращена до 5 дней (УД 1b, СР В). Вследствие повышенной распространенности штаммов кишечной палочки, устойчивых к фторхинолонам, эмпирическое назначение этой группы антибиотиков ограничено. Альтернативным вариантом может быть прием пероральных цефалоспоринов 3-го поколения, таких как цефподоксим проксетил или цефтибутен (УД 1b, СР В). В некоторых исследованиях установлена эквивалентная клиническая (но не микробиологическая) эффективность цефалоспроринов по сравнению с ципрофлоксацином (табл. 2).
Таблица 2. Стартовая эмпирическая пероральная АБТострого неосложненного пиелонефрита легкой и средней степени тяжести
Ципрофлоксацин | 500-750 мг 2 раза | 7-10 |
Левофлоксацин | 500 мг 1 раз | 7-10 |
Левофлоксацин | 750 мг 1 раз | 5 |
Альтернативные варианты (эквивалентная фторхинолонам клиническая,но не микробиологическая, эффективность) | ||
Цефподоксим проксетил | 200 мг 2 раза | 10 |
Цефтибутен | 400 мг 1 раз | 10 |
При доказанной чувствительности патогена (не для стартовой эмпирической терапии) | ||
Триметоприм-сульфаметоксазол | 160/800 мг 2 раза | 14 |
Ко-амоксиклав1,2 | 0,5/0,125 г 3 раза | 14 |
1Не исследован как монотерапия.
2Преимущественно против грамположительных патогенов.
В популяциях с высокой распространенностью (> 10 %) штаммов E. coli, устойчивых к фторхинолонам и продуцирующих β-лактамазы расширенного спектра, рекомендовано эмпирическое назначение препаратов группы аминогликозидов или карбапенемов до получения результатов определения чувствительности микроорганизмов (УД 4, СР В).
У больных с тяжелым течением пиелонефрита применение пероральных препаратов затруднено из-за наличия тошноты и рвоты. В таких случаях рекомендовано начинать терапию одним из парентеральных антибиотиков (табл. 3). После улучшения состояния пациент может быть переведен на режим перорального приема одного из препаратов, указанных в таблице 2, до завершения 1-2-недельного курса терапии.
Таблица 3. Стартовая эмпирическая АБТ острого неосложненного пиелонефрита тяжелой степени
Ципрофлоксацин | 400 мг | 2 раза |
Левофлоксацин1 | 250-500 мг | 1 раз |
Левофлоксацин | 750 мг | 1 раз |
Альтернативные варианты | ||
Цефотаксим2 | 2 г | 3 раза |
Цефтриаксон1,4 | 1-2 г | 1 раз |
Цефтазидим2 | 1-2 г | 3 раза |
Цефепим1,4 | 1-2 г | 2 раза |
Ко-амоксиклав2,3 | 1,5 г | 3 раза |
Пиперациллин-тазобактам1,4 | 2,5-4,5 г | 3 раза |
Гентамицин2 | 5 мг/кг | 1 раз |
Амикацин2 | 15 мг/кг | 1 раз |
Эртапенем4 | 1 г | 1 раз |
Имипенем/циластатин4 | 0,5/0,5 г | 3 раза |
Меропенем4 | 1 г | 3 раза |
Дорипенем4 | 0,5 г | 3 раза |
1Исследовалась более низкая доза, но эксперты рекомендуют более высокую.
2Препарат не исследован как монотерапия острого неосложненного пиелонефрита.
3Преимущественно против грамположительных патогенов.
4Протоколы лечения неосложненного пиелонефрита и осложненных ИМП аналогичны (дифференциальная диагностика не всегда возможна).
Уретриты и их лечение
вверх
При воспалении мочеиспускательного канала следует провести дифференциальную диагностику с другими инфекциями нижних мочевыводящих путей. Возбудителями уретритов являются Neisseria gonorrhoeae, Chlamydia trachomatis, Mycoplasma genitalium и Trichomonas vaginalis.
Лечение гонококового уретрита
вверх
Препараты первой линии выбора:
- цефтриаксон 1 г внутримышечно (с местным анестетиком) или внутривенно однократно плюс
- азитромицин 1-1,5 г (3 табл. по 0,5 г) перорально однократно.
При противопоказаниях к внутримышечным инъекциям и невозможности внутривенного введения:
- цефиксим 800 мг per os (вместо цефтриаксона).
Альтерантивные схемы, только при доказанной чувствительности:
- цефиксим 400 мг per os однократно или
- азитромицин 1-1,5 г per os однократно.
Лечение хламидийного уретрита:
- стандартная схема: азитромицин 1-1,5 г per os однократно;
- альтернативная схема: доксициклин 100 мг 2 раза в сутки per os в течение 7 дней.
Лечение уретрита, вызванного M. genitalium:
- стандартная схема: азитромицин 0,5 г per os в 1-й день; 250 мг per os с 2-го по 5-й день;
- альтернативная схема: моксифлоксацин 400 мг 1 раз в сутки в течение 5 дней (ввиду наличия данных о неэффективности таковой, некоторые специалисты рекомендуют курс лечения 10-14 дней).
Лечение уретрита, вызванного Ureaplasma urealyticum:
- стандартная схема: доксициклин 100 мг 2 раза в сутки per os в течение 7 дней;
- альтернативные схемы: азитромицин 1-1,5 г per os однократно или кларитромицин 500 мг 2 раза в сутки в течение 7 дней (возможна резистентность к макролидам).
Лечение уретрита, вызванного T. vaginalis:
- стандартная схема: метронидазол 2 г per os однократно;
- в случаях персистенции симптомов: 4 г/сут в течение 3-5 дней.
Лечение негонококкового уретрита (если ни один возбудитель не идентифицирован):
- стандартная схема: доксициклин 100 мг 2 раза в сутки per os в течение 7-10 дней;
- альтернативная схема: азитромицин 0,5 г per os в 1-й день; 250 мг per os с 2-го по 5-й день.
Бактериальный простатит
вверх
Антибиотики являются жизненно важными препаратами при лечении острого бактериального простатита. Также они рекомендуются для терапии хронического простатита.
Рекомендовано парентеральное введение высоких доз бактерицидных антибиотиков, таких как пенициллины широкого спектра действия, цефалоспорины 3-го поколения или фторхинолоны. Для стартовой терапии можно применить комбинацию любого из этих препаратов с аминогликозидами. После снижения температуры тела и нормализации показателей инфекционного процесса можно перейти на пероральный прием антибиотиков до завершения курса терапии общей продолжительностью 2-4 нед.
Антибиотики, рекомендуемые для лечения хронического бактериального простатита, а также их преимущества и недостатки, приведены в таблице 4. Фторхинолоны, например ципрофлоксацин и левофлоксацин, являются препаратами выбора ввиду их благоприятных фармакокинетических свойств (УД 2b, СР В), хорошего профиля безопасности и антибактериальной активности в отношении грамотрицательных возбудителей, в т.ч. Pseudomonas aeruginosa. Кроме того, левофлоксацин активен в отношении грамположительных и атипичных патогенов, таких как C. trachomatis и M. genitalium (УД 2b, СР B).
Таблица 4. АБТ хронического бактериального простатита
Фторхинолоны | Выгодные особенности фармакокинетики Отличное проникновение в ткани простаты Хорошая биодоступность Эквивалентная фармакокинетика как при пероральном, так ипарентеральном приеме (в зависимости от действующего вещества) Высокая активность в отношении типичных, атипичных возбудителей и P. aeruginosa Хороший профиль безопасности | В зависимости от действующего вещества Лекарственное взаимодействие Фототоксичность Побочные реакции со стороны центральной нервной системы | Рекомендовано к применению |
Триметоприм | Хорошее проникновение в ткани простаты Наличие форм для перорального и парентерального применения Относительно невысокая стоимость Отсутствие необходимости мониторирования Активность в отношении большинства патогенов | Не обладает активностью в отношении Pseudomonas spp., некоторых энтерококков и Enterobacteriaceae spp. | Можно рассмотреть возможность применения |
Тетрациклины | Невысокая стоимость Наличие форм для перорального и парентерального применения Высокая активность в отношении хламидий и микоплазм | Не обладают активностью в отношении P. aeruginosa Недостаточная активность в отношении коагулазо-негативных стафилококков, Е. coli, других энтеробактерий и энтерококков Противопоказаны при почечной и печеночной недостаточности Риск сенсибилизации кожи | Резерв при наличии специальных показаний |
Макролиды | Умеренная активность в отношении грамположительных бактерий Активность против хламидий Хорошее проникновение в ткани простаты Относительно нетоксичны | Недостаточно данных клинических исследований Недостаточная активность в отношении грамотрицательных бактерий | Резерв при наличии специальных показаний |
Эпидидимит и орхит
вверх
Согласно результатам исследований, антибактериальные препараты группы фторхинолонов обладают способностью хорошего проникновения в ткань яичка и его придатка (УД 2а). Такие лекарственные средства при эпидидимите и орхите назначают эмпирически, основываясь на том, что у молодых, сексуально активных мужчин ведущим этиопатогеном является C. trachomatis. В то же время у пациентов старшей возрастной категории с доброкачественной гиперплазией предстательной железы или другой патологией мочевыводящих путей наиболее часто причиной эпидидимита и орхита являются общеизвестные уропатогены. Результаты исследований, в которых проводилось сравнение микробного спектра возбудителей, выявленных в пунктате придатка, мазке из уретры и в моче, показали тесную корреляцию. Поэтому перед назначением АБТ необходимо исследовать мазок из уретры и среднюю порцию мочи (СР C). Обобщенные рекомендации по АБТ в урологии представлены в таблице 5.
Таблица 5. Общие рекомендации по АБТ в урологии
Бессимптомная бактериурия | Е. coli (низкая вирулентность) | Не требуется лечения | 3-5 дней до операции в зависимости от бактериальной культуры1 |
Острый цистит, спорадический (неосложненный) | Е. coli, | Фосфомицина трометамол Нитрофурантоин макрокристаллический Альтернативные препараты | Однократная доза 3 г/1 день 5 дней 3-5 дней |
Пиелонефрит острый, спорадический (неосложненный) | Е. coli, | Фторхинолоны3 Альтернативные препараты | 7-10 дней После улучшения состояния – переход на пероральный прием соответственно чувствительности микроорганизма |
ИМП с лихорадкой и осложняющими факторами: – пиелонефрит острый, тяжелой степени и осложненный; – госпитальные осложненные ИМП; – уросепсис | Е. coli,
В случаях грибкового поражения | Фторхинолоны3 В случаях неэффективности стартовой терапии (< 3 дней) Флуконазол | 7-14 дней 3-5 дней после снижения температуры или контроля/элиминации осложняющего фактора (дренаж, операция) Индивидуально в каждом случае |
Простатит, острый бактериальный (фебрильный) | Е. coli, | Фторхинолоны2 | Стартовая парентеральная терапия |
Простатит, хронический бактериальный | Фторхинолоны2 | Перорально, 4-6 нед | |
Простатит острый/хронический и эпидидимит | Chlamidia spp. | Доксициклин | 7-14 дней |
1В доступной научной литературе отсутствуют четкие схемы лечения бессимптомной бактериурии. Данные рекомендации являются взвешенным мнением экспертов.
2Только в зонах с уровнем резистентности E. coli < 20 %.
3Препараты с преимущественно почечной экскрецией.
4По возможности не рекомендовать фторхинолоны при остром спорадическом цистите.
5Если чувствительность патогена доказана.
Периоперационная антибактериальная профилактика в урологии
вверх
Целью антибактериальной профилактики (АБП) в урологической хирургии является уменьшение бактериальной обсемененности операционного поля для предотвращения инфекционных осложнений в результате проведения диагностических и терапевтических вмешательств. Однако доказательные данные касательно лучшего выбора антибиотика и профилактического режима ограничены (табл. 6).
Таблица 6. Уровень доказательств и степень рекомендацийпо применению периоперационной АБП при урологических вмешательствах
Диагностические процедуры | ||||
Цистоскопия | 1b | A | Низкая частота развития инфекции Следует рассмотреть индивидуальные факторы риска развития ИМП (бактериурия, ИМП в анамнезе) | Не проводится |
Исследование уродинамики | 1а | А | Низкая частота развития инфекций. Необходимо рассмотреть индивидуальные факторы риска развития ИМП (как при цистоскопии) | Не проводится |
Трансректальная толстоигольная биопсия простаты | 1b | А | Высокий риск инфицирования Необходимо внимательно оценить факторы риска, в т.ч. носительство устойчивых бактериальных штаммов (в частности к фторхинолонам) | Проводится |
Диагностическая уретероскопия | 4 | С | Нет соответствующих исследований | Рассматривается индивидуально |
Распространенные эндоурологические/эндоскопические терапевтические вмешательства (примеры) | ||||
Фульгурация небольших опухолей мочевого пузыря | 2b | C | Аналогично цистоскопии | Не проводится |
Трансуретральная резекция (ТУР) мочевого пузыря | 2b | С | Недостаточно данных Не учитывается опухолевая нагрузка, т.е. размер, мультифокальность, наличие некроза | Рассматривается индивидуально |
ТУР простаты | 1а | А | Высокий риск развития инфекции с лихорадкой и сепсиса. Контроль бактериурии/ИМП и других факторов перед операцией | Проводится |
Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ) (стандартная, у пациентов, не имеющих бактериурии, катетера, других заболеваний) | 1а | А | Низкая частота развития инфекции | Не проводится |
Уретероскопия для удаления камня | 2b | В(А) | Низкая частота развития инфекции, варьирует в зависимости от положения камня. Контроль бактериурии и факторов риска | Рассматривается индивидуально, в зависимости от сложности/уровня доступа |
Перкутанное и ретроградное интраренальное удаление камня | 1b | А | Высокий риск развития инфекции с лихорадкой и сепсиса | Проводится |
Распространенные открытые и/или лапароскопические вмешательства (примеры) | ||||
Чистые операции (без вскрытия просвета мочевого тракта) | ||||
Нефрэктомия | 3 | С | Недостаточно достоверных данных касательно раневой инфекции Вторичная послеоперационная катетер-ассоциированная бактериурия/ИМП | Не проводится |
Плановая операция на мошонке, по поводу варикоцеле, вазэктомия | 3 | С | Противоречивые данные | Не проводится |
Эндопротезирование | 3 | В | Ограниченные данные | Проводится |
Условно чистые операции (вскрытие просвета мочевого тракта) | ||||
Нефроуретерэктомия | 3 | В | Недостаточно достоверных данных Контроль бактериурии и других факторов риска перед операцией Вторичная послеоперационная катетер-ассоциированная бактериурия/ИМП | Проводится |
Радикальная простатэктомия | 2а | |||
Пластика лоханочно-мочеточникового сегмента | 4 | С | ||
Резекция мочевого пузыря | 3 | |||
Условно чистые/контаминированные (загрязненные) операции(вскрытие просвета кишечника, отведение мочи) | ||||
Цистэктомия с отведением мочи | 2а | В | Высокий риск инфицирования | Проводится |
Следует отметить, что АБП является лишь одним из методов предотвращения развития нозокомиальных инфекций и ни в коем случае не компенсирует нарушение правил антисептики и погрешности оперативной методики.
Ключевым фактором дифференцировки условно чистой и контаминированной хирургической поверхности является бактериурия (табл. 7).
Таблица 7. Классификация диагностических и терапевтических эндоскопических урологических вмешательств по уровню контаминации операционного поля
Чистые (I) | Нет | Цистоскопия Исследование уродинамики | Фульгурация небольших опухолей мочевого пузыря | Диагностическая УРС (простая) Отсутствие ИМП в анамнезе | Стандартная Камень в почке или мочеточнике (без обструкции, отсутствие ИМП в анамнезе) | Не проводится |
Условно чистые (IIА) | Нет | Трансперинеальная биопсия простаты | ТУР больших опухолей мочевого пузыря (отсутствие ИМП в анамнезе), ТУР простаты (факторы риска не идентифицированы) Контролируемая бактериурия | Диагностическая УРС (простая) Неосложненный камень (без обструкции, стента, не вклиненный) ИМП в анамнезе | Стандартная почечная или мочеточниковая, умеренная обструкция и/или анамнез ИМП | Однократная доза перед (per os) или во время операции (в/в) |
Контаминированные | Определяется | Трансперинеальная биопсия простаты (ИМП в анамнезе) Трансректальная биопсия простаты | ТУР некротизированной опухоли мочевого пузыря. Бактериурия ТУР простаты у больных с постоянным катетером или бактериурией | Осложненный камень (умеренная обструкция, вклиненный) | Камень смешанного состава Обструкция Нефростома или стент | Контроль бактериурии перед операцией (3-5 дней) Однократная доза во время операции Рассмотреть пролонгированный режим |
Инфицированные/грязные | Определяется | Биопсия простаты у больных с катетером или ИМП | Клинические проявления ИМП Дренирование Неотложная ТУР мочевого пузыря и простаты | АБТ в соответствии с чувствительностью патогена | ||
В таблице 8 представлены рекомендации по выбору антибактериального препарата для профилактики осложнений после урологических вмешательств в зависимости от прогнозируемого возбудителя и индивидуальных факторов риска.
Таблица 8. Рекомендации по периоперационной АБП при урологических вмешательствах
Диагностические вмешательства | ||||
Трансректальная биопсия простаты | Энтеробактерии Анаэробы1 | Всем пациентам Целенаправленный альтернативный выбор2 | Однократный прием эффективен у пациентов низкого риска Рассмотреть пролонгированный курс у пациентов высокого риска | Фторхинолоны Триметоприм-сульфаметоксазол Альтернативные препараты целенаправленного действия2 Метронидазол?1 |
Цистоскопия Цистоскопия + фульгурация Исследование уродинамики | Энтеробактерии Энтерококки Стафилококки | Не проводится | Рассмотреть у пациентов высокого риска (ИМП после вмешательства в анамнезе) | Триметоприм-сульфаметоксазол Цефалоспорины 2-го поколения Нитрофурантоин |
УРС | Энтеробактерии Энтерококки Стафилококки | Не проводится | Рассмотреть у пациентов высокого риска | |
Эндоурологические операции и УВЛ | ||||
УВЛ | Энтеробактерии Энтерококки | Не проводится | Триметоприм-сульфаметоксазол Цефалоспорины 2-го или 3-го поколения Аминопенициллин/ингибитор β-лактамаз3 | |
УВЛ со стентом или нефростомой | Энтеробактерии Энтерококки | Всем пациентам | При наличии факторов риска | Триметоприм-сульфаметоксазол Цефалоспорины 2-го или 3-го поколения Аминопенициллин/ингибитор β-лактамаз3 |
УРС по поводу неосложненного дистального камня | Энтеробактерии Энтерококки Стафилококки | Не проводится | Рассматривается у пациентов группы риска | Триметоприм-сульфаметоксазол Цефалоспорины 2-го или 3-го поколения Аминопенициллин/ингибитор β-лактамаз Фторхинолоны |
УРС проксимального/вклиненного камня и чрескожная экстракция конкремента | Энтеробактерии Энтерококки Стафилококки | Всем пациентам | Краткий курс, длительность подлежит уточнению Предпочтительнее в/в во время операции | Триметоприм-сульфаметоксазол Цефалоспорины 2-го или 3-го поколения Аминопенициллин/ингибитор β-лактамаз Фторхинолоны |
ТУР простаты | Энтеробактериии Энтерококки | Всем пациентам | Пациенты с низким риском и небольшими размерами простаты возможно не нуждаются в профилактике | Триметоприм-сульфаметоксазол Цефалоспорины 2-го или 3-го поколения Аминопенициллин/ингибитор β-лактамаз |
ТУР мочевого пузыря | Энтеробактериии Энтерококки | Не стандартизовано для небольших вмешательств | Рассматривается у пациентов с высоким риском, большой резекцией и при некротизированной опухоли | Триметоприм-сульфаметоксазол Цефалоспорины 2-го или 3-го поколения Аминопенициллин/ингибитор β-лактамаз |
Открытые или лапароскопические операции | ||||
Чистые | Представители микрофлоры кожи (например стафилококки) Катетер-ассоциированные уропатогены | Не проводится | Рассматривается у пациентов с высоким риском Кратковременная послеоперационная катетеризация не требует лечения | |
Условно чистые (со вскрытием просвета мочевыводящего тракта) | Энтеробактериии Энтерококки Стафилококки | Рекомендуется | Один периоперационный курс | Триметоприм-сульфаметоксазол Цефалоспорины 2-го или 3-го поколения Аминопенициллин/ингибитор β-лактамаз |
Условно чистые/контаминированные (с использованием сегментов кишечника) | Энтеробактериии Энтерококки Анаэробы Относящиеся к коже бактерии | Всем пациентам | Аналогично профилактике при операциях на толстой кишке | Цефалоспорины 2-го или 3-го поколения Метронидазол |
Имплантация протезов | Представители микрофлоры кожи, например стафилококки | Всем пациентам | Цефалоспорины 2-го или 3-го поколения Пенициллины (пенициллиназо-стабильные) | |
1Роль анаэробов при толстоигольной биопсии простаты не установлена, и не имеется доказательных данных по применению метронидазола.
2Повышение резистентности к фторхинолонам должно быть учтено.
3Грамотрицательные бактерии, за исключением P. aeruginosa.
Факторы риска развития инфекционных осложнений недооцениваются в большинстве исследований (табл. 9). Тем не менее их выявление очень важно в предоперационной оценке больного, и они могут быть связаны с:
- состоянием здоровья пациента;
- наличием общих факторов, таких как преклонный возраст, сахарный диабет, патология иммунной системы, неправильное питание, избыточный или недостаточный вес;
- наличием специфических эндогенных или экзогенных факторов, таких как ИМП или урогенитальная инфекция в анамнезе, постоянный катетер, бактериальное обсеменение, предыдущие инструментальные вмешательства, генетическая предрасположенность;
- тип операции и степень контаминации операционного поля;
- предполагаемый уровень хирургической инвазивности, длительности и технических аспектов вмешательства.
Таблица 9. Факторы риска развития инфекционных осложнений
Преклонный возраст | Длительное предоперационное пребывание в стационаре или недавняя госпитализация |
Недостаточность питания | Наличие в анамнезе рецидивирующей урогенитальной инфекции |
Нарушение функции иммунной системы | Операция с использованием сегмента толстого кишечника |
Сахарный диабет | Колонизация микроорганизмами |
Курение | Длительное дренирование |
Избыточный или недостаточный вес | Обструкция мочевых путей |
Сопутствующая инфекция другой локализации | Камни мочевых путей |
Недостаточный контроль факторов риска |
В таблице 10 представлены возможные инфекционные осложнения, встречающиеся в хирургической урологии.
Таблица 10. Основные типы нозокомиальных инфекций в урологической практике
Операционный разрез/поле | Поверхностная раневая инфекция | Глубокая раневая инфекция Расхождение швов Глубокий интраабдоминальный абсцесс или абсцесс в области операционного поля |
ИМП или орган-специфическая инфекция, в т.ч. катетер-ассоциированная ИМП | Бессимптомная бактериурия (бактериальная колонизация) Симптоматическая инфекция нижних мочевых путей (цистит) | ИМП с лихорадкой Пиелонефрит Абсцесс почки Периренальный абсцесс |
Кровоток | Бактериемия без признаков системного ответа | Сепсис с признаками системного ответа |
Придаток яичка | Эпидидимит (орхит) | Острый бактериальный простатит (1-й тип) |
Другие участки | Септическая эмболия Пневмония Вторичный остеомиелит |
Таким образом, как антибиотикотерапия урогенитальных инфекций у мужчин, так и периоперационная профилактика осложнений урологических вмешательств должны быть комплексными, этиологически, патогенетически и симптоматически обоснованными и дифференцированными в соответствии с чувствительностью возбудителя, клинической формой и характером болезни, наличием осложнений и остаточных явлений.
Подготовила Виктория Лисица
По материалам: M. Grabe, R. Bartoletti, T. Cai et al.Guidelines on Urological Infections. Europian Association of Urology, 2015.
Ветацеф 50 — цефалоспориновый антибиотик третьего поколения (цефтиофур в форме гидрохлорида 50 мг). Аналог
ВЕТАЦЕФ 50 суспензия для инъекций В 1 мл содержится цефтиофур в форме гидрохлорида – 50 мг, вспомогательные вещества и наполнитель.
инструкция по применению
Препарат назначают:
для животных с заболеваниями респираторного характера, желудочно-кишечного тракта, сепсисе, перитоните, пиелонефрите, артрите, мастите, послеродовых инфекциях, ранах, послеоперационных осложнениях, некробактериозе у КРС и овец.
Спектр действия:
Цефтиофур, входящий в состав препарата, цефалоспориновый антибиотик третьего поколения, широкого спектра действия, оказывающий бактерицидное действие на грамотрицательные и грамположительные бактерии, включая штаммы, продуцирующие лактамазу, а так же некоторые штаммы анаэробов: Escherichia coli, Pasteurella (Mannheimia) haemolytica, Pasteurella multocida, Haemophilus somnus, Actinobacillus pleuropneumoniae, Haemophilus parasuis, Salmonella cholerae Suis, Streptococcus Suis, Streptococcus zooepidemicus, Streptococcus equi, Pasteurella spp, Staphilococcus spp., Actynomyces pyogenes, Salmonells typhimurium, Streptococcus agalactiae, S. dysgalactiae, S. bovis, Klebsiela spp, Citrobacter spp, Enterobacter spp, Bacillus spp., Proteus spp., Fusobacterium necrophorum и Porphiromonas assacharolytica (Bacteroides melaninogenicus).
Препарат действует бактерицидно, ингибирует фермент транспептидазу, нарушает синтез пептидоглюкана — мукопептида клеточной оболочки, что приводит к нарушению роста клеточной стенки микроорганизма и лизису бактерий. Максимальная концентрация активно-действующего вещества создается в сыворотке крови через 50 – 60 минут и удерживается на терапевтическом уровне до 24 часов.
Применение
Препарат вводится внутримышечно 1 раз в сутки, 3-5 дней.
КРС:
1 мл/50 кг массы тела, не более 15 мл в 1 место.
Телята, МРС (овцы, козы):
0,3 мл/10 кг массы тела, не более 5 мл в 1 место.
Свиньи:
1 мл/15 кг массы тела, не более 10 мл в 1 место.
Собаки, кошки:
0,3 мл/5 кг массы тела, не более 5 мл в 1 место.
Период ожидания
Молоко – 2 суток
Мясо:
крс — 8 суток
свинина — 5 суток
Форма выпуска
Стеклянные флаконы по 100 мл.
Срок годности
2 года от даты изготовления.
Условия хранения
Хранить в сухом, защищенном от света месте при температуре от + 5°С до + 25°С.
Цефалоспорины широкого спектра действия третьего поколения
Изображения: Ссылки по теме на внешние сайты (из Bing)
Онтология:
Цефотаксим
(C0007554)
| Определение (NCI) | Полусинтетический цефалоспориновый антибиотик третьего поколения с бактерицидной активностью.Цефотаксим подавляет синтез мукопептида, связываясь с пенициллин-связывающими белками и инактивируя их, тем самым препятствуя заключительной стадии транспептидации, необходимой для сшивания пептидогликановых единиц, которые являются компонентом стенок бактериальных клеток. Это приводит к снижению стабильности клеточной стенки и вызывает лизис клеток. |
| Определение (MSH) | Полусинтетический цефалоспорин широкого спектра действия. |
| Определение (PDQ) | Полусинтетический цефалоспориновый антибиотик третьего поколения с бактерицидной активностью. Цефотаксим подавляет синтез мукопептида, связываясь с пенициллин-связывающими белками и инактивируя их, тем самым препятствуя заключительной стадии транспептидации, необходимой для сшивания пептидогликановых единиц, которые являются компонентом стенок бактериальных клеток.Это приводит к снижению стабильности клеточной стенки и вызывает лизис клеток. Проверьте наличие активных клинических испытаний http://www.cancer.gov/Search/ClinicalTrialsLink.aspx?id=39177&idtype=1 или http://www.cancer.gov/Search/ClinicalTrialsLink.aspx?id=39177&idtype= 1 & closed = 1 «закрытых клинических испытаний с использованием этого агента. («http://nciterms.nci.nih.gov:80/NCIBrowser/ConceptReport.jsp?dictionary=NCI_Thesaurus&code=C354» Тезаурус NCI) |
| Концепции | Антибиотик ( T195 ) , Органические химические вещества |
| MSH | D002439 |
| SnomedCT | 3334000, 372704003 |
| LNC | LP14831-9, MTHU002074 |
| Английский | Цефотаксим, Цефотаксим, Цефотаксим, 5-тиа-1-азабицикло (4.2.0) окт-2-ен-2-карбоновая кислота, 3 — ((ацетилокси) метил) -7 — (((2-амино-4-тиазолил) (метоксиимино) ацетил) амино) -8-оксо-, мононатриевая соль , (6R- (6альфа, 7бета (Z))) -, цефотаксим (лекарство), цефотаксим [химическое вещество / ингредиент], цефотаксим, цефотаксим, ЦЕФОТАКСИМ, препарат цефотаксим, цефотаксим (продукт), цефотаксим (вещество) |
| шведский | Цефотаксим |
| Чешский | цефотаксим |
| финский | Кефотаксиими |
| Русский | ЦЕФОТАКСИМ, ЦЕФОТАКСИМ |
| японский | セ フ ォ タ キ シ ム |
| Хорватский | ЦЕФОТАКСИМ |
| Польский | Чефотаксым |
| Испанский | цефотаксима (продукт), цефотаксима (сустансия), цефотаксима, цефотаксима |
| Французский | Цефотаксим |
| Немецкий | Цефотаксим |
| Итальянский | Цефотаксима |
| Португальский | Цефотаксима |
Онтология:
Цефтизоксим
(C0007560)
| Определение (NCI) | Полусинтетический цефалоспорин третьего поколения широкого спектра действия, устойчивый к бета-лактамазам, обладающий антибактериальной активностью.Цефтизоксим связывается и инактивирует пенициллин-связывающие белки (PBP), расположенные на внутренней мембране стенки бактериальной клетки. PBP — это ферменты, участвующие в терминальных стадиях сборки бактериальной клеточной стенки и в изменении формы клеточной стенки во время роста и деления. Инактивация PBP препятствует сшиванию цепей пептидогликана, необходимых для прочности и жесткости бактериальных клеточных стенок. Это приводит к ослаблению клеточной стенки бактерий и вызывает лизис клеток. |
| Определение (MSH) | Полусинтетический цефалоспориновый антибиотик, который можно вводить внутривенно или в виде суппозиториев.Препарат обладает высокой устойчивостью к широкому спектру бета-лактамаз и активен в отношении широкого спектра как аэробных, так и анаэробных грамположительных и грамотрицательных организмов. Он имеет небольшое количество побочных эффектов и, как сообщается, безопасен и эффективен у пожилых пациентов и пациентов с гематологическими нарушениями. |
| Концепции | Антибиотик ( T195 ) , Органические химические вещества |
| MSH | D015296 |
| SnomedCT | 372770006, 54577009 |
| LNC | LP15253-5, MTHU004181 |
| Английский | Цефтизоксим, 5-тиа-1-азабицикло (4.2.0) окт-2-ен-2-карбоновая кислота, 7 — (((2-амино-4-тиазолил) (метоксиимино) ацетил) амино) -8-оксо-, (6R- (6альфа, 7бета (Z)) ) -, цефтизоксим [химическое вещество / ингредиент], цефтизоксим, цефтизоксим (продукт), цефтизоксим (вещество), цефизоксим |
| шведский | Цефтизоксим |
| Чешский | цефтизоксим, цефподоксим проксетил |
| финский | Кефтицоксиими |
| Русский | ЦЕФТИЗОКСИМ, ЦЕФТИЗОКСИМ |
| японский | セ フ チ ゾ キ シ ム ナ ト リ ウ ム, セ フ チ ゾ キ シ ム |
| Хорватский | ЦЕФТИЗОКСИМ |
| Польский | Цефтизоксым |
| Испанский | цефтизоксима (продукт), цефтизоксима (сустансия), цефтизоксима, цефтизоксима |
| Французский | Цефтизоксим |
| Немецкий | Цефтизоксим |
| Итальянский | Цефтизоксима |
| Португальский | Цефтизоксима |
Онтология:
Роцефин
(C0035750)
| Концепции | Антибиотик ( T195 ) , Органические химические вещества |
| MSH | D002443 |
| Английский | Роцефин, цефтриаксон (роцефин), роцефин, роцефин, марка цефтриаксона натрия Hoffman La Roche, марка цефтриаксона натрия Hoffman-La Roche, роцефалин, роцефин, марка Roche цефтриаксона натрия |
Онтология:
цефподоксим
(C0055011)
| Определение (NCI) | Полусинтетический цефалоспорин третьего поколения и бета-лактамный антибиотик с бактерицидной активностью.Эффект цефподоксима зависит от его связывания с пенициллин-связывающими белками (PBP), расположенными в цитоплазматической мембране бактерий. Связывание приводит к ингибированию ферментов транспептидазы, тем самым предотвращая сшивание пентаглицинового мостика с четвертым остатком пентапептида и прерывая последующий синтез пептидогликановых цепей. В результате цефподоксим подавляет образование бактериальной перегородки и синтеза клеточной стенки. |
| Концепции | Антибиотик ( T195 ) , Органические химические вещества |
| MSH | C053268 |
| SnomedCT | 387534007, 96049003 |
| LNC | LP15210-5, MTHU003033 |
| Английский | 5-тиа-1-азабицикло (4.2.0) окт-2-ен-2-карбоновая кислота, 7 — (((2-амино-4-тиазолил) (метоксиимино) ацетил) амино) -3- (метоксиметил) -8-оксо-, мононатриевая соль, (6R — (6альфа, 7бета (Z))) -, цефподоксим, цефподоксим, цефподоксим, цефподоксим (продукт), цефподоксим (вещество) |
| Испанский | цефподоксима (продукт), цефподоксима (сустансия), цефподоксима |
Онтология:
Цефиксим
(C0060400)
| Определение (NCI_NCI-GLOSS) | Антибиотик, применяемый для лечения инфекции.Он принадлежит к семейству препаратов, называемых цефалоспоринами. |
| Определение (NCI) | Цефалоспориновый антибиотик третьего поколения широкого спектра действия, полученный полусинтетическим путем из морского гриба Cephalosporium acremonium, с антибактериальной активностью. Как и пенициллин, бета-лактамный антибиотик цефиксим подавляет синтез клеточной стенки бактерий, нарушая синтез пептидогликана, что приводит к снижению стабильности бактериальной клеточной стенки и лизису бактериальных клеток.Стабильный в присутствии различных бета-лактамаз, этот агент более активен в отношении грамотрицательных бактерий и менее активен в отношении грамположительных бактерий по сравнению с цефалоспоринами второго поколения. |
| Определение (MSH) | Цефалоспориновый антибиотик третьего поколения, устойчивый к гидролизу бета-лактамазами. |
| Определение (PDQ) | Цефалоспориновый антибиотик третьего поколения широкого спектра действия, полученный полусинтетическим путем из морского гриба Cephalosporium acremonium, с антибактериальной активностью. Как и пенициллин, бета-лактамный антибиотик цефиксим подавляет синтез клеточной стенки бактерий, нарушая синтез пептидогликана, что приводит к снижению стабильности бактериальной клеточной стенки и лизису бактериальных клеток.Стабильный в присутствии различных бета-лактамаз, этот агент более активен в отношении грамотрицательных бактерий и менее активен в отношении грамположительных бактерий по сравнению с цефалоспоринами второго поколения. Проверьте наличие активных клинических испытаний http://www.cancer.gov/Search/ClinicalTrialsLink.aspx?id=37809&idtype=1 или http://www.cancer.gov/Search/ClinicalTrialsLink.aspx?id=37809&idtype= 1 & closed = 1 «закрытых клинических испытаний с использованием этого агента. («http://nciterms.nci.nih.gov:80/NCIBrowser/ConceptReport.jsp? dictionary = NCI_Thesaurus & code = C1100 «Тезаурус NCI) |
| Концепции | Антибиотик ( T195 ) , Органические химические вещества |
| MSH | D020682 |
| SnomedCT | 387536009, 96052006 |
| LNC | LP17701-1, MTHU005580 |
| Английский | цефиксим, цефиксим (лекарство), 5-тиа-1-азабицикло (4.2.0) окт-2-ен-2-карбоновая кислота, 7 — (((2-амино-4-тиазолил) ((карбоксиметокси) имино) ацетил) амино) 3-этенил-8-оксо-, тригидрат, (6R- ( 6альфа, 7бета (Z))) -, цефиксим [химическое вещество / ингредиент], цефиксим, тригидрат, цефиксим, тригидрат цефиксима, цефиксим (продукт), цефиксим (вещество), цефиксим |
| шведский | Цефиксим |
| Чешский | цефиксим |
| финский | Кефиксиими |
| Русский | ЦЕФИКСИМ, ЦЕФИКСИМ |
| японский | セ フ ィ キ シ ム |
| Польский | Чефиксым |
| Испанский | цефиксима (продукт), цефиксима (сустансия), цефиксима, цефиксима |
| Французский | Цефиксим |
| Немецкий | Цефиксим |
| Итальянский | Чефиксима |
| Португальский | Чефиксима |
Онтология:
Клафоран
(C0701052)
| Концепции | Антибиотик ( T195 ) , Органические химические вещества |
| MSH | D002439 |
| Английский | Клафоран ADD-Vantage, клафоран, Клафоран, Клафоран, торговая марка Aventis цефотаксима натрия, Aventis Pharma Brand of Cefotaxime Sodium, Hoechst Brand of Cefotaxime Sodium, Primafen |
Онтология:
Вантин
(C0724204)
| Концепции | Антибиотик ( T195 ) , Органические химические вещества |
| MSH | C053267 |
| Английский | Вантин, Вантин |
Какие препараты из класса цефалоспоринов 3-го поколения используются для лечения воспалительных заболеваний органов малого таза?
Wiesenfeld HC, Hillier SL, Meyn LA, Amortegui AJ, Sweet RL.Субклинические воспалительные заболевания органов малого таза и бесплодие. Акушерский гинекол . 2012 июл.120 (1): 37-43. [Медлайн].
Ривлин М.Э., Хант Я. Разрыв тубовариального абсцесса. Необходима ли гистерэктомия? Акушерский гинекол . 1977 Ноябрь 50 (5): 518-22. [Медлайн].
Лаохабуранакит П., Тривиджицилп П., Тантавичиан Т., Бунявейчевин С. Разрыв тубовариального абсцесса на поздних сроках беременности. Отчет о болезни. J Репрод Мед . 1999 июн.44 (6): 551-5. [Медлайн].
De Temmerman G, Villeirs GM, Verstraete KL. Разрыв тубовариального абсцесса, вызывающий перитонит у женщины в постменопаузе. Сложный диагноз при визуализации. JBR-BTR . 2003 март-апрель. 86 (2): 72-3. [Медлайн].
Пауэрс К., Лазару Г., Грестон В. М., Михаил М. Разрыв тубовариального абсцесса передней брюшной стенки: описание случая. J Репрод Мед . 2007 марта 52 (3): 235-7. [Медлайн].
Ворковски К.А., Берман С. Руководство по лечению заболеваний, передающихся половым путем, 2010. MMWR Recomm Rep . 2010 17 декабря. 59: 1-110. [Медлайн]. [Полный текст].
Patton DL, Wolner-Hanssen P, Zeng W., Lampe M, Wong K, Stamm WE, et al. Роль сперматозоидов в патогенезе сальпингита Chlamydia trachomatis на модели приматов. Секс-трансмиссия . 1993 июль-август. 20 (4): 214-9. [Медлайн].
Паавонен Я.Инфекции женских половых путей Chlamydia trachomatis: современное состояние. Энн Мед . 2012 Февраль 44 (1): 18–28. [Медлайн].
Тейлор Б.Д., Дарвилл Т., Феррелл Р.Э., Каммерер С.М., Несс Р.Б., Хаггерти К.Л. Варианты генов toll-подобных рецепторов 1 и 4 связаны с Chlamydia trachomatis у женщин с воспалительными заболеваниями органов малого таза. J Заразить Dis . 2012 15 февраля. 205 (4): 603-9. [Медлайн]. [Полный текст].
den Hartog JE, Ouburg S, Land JA, et al.Играют ли генетические черты хозяина в бактериальной сенсорной системе роль в развитии патологии маточных труб, ассоциированной с Chlamydia trachomatis, у женщин с субфертильными формами? BMC Infect Dis . 21 июля 2006 г. 6: 122.
[Рекомендации] Королевский колледж акушеров и гинекологов (RCOG). Ведение острых воспалительных заболеваний органов малого таза . Лондон (Великобритания): Королевский колледж акушеров и гинекологов (RCOG); 2008 Ноябрь [Полный текст].
Herzog SA, Althaus CL, Heijne JC, Oakeshott P, Kerry S, Hay P и др.Время прогрессирования от инфекции Chlamydia trachomatis до воспалительного заболевания органов малого таза: исследование с математическим моделированием. BMC Infect Dis . 2012 11 августа, 12:18. [Медлайн]. [Полный текст].
Hillis SD, Wasserheit JN. Скрининг на хламидиоз — ключ к профилактике воспалительных заболеваний органов малого таза. N Engl J Med . 1996 г. 23 мая. 334 (21): 1399-401. [Медлайн].
Крючок EW, Handsfield HH. Гонококковые инфекции у взрослых.Холмс К.К., Спарлинг П.Ф., Штамм В.Е. и др. ред. Болезни, передаваемые половым путем . 4-е издание. Нью-Йорк: McGraw Hill, Inc; 2008. 627-645.
Mylonas I. Инфекция женских половых органов, вызванная Chlamydia trachomatis: куда мы направляемся ?. Arch Gynecol Obstet . 2012 май. 285 (5): 1271-85. [Медлайн].
Росс JD. Является ли Mycoplasma genitalium причиной воспалительного заболевания органов малого таза? Инфекция Dis Clin North Am . 2005 июня 19 (2): 407-13.[Медлайн].
Бьяртлинг С., Оссер С., Перссон К. Mycoplasma genitalium при цервиците и воспалительных заболеваниях органов малого таза среди женщин в гинекологической амбулатории. Am J Obstet Gynecol . 2012 июн. 206 (6): 476.e1-8. [Медлайн].
Бравендер Т, Матсон СК. Подростки, ВМС, ВЗОМТ и энтерококк: отчет о двух случаях. J Педиатр Adolesc Gynecol . 2012 июн.25 (3): e73-4. [Медлайн].
Аван Б.И., Фатми З., Рашид С.Сравнение клинических и лапараскопических особенностей бесплодных женщин, страдающих генитальным туберкулезом (ТБ), воспалительными заболеваниями органов малого таза (ВЗОМТ) или эндометриозом. Дж. Пак Мед Ассо . 2001 ноябрь 51 (11): 393-9. [Медлайн].
Cherpes TL, Wiesenfeld HC, Melan MA, Kent JA, et al. Связь между воспалительным заболеванием органов малого таза, инфекцией Trichomonas vaginalis и положительной серологией на вирус простого герпеса 2 типа. Секс-трансмиссия . 2006. 33: 747-52.
Джарвис GA, Чанг TL. Модуляция передачи ВИЧ Neisseria gonorrhoeae: молекулярные и иммунологические аспекты. Curr HIV Res . 2012 Апрель 10 (3): 211-7. [Медлайн].
Brunham RC, Kimani J, Bwayo J, Maitha G, Maclean I, Yang C и др. Эпидемиология Chlamydia trachomatis в основной группе болезней, передающихся половым путем. J Заразить Dis . 1996 Апрель 173 (4): 950-6. [Медлайн].
Бьяртлинг С., Оссер С., Джонссон А., Перссон К.Клинические проявления и эпидемиология нового генетического варианта Chlamydia trachomatis. Секс-трансмиссия . 2009 Сентябрь, 36 (9): 529-35. [Медлайн].
Киннунен А., Моландер П., Моррисон Р., Лехтинен М., Карттунен Р., Тийтинен А. и др. Хламидийный белок теплового шока 60 — специфические Т-клетки в воспаленной сальпингеальной ткани. Fertil Steril . 2002, январь 77 (1): 162-6. [Медлайн].
Makepeace BL, Watt PJ, Heckels JE, Christodoulides M.Взаимодействие Neisseria gonorrhoeae со зрелыми белками непрозрачности макрофагов человека влияет на выработку провоспалительных цитокинов. Заражение иммунной . 2001 Mar.69 (3): 1909-13. [Медлайн]. [Полный текст].
Haggerty CL, Totten PA, Tang G, Astete SG, Ferris MJ, Norori J, et al. Выявление новых микробов, связанных с воспалительными заболеваниями органов малого таза и бесплодием. Инфекция, передаваемая половым путем . 2016 Сентябрь 92 (6): 441-6. [Медлайн].
Балтик С.Новые микробы, связанные с воспалительными заболеваниями органов малого таза, бесплодием. Информация о здоровье Reuters. Доступно на http://www.medscape.com/viewarticle/859843. 4 марта 2016 г .; Доступ: 9 января 2017 г.
Чемпион JD, Пайпер Дж., Шайн Р.Н., Пердью СТ, Ньютон Э.Р. Женщины из числа меньшинств с заболеваниями, передающимися половым путем: сексуальное насилие и риск воспалительных заболеваний органов малого таза. Рес Нурс Здоровье . 2001 24 февраля (1): 38-43. [Медлайн].
Ness RB, Soper DE, Holley RL, Peipert J, Randall H, Sweet RL, et al.Спринцевание и эндометрит: результаты исследования PID Assessment and Clinical Health (PEACH). Секс-трансмиссия . 2001 апр. 28 (4): 240-5. [Медлайн].
Ness RB, Hillier SL, Kip KE, Richter HE, Soper DE, Stamm CA, et al. Спринцевание, воспалительное заболевание органов малого таза и возникновение гонококковой и хламидийной генитальной инфекции в когорте женщин из группы высокого риска. Am J Epidemiol . 2005 15 января. 161 (2): 186-95. [Медлайн].
Куманс Э. Х., Кендрик Дж. С..Предотвращение неблагоприятных последствий бактериального вагиноза: программа общественного здравоохранения и повестка дня исследований. Секс-трансмиссия . 2001 Май. 28 (5): 292-7. [Медлайн].
Ness RB, Hillier SL, Kip KE, Soper DE, Stamm CA, McGregor JA и др. Бактериальный вагиноз и риск воспалительных заболеваний органов малого таза. Акушерский гинекол . 2004 Октябрь 104 (4): 761-9. [Медлайн].
Ness RB, Soper DE, Holley RL, Peipert J, Randall H, Sweet RL, et al. Гормональная и барьерная контрацепция и риск заболеваний верхних отделов половых путей в исследовании PID Evaluation and Clinical Health (PEACH). Am J Obstet Gynecol . 2001 июл.185 (1): 121-7. [Медлайн].
Shelton JD. Риск клинического воспалительного заболевания органов малого таза, связанного с внутриматочной спиралью. Ланцет . 2001, 10 февраля. 357 (9254): 443. [Медлайн].
[Рекомендации] CDC, Workowski KA, Berman SM. Руководство по лечению болезней, передающихся половым путем, 2006. MMWR Recomm Rep . 4 августа 2006 г. 55 (RR-11): 1-94.
Келли Е.К., Рудинский SW.Внутриматочная контрацепция: актуальные научно обоснованные рекомендации. J Здравоохранение женщин-акушерок . 2007 сентябрь-октябрь. 52 (5): 505-7. [Медлайн].
Мейрик О. Внутриматочные спирали — инфекции верхних и нижних половых путей. Контрацепция . 2007. 06; 75 (6 Suppl /): S41-7.
Центры по контролю и профилактике заболеваний. Воспалительные заболевания органов малого таза — ВЗОМТ. Информационный бюллетень CDC. Доступно по адресу http://www.cdc.gov/std/pid/stdfact-pid.htm.Доступ: 9 декабря 2012 г.
Sufrin CB, Postlethwaite D, Armstrong MA, Merchant M, Wendt JM, Steinauer JE. Скрининг Neisseria gonorrhea и Chlamydia trachomatis при введении внутриматочной спирали и воспалительных заболеваниях органов малого таза. Акушерский гинекол . 2012 декабрь 120 (6): 1314-21. [Медлайн].
Viberga I, Odlind V, Lazdane G, Kroica J, Berglund L, Olofsson S. Микробиологический профиль женщин с воспалительными заболеваниями органов малого таза в связи с использованием ВМС. Infect Dis Obstet Gynecol . 2005 декабрь 13 (4): 183-90. [Медлайн]. [Полный текст].
Левгур М., Дювивье Р. Воспалительные заболевания тазовых органов после стерилизации маточных труб: обзор. Obstet Gynecol Surv . 2000, январь, 55 (1): 41-50. [Медлайн].
Sutton MY, Sternberg M, Zaidi A, St Louis ME, Markowitz LE. Тенденции выписки из больниц при воспалительных заболеваниях органов малого таза и амбулаторных посещений, США, 1985–2001 гг. Секс-трансмиссия .2005 Декабрь 32 (12): 778-84. [Медлайн].
Ness RB, Smith KJ, Chang CC, Schisterman EF, Bass DC. Прогнозирование воспалительных заболеваний органов малого таза у молодых, одиноких, сексуально активных женщин. Секс-трансмиссия . 2006 марта 33 (3): 137-42. [Медлайн].
Sorbye IK, Jerve F, Staff AC. Уменьшение числа госпитализированных женщин с воспалительными заболеваниями органов малого таза в Осло за последнее десятилетие. Acta Obstet Gynecol Scand . 2005 Март 84 (3): 290-6.[Медлайн].
Всемирная организация здравоохранения. Инфекции, передающиеся половым путем. Доступно на http://www.who.int/mediacentre/factsheets/fs110/en/. Доступ: 2 февраля 2010 г.
Low N, Broutet N, Adu-Sarkodie Y, Barton P, Hossain M, Hawkes S. Глобальный контроль инфекций, передаваемых половым путем. Ланцет . 2006 декабрь 2. 368 (9551): 2001–16. [Медлайн].
Kamwendo F, Forslin L, Bodin L, Danielsson D. Программы по уменьшению воспалительных заболеваний органов малого таза — опыт Швеции. Ланцет . 1998. 351 Suppl 3: 25-8. [Медлайн].
Kamwendo F, Forslin L, Bodin L, Danielsson D. Снижение заболеваемости острым воспалительным заболеванием тазовых органов, связанным с гонореей и хламидиозом. 25-летнее исследование, проведенное в городской зоне центральной Швеции. Секс-трансмиссия . 1996 сентябрь-октябрь. 23 (5): 384-91. [Медлайн].
Баникарим C, Чако MR. Воспалительные заболевания органов малого таза у подростков. Клиника Адолеск Мед . 2004 июн.15 (2): 273-85, viii. [Медлайн].
Зегер В., Холт К. Гинекологические инфекции. Emerg Med Clin North Am . 2003 21 августа (3): 631-48. [Медлайн].
Liou TH, Wu CW, Hao WR, Hsu MI, Liu JC, Lin HW. Риск инфаркта миокарда у женщин с воспалительными заболеваниями органов малого таза. Инт Дж. Кардиол . 2012 20 января. [Medline].
Chen PC, Tseng TC, Hsieh JY, Lin HW. Связь между инсультом и пациентами с воспалительными заболеваниями органов малого таза: общенациональное популяционное исследование, проведенное на Тайване. Ход . 2011 июл.42 (7): 2074-6. [Медлайн].
Lin HW, Tu YY, Lin SY, Su WJ, Lin WL, Lin WZ, et al. Риск рака яичников у женщин с воспалительными заболеваниями органов малого таза: популяционное исследование. Ланцет Онкол . 2011 Сентябрь 12 (9): 900-4. [Медлайн].
Simms I, Stephenson JM, Mallinson H, Peeling RW, Thomas K, Gokhale R, et al. Факторы риска, связанные с воспалительными заболеваниями органов малого таза. Инфекция, передаваемая половым путем .2006 декабрь 82 (6): 452-7. [Медлайн]. [Полный текст].
Toth M, Patton DL, Esquenazi B, Shevchuk M, Thaler H, Divon M. Связь между Chlamydia trachomatis и аномальным маточным кровотечением. Ам Дж Репрод Иммунол . 2007 май. 57 (5): 361-6. [Медлайн].
Peipert JF, Ness RB, Blume J, Soper DE, Holley R, Randall H и др. Клинические предикторы эндометрита у женщин с симптомами и признаками воспалительного заболевания органов малого таза. Am J Obstet Gynecol .2001 Apr, 184 (5): 856-63; обсуждение 863-4. [Медлайн].
Molander P, Finne P, Sjoberg J, Sellors J, Paavonen J. Согласие наблюдателя с лапароскопической диагностикой воспалительных заболеваний органов малого таза с использованием фотографий. Акушерский гинекол . 2003 май. 101 (5, п. 1): 875-80. [Медлайн].
Risser WL, Risser JM, Benjamins LJ, Feldmann JM. Заболеваемость синдромом Фитц-Хью-Кертиса у подростков с воспалительными заболеваниями органов малого таза. J Педиатр Adolesc Gynecol .2007 июн.20 (3): 179-80. [Медлайн].
Sanfilippo JS. Тихая эпидемия хламидиоза: чего нам здесь не хватает ?. J Педиатр Adolesc Gynecol . 2008 21 октября (5): 231-2. [Медлайн].
Haggerty CL, Ness RB. Новейшие подходы к лечению воспалительных заболеваний органов малого таза: обзор недавних рандомизированных клинических исследований. Клиническая инфекция . 2007 г., 1. 44 (7): 953-60. [Медлайн].
Тукева Т.А., Аронен Х.Д., Карьялайнен П.Т., Моландер П., Паавонен Т., Паавонен Дж.МРТ при воспалительных заболеваниях органов малого таза: сравнение с лапароскопией и УЗИ. Радиология . 1999 Январь 210 (1): 209-16. [Медлайн].
Бернетт AM, Андерсон CP, Цванк Мэриленд. Лабораторно подтвержденная частота гонореи и / или хламидиоза при клинически диагностированных воспалительных заболеваниях органов малого таза и цервиците. Am J Emerg Med . 2012 Сентябрь 30 (7): 1114-7. [Медлайн].
Шуман С.А., Стюарт С.М., Бут Р.А., Смит С.Д., Уилкокс М.Х., Уилсон Дж. Д..Оценка наилучшего единственного образца для обнаружения хламидиоза у женщин с симптомами и без: диагностическое тестовое исследование. BMJ . 12 декабря 2012 г. 345: e8013. [Медлайн]. [Полный текст].
Тейлор-Робинсон Д., Стейси К.М., Дженсен Дж. С., Томас Б.Дж., Мандей ЧП. Дальнейшие наблюдения, в основном серологические, за группой женщин с воспалительными заболеваниями органов малого таза или без них. Int J STD AIDS . 2009 20 октября (10): 712-8. [Медлайн].
Thomassin-Naggara I, Darai E, Bazot M.Гинекологическая инфекция органов малого таза: какова роль визуализации ?. Диагностика интервальных изображений . 2012 июн. 93 (6): 491-9. [Медлайн].
Хорроу ММ. УЗИ воспалительных заболеваний органов малого таза. УЗИ Q . 2004 г. 20 (4): 171-9. [Медлайн].
Goharkhay N, Verma U, Maggiorotto F. Сравнение дренажа под контролем КТ или УЗИ с одновременным внутривенным введением антибиотиков и только внутривенными антибиотиками при лечении тубо-яичниковых абсцессов. Ультразвуковой акушерский гинеколь . 2007 29 января (1): 65-9. [Медлайн].
Del Frate C, Girometti R, Pittino M, et al. Эндометриоз глубокого забрюшинного таза: внешний вид МРТ с лапароскопической корреляцией. Рентгенография . 2006. 26 (6): 1705-18.
Ромеро Р., Эспиноза Дж., Мазор М. Может ли инфекция / воспаление эндометрия объяснить неудачу имплантации, самопроизвольный аборт и преждевременные роды после экстракорпорального оплодотворения ?. Fertil Steril . 2004 Октябрь 82 (4): 799-804. [Медлайн].
Лю Б., Донован Б., Хокинг Дж. С., Нокс Дж., Сильвер Б., Гай Р. Улучшение соблюдения рекомендаций по диагностике и лечению воспалительных заболеваний органов малого таза: систематический обзор. Infect Dis Obstet Gynecol . 2012. 2012: 325108. [Медлайн]. [Полный текст].
Simms I, Vickers MR, Stephenson J, Rogers PA, Nicoll A. Национальная оценка диагностики, лечения и ведения ВЗОМТ в общей практике: Англия и Уэльс. Int J STD AIDS . 2000 июля 11 (7): 440-4. [Медлайн].
Shih TY, Gaydos CA, Rothman RE, Hsieh YH. Плохое соблюдение провайдером рекомендаций по лечению Центров по контролю и профилактике заболеваний при посещении отделений неотложной помощи США с диагнозом воспалительного заболевания органов малого таза. Секс-трансмиссия . 2011 Апрель 38 (4): 299-305. [Медлайн].
Скоулз Д., Стергачис А., Гейдрих Ф. Э., Андрилла Х, Холмс К. К., Штамм В. Е.. Профилактика воспалительных заболеваний органов малого таза путем скрининга на хламидийную инфекцию шейки матки. N Engl J Med . 1996 г. 23 мая. 334 (21): 1362-6. [Медлайн].
Трент М., Хаггерти К.Л., Дженнингс Дж. М., Ли С., Басс Д. К., Несс Р. Неблагоприятные исходы для репродуктивного здоровья подростков после воспалительного заболевания органов малого таза. Arch Pediatr Adolesc Med . 2011 Январь 165 (1): 49-54. [Медлайн].
Anschuetz GL, Asbel L, Spain CV, et al. Связь между усиленным скринингом на Chlamydia trachomatis и Neisseria gonorrhoeae и сокращением последствий среди женщин. J Здоровье подростков . 2012 июль 51 (1): 80-5. [Медлайн].
Целевая группа профилактических услуг США. Доступны на . Скрининг на хламидийную инфекцию. Доступно на http://www.ahrq.gov/clinic/uspstf/uspschlm.htm. Доступ: 26 марта 2010 г.
Gift TL, Gaydos CA, Kent CK, Marrazzo JM, Rietmeijer CA, Schillinger JA, et al. Стоимость программы и экономическая эффективность скрининга мужчин на хламидиоз для предотвращения воспалительных заболеваний органов малого таза у женщин. Секс-трансмиссия . 2008, 35 ноября (11 приложение): S66-75. [Медлайн].
Ирвин К.Л., Мурман А.С., О’Салливан М.Дж., Сперлинг Р., Кестлер М.Э., Сото И. и др. Влияние инфекции вируса иммунодефицита человека на воспалительные заболевания органов малого таза. Акушерский гинекол . 2000 апр. 95 (4): 525-34. [Медлайн].
Mugo NR, Kiehlbauch JA, Nguti R, Meier A, Gichuhi JW, Stamm WE, et al. Влияние инфекции вируса иммунодефицита человека-1 на исход лечения острого сальпингита. Акушерский гинекол . 2006 апр. 107 (4): 807-12. [Медлайн].
Трент М., Эллен Дж. М., Уокер А. Воспалительные заболевания органов малого таза у подростков: оказание помощи в педиатрических амбулаторных условиях. Скорая помощь педиатру . 2005 21 июля (7): 431-6. [Медлайн].
Ness RB, Soper DE, Holley RL, et al. для исследователей исследования тазовых воспалительных заболеваний и клинического состояния здоровья (PEACH). Эффективность стратегий стационарного и амбулаторного лечения женщин с воспалительными заболеваниями органов малого таза: результаты рандомизированного исследования оценки воспалительных заболеваний органов малого таза и клинического состояния здоровья (PEACH). Am J Obstet Gynecol . 2001. 186: 929-37.
Саварис РФ, Тейшейра Л.М., Торрес Т.Г., Эдельвейс М.И., Монкада Дж., Шахтер Дж. Сравнение цефтриаксона плюс азитромицин или доксициклин при воспалительных заболеваниях органов малого таза: рандомизированное контролируемое исследование. Акушерский гинекол . 2007 июл.110 (1): 53-60. [Медлайн].
Баккен И.Дж., Гадери С. Заболеваемость воспалительными заболеваниями органов малого таза в большой группе женщин, протестированных на Chlamydia trachomatis: последующее историческое исследование. BMC Infect Dis . 14 августа 2009 г. 9 (1): 130.
Bevan CD, Ridgway GL, Rothermel CD. Эффективность и безопасность азитромицина в качестве монотерапии или в сочетании с метронидазолом по сравнению с двумя стандартными схемами лечения множественными лекарственными препаратами для лечения острого воспалительного заболевания органов малого таза. J Int Med Res . 2003 янв-фев. 31 (1): 45-54. [Медлайн].
Bradshaw CS, Chen MY, Fairley CK. Сохранение Mycoplasma genitalium после терапии азитромицином. PLoS One . 2008. 3 (11): e3618. [Медлайн]. [Полный текст].
[Рекомендации] CDC. Обновление рекомендаций CDC по лечению заболеваний, передающихся половым путем, 2006 г. Фторхинолоны больше не рекомендуются для лечения гонококковых инфекций. MMWR Morb Mortal Wkly Rep . 13 апреля 2007 г. 56 (14): 332-6.
[Рекомендации] Центры по контролю и профилактике заболеваний (CDC). Обновление рекомендаций CDC по лечению заболеваний, передающихся половым путем, 2010 г .: оральные цефалоспорины больше не рекомендуются для лечения гонококковых инфекций. MMWR Morb Mortal Wkly Rep . 2012 10 августа; 61 (31) :. 590-4. [Медлайн]. [Полный текст].
CDC. Воспалительное заболевание тазовых органов (ВЗОМТ). Руководство по лечению заболеваний, передающихся половым путем, 2015 г. Доступно по адресу https://www.cdc.gov/std/tg2015/pid.htm. 4 июня 2015 г .; Доступ: 16 декабря 2016 г.
Trabert B, Waterboer T, Idahl A, Brenner N, Brinton LA, Butt J, et al. Антитела против Chlamydia trachomatis и риск рака яичников в двух независимых популяциях. Национальный институт рака . 2018 21 мая. [Medline].
Бернетт AM, Андерсон CP, Цванк Мэриленд. Лабораторно подтвержденная частота гонореи и / или хламидиоза при клинически диагностированных воспалительных заболеваниях органов малого таза и цервиците. Am J Emerg Med . 2012 Сентябрь 30 (7): 1114-7. [Медлайн].
Ness RB, Hillier SL, Kip KE, Soper DE, Stamm CA, McGregor JA и др. Бактериальный вагиноз и риск воспалительных заболеваний органов малого таза. Акушерский гинекол .2004 Октябрь 104 (4): 761-9. [Медлайн].
Kreisel K, Torrone E, Bernstein K, Hong J, Gorwitz R. Распространенность воспалительных заболеваний тазовых органов у сексуально опытных женщин репродуктивного возраста — США, 2013-2014 гг. MMWR Morb Mortal Wkly Rep . 2017 27 января. 66 (3): 80-83. [Медлайн].
Заключительная рекомендация Хламидиоз и гонорея: скрининг. Целевая группа по профилактическим услугам США. Доступно по адресу https://www.uspreventiveservicestaskforce.org / Page / Document / RecommendedStatementFinal / chlamydia-and-gonorrhea-screening. Сентябрь 2014 г .; Доступ: 27 февраля 2019 г.
Peipert JF, Ness RB, Blume J, Soper DE, Holley R, Randall H и др. Клинические предикторы эндометрита у женщин с симптомами и признаками воспалительного заболевания органов малого таза. Am J Obstet Gynecol . 2001 Apr, 184 (5): 856-63; обсуждение 863-4. [Медлайн].
Бьяртлинг С., Оссер С., Перссон К. Mycoplasma genitalium при цервиците и воспалительных заболеваниях органов малого таза среди женщин в гинекологической амбулатории. Am J Obstet Gynecol . 2012 июн. 206 (6): 476.e1-8. [Медлайн].
Руководство по лечению заболеваний, передающихся половым путем: воспалительные заболевания тазовых органов (ВЗОМТ). Центры по контролю и профилактике заболеваний. Доступно по адресу https://www.cdc.gov/std/tg2015/pid.htm. 4 июня 2015 г .; Доступ: 27 февраля 2019 г.
[Рекомендации] Charvériat A, Fritel X. [Диагностика воспалительных заболеваний органов малого таза: клинические, параклинические, визуализирующие и лапароскопические критерии.Рекомендации CNGOF и SPILF по воспалительным заболеваниям органов малого таза. Gynecol Obstet Fertil Senol . 2019 13 марта [Medline].
[Рекомендации] Cazanave C, de Barbeyrac B. [Воспалительные заболевания органов малого таза: микробиологический диагноз — Рекомендации CNGOF и SPILF по воспалительным заболеваниям органов малого таза]. Gynecol Obstet Fertil Senol . 2019 13 марта [Medline].
[Рекомендации] Ах-Кит X, Хоарау Л., Грэсслин О., Брун Дж. [Последующее наблюдение и консультирование после воспалительных заболеваний органов малого таза: Руководство по воспалительным заболеваниям тазовых органов CNGOF и SPILF]. Gynecol Obstet Fertil Senol . 2019 13 марта [Medline].
Новая классификация и обновленная информация о хинолоновых антибиотиках
ДАНА Э. КИНГ, MD, ROBB MALONE, PHARM.D., И САНДРА Х. ЛИЛЛИ, PHARM.D., Медицинский факультет Университета Восточной Каролины, Гринвилл, Северная Каролина
Am Fam Physician. 2000 1 мая; 61 (9): 2741-2748.
Новые фторхинолоны обладают бактерицидной активностью широкого спектра, отличной биодоступностью при пероральном приеме, хорошим проникновением в ткани и благоприятными профилями безопасности и переносимости.Новая классификация хинолоновых препаратов на четыре поколения учитывает расширенный антимикробный спектр недавно представленных фторхинолонов и их клинические показания. Препараты первого поколения (например, налидиксовая кислота) достигают минимального уровня в сыворотке крови. Хинолоны второго поколения (например, ципрофлоксацин) обладают повышенной грамотрицательной и системной активностью. Лекарства третьего поколения (например, левофлоксацин) обладают повышенной активностью в отношении грамположительных бактерий и атипичных патогенов. Хинолоновые препараты четвертого поколения (в настоящее время только тровафлоксацин) обладают значительной активностью против анаэробов.Хинолоны можно разделить на классы в зависимости от их фармакокинетических свойств. Новая классификация может помочь семейным врачам правильно назначать эти препараты.
С увеличением количества доступных хинолоновых антибиотиков назначение этих препаратов стало проблемой. По сравнению с более старыми хинолонами, такими как норфлоксацин (Noroxin) и ципрофлоксацин (Cipro), новые агенты имеют расширенный антимикробный спектр и новые показания. Недавно выпущенные агенты обладают значительной антимикробной активностью в отношении грамположительных стрептококков, атипичных патогенов и анаэробов.Новая классификация хинолоновых антибиотиков по поколениям может помочь семейным врачам назначать эти агенты надлежащим образом и оценивать новые лекарства по мере их появления.1
Первоначальные хинолоновые антибиотики включали налидиксовую кислоту (NegGram), циноксацин (Cinobac) и оксолиновую кислоту (больше не доступны. В Соединенных Штатах). Добавление фтора к исходным хинолоновым антибиотическим соединениям дало новый класс лекарств — фторхинолоны, которые обладают более широким антимикробным спектром и улучшенными фармакокинетическими свойствами.2
Повышенная антимикробная активность расширила использование фторхинолонов за пределы традиционных показаний для хинолоновых антибиотиков при лечении инфекций мочевыводящих путей. Фторхинолоны эффективны при широком спектре инфекционных заболеваний, включая кожные и респираторные инфекции. 3 Благодаря своей превосходной безопасности и переносимости они стали популярными альтернативами производным пенициллина и цефалоспорина при лечении различных инфекций.
Обзор фторхинолонов
Фторхинолоны — это антибиотики широкого спектра действия с особой активностью против грамотрицательных организмов, особенно Pseudomonas aeruginosa.Эти агенты хорошо всасываются при пероральном применении. Поскольку концентрации препарата в тканях и жидкости часто превышают концентрацию лекарственного средства в сыворотке крови, эти антибиотики особенно полезны при некоторых инфекциях, таких как пневмония. 4-6 Фторхинолоны обычно хорошо переносятся с небольшими побочными эффектами. Однако они могут иметь серьезные побочные эффекты7.
ПОБОЧНЫЕ ДЕЙСТВИЯ
Наиболее частыми побочными эффектами фторхинолонов являются тошнота, рвота и диарея, которые встречаются у 3–6 процентов реципиентов.5 Другими более серьезными, но менее распространенными побочными эффектами являются эффекты центральной нервной системы (головная боль, спутанность сознания и головокружение), фототоксичность (чаще встречается у ломефлоксацина [максакина] и спарфлоксацина [Загам]), кардиотоксичности (спарфлоксацин) и гепатотоксичности (тровафлоксацин [Трован]). .
Опасения по поводу неблагоприятного воздействия хинолонов на суставы основаны в первую очередь на экспериментальных данных на молодых животных. Эти препараты не рекомендуется применять пациентам моложе 18 лет, беременным и кормящим женщинам.Однако в одном исследовании у более чем 1000 детей, получавших ципрофлоксацин, артропатии не наблюдались. С его использованием было связано 14 случаев острой печеночной недостаточности.9 В рекомендациях рекомендовалось, чтобы терапия тровафлоксацином была сохранена для инфекций, которые считаются опасными для жизни или конечностей, с началом лечения только в стационарных условиях и когда преимущества тровафлоксацина перевешивают риски .
Фторхинолоны являются бактерицидными антибиотиками, которые действуют путем специфического воздействия на ДНК-гиразу.10 В отличие от аминогликозидов и беталактамов, некоторые фторхинолоны активны в отношении покоящихся и размножающихся бактерий.5 Фторхинолоны проявляют постантибиотический эффект после воздействия бактерий в ингибирующих концентрациях. Антибактериальный эффект сохраняется в течение примерно двух-трех часов после воздействия этих препаратов на бактерии, несмотря на субингибирующие концентрации. Продолжительность действия постантибиотика может увеличиваться при более длительном воздействии бактериального препарата и повышении его концентрации.
БАКТЕРИАЛЬНАЯ УСТОЙЧИВОСТЬ
Сообщалось о том, что грамположительные и грамотрицательные бактерии устойчивы к хинолонам.11,12 Эта устойчивость, по-видимому, является результатом одного из трех механизмов: изменения в ферментативных мишенях хинолона (ДНК-гираза), снижение проницаемости внешней мембраны или развитие механизмов оттока.
Накопление нескольких бактериальных мутаций (ДНК-гираза и бактериальная проницаемость) было связано с развитием очень высоких минимальных ингибирующих концентраций ципрофлоксацина в изолятах Staphylococcus aureus, Enterobacteriaceae и P.aeruginosa.11
Устойчивость к хинолонам также может развиваться из-за изменений бактериальной проницаемости и развития оттокных насосов. Этот механизм устойчивости характерен для антимикробных агентов, структурно не связанных с хинолонами, таких как беталактамы, тетрациклины и хлорамфеникол (хлоромицетин).
Перекрестная резистентность среди хинолонов ожидается, но степень влияния на минимальную ингибирующую концентрацию варьируется от агента к агенту. Следовательно, при определении эффективности конкретных агентов следует учитывать бактериальную восприимчивость и фармакокинетические профили каждого хинолона.2
РАСШИРЕННАЯ АНТИМИКРОБНАЯ АКТИВНОСТЬ
Первые фторхинолоновые агенты были представлены в конце 1980-х годов. Вскоре после этого ципрофлоксацин стал наиболее часто используемым антибиотиком во всем мире.7 Первые фторхинолоны получили широкое распространение, потому что они были единственными пероральными средствами, доступными для лечения серьезных инфекций, вызванных грамотрицательными микроорганизмами, включая виды Pseudomonas.
Некоторые специалисты-инфекционисты обеспокоены чрезмерным использованием фторхинолонов.Из-за широкого спектра и пероральной доступности этих агентов чрезмерное употребление довольно легко. Семейные врачи всегда должны придерживаться принципа применения препарата с максимально узким спектром действия и наименьшей токсичностью.
Шесть новых фторхинолонов были введены на рынок США за последние пять лет. Левофлоксацин (Levaquin) и спарфлоксацин стали доступны в 1996 году, а грепафлоксацин (Rexar) и тровафлоксацин были представлены в 1997 году. Гатифлоксацин (Tequin) и моксифлоксацин (Avelox) стали доступны в начале 2000 года.В декабре 1999 г. грепафлоксацин был добровольно отозван из-за вероятности возникновения torsades de pointes при его применении.
По сравнению с ципрофлоксацином (прототипом оригинальных фторхинолонов) новейшие фторхинолоны обладают повышенной активностью против грамположительных бактерий при минимальном снижении активности против грамотрицательных бактерий.6,13 Их повышенная грамположительная активность особенно заметна. важно, потому что он включает значительную активность против Streptococcus pneumoniae.1,11
Левофлоксацин обладает повышенной активностью против видов S. pneumoniae, S. aureus и Enterococcus, а также хорошей активностью против видов Mycoplasma и Chlamydia.14,15 Спарфлоксацин обладает еще более расширенным спектром активности, который включает некоторую активность против анаэробов. Спарфлоксацин обладает еще большей активностью против видов Mycoplasma.
Тровафлоксацин — это фторхинолон с наиболее сильной анаэробной активностью, включая активность против видов Bacteroides. В результате это средство имеет широчайший спектр действия из имеющихся в настоящее время хинолонов, а также широкий спектр показаний.6,16
КЛИНИЧЕСКИ ВАЖНЫЕ ФАРМАКОКИНЕТИЧЕСКИЕ ПАРАМЕТРЫ
Новые фторхинолоновые антибиотики также имеют улучшенные фармакокинетические параметры по сравнению с исходными хинолонами. Они быстро и почти полностью абсорбируются из желудочно-кишечного тракта. Пиковые концентрации в сыворотке, полученные после перорального введения, очень близки к тем, которые достигаются при внутривенном введении.3 Следовательно, пероральный путь введения обычно предпочтителен в большинстве ситуаций, и госпитализированных пациентов следует переводить с внутривенных на пероральные препараты, как только можно будет переносить пероральные препараты.
Абсорбция перорально вводимых фторхинолонов значительно снижается, когда эти агенты вводятся совместно с алюминием, магнием, кальцием, железом или цинком из-за образования нерастворимых комплексов лекарственное средство-катионный хелат в желудочно-кишечном тракте3,10. в основном путем введения продуктов, содержащих эти ионы металлов, по крайней мере, за четыре часа до или через два часа после перорального приема фторхинолона. Поскольку сукральфат (карафат) содержит алюминий, он также может снизить абсорбцию хинолонов.Адекватный интервал времени введения не определен, и следует избегать одновременного введения хинолонов и сукральфата.
Поскольку фторхинолоны имеют большой объем распределения, они концентрируются в тканях на уровнях, которые часто превышают концентрации лекарственного средства в сыворотке. Проникновение особенно велико в ткани почек, легких, предстательной железы, бронхов, носа, желчного пузыря, желчи и половых путей. 4-6 Концентрация некоторых фторхинолонов в моче, таких как ципрофлоксацин и офлоксацин (флоксин), может быть в 25 раз выше. выше, чем концентрации препарата в сыворотке.Следовательно, эти агенты особенно полезны при лечении инфекций мочевыводящих путей.5
Распределение фторхинолонов в тканях и жидкостях дыхательных путей представляет особый интерес из-за активности этих агентов против распространенных респираторных патогенов. Тровафлоксацин проникает в невоспаленные мозговые оболочки и может в будущем сыграть роль в лечении бактериального менингита. 4,17
Длительный период полураспада новых фторхинолонов позволяет принимать их один или два раза в день.Хинолоны различаются в зависимости от относительного вклада почечных и непочечных путей в их выведение. Только офлоксацин и левофлоксацин выводятся исключительно почками. 2,5,6 Почечные и непочечные (желудочно-кишечные или печеночные) механизмы несут ответственность за выведение налидиксовой кислоты, циноксацина, норфлоксацина, ципрофлоксацина, эноксацина (пенетрекс), ломефалоксацина, ломефалоксацина. и спарфлоксацин. Для препаратов со значительным выведением почками необходимо корректировать дозу на основе расчетных значений клиренса креатинина.В большинстве случаев рекомендуется вводить обычную дозу с увеличенным интервалом.
Тровафлоксацин выводится преимущественно печеночными механизмами.18 Приблизительно 50 процентов дозы тровафлоксацина конъюгируется в печени; 43 процента выводится в неизмененном виде с калом.17 Значительное заболевание печени может увеличить период полувыведения тровафлоксацина. У пациентов с циррозом печени легкой и средней степени тяжести требуется корректировка дозировки. Нет данных о пациентах с тяжелым заболеванием печени.18
Повышение концентрации фторхинолона в сыворотке было отмечено у пожилых людей. Обычная причина — несколько уменьшенный объем распределения и снижение функции почек у пожилых людей. Однако корректировка дозировки только в зависимости от возраста не рекомендуется.
Новая классификация хинолонов
Новая классификация хинолоновых антибиотиков учитывает расширенный антимикробный спектр новых фторхинолонов и их клинические показания (таблицы 11,5–7,9,11–13,19 и 220).Эта классификация, введенная в 1997 году, является полезным инструментом для врачей, которые могут использовать их при эмпирическом назначении этих лекарств или оценке новых агентов, представленных на рынке1. Лекарства в каждой группе схожи по антимикробной активности. С каждым последующим поколением к охвату добавляется значительная новая группа патогенов.
Просмотр / печать таблицы
ТАБЛИЦА 1
Классификация хинолоновых антибиотиков
| Классификация | Агенты | Спектр антимикробных препаратов | Общие клинические показания * | |
|---|---|---|---|---|
NegGram) | Грамотрицательные микроорганизмы (но не виды Pseudomonas) | Неосложненные инфекции мочевыводящих путей | ||
Циноксацин (Cinobac) | ||||
Грамотрицательные организмы (включая виды Pseudomonas), некоторые грамположительные организмы (включая Staphylococcus aureus, но не Streptococcus pneumoniae) и некоторые атипичные патогены | Неосложненные и осложненные инфекции мочевыводящих путей и пиелонефрит Перенесенные заболевания, простатит, инфекции кожи и мягких тканей | |||
Ломефлоксацин (Максаквин) | ||||
Эноксацин (Пенетрекс) | ||||
Офлоксацин (Флоксипло) 02 Офлоксацин (Флоксофин)0 | ||||
Третье поколение | Левофлоксацин (Levaquin) | То же, что и для препаратов второго поколения, плюс расширенный грамположительный охват (чувствительный к пенициллину и устойчивый к пенициллину S.pneumoniae) и повышенная активность в отношении атипичных патогенов | Острые обострения хронического бронхита, внебольничная пневмония | |
Спарфлоксацин (Загам) | ||||
Гатифлоксацин 5 Avelox) | ||||
Четвертое поколение | Тровафлоксацин (Trovan) | То же, что и для препаратов третьего поколения, плюс широкий анаэробный охват | То же, что и для препаратов первого, второго и третьего поколений (за исключением осложненных инфекций мочевыводящих путей и пиелонефрита) плюс интраабдоминальные инфекции, нозокомиальная пневмония, инфекции органов малого таза |
ТАБЛИЦА 1
Классификация хинолоновых антибиотиков
| Классификация | Агенты | Общие клинические показатели | Противомикробные препараты общего назначения | ns * |
|---|---|---|---|---|
Первое поколение | Налидиксовая кислота (NegGram) | Грамотрицательные микроорганизмы (но не виды Pseudomonas) | Неосложненные инфекции мочевыводящих путей 015 | |
Второе поколение | Норфлоксацин (нороксин) | Грамотрицательные организмы (включая виды Pseudomonas), некоторые грамположительные организмы (включая Staphylococcus aureus, но не Streptococcus somegensypneumoniae) | Неосложненные и осложненные инфекции мочевыводящих путей и пиелонефрит, заболевания, передающиеся половым путем, простатит, инфекции кожи и мягких тканей | |
Ломефлоксацин (максакин) | ||||
5 Эноксацин 05(Флоксин ) | ||||
Ципрофлоксацин (Cipro) | ||||
Третье поколение | Левофлоксацин (Levaquin) | То же, что и для препаратов второго поколения, плюс расширенное пенициллин-чувствительное покрытие (пенициллин-чувствительное покрытие) -резистентный S.pneumoniae) и повышенная активность в отношении атипичных патогенов | Острые обострения хронического бронхита, внебольничная пневмония | |
Спарфлоксацин (Загам) | ||||
Гатифлоксацин 5 Avelox) | ||||
Четвертое поколение | Тровафлоксацин (Trovan) | То же, что и для препаратов третьего поколения, плюс широкий анаэробный охват | То же, что и для препаратов первого, второго и третьего поколений (за исключением осложненных инфекций мочевыводящих путей и пиелонефрита) плюс внутрибрюшные инфекции, нозокомиальная пневмония, инфекции органов малого таза |
Посмотреть / распечатать таблицу
ТАБЛИЦА 2
Показания для хинолоновых антибиотиков, маркированных U.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов
| Показания | Агенты | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Неосложненные инфекции мочевыводящих путей | Налидиксовая кислота (Негграм), циноксацин (Цинобакса), норфлоксацин (норфлоксацин) (норфлоксацин) (норфлоксацин) (норфлоксацин) ( эноксацин (Penetrex), офлоксацин (Floxin), ципрофлоксацин (Cipro), левофлоксацин (Levaquin), гатифлоксацин (Tequin), тровафлоксацин (Trovan) * | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Norfloacin | , осложненные инфекции мочевыводящих путей 9125 эноксацин, офлоксацин, ципрофлоксацин, левофлоксацин, гатифлоксацин | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Инфекции нижних дыхательных путей (ограниченные) | Ломефлоксацин, офлоксацин, ципрофлоксацин 0342 917 9202 400034 00034 2 00034 00034 00034 00034 2 9202 917 Офлоксацин, ципрофлоксацин, левофлоксацин, тровафлоксацин * | Уретральные и цервикальные гонококковые инфекции | Норфлоксацин, эноксацин, офлоксацин, ципрофлоксацин, гатифлоксацин, тровафлоксацин * | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
2 Инфекции костей и суставов, грамотрицательные бактериальные инфекции | Ципрофлоксацин | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Инфекционная диарея | Ципрофлоксацин | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
000 9×2000 9xip | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
000 9xip2 | 000 9xip2 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
000 9xip2000 Ciprofacip | Норфлоксацин, офлоксацин, тровафлоксацин * | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Острый синусит | Ципрофлоксацин, левофлоксацин, гатифлоксацин, моксифлоксацин 12 | 005, аквелокс Заболевания хронического бронхита | Левофлоксацин, спарфлоксацин (Загам), гатифлоксацин, моксифлоксацин, тровафлоксацин * | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Внебольничная пневмония | 9000×2 Троувлофаксацин | 9000×202 Levofaciflox1 Внутрибрюшные инфекции | Тровафлоксацин * | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Гинекологические инфекции и инфекции органов малого таза | Тровафлоксацин * | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
214 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Показания | Агенты | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Неосложненные инфекции мочевыводящих путей | Налидиксовая кислота (Негграм), циноксацин (Цинобакса), норфлоксацин (норфлоксацин) (норфлоксацин) (норфлоксацин) (норфлоксацин) ( эноксацин (Penetrex), офлоксацин (Floxin), ципрофлоксацин (Cipro), левофлоксацин (Levaquin), гатифлоксацин (Tequin), тровафлоксацин (Trovan) * | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Norfloacin | , осложненные инфекции мочевыводящих путей 9125 эноксацин, офлоксацин, ципрофлоксацин, левофлоксацин, гатифлоксацин | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Инфекции нижних дыхательных путей (ограниченные) | Ломефлоксацин, офлоксацин, ципрофлоксацин 0342 917 9202 400034 00034 2 00034 00034 00034 00034 2 9202 917 Офлоксацин, ципрофлоксацин, левофлоксацин, тровафлоксацин * | Уретральные и цервикальные гонококковые инфекции | Норфлоксацин, эноксацин, офлоксацин, ципрофлоксацин, гатифлоксацин, тровафлоксацин * | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
2 Инфекции костей и суставов, грамотрицательные бактериальные инфекции | Ципрофлоксацин | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Инфекционная диарея | Ципрофлоксацин | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
000 9×2000 9xip | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
000 9xip2 | 000 9xip2 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
000 9xip2000 Ciprofacip | Норфлоксацин, офлоксацин, тровафлоксацин * | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Острый синусит | Ципрофлоксацин, левофлоксацин, гатифлоксацин, моксифлоксацин 12 | 005, аквелокс Заболевания хронического бронхита | Левофлоксацин, спарфлоксацин (Загам), гатифлоксацин, моксифлоксацин, тровафлоксацин * | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Внебольничная пневмония | 9000×2 Трофлоаксацин | 9000×202 Levofaciflox1 Внутрибрюшные инфекции | Тровафлоксацин * | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Гинекологические инфекции и инфекции органов малого таза | Тровафлоксацин * | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
9000 Агенты четырех классов фторхинолонов также могут быть сгруппированы по их клиническим показаниям.Лекарства могут быть дополнительно дифференцированы на основе доступных составов, необходимых корректировок дозировки при заболеваниях почек или печени, значительных побочных эффектах и значительных лекарственных взаимодействиях (таблица 3) .2–6,8,10,14,15,17,19 Просмотреть / распечатать таблицу ТАБЛИЦА 3 Отличительные характеристики хинолоновых антибиотиков
ТАБЛИЦА 3 Отличительные характеристики хинолоновых антибиотиков
ПЕРВОЕ ПОКОЛЕНИЕК препаратам первого поколения относятся циноксацин и налидиксовая кислота, которые являются самыми старыми и наименее часто используемыми хинолами.Поскольку достигаются минимальные уровни в сыворотке крови, использование этих препаратов ограничено лечением неосложненных инфекций мочевыводящих путей. Циноксацин и налидиксовая кислота требуют более частого дозирования, чем новые хинолоны, и они более подвержены развитию резистентности бактерий. Эти агенты не рекомендуются для использования у пациентов с плохой функцией почек из-за значительного снижения концентрации в моче. 2,10 ВТОРОЕ ПОКОЛЕНИЕХинолоны второго поколения обладают повышенной грамотрицательной активностью, а также некоторыми грамположительными и атипичными. охват болезнетворными микроорганизмами.По сравнению с препаратами первого поколения, рассматриваемыми как группа, эти агенты имеют более широкое клиническое применение при лечении осложненных инфекций мочевыводящих путей и пиелонефрита, заболеваний, передаваемых половым путем, отдельных пневмоний и кожных инфекций. Агенты второго поколения включают ципрофлоксацин, эноксацин, ломефлоксацин, норфлоксацин и офлоксацин. Ципрофлоксацин является наиболее мощным фторхинолоном против P. aeruginosa.21,22 Из-за его хорошего проникновения в кости пероральный ципрофлоксацин является полезной альтернативой парентерально вводимым антибиотикам для лечения остеомиелита, вызванного чувствительными организмами. Хотя FDA пометило некоторые хинолоны второго поколения для лечения инфекций нижних дыхательных путей и острого синусита, следует подчеркнуть, что S. pneumoniae часто резистентна к агентам этого класса. Следовательно, хинолоны второго поколения не являются препаратами первого выбора при инфекциях нижних дыхательных путей и остром синусите. Из агентов второго поколения офлоксацин обладает наибольшей активностью против Chlamydia trachomatis. Ципрофлоксацин и офлоксацин являются наиболее широко используемыми хинолонами второго поколения из-за их доступности в формах для перорального и внутривенного введения и широкого набора показаний, отмеченных FDA. ТРЕТЬЕ ПОКОЛЕНИЕХинолоны третьего поколения в настоящее время включают левофлоксацин, гатифлоксацин, моксифлоксацин и спарфлоксацин. Эти агенты разделены на третий класс из-за их повышенной активности против грамположительных организмов, особенно чувствительных к пенициллину и устойчивых к пенициллину S. pneumoniae, а также атипичных патогенов, таких как Mycoplasma pneumoniae и Chlamydia pneumoniae 6,12,19. Хинолоны-поколения сохраняют широкое грамотрицательное покрытие, они менее активны, чем ципрофлоксацин, в отношении видов Pseudomonas. Благодаря расширенному антимикробному спектру хинолоны третьего поколения полезны при лечении внебольничной пневмонии, острого синусита и обострения хронического бронхита, которые являются их основными показаниями, отмеченными FDA. Гатифлоксацин также имеет маркированные FDA показания для инфекций мочевыводящих путей и гонореи.20 Левофлоксацин (более активный компонент рацемической смеси офлоксацина12,21) и гатифлоксацин доступны в формах для перорального и внутривенного введения. Спарфлоксацин несет значительный риск фототоксичности.21,23 Сообщалось, что грепафлоксацин, спарфлоксацин и моксифлоксацин вызывают удлинение интервала QT; гатифлоксацин не имеет. Однако FDA рекомендует избегать приема всех этих препаратов у пациентов, принимающих препараты, которые, как известно, удлиняют интервал QT, такие как трициклические антидепрессанты, фенотиазины и антиаритмические препараты класса I.24 Напротив, левофлоксацин не влияет на интервал QT. . ЧЕТВЕРТОЕ ПОКОЛЕНИЕТровафлоксацин, в настоящее время единственный представитель класса четвертого поколения, добавляет значительную антимикробную активность против анаэробов, сохраняя при этом грамположительную и грамотрицательную активность хинолонов третьего поколения.Он также сохраняет активность против видов Pseudomonas, сравнимую с активностью ципрофлоксацина.17,18 Тровафлоксацин доступен в таблетках для перорального приема и в виде пролекарства алатрофлоксацина (Trovan IV) для внутривенного введения. Хотя результаты нескольких клинических испытаний тровафлоксацина были опубликованы, этот препарат был первоначально отмечен FDA для лечения широкого спектра инфекционных заболеваний.18 Из-за опасений по поводу гепатотоксичности терапию тровафлоксацином следует применять для жизни или конечностей. угрожающие инфекции, требующие стационарного лечения (в стационаре или учреждении длительного лечения), и препарат следует принимать не дольше 14 дней.9 Заключительный комментарийФторхинолоны дороже препаратов первого ряда, таких как триметоприм-сульфаметоксазол (Бактрим, Септра) для лечения неосложненных инфекций мочевыводящих путей или доксициклин (Вибрамицин) для лечения обострений хронического бронхита. Однако использование пероральных фторхинолонов (по показаниям) вместо внутривенных антибиотиков может дать значительные преимущества с точки зрения снижения затрат на госпитализацию или лечение на дому.Средние оптовые затраты на хинолоны, вводимые перорально и внутривенно, представлены в таблице 4. Посмотреть / распечатать таблицу ТАБЛИЦА 4 Стоимость фторхинолоновой терапии
ТАБЛИЦА 4 Стоимость терапии фторхинолоном
Правило лекарств широкого спектра действия ИндияЛекарства широкого спектра действия управляют Индией У вас расстройство желудка? Обычным курсом для многих было бы самолечение — купите дозу ципрофлоксацина (или любое лекарство широкого спектра действия) в аптеках или просто попросите рецепт у аптекаря. Что делает возможным это случайное лекарство? В фармацевтической промышленности есть множество врачей и фармацевтов, превозносящих эффективность антибиотиков широкого спектра действия, и это сообщение дошло до конечного пользователя. Даже тяжелые заболевания, такие как брюшной тиф, пищевое отравление и холера, теперь лечат любыми антибиотиками, доступными на рынке. Главный виновник, как всегда, — правительство, не сумевшее отрегулировать рынок. Антибиотики — это лекарства, убивающие бактерии или замедляющие их рост.Антибиотик обычно воздействует на определенные группы микробов, разделенных на грамотрицательные и грамположительные. У них разные структуры клеточной стенки, которые можно лечить с помощью определенных антибиотиков. Антибиотики действуют по трем основным направлениям: некоторые, например, пенициллин, влияют на биосинтетическую активность и предотвращают образование клеточной стенки; тетрациклины влияют на синтез белка; а группа хинолонов работает над репликацией генетического материала. Фармацевтические компании давно пытаются создать антибиотики широкого спектра действия, которые действуют против широкого спектра болезнетворных бактерий, в отличие от антибиотика узкого спектра действия, который эффективен только против определенных семейств бактерий. Пенициллины, такие как бензилпенициллин, используемые для лечения таких заболеваний, как пневмония, обладают узким спектром действия. Компании модифицировали химическое вещество и создали полусинтетические продукты, такие как амоксициллин и ампициллин, которые обладают более широким спектром действия. Каждое поколение цефалоспоринов, например, имеет более сильные грамотрицательные антимикробные свойства.Препараты первого поколения, такие как цефалексин, были эффективны против грамположительных бактерий, но препараты второго поколения, такие как цефаклор, более эффективны против грамотрицательных бактерий. Цефалоспорин четвертого поколения, цефепим, обладает широким спектром действия и действует как против грамотрицательных, так и грамположительных, а также против бактерий, продуцирующих пенициллиназу. Разница в цене на лекарства каждого поколения огромна — таблетка 500 мг препарата первого поколения Цефаксин (производитель Biochem) стоит 11 рупий.70, в то время как инъекция 500 мг Ceficad четвертого поколения (производитель Cadila Pharma) стоит 184,25 рупий. Фармацевтическая промышленность утверждает, что все болезни можно лечить с помощью антибиотиков. В Индии комбинации с фиксированными дозами, такие как смесь антибактериального, такого как ципрофлоксацин, и антиамебного средства, такого как тинидазол, стали очень популярными и используются при всех бактериальных, вирусных или амебных диареях. Но 90 процентов случаев диареи в стране вызваны вирусом и не нуждаются в лекарствах.Девять процентов случаев вызваны бактериями или амебами, которым необходимы антибактериальные или антиамебные средства, а оставшийся один процент можно отнести к смеси бактерий и амеб, требующей комбинации лекарств. Но комбинированные препараты используются для лечения всех случаев диареи в стране. Тот факт, что стоимость лечения оказывается выше для пациентов, которые также страдают от побочных эффектов, кажется несущественным. Эти комбинации препаратов доступны только в Индии из-за слабых правил страны. Использование комбинаций лекарств также привело к тому, что микробы стали устойчивыми к антибиотикам. Первой бактерией, проявившей устойчивость, была Staphylococcus aureus , вызывающая пневмонию. Он стал устойчивым к пенициллину в течение четырех лет после его использования, изменив свою клеточную стенку. Неосторожное использование антибиотиков делает бактерии устойчивыми к нему. Таким образом, многие назначаемые антибиотики часто оказываются неэффективными. В США это добавляет около 100 долларов США к 200 миллионам долларов США к расходам на здравоохранение. В таких обстоятельствах очевидно, что антибиотики необходимо использовать разумно, то есть быть нацеленными против определенных микробов.Для этого необходимы хорошие диагностические средства для выявления патогена, вызывающего заболевание, но в Индии нет инфраструктуры для этого. Исследование, проведенное на юге Индии, показывает, что более 50 процентов врачей указали удовлетворенность пациентов, нехватку времени и неопределенность лечения в качестве причин для назначения антибиотиков широкого спектра действия. Но агрессивная маркетинговая стратегия фармацевтических компаний очевидна: глобальный доход от антибиотиков в 2009 году оценивается примерно в 31 миллиард долларов. Цефалоспорины четвертого поколения: обзор активности, фармакокинетики, фармакодинамики и клинической применимости in vitroУстойчивость к противомикробным препаратам к антибиотикам представляет собой серьезную проблему при лечении серьезных нозокомиальных инфекций. Антибиотикотерапия часто является эмпирической до тех пор, пока не будет известен конкретный патоген и его чувствительность к антибиотикам, после чего при необходимости можно внести коррективы в начальную терапию.Растущая распространенность грамположительных бактерий как причины серьезных внутрибольничных инфекций, наряду с увеличением случаев резистентности среди грамотрицательных бацилл, требует использования соединений с антимикробной активностью широкого спектра. Цефалоспорины третьего поколения широко используются для эмпирической терапии, но их эффективность ограничена увеличением распространенности штаммов Enterobacteriaceae и Pseudomonas spp. которые продуцируют дерепрессированные β-лактамазы Amp C . Цефалоспорины четвертого поколения структурно родственны цефалоспоринам третьего поколения, но, кроме того, они содержат четвертичную аммониевую группу в положении C-3 ‘. Это цвиттерионные соединения, которые способствуют быстрому проникновению через внешнюю мембрану грамотрицательных бактерий. Это, вместе с их низким сродством к клинически важным β-лактамазам, приводит к высокой активности против многих грамотрицательных патогенов, включая штаммы, продуцирующие дерепрессированную β-лактамазу класса I (Amp C ), резистентную к большинству цефалоспоринов третьего поколения.Кроме того, некоторые цефалоспорины четвертого поколения проявляют превосходную активность in vitro против грамположительных бактерий, включая метициллин-чувствительные стафилококки, пенициллин-резистентные пневмококки и стрептококки группы viridans. Среди цефалоспоринов четвертого поколения широко доступны только цефпиром и цефепим. Обзор клинических исследований, опубликованных на сегодняшний день, показывает, что они потенциально полезны в качестве эмпирической терапии первой линии при серьезных инфекциях, включая тяжелую внебольничную и внутрибольничную пневмонию, бактериемию, эпизоды лихорадки у пациентов с нейтропенией и менингит. Надлежащее использование цефалоспоринов — BPJ Issue 41Показания к применению цефалоспоринов Существует несколько инфекций, при которых цефалоспорины являются антибиотиками первого выбора (таблица 1). Цефтриаксон можно использовать Таблица 1 : Показания для первого и второго ряда цефалоспоринов
Норфлоксацин в настоящее время используется вместо цефалексина для лечения ИМП у беременных третьей линии; Показания первой линии для цефалоспоринов Гонорея Исследования показывают, что цефтриаксон достигает оптимальных концентраций для предотвращения развития пошаговых мутаций. Ципрофлоксацин (500 г ст.) Является альтернативой цефтриаксону, если цефалоспорины противопоказаны (чаще всего из-за Воспалительные заболевания органов малого таза Цефтриаксон включен в схему, в первую очередь, для лечения N. gonorrhoeae. Пациентам следует рекомендовать сообщать о половых контактах. Эпидидимоорхит при подозрении на возбудители ИППП Цефтриаксон — альтернатива бензилпенициллину при подозрении на менингит Показания для цефалоспоринов второй линии Цефаклор используется как альтернатива второй линии при некоторых инфекциях дыхательных путей Цефаклор также является альтернативой второй линии (как эритромицин или ко-тримоксазол) амоксициллину при остром среднем отите, Цефалексин подходит для лечения ИМП у беременных женщин третьей линииНорфлоксацин теперь используется вместо цефалексина для лечения ИМП у беременных третьей линии.Для получения дополнительной информации об этом и других состояниях, которые лечатся цефалоспоринами, см. Последнее издание нашего справочника «Антибиотики: выбор при распространенных инфекциях», bpac nz . Цефалоспорины не связаны с повышенным риском врожденных пороков развития при использовании во время беременности и являются Цефаклор может использоваться в качестве препарата второй линии при мастите, целлюлите и инфекциях диабетической стопыЦефалексин теперь рекомендуется вместо цефаклора при многих состояниях. Для получения дополнительной информации см. Последнее издание нашего справочника «Антибиотики: выбор при распространенных инфекциях», bpac nz . Цефаклор обладает хорошей активностью против широкого спектра грамположительных бактерий, а также имеет активность против грамотрицательных бактерий.
Проблемы, связанные с цефалоспоринамиПерекрестная реактивность с аллергией на пенициллин часто переоценивается Об аллергии на пенициллин сообщают до 10% людей, однако у многих нет истинной (опосредованной IgE) аллергии.Правда Перекрестная реактивность между пенициллинами и цефалоспоринами 10% широко цитируется, однако в настоящее время считается, что это
Более поздний обзор предполагает, что перекрестная реактивность между цефалоспоринами первого поколения и пенициллинами ближе По-прежнему считается целесообразным избегать применения цефалоспоринов у пациентов с гиперчувствительностью немедленного типа в анамнезе. Гонорея проявляет потенциальные признаки устойчивости к цефалоспоринам Цефалоспорины в настоящее время широко используются для лечения гонореи после развития устойчивости к фторхинолонам. Хотя цефалоспорины по-прежнему эффективны, CDC рекомендует медицинским работникам проявлять бдительность в отношении гонореи. Бета-лактамазы расширенного спектра Бета-лактамазы расширенного спектра (БЛРС) продуцируются некоторыми бактериями и придают устойчивость ко всем пенициллинам и Инфекции с продуцентами БЛРС чаще всего встречаются у пожилых людей или у тех, кто недавно был в больнице, получил Периоперационные антибиотики широкого спектра действия связаны с …: Annals of SurgeryЦель:Сравните эффективность цефалоспоринов 1–3 поколения (1–3 CE) с антибиотиками широкого спектра действия в снижении инфекций в области хирургического вмешательства (SSI) после панкреатэктомии. Сводка исходных данных:ИОХВ — одно из наиболее частых осложнений после хирургии поджелудочной железы. По всей стране используются различные схемы приема антибиотиков без четких рекомендаций по удалению поджелудочной железы.Поскольку мы ожидаем результатов недавно начатого проспективного исследования, в этом исследовании ретроспективно оценивается более 15 000 пациентов с использованием тех же инструментов извлечения административных данных, что и в исследовании. Методы:Все соответствующие клинические переменные были собраны из базы данных целевой панкреатэктомии на 2016–2018 гг. Национальной программы повышения качества хирургии Американского колледжа хирургов. Первоначально собирались предоперационные антибиотики в виде цефалоспоринов первого поколения, цефалоспоринов второго или третьего поколения и антибиотиков широкого спектра действия (Broad-abx). Результатов:Из 15 182 пациентов, завершивших операцию на поджелудочной железе в период с 2016 по 2018 год, 6114 (40%) получали цефалоспорин первого поколения, 4097 (27%) получали цефалоспорин второго или третьего поколения, а 4971 (33%) получали цефалоспорин широкого спектра действия. abx. По результатам многофакторного анализа, Broad-abx ассоциировался со снижением ИОХВ всех типов по сравнению с 1–3CE (отношение шансов = 0,73–0,77, P <0,001) после открытой панкреатодуоденэктомии (PD). После дистальной панкреатэктомии не было различий в ИОХВ между типами антибиотиков.Многофакторный анализ в подгруппах открытого БП выявил снижение всех типов ИОХВ с Broad-abx только у пациентов с желтухой и / или билиарным стентом, независимо от использования протектора ран (отношение шансов = 0,69–0,70, P <0,001). Соответствие баллов предрасположенности пациентов с открытой БП с желтухой и / или билиарным стентом подтвердило снижение ИОХВ всех типов (19% против 24%, P = 0,001) и ИОХВ межорганного пространства (12% против 16%, P <0,001). Вывод:Broad-abx связаны с уменьшением ИОХВ после открытой БП и могут быть предпочтительны специально для пациентов с предоперационным билиарным стентом и / или желтухой. . | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 р-ра д/в/в и в/м введения 250 мг: фл. 1, 5, 10, 15, 25, 50 или 100 шт.
р-ра д/в/в и в/м введения 250 мг: фл. 1, 5, 10, 15, 25, 50 или 100 шт. №: ЛС-002684
№: ЛС-002684 р-ра д/в/в введения 1 г в компл. с растворителем: фл. 1 или 100 шт.
р-ра д/в/в введения 1 г в компл. с растворителем: фл. 1 или 100 шт. р-ра д/в/в введения 500 мг в компл. с растворителем: фл. 100 шт.
р-ра д/в/в введения 500 мг в компл. с растворителем: фл. 100 шт. р-ра д/в/м введения 1 г в компл. с растворителем: фл. 1 или 100 шт.
р-ра д/в/м введения 1 г в компл. с растворителем: фл. 1 или 100 шт. р-ра д/в/м введения 500 мг в компл. с растворителем: фл. 100 шт.
р-ра д/в/м введения 500 мг в компл. с растворителем: фл. 100 шт. р-ра д/в/в или в/м введения 1 г: фл. 1 шт.
р-ра д/в/в или в/м введения 1 г: фл. 1 шт. р-ра д/в/в и в/м введения 1 г: фл. 1, 5, 10 или 50 шт.
р-ра д/в/в и в/м введения 1 г: фл. 1, 5, 10 или 50 шт. 1, 5, 10 или 50 шт.
1, 5, 10 или 50 шт.
 08.10
08.10 d.
d. №: П N012292/01
№: П N012292/01 р-ра д/в/в и в/м введения 1 г: фл. 10 шт.
р-ра д/в/в и в/м введения 1 г: фл. 10 шт. р-ра д/в/в и в/м введения 500 мг: фл. 10 шт.
р-ра д/в/в и в/м введения 500 мг: фл. 10 шт. р-ра д/в/в и в/м введения 250 мг: фл. 1 шт. в компл. с растворителем
р-ра д/в/в и в/м введения 250 мг: фл. 1 шт. в компл. с растворителем 1 шт. в компл. с растворителем
1 шт. в компл. с растворителем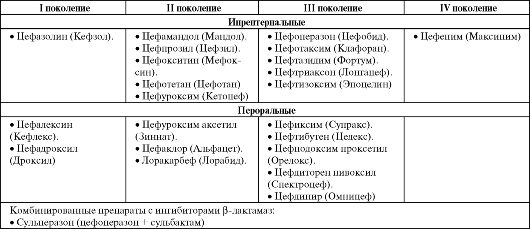 12.17
12.17 р-ра д/инъекц. 250 мг: фл. 1 шт.
р-ра д/инъекц. 250 мг: фл. 1 шт. №: П N013582/01-2001
№: П N013582/01-2001 р-ра д/в/в и в/м введения 1 г: фл. 1 или 50 шт.
р-ра д/в/в и в/м введения 1 г: фл. 1 или 50 шт. инъекцион. р-ра 1 г: фл. 1, 5, 20 или 50 шт.
инъекцион. р-ра 1 г: фл. 1, 5, 20 или 50 шт. инъекцион. р-ра 500 мг: фл. 1, 5, 20 или 50 шт.
инъекцион. р-ра 500 мг: фл. 1, 5, 20 или 50 шт. р-ра д/в/в и в/м введения 1 г: фл. 1 шт.
р-ра д/в/в и в/м введения 1 г: фл. 1 шт. р-ра д/инъекц. 250 мг: фл. 1 шт.
р-ра д/инъекц. 250 мг: фл. 1 шт. р-ра д/в/в и в/м введения 1 г: фл. 1 или 50 шт.
р-ра д/в/в и в/м введения 1 г: фл. 1 или 50 шт. р-ра д/в/в и в/м введения 500 мг: фл. 1 или 50 шт.
р-ра д/в/в и в/м введения 500 мг: фл. 1 или 50 шт. 04.08
04.08