4 неделя беременности: ранние признаки
Четвертая неделя беременности: развитие вашего ребенка
Если вы только что узнали, что ждете ребенка, поздравляем! Возможно, вы заметили, что у вас задержка. На четвертой неделе беременности тест на беременность может дать положительный результат при определении наличия ХГЧ (хорионического гонадотропина человека). В моче этот гормон можно обнаружить примерно через десять дней после зачатия. Независимо от того, обрадовала ли вас перспектива стать матерью или вы все пока еще привыкаете к новому ощущению, пора начинать заботиться о себе с удвоенной силой. Хотите знать, когда малыш появится на свет? Мы подготовили для вас калькулятор даты родов.
Пока ваше тело привыкает к беременности, новая жизнь внутри вас не стоит на месте. Оплодотворенная яйцеклетка прикрепляется к стенке матки. Клетки внутри нее начинают бурно делиться и образуют слои, из части которых формируется эмбрион. Из клеточных слоев образуются различные части тела будущего малыша: нервная система, скелет, мышцы, органы и кожа.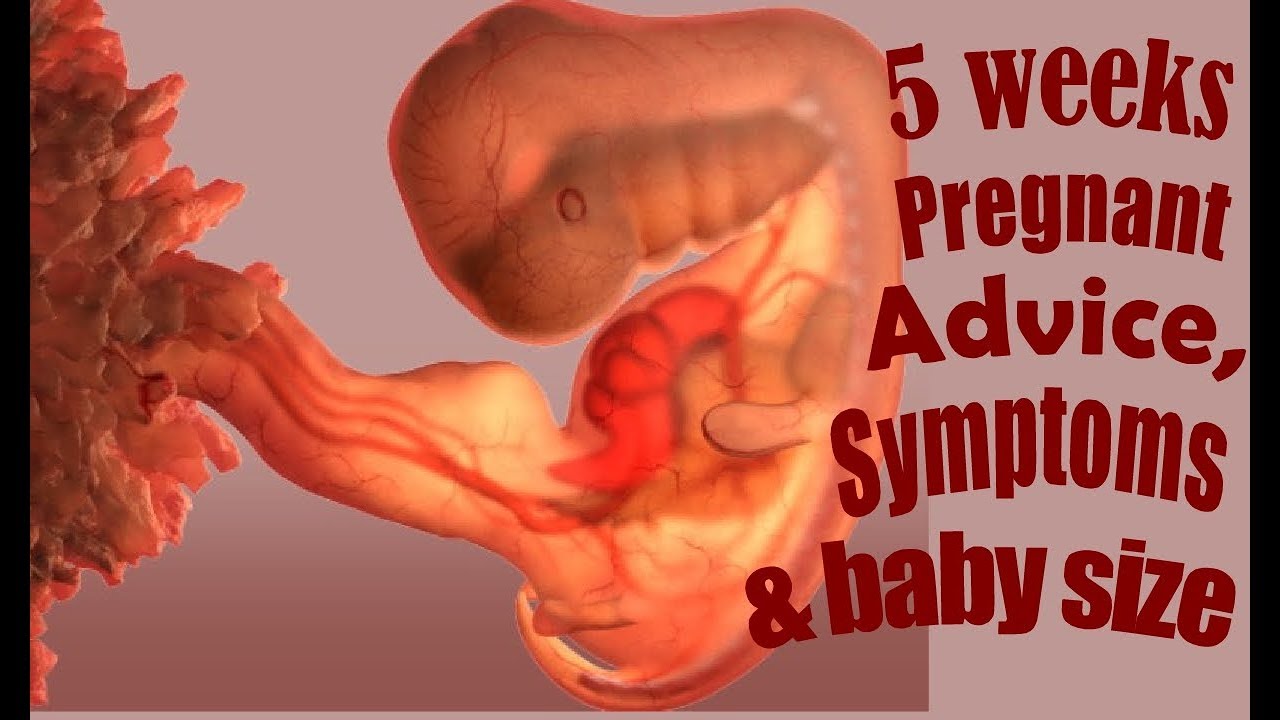 Начинает формироваться плацента — дисковидный орган, связывающий ваш организм с организмом малыша. Плацента прикрепляется к стенке матки в месте имплантации яйца. От плаценты со временем будет отходить пуповина, а внутри желточного мешка (окружающей плаценту мембраны) уже образуются околоплодные воды — они будут окружать малыша на всем протяжении беременности. В течение ближайших недель в организме ребенка формируется нервная трубка — основной строительный материал для головного и спинного мозга.
Начинает формироваться плацента — дисковидный орган, связывающий ваш организм с организмом малыша. Плацента прикрепляется к стенке матки в месте имплантации яйца. От плаценты со временем будет отходить пуповина, а внутри желточного мешка (окружающей плаценту мембраны) уже образуются околоплодные воды — они будут окружать малыша на всем протяжении беременности. В течение ближайших недель в организме ребенка формируется нервная трубка — основной строительный материал для головного и спинного мозга.
Какого размера ваш ребенок на четвертой неделе беременности?
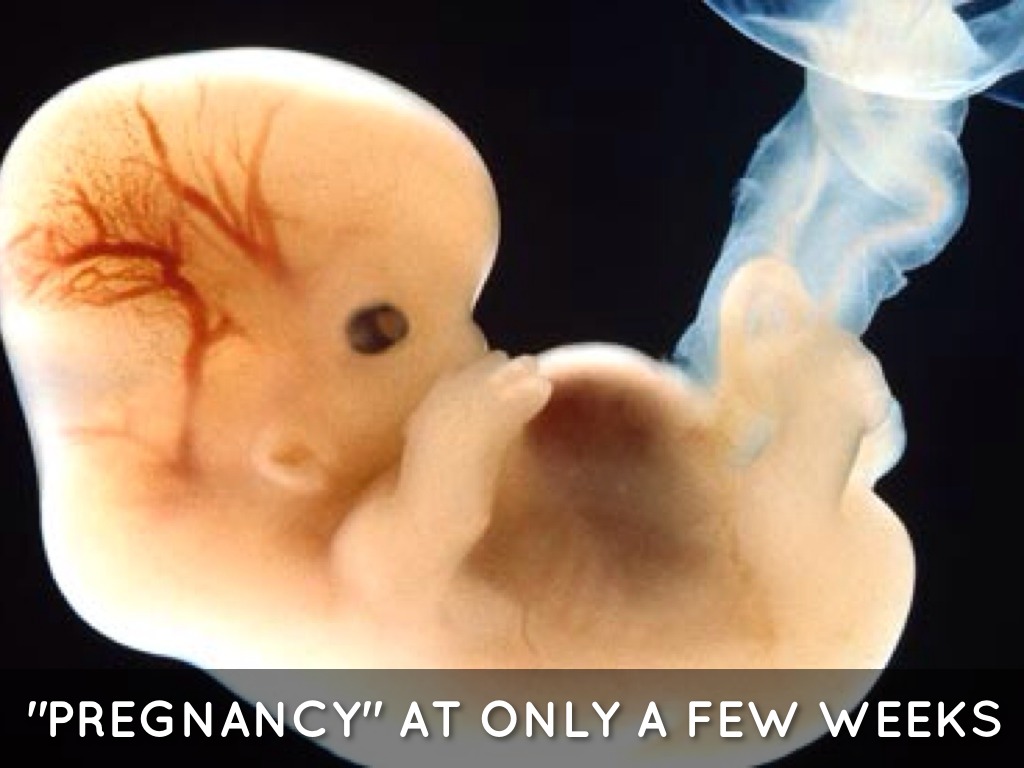
Только что сформировавшийся эмбрион совсем крошечный. Его длина — от 0,36 до 1 мм, размером с маковое зернышко.
Что происходит с телом мамы на четвертой неделе беременности
На этой неделе могут проявиться некоторые признаки беременности, хотя не для всех будущих мам они заметны..
В это время начинается выработка гормона беременности ХГЧ.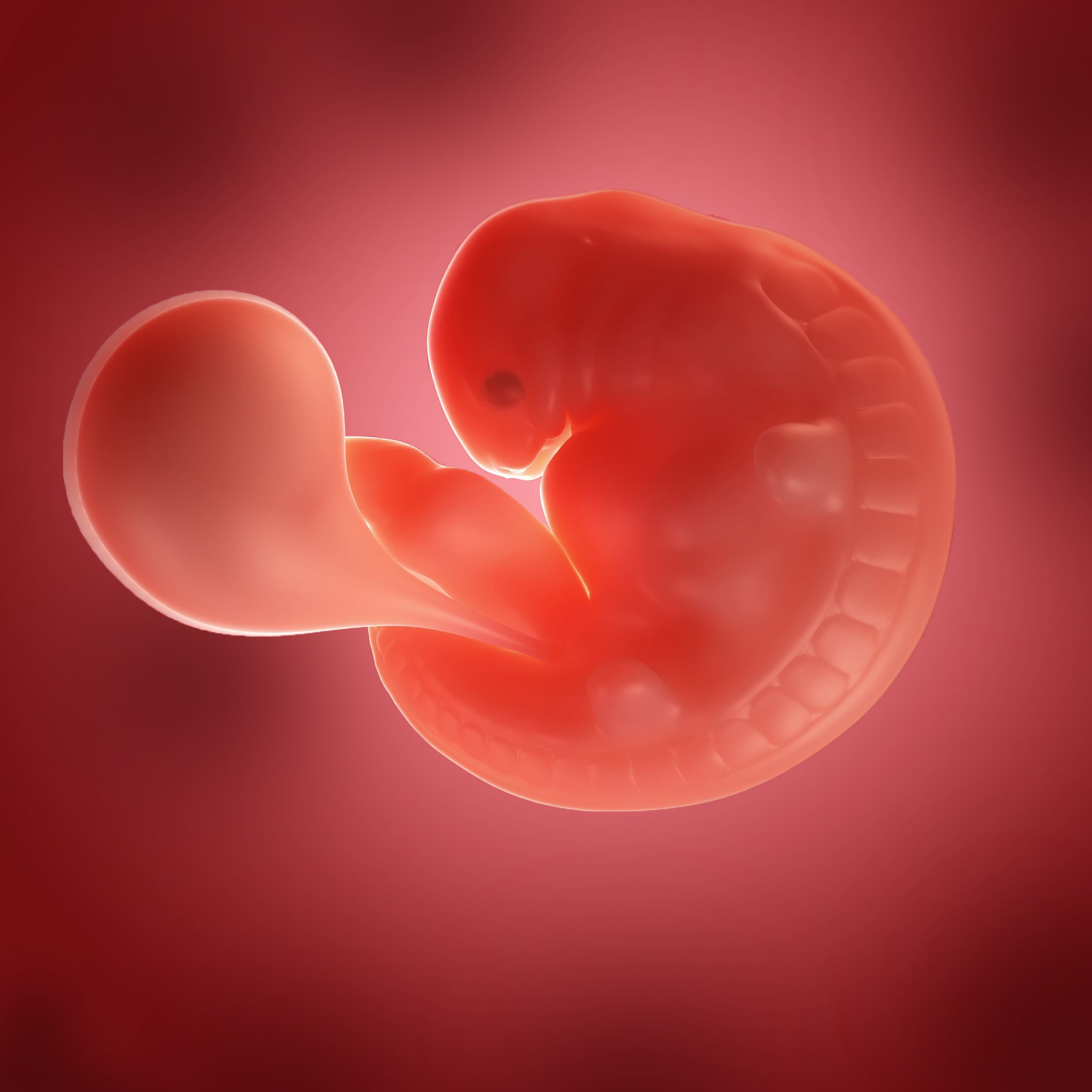 Под его действием яичники прекращают ежемесячную выработку яйцеклеток, из-за чего прекращаются и месячные. Также ХГЧ увеличивает выработку других гормонов, в частности эстрогена и прогестерона. Положительный результат домашнего теста на беременность означает, что тест среагировал на содержание ХГЧ в моче.
Под его действием яичники прекращают ежемесячную выработку яйцеклеток, из-за чего прекращаются и месячные. Также ХГЧ увеличивает выработку других гормонов, в частности эстрогена и прогестерона. Положительный результат домашнего теста на беременность означает, что тест среагировал на содержание ХГЧ в моче.
Четвертая неделя беременности: ваши ощущения
Вздутие живота. Оно связано с прогестероном, концентрация которого в организме будущей мамы постоянно растет. Основная задача этого гормона – снизить сократимость матки и таким образом обеспечить благополучное вынашивание будущего малыша. Однако прогестерон способен воздействовать не только на матку;расслабляющему действию подвергается и кишечник, что приводит к ослаблению его проводимости. На фоне этого пища, поступающая из желудка в кишечник, продвигается медленнее, происходит усиление процессов брожения. Внешне это проявляется вздутием живота, повышенным газообразованием, запорами.
 Незначительные кровянистые выделения. У некоторых женщин на четвертой неделе беременности могут быть кровянистые выделения — это называется имплантационным кровотечением. Если крови много, если кровотечение не прекращается или если у вас появились другие жалобы, немедленно обратитесь к врачу.
Незначительные кровянистые выделения. У некоторых женщин на четвертой неделе беременности могут быть кровянистые выделения — это называется имплантационным кровотечением. Если крови много, если кровотечение не прекращается или если у вас появились другие жалобы, немедленно обратитесь к врачу.Перепады настроения. На четвертой неделе беременности также могут наблюдаться перепады настроения. Неожиданные скачки настроения — от подавленности к радости и обратно — вызваны повышением уровня гормонов. Наиболее сильно они ощущаются в первом и третьем триместре. Чтобы поднять настроение, выполняйте упражнения на расслабление, сделайте массаж, постарайтесь высыпаться и следите за питанием.
Болезненность груди. Как и брюшная полость, молочные железы готовятся к важной работе — вырабатывать пищу для будущего малыша. Происходит активный рост структуры молочных желез, увеличиваются молочные протоки и жировая прослойка, из-за чего грудь может увеличиться в размере.

Тошнота. На четвертой неделе у некоторых женщин бывает тошнота по утрам и не только. Выраженность этого ощущения у всех проявляется по-разному: кого-то просто слегка мутит, а кто-то страдает от рвоты. Если от этого страдаете и вы, то вы не одиноки: тошнота в той или иной степени появляется у 85% беременных. К счастью, этот неприятный симптом часто сходит на нет во втором триместре.
Светлые выделения. Для четвертой недели беременности характерны обильные выделения из влагалища. В норме такие выделения должны быть липкими, прозрачными или белого цвета. При появлении неприятного запаха или зуда в области влагалища проконсультируйтесь с лечащим врачом.
Усталость. Если вы чувствуете себя совершенно разбитой, не удивляйтесь, а лучше запаситесь терпением — дальше ощущение усталости будет только расти. Ваш организм работает на пределе сил круглые сутки, чтобы дать малышу возможность развиваться. К тому же возрастает уровень гормона прогестерона, что также может привести к повышенной усталости.
 Ощущение усталости при беременности естественно, но в некоторых случаях так может проявляться дефицит железа, поэтому проконсультируйтесь с лечащим врачом насчет получения железа с пищей или добавками. Предотвратить анемию, которая часто проявляется в виде слабости и сильной усталости, можно просто за счет получения дневной дозы железа.
Ощущение усталости при беременности естественно, но в некоторых случаях так может проявляться дефицит железа, поэтому проконсультируйтесь с лечащим врачом насчет получения железа с пищей или добавками. Предотвратить анемию, которая часто проявляется в виде слабости и сильной усталости, можно просто за счет получения дневной дозы железа.
Четвертая неделя беременности: на что обратить внимание
Сейчас самое время перейти на здоровое питание, если вы еще этого не сделали. Обязательно включите в рацион богатые железом продукты, такие как шпинат и крупы, для профилактики анемии, а также молоко, сыр и йогурт, в которых содержится кальций, необходимый для формирования костей малыша.
Если у вас есть вредные привычки, откажитесь от них сейчас. Бросайте курить, а вместо алкоголя пейте много воды и других полезных напитков, иначе велик риск преждевременных родов и пороков развития.
Избегайте пассивного курения.
 Данные последних исследований показывают, что воздействие табачного дыма на некурящих увеличивает вероятность таких осложнений, как низкий вес новорожденного, выкидыши и внематочная беременность.
Данные последних исследований показывают, что воздействие табачного дыма на некурящих увеличивает вероятность таких осложнений, как низкий вес новорожденного, выкидыши и внематочная беременность.Постарайтесь расслабиться и избегать чрезмерных волнений.
Занимайтесь спортом, если вам разрешает врач. Заниматься спортом во время беременности могут почти все женщины, если не имеется осложнений. Если вы раньше не занимались спортом, посоветуйтесь с врачом: возможно, он подберет для вас план легких нагрузок, состоящий из плавания, ходьбы и растяжки. Схватки и роды — тяжелый труд, так что чем лучше вы подготовлены, тем легче вам будет, когда малышу придет время появиться на свет.
Начните принимать специальные витамины для беременных. Они поддержат ваш организм и дадут необходимую энергию для развития новой жизни внутри вас. Выбирайте комплекс, в котором содержится не менее 400 мкг фолиевой кислоты. Доказано, что этот микроэлемент препятствует образованию врожденных пороков развития.

А еще больше информации о том, что вас ждет в ближайшие месяцы и как составить график посещения женской консультации, вы найдете в нашем гиде по беременности.
Подберите себе хорошего гинеколога, который будет вести вашу беременность, если вы еще этого не сделали.
Четвертая неделя беременности: что нужно обсудить с врачом
Спросите врача, нужно ли вам сдать дополнительные анализы по причинам, связанным с перенесенными заболеваниями, предрасположенностью к ним или вашей национальной принадлежностью.
Узнайте, можно ли продолжать прием препаратов, которые вы принимаете на данный момент
Четвертая неделя беременности: памятка
Поделитесь радостной новостью с партнером и, возможно, с близкими родственниками и друзьями.
Начните питаться правильно и принимать витамины для беременных.
Подпишитесь на еженедельную рассылку с советами для будущих мам:
врач-гинеколог, к.
 м.н Коган Яна Эдуардовна.
м.н Коган Яна Эдуардовна.
03 декабря 2019
Журнал «Здоровье семьи»
Вот и прошло девять месяцев. А Ваш
малыш не спешит появляться на свет. Почему? И что же делать маме?
Многие женщины, у которых роды не начинаются после 40-41 недели, испытывают
тревогу. Каждый новый день тянется, кажется, бесконечно долго. Они жалуются:
«Одни сутки, как целая неделя!»
Мамочке бы успокоиться, да как тут расслабишься? Врачи пугают проблемами с
ребенком и стимуляцией родов. Мучает
мысль, не перенашивает ли она?
Беременность переношенная?
Для начала давайте определимся со сроками.
Переношенная беременность продолжается более 294 дней, сопровождается внутриутробным страданием плода и заканчивается рождением ребенка с признаками
биологической перезрелости, что и определяет высокий риск у него анте- и интранатального дистресс-синдрома и затрудненной неонатальной адаптации.
Частота переношенной беременности в
среднем от 1,4 до 16 % (в среднем 8-10 %) и
не имеет тенденции к снижению.
Причины перенашивания.
Какие же причины лежат в основе переношенной беременности?
Переношенную беременность правильнее
рассматривать как патологическое явление,
обусловленное определенными причинами, зависящими от состояния организма,
как матери, так и плода. Преморбидным
фоном для перенашивания беременности
могут явиться перенесенные ранее детские
инфекционные заболевания (скарлатина,
паротит, краснуха и др.), играющие значительную роль в формировании репродуктивной системы женщины, а также экстрагенитальные заболевания.
Перенашиванию беременности способствуют инфантилизм, перенесенные аборты, воспалительные заболевания внутренних органов, которые вызывают изменения
в нервно-мышечном аппарате матки и приводят к эндокринным нарушениям. Известную роль в перенашивании беременности играют эндокринные заболевания, нарушения жирового обмена,
психические травмы, токсикозы второй половины беременности. У первобеременных
У первобеременных
(особенно пожилых) перенашивание встречается чаще, чем у повторнородящих. Не
исключается, что переношенность может
быть обусловлена и специфическим заболеванием плода. Это предположение основано на том, что частота аномалий развития
у детей при переношенной беременности
почти в 3 раза выше, чем при доношенной
беременности. При этом преобладают пороки развития центральной нервной системы (анэнцефалия, гидроцефалия, микроцефалия), болезнь Дауна, а также поликистоз
почек. На этом фоне снижается интенсивность процесса синтеза эстрогенов, в котором активное участие принимает плод.
Клиническая картина переношенной
беременности выражена неярко, диагностика вызывает трудности. При истинном
перенашивании беременности (более 41
недели) часто наблюдается отсутствие нарастания массы тела беременной или ее
снижение более чем на 1 кг; уменьшение
окружности живота на 5-10 см, что обычно
связано с уменьшением количества околоплодных вод, снижение тургора кожи; реже
падение массы тела, обусловленное вторичной гипотрофией переношенного плода;
маловодие и зеленое окрашивание околоплодных вод, более высокое стояние дна
матки; выделение молока, а не молозива,
усиление или ослабление движений плода,
что указывает на гипоксию плода, вследствие нарушения маточно-плацентарного
кровообращения; изменение частоты, ритма и тембра сердечных тонов плода; незрелость или недостаточная зрелость шейки
матки; крупные размеры плода, увеличение плотности костей черепа, узость швов
и родничков.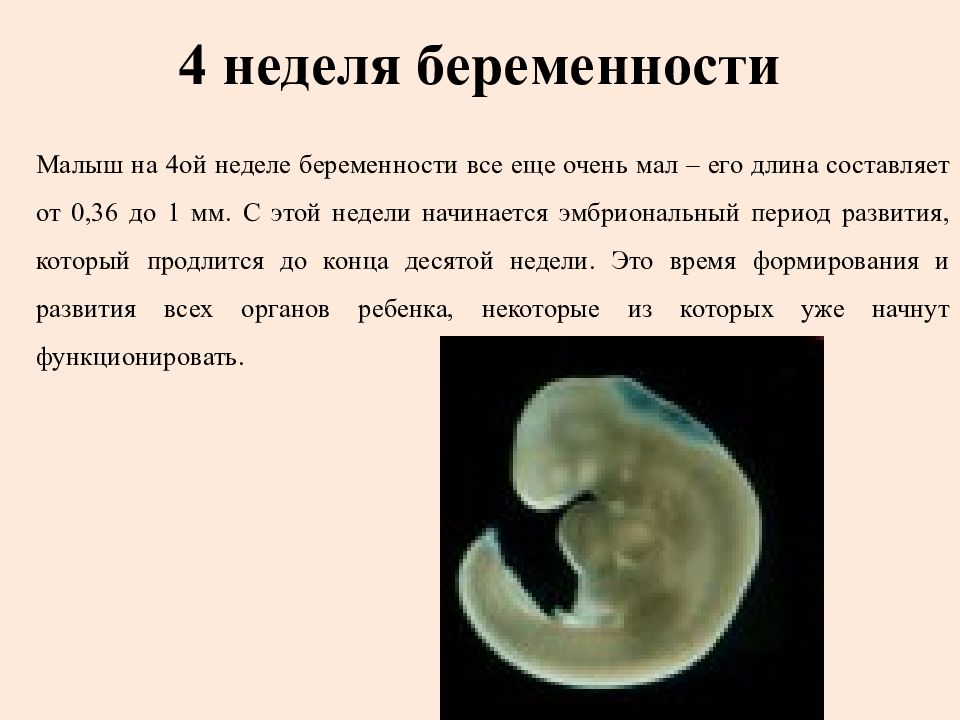
Течение родов при переношенной беременности характеризуется многочисленными осложнениями; преждевременным
или ранним излитием околоплодных вод,
аномалией родовой деятельности, затяжными родами, гипоксией плода и родовой травмой. Как правило, внутриутробная
гипоксия плода при перенашивании
проявляется с началом родовой деятельности или после преждевременного излития околоплодных
вод что связано с ухудшением маточно-плацентарного
кровообращения в связи
с функционально-морфологическими изменениями в плаценте. Гипоксии способствуют
пониженная функция надпочечников плода, чувствительность к
кислородной недостаточности во
время родов вследствие повышенной зрелости центральной нервной системы, пониженная способность головки к конфигурации, значительные размеры плода, частые
нарушения сократительной деятельности
матки; возбуждение или стимуляция родовой деятельности, частые оперативные вмешательства во время родов.
К характерным ультразвуковым признакам переношенной беременности, наряду
с данными, подтверждающими нарушение
состояния плода, относятся уменьшение
толщины плаценты, наличие петрификатов в плаценте, маловодие, снижение
интенсивности маточно-плацентарного и
фетоплацентарного кровотока по данным
допплерографии. Подтверждением нарушения состояния плода могут служить и
Подтверждением нарушения состояния плода могут служить и
данные КТГ. Наиболее точно установить
диагноз переношенной беременности возможно только при комплексном использовании различных методов диагностики, а
не с помощью какого-то одного метода.
В связи с более частыми осложнениями в
родах отмечается и более высокая частота
оперативного родоразрешения с применением акушерских щипцов, вакуум-экстракции или путем кесарева сечения. В послеродовом периоде при запоздалых родах
чаще возникают гипо- и атонические кровотечения, обусловленные сниженной сократительной активностью матки, а также
нарушением процессов отслойки плаценты.
Имеет место также и более высокая частота
послеродовых воспалительных осложнений. Наиболее
частыми среди них являются такие, как нагноение раны промежности, эндометрит,
тромбофлебит, мастит.
Пациенткам, входящим в группу высокого риска по перенашиванию беременности со стороны наблюдающих их врачей
должно быть уделено серьезное внимание.
Любая беременная должна иметь четкое
представление о сроке предстоящих своевременных родов. При сроке беременности
более 40 недель рекомендуется госпитализация в стационар, в котором имеются современные методы исследования для уточнения срока беременности и контроля за
состоянием плода.
В постнатальном периоде у переношенных детей отклонения от нормального
развития наблюдаются в 20-50 % случаев.
Асфиксия отмечается почти у 50 % новорожденных. У переношенных детей часто
наблюдается желтуха, гормональные кризы, неврологические нарушения, снижение
адаптационных способностей, инфекционное поражение кожи. Более высокая заболеваемость переношенных новорожденных
объясняется снижением их иммунологической защиты.
Поделиться в соц.сетях
ИНСУЛЬТ И БЕРЕМЕННОСТЬ: ОСНОВНЫЕ ФАКТОРЫ РИСКА | Тайтубаева
1. Бакунц Г. О. Эндогенные факторы церебрального инсульта. М.: ГЭОТАР-Медиа, 2011, 360 с.
Бакунц Г. О. Эндогенные факторы церебрального инсульта. М.: ГЭОТАР-Медиа, 2011, 360 с.
2. Davie CA, O’Brien P. Stroke and pregnancy. J Neurol Neurosurg Psychiatry. 2008; 79 (3): 240–245. DOI: 10.1136/jnnp.2007.116939
3. James AH, Bushnell CD, Jamison MG, Myers ER. Incidence and risk factors for stroke in pregnancy and the puerperium. Obstet Gynecol. 2005; 106 (3): 509–516. DOI: 10.1097/01.AOG.0000172428.78411.b0
4. Scott CA, Bewley S, Rudd A, Spark P, Kurinczuk JJ, Brocklehurst P, Knight M. Incidence, risk factors, management, and outcomes of stroke in pregnancy. Obstet Gynecol. 2012 Aug;120 (2 Pt 1):318–24. DOI: 10.1097/AOG.0b013e31825f287c
5. Tang C-H, Wu C-S, Lee T-H, Hung S-T, Yang C-YC, Lee C-H, Chu P-H. Preeclampsia-eclampsia and the risk of stroke among peripartum in Taiwan. Stroke. 2009 Apr;40 (4):1162–8. DOI: 10.1161/STROKEAHA.108.540880
Preeclampsia-eclampsia and the risk of stroke among peripartum in Taiwan. Stroke. 2009 Apr;40 (4):1162–8. DOI: 10.1161/STROKEAHA.108.540880
6. Fernandes SM, Arendt KW, Landzberg MJ, Economy KE, Khairy P. Pregnant women with congenital heart disease: cardiac, anesthetic and obstetrical implications. Expert Rev Cardiovasc Ther. 2010 Mar;8 (3):439–48. DOI: 10.1586/erc.09.179
7. Kuklina E, Callaghan W. Chronic heart disease and severe obstetric morbidity among hospitalisations for pregnancy in the USA: 1995–2006. BJOG. 2011 Feb;118 (3):345–52. DOI: 10.1111/j.1471–0528.2010.02743.x.
8. Kuklina EV, Ayala C, Callaghan WM. Hypertensive disorders and severe obstetric morbidity in the United States. Obstet Gynecol. 2009 Jun;113 (6):1299–306. DOI: 10.1097/AOG.0b013e-3181a45b25
9. Albrecht SS, Kuklina EV, Bansil P, Jamieson DJ, Whiteman MK, Kourtis AP, et al. Diabetes trends among delivery hospitalizations in the US, 1994 –2004. Diabetes Care. 2010 Apr;33 (4):768–73. DOI: 10.2337/dc09–1801
Albrecht SS, Kuklina EV, Bansil P, Jamieson DJ, Whiteman MK, Kourtis AP, et al. Diabetes trends among delivery hospitalizations in the US, 1994 –2004. Diabetes Care. 2010 Apr;33 (4):768–73. DOI: 10.2337/dc09–1801
10. Callaghan WM, Kuklina EV, Berg CJ. Trends in postpartum hemorrhage: United States, 1994 –2006. Am J Obstet Gynecol. 2010 Apr;202 (4):353.e1–6. DOI: 10.1016/j.ajog.2010.01.011
11. Ogden CL, Carroll MD, Curtin LR, McDowell MA, Tabak CJ, Flegal KM. Prevalence of overweight and obesity in the United States, 1999–2004. J Am Med Assoc. 2006; 295 (13): 1549–1555. DOI: 10.1001/jama.295.13.1549
12. Heron M, Sutton PD, Xu J, Ventura SJ, Strobino DM, Guyer B. Annual summary of vital statistics: 2007. Pediatrics. 2010 Jan;125 (1):4–15. DOI: 10.1542/peds. 2009–2416
2009–2416
13. Mehdi AA, Uthman I, Khamashta M. Antiphospholipid syndrome: pathogenesis and a window of treatment oppurtunities in the future. Eur J Clin Invest. 2010 May;40 (5):451–64. DOI: 10.1111/j.1365–2362.2010.02281.x.
14. Berthet K, Lavergne T, Cohen A, Guize L, Bousser M, Le Heuzey JY, Amarenco P. Significant association of atrial vulnerability with atrial septal abnormalities in young patients with ischemic stroke of unknown cause. Stroke. 2000; 31 (2): 398–403. DOI:10.1161/01.str.31.2.398
15. Lalouschek W, Schillinger M, Hsieh K, Endler G, Tentschert S, Lang W, et al. Matched case-control study on factor V Leiden and the prothrombin G20210A mutation in patients with ischemic stroke/transient ischemic attack up to the age of 60 years. Stroke.2005; 36 (7): 1405–1409. DOI: 10.1161/01. str.0000170635.45745.b8
DOI: 10.1161/01. str.0000170635.45745.b8
16. Ng KW, Loh PK, Sharma VK. Role of investigating thrombophilic disorders in young stroke. Stroke Res Treat. 2011 Feb 8;2011:670138. DOI: 10.4061/2011/670138
17. Scolnoki Z, Somogyvari F, Kondacs A, Szabo M, Fodor L. Evalution of the rioles of the Leiden V mutation and ACE I/D polymorphism in subtypes of ishaemic stroke. J Neurol. 2001; 248 (9): 756–761. DOI:10.1007/s004150170090
18. Soriano D, Carp H, Seidman DS, Schiff E, Langevitz P, Mashiach S, Dilitzky M. Management and outcome of pregnancy in women with thrombophylic disorders and past cerebrovascular events. Acta Obstet Gynecol Scand. 2002 Mar;81 (3):204–7. DOI:10.1034/j.1600–0412.2002.810303.x
19. Beal CC, Faucher MA. Stroke and pregnancy: an integrative review with implications for neuroscience nurses. J Neurosci Nurs. 2015 Apr;47 (2):76–84; quiz E1. DOI: 10.1097/JNN.0000000000000119.
Beal CC, Faucher MA. Stroke and pregnancy: an integrative review with implications for neuroscience nurses. J Neurosci Nurs. 2015 Apr;47 (2):76–84; quiz E1. DOI: 10.1097/JNN.0000000000000119.
20. Lu Ban, Sprigg N, Sultan A, Nelson-Piercy C, Bath P, Ludvigsson J, et al. Incidence of First Stroke in Pregnant and Nonpregnant Women of Childbearing Age: A Population-Based Cohort Study From England. J Am Heart Assoc. 2017 Apr 21;6 (4). pii: e004601. DOI: 10.1161/JAHA.116.004601
21. Акиньшина С. В., Макацария А. Д., Бицадзе В. О. Значение оценки системы гемостаза для определения тактики ведения беременности у пациенток с ишемическим инсультом в анамнезе. Акушерство. Гинекология. Репродукция. 2014;8 (1):15–25.
22. Girot M. Smoking and stroke. Presse Med. 2009; 38 (7–8): 1120–1125.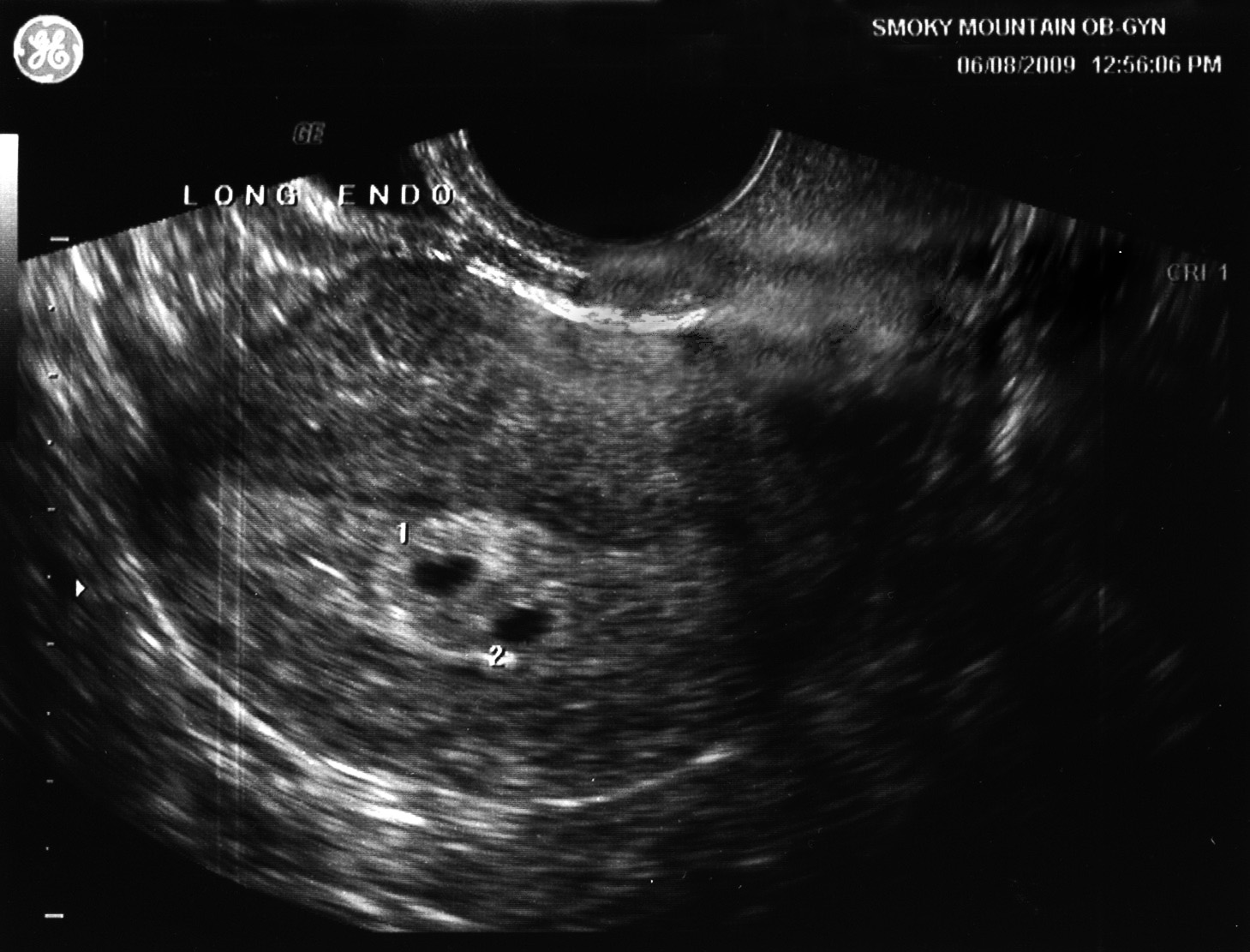 DOI: 10.1016/j.lpm.2008.12.018
DOI: 10.1016/j.lpm.2008.12.018
23. Kersten I, Lange A, Peter Haas J, Fusch C, Lode H, Hoffmann W, Thyrian J. Chronic diseases in pregnant women: prevalence and birth outcomes based on the SNiP-study. BMC Pregnancy Childbirth. 2014 Feb 19;14:75. DOI: 10.1186/1471–2393–14–75
24. Айламазян Э. К., Кулаков В. И., Радзинский В. Е., Савельева Г. М. Акушерство. Национальное руководство. М.: ГЕОТАР-Медиа, 2009, 763 с.
25. Wiebers D. Ischemic cerebrovascular complications of pregnancy. Arch Neurol. 1985; 42 (11): 170–178. DOI:10.1001/archneur.1985.04060100092030
26. Субботовская А. И., Цветовская Г. А., Слепухина А. А., Лифшиц Г. И. Полиморфизм гена ингибитора активатора плазминогена в оценке риска развития тромбозов различной локализации (пилотное исследование). Российский кардиологический журнал. 2015; 10 (126): 50–53. DOI: 10.15829/1560–4071–2015–10–50–53
Российский кардиологический журнал. 2015; 10 (126): 50–53. DOI: 10.15829/1560–4071–2015–10–50–53
27. Green D. Thrombophilia and stroke. Top Stroke Rehabil. 2003; 10 (3): 21–33. DOI: 10.1310/L9KD-N5N8–69X0–08QK
28. de Lau LM, Leebeek FW, de Maat MP, Koudstaal PJ, Dippel DW. Screening for coagulation disorders in patients with ischemic stroke. Expert Rev Neurother. 2010 Aug;10 (8):1321–9. DOI: 10.1586/ern.10.104
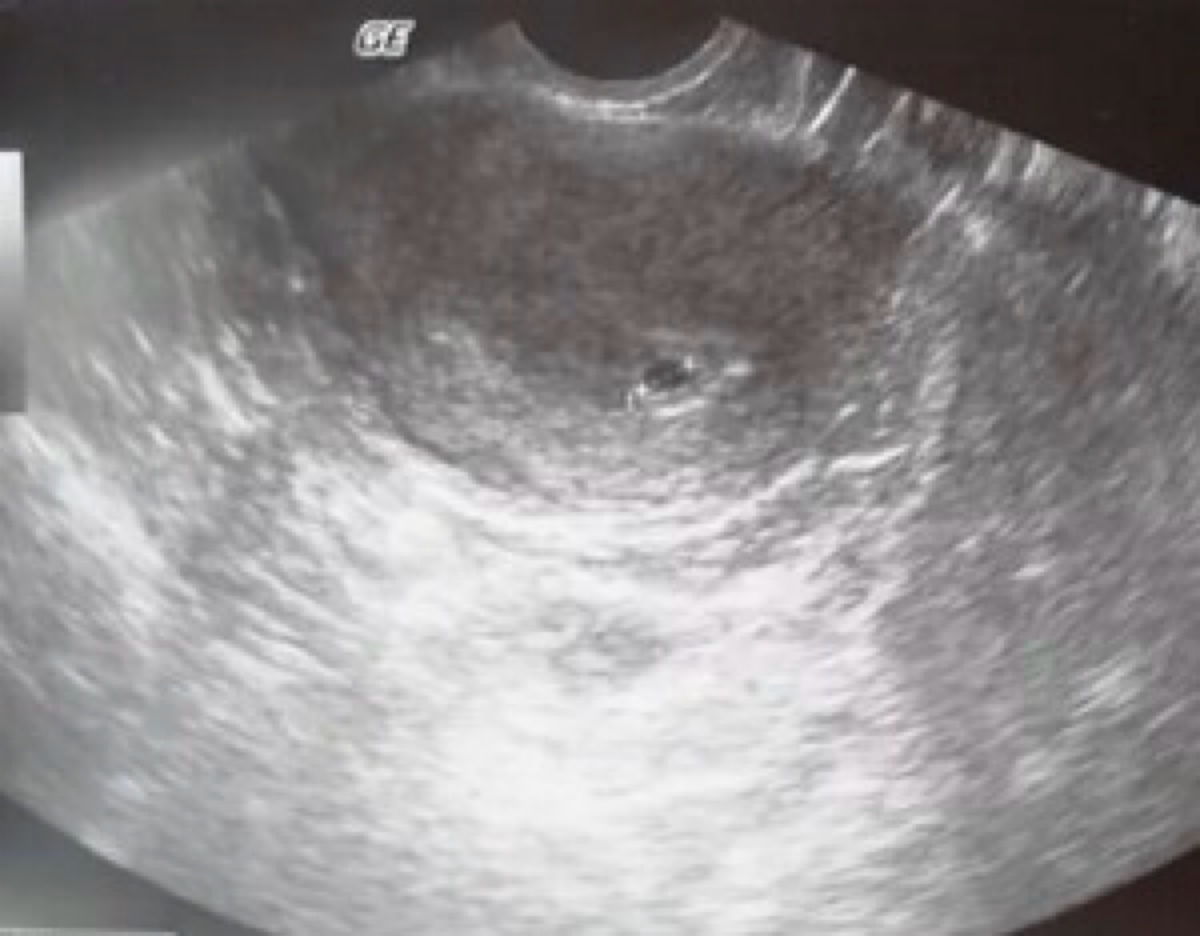
4 неделя беременности что происходит с плодом
На четвёртой неделе происходит один из критических этапов беременности − имплантация эмбриона. Это могло случиться и раньше, всё зависит от индивидуальных особенностей организма женщины. Вообразите, что ваш будущий малыш сейчас размером с маковое зёрнышко!
Развитие плода на четвёртой акушерской неделе
- Тело эмбриона состоит из эктодермы, мезодермы и эндодермы.
 Это так называемые зародышевые листки. Из эктодермы образуются волосы и ногти, зубы, кожа, а также нервная система. Скелетные мышцы, сосуды, кровь, половые железы и внутренние органы формируются благодаря мезодерме. Внутренний зародышевый листок отвечает за формирование пищеварительного тракта, лёгких, поджелудочной железы и печени.
Это так называемые зародышевые листки. Из эктодермы образуются волосы и ногти, зубы, кожа, а также нервная система. Скелетные мышцы, сосуды, кровь, половые железы и внутренние органы формируются благодаря мезодерме. Внутренний зародышевый листок отвечает за формирование пищеварительного тракта, лёгких, поджелудочной железы и печени. - У ребёнка образуются и внешние органы, которые создают условия для его роста и развития. Одним из них является хорион, который в дальнейшем превратится в плаценту. Именно она обеспечит плод всеми необходимыми питательными веществами. Амнион модифицируется в околоплодный пузырь, который заполнен амниотической жидкостью и на протяжении всей беременности отвечает за защиту маленького организма. А желточный мешок будет отвечать за кроветворение первые 7-8 недель беременности.
Какие еще изменения происходят в теле матери?
- Во время имплантации эмбриона в слизистую оболочку матки в организм выделяются вещества, снижающие иммунитет матери, чтобы предотвратить выработку большого количества лейкоцитов.

- При здоровой беременности выделения из половых органов женщины белые или прозрачные, часто имеют кислый запах. Количество секретов может увеличиться, что считается нормальным, с учётом гормональной перестройки.
- Также не исключено появление мажущих кровянистых выделений. Это так называемое имплантационное кровотечение. Если выделения скудные и краткие, то волноваться не стоит.
Какие изменения наблюдаются у женщины на четвёртой неделе?
- А вот сейчас уже могут дать о себе знать первые признаки беременности в виде сонливости, усталости и скачков настроения. Более заметными становятся изменения молочных желёз, их нагрубание и повышенная чувствительность, могут беспокоить тошнота, рвота и головокружение. Ранний токсикоз — распространённое проявление беременности, хотя и необязательное.
- Не переживайте, если начнут беспокоить проблемы с кишечником − запоры и газообразование, это достаточно частое явление. Профилактикой многих проблем со стороны желудочно-кишечного тракта станет правильное питание и сбалансированный рацион.

- Избавьте себя от негативных эмоций и тяжёлых физических нагрузок, проводите больше времени на свежем воздухе, полноценно отдыхайте и высыпайтесь.
- Не поднимайте тяжести, откажитесь от опасных и утомительных занятий спортом.
Если женщину беспокоят боли внизу живота, то это может указывать на проблемы в развитии плода или на риск прерывания беременности. Поторопитесь обратиться к вашему лечащему врачу.
Если в это время не приходят месячные, большинство женщин прибегают к тестам на беременность, чтобы узнать о своем положении. Результат окажется положительным, если в моче обнаружится хорионический гонадотропин (ХГЧ), продуцируемый хорионом. Чтобы избежать ошибок во время прохождения теста, изучите инструкцию по его применению.
Сейчас внутри вас происходит формирование маленького человека, вашего ребёнка. Настройтесь на долгий, но необыкновенно приятный трепетный путь самого желанного периода в жизни женщины − беременности.
Это время полного слияния на физическом и эмоциональном уровне мамы и ребёнка.
Влияние сексуальной жизни женщины на беременность
Беременность — это волшебная пора в жизни каждой женщины. В организме с каждым мгновением происходят ощутимые изменения, которые полностью меняют отношение будущей мамы к жизни и окружающим. При наступлении беременности в организме женщины происходят сильнейшие гормональные изменения. Перестройка организма часто способствует усилению сексуального влечения, провоцирует в женщине желание ласк и нежностей, это абсолютно нормальное явление, ведь в этот период происходит расширение и рост матки, клитор также увеличивается, увеличивается и приток крови к органам малого таза. Соответственно желание женщин к половому акту во время беременности усиливается. Секс в пору беременности может быть весьма продуктивным: многие женщины отмечают, что оргазм во время вынашивания ребенка становится более ярким и сильным, а у некоторых он и вовсе наступает впервые, но так же секс может привести и к плачевным последствия таким как угрожающий выкидыш. Мы решили разобраться с данной проблемой и понять причино следственную связь между половым актом (оргазмом) и беременностью.
Мы решили разобраться с данной проблемой и понять причино следственную связь между половым актом (оргазмом) и беременностью.
В приемном отделении КМКБ№4 в течение 6 мес. 2016 года проводилось исследование по выяснению причинно-следственной связи между угрозой прерывания беременности и половым актом.
Целью нашего исследования явилась оценка влияния полового акта на течение беременности.
Ввиду широкой распространенности диагноза: угрожающий выкидыш, самопроизвольный аборт, данная проблема на сегодняшний день заслуживает особого внимания. Причины угрозы выкидыша могут быть самые разнообразные. Согласно статистическим данным до 20% беременностей завершаются выкидышем.
Различают следующие причины прерывания беременности в ранние сроки:
1. Генетические дефекты у эмбриона, которые не совместимы с жизнью. Согласно статистике около 70% именно эта причина представляет угрозу выкидыша. Генетические расстройства не являются наследственными, а возникают в результате определенных мутаций в половых клетках мужчины и женщины вследствие действия экзогенных факторов (вирусы, алкоголь, лекарственные средства). Предупредить выкидыш, связанный с генетическими мутациями не представляется возможным, можно лишь заранее, до беременности, уменьшить риск возникновения генетических дефектов у плода, исключив мутагенные факторы.
Предупредить выкидыш, связанный с генетическими мутациями не представляется возможным, можно лишь заранее, до беременности, уменьшить риск возникновения генетических дефектов у плода, исключив мутагенные факторы.
2. Гормональные расстройства у женщины, связанные с недостаточной выработкой гормона прогестерона, необходимого для возникновения, поддержания и прогрессирования беременности. Предотвратить выкидыш, связанный с недостатком прогестерона возможно, если своевременно определить причинный фактор и устранить его. Также высокий уровень андрогенов в организме беременной может способствовать угрозе выкидыша, т.к. эти гормоны подавляют секрецию женских гормонов – прогестерона и эстрогена, необходимых для беременности. Дисбаланс гормонов надпочечников и щитовидной железы в организме беременной также способствуют угрозе выкидышу.
3. Резус-конфликт, возникающий в результате отторжения организмом резус-отрицательной женщины организм резус-положительного плода. При такой проблеме с целью предупреждения выкидыша часто назначают прогестерон.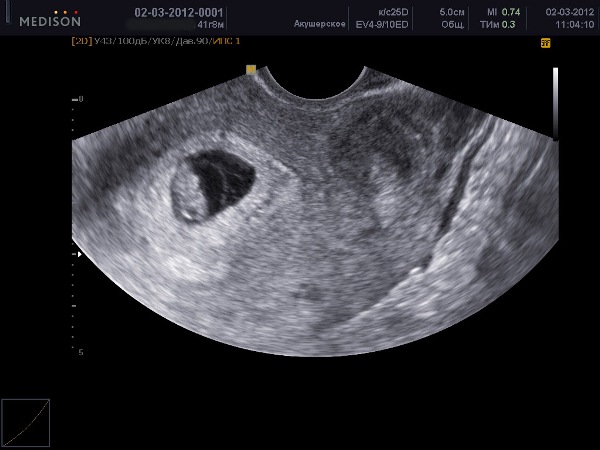
4. Инфекционные болезни у женщины, вызванные неспецифическими и специфическими инфекциями. К неспецифическим болезням относят – грипп, гепатиты, пневмонии, пиелонефриты, аппендицит и др. К специфическим инфекциям принадлежат – гонорея, хламидиоз, трихомониаз, токсоплазмоз, герпес — и цитомегаловирусная инфекции. Учитывая высокий риск выкидыша вследствие инфекционных причин, рекомендуется до наступления беременности обследоваться и при необходимости, пройти необходимый курс терапии, чтобы в последующем наступившая беременность протекала без осложнений.
5. Предшествующие аборты могут быть причиной выкидыша, поскольку аборт – это манипуляция, которая является стрессовой для организма женщины и нарушает работу ее половых органов.
6. Прием лекарственных препаратов и трав могут вызвать угрозу выкидыша.
7. Психо-эмоциональные расстройства.
8. Ведение неправильного образа жизни, которое заключается в приеме наркотических веществ, спиртных напитков, в том числе курение и прием кофеин содержащих напитков.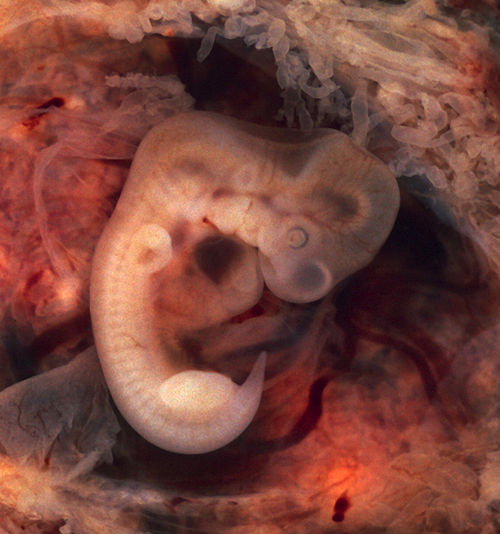
Угрозе выкидыша также способствуют физически тяжелые нагрузки, падения, удары в живот.
Причинными факторами угрозы выкидыша в поздние сроки беременности, кроме вышеописанных, могут также являться:
нарушения свертываемости крови,
патология плаценты – отслойка либо предлежание,
преэклампсия и эклампсия – повышение артериального давления, нарушение функции почек, что сопровождается потерей белка с мочой и появлением отеков,
многоводие,
наличие истмико-цервикальной недостаточности, которая возникает после предшествующих травматичных родов, абортов, операций на шейке матки.
Учитывая огромное количество причин, которые способствуют возникновению угрозы выкидыша, как в ранние, так и в поздние сроки беременности, мы решили проанализировать одну из причин выкидыша это половой акт. При половом акте вырабатывается гормон окситоцин и мы рассмотрим в нашем исследовании влияние данного гормона на женскую половую систему.
Окситоцин оказывает стимулирующее действие на гладкую мускулатуру матки, повышает сократительную активность и, в меньшей степени, тонус миометрия. В малых концентрациях окситоцин увеличивает частоту и амплитуду сокращений матки, в больших концентрациях способствует повышению тонуса матки, учащению и усилению её сокращений (вплоть до тетанических сокращений или развития тонической контрактуры матки). Окситоцин вызывает чувство удовлетворения, снижения тревоги и чувство спокойствия рядом с партнером. Многие исследования доказали связь окситоцина в человеческих отношениях, повышении доверия и уменьшения страха. Это позволило предположить, что окситоцин может влиять на области мозга, ответственные за поведение, страх и тревогу.
Чтобы развеять сомнения будущих мам, литературные данные свидетельствуют: оргазм полезен будущему ребенку. Так, во время оргазма происходит сокращение стенок матки, а это приводит к усилению кровотока, также усиливается циркуляция крови в плаценте. Таким образом, плод обеспечивается большим количеством питательных веществ и кислородом, усиливается обмен веществ. Помимо этого, гормоны удовольствия — эндорфины и энкефалины, которые вырабатываются в организме на пике удовольствия, — также положительно сказываются как на маме, так и на малыше. Еще одним фактором в пользу оргазма при беременности является то, что сокращение мускулатуры матки во время оргазма становится тренировочным моментом родовой деятельности.
Помимо этого, гормоны удовольствия — эндорфины и энкефалины, которые вырабатываются в организме на пике удовольствия, — также положительно сказываются как на маме, так и на малыше. Еще одним фактором в пользу оргазма при беременности является то, что сокращение мускулатуры матки во время оргазма становится тренировочным моментом родовой деятельности.
Однако чрезмерная сексуальная активность не всегда может быть полезной. Неблагоприятно может сказаться оргазм, если есть угроза прерывания беременности — в этом случае придется быть максимально осторожной и лучше не жить половой жизни до купирования угрозы. Также следует отказаться от секса за 2-3 недели до предполагаемой даты родов — в этот период оргазм может вызвать схватки. А вот если срок родов уже подошел, а малыш все никак не желает показаться маме с папой на глаза, оргазм может оказать хорошую услугу и стать приятным началом родового процесса за счет сокращения матки с помощью окситоцина который вырабатывается при оргазме, а так же воздействием эякулята на шейку матки, т.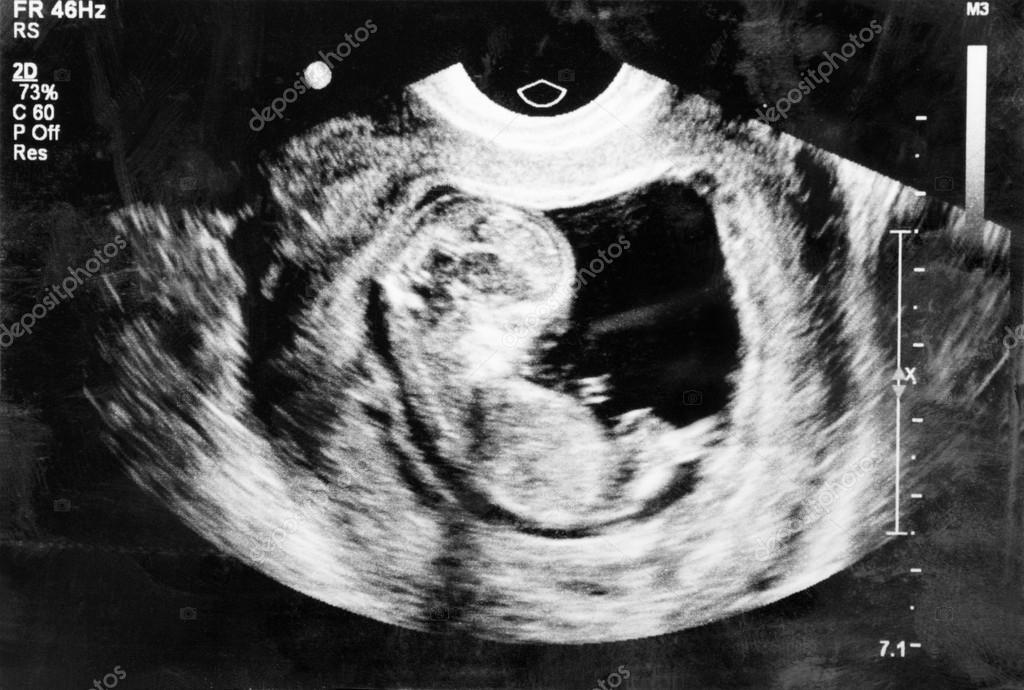 к. в эякуляте имеются простагландины которые способствуют подготовке к родам.
к. в эякуляте имеются простагландины которые способствуют подготовке к родам.
Одним из главных факторов половой жизни при беременности является контроль инфекций передающиеся половым путем.
В приемном отделении КГБУЗ «КМКБ№4» нами проведен анализ обращений 200 пациенток поступивших по экстренным показаниям с жалобами на острые боли внизу живота, кровянистые выделения из половых путей, отметим что данная группа выявлена путем опроса при сборе анамнеза. Путем анкетирования пациенток, выяснено: что у 80%(160) женщин жалобы появились на фоне полного благополучия, у всех пациенток беременность раннего срока до 12 недель. 10% (20) женщин жалобы появились после активной физической нагрузки, так же у всех пациенток беременность раннего срока до 12 недель. 6% (12 чел) женщин жалобы появились после пережитого стресса. 4% (8) женщин отмечали тянущие боли внизу живота, сукровичные выделения из половых путей, после полового акта отмечается усиление болей и кровянистых выделений с данными жалобами пациентки поступили в стационар. Всем пациенткам задавался вопрос: был ли у них половой акт при данной беременности — 90% ответили «Да», 10% ответили «Нет». Пациенткам задан следующий вопрос, были ли какие то боли или кровянистые выделения после полового акта? 98% ответили что не было, 2% что появились незначительные тянущие боли внизу живота. Из двухсот пациенток 150 госпитализировано в стационар, 50 направлено в дневной стационар.
Всем пациенткам задавался вопрос: был ли у них половой акт при данной беременности — 90% ответили «Да», 10% ответили «Нет». Пациенткам задан следующий вопрос, были ли какие то боли или кровянистые выделения после полового акта? 98% ответили что не было, 2% что появились незначительные тянущие боли внизу живота. Из двухсот пациенток 150 госпитализировано в стационар, 50 направлено в дневной стационар.
Вывод: Активная сексуальная жизнь не влияет отрицательно на протекание беременности, а даже в некоторых аспектах влияет положительно на течение беременности и развитие плода, но при наличии противопоказаний с медицинской стороны половая жизнь категорически противопоказана при наличии признаков угрозы прерывания беременности.
Список литературы
1. Гинекология: национальное руководство /под ред. В.И. Кулакова, И.Б. Манухина, Г.М. Савельевой. – М.: ГЭОТАР Медиа, 2007. С.1072.
2. Акушерство. Национальное руководство — Айламазян Э.К., Кулаков В.И. и др. — 2009 год — 1200.
— 2009 год — 1200.
3. Беременность малого срока и ретрохориальная гематома: диагностика, лечение и прогнозы на современном этапе развития акушерства. Торчинов А.М., Умаханова М. М., Доронин Г.Л., Рон М.Г. //Молодой ученый. 2013. №4. С. 659-662.
4. Беременность высокого риска. Макацария А.Д. 2015.
5. Диагностический алгоритм при кровотечении в ранние сроки беременности. Вихарева О.Н.1,2, Тетруашвили Н.К., Воеводин С.М., Демидов В.Н., Шмаков Р.Г., Юсупов К.Ф.
6. Выкидыши в ранние сроки беременности: диагностика и тактика ведения. Адамян Л.В., Смольнова Т.Ю., Артымук Н.В.
Курбанисмаилов Р.Б., Кучугура О.А.
КГБУЗ «КМКБ №4», приемное отделение
Заболевания щитовидной железы и беременность | Бурумкулова
В своей практике как эндокринологи, так и акушеры-гинекологи часто встречаются с различными заболеваниями щитовидной железы (ЩЖ) у беременных, что представляет собой значительный клинический и научный интерес как для изучения патологии этих нарушений, так и в плане их лечения.
Как известно, беременность часто ведет к возникновению зоба. Увеличение размеров и объема ЩЖ во время беременности наблюдается вследствие как более интенсивного кровоснабжения ткани ЩЖ, так и увеличения массы ткани ЩЖ. Стимулировать функцию ЩЖ во время беременности могут 3 фактора: возрастание степени связывания тиреоидных гормонов (ТГ) с белками крови, повышение уровня хорионического гонадотропина (ХГ) в крови беременных и недостаточное снабжение ЩЖ йодом в связи с повышенной экскрецией йода с мочой во время беременности (см. рисунок).
Возрастание связывания ТГ с белками крови. Более 99% циркулирующих в крови ТГ связано с белками плазмы: тироксинсвязывающим глобулином (ТСГ), тироксинсвязывающим преальбуми- ном и альбумином. Относительное распределение величины связывания ТГ с различными связывающими белками напрямую зависит от степени их сродства и концентрации. 80% ТГ связано с ТСГ. Связанная и неактивная фракции ТГ находятся в равновесии со «свободной» несвязанной фракцией, которая представляет собой лишь небольшую долю всех циркулирующих ТГ: 0,03—0,04% для свободного тироксина (свТ4) и 0,3—0,5% для свободного трийодтиронина (свТ3).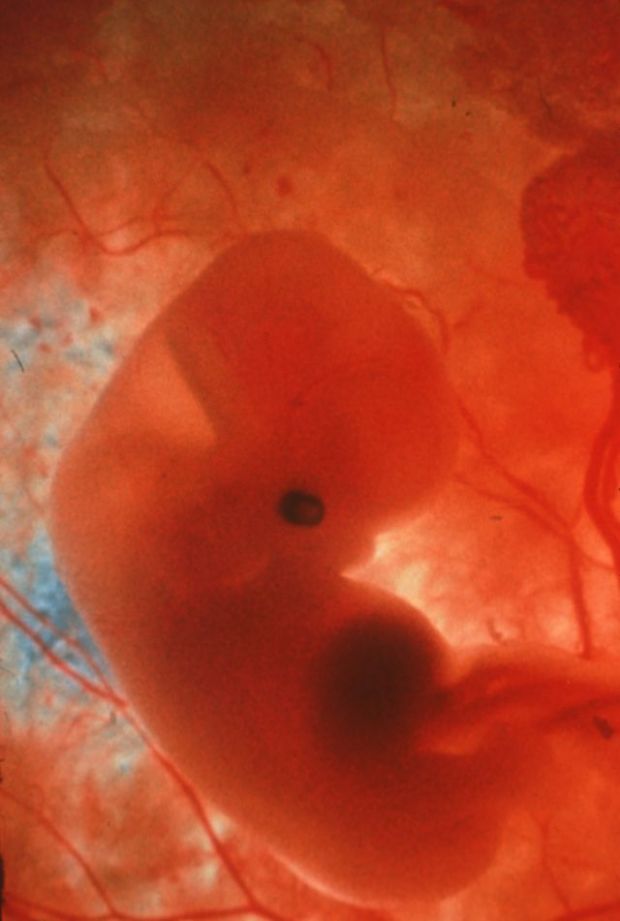 Однако именно эта фракция обеспечивает всю метаболическую и биологическую активность ТГ.
Однако именно эта фракция обеспечивает всю метаболическую и биологическую активность ТГ.
При беременности, уже через несколько недель после зачатия сывороточный уровень ТСГ прогрессивно повышается в результате стимуляции значительным количеством эстрогенов, вырабатываемых плацентой. Затем уровень ТСГ достигает плато, которое поддерживается до момента родов. И, напротив, уровень 2 других циркулирующих связывающих белков имеет тенденцию к снижению, главным образом в результате пассивного
Схема стимуляции ЩЖ при беременности
разведения вследствие увеличенного сосудистого пула (кровяного депо).
Результатом повышения при беременности продукции ТСГ является повышение общего уровня ТГ. Уровни общих Т4 (обТ4) и Т3 (обТ3) -значительно повышаются в течение первой половины беременности и достигают плато к 20-й неделе, оставаясь в дальнейшем на том же уровне. Транзи- торное снижение количества свТ4 и свТз по принципу обратной связи стимулирует высвобождение тиреотропного гормона (ТТГ) и восстановление гомеостаза уровня свободных форм ТГ.
Адекватное поддержание тиреоидного гомеостаза нарушено примерно у 1/3 беременных женщин, что приводит к развитию состояния относительной гипотироксинемии.
Стимуляция функции ЩЖ во время беременности ХГ. ХГ секретируется плацентой только у приматов. Он вырабатывается в больших количествах синцитиотрофобластом плаценты, особенно в первой четверти беременности. Важнейшая функция ХГ — стимуляция стероидогенеза сначала в желтом теле, затем в плаценте.
Значение ХГ для стимуляции ЩЖ женщин во время беременности не до конца изучено. Известно, что существует корреляция между подавлением секреции ТТГ и повышением концентрации ХГ, а также между уровнем ХГ и уровнем свТ4. ХГ способен оказывать прямое стимулирующее действие на ЩЖ матери (причем это влияние наиболее выражено в конце I триместра беременности) благодаря молекулярному сходству ХГ с ТТГ. Действуя на ранних сроках беременности как слабый ’’аналог” ТТГ, ХГ ответствен за небольшое повышение сывороточных уровней свТ4 и свТ3 и как следствие за снижение сывороточного уровня ТТГ. У подавляющего большинства здоровых беременных сти- муляторный эффект ХГ на ЩЖ является коротким и незначительным. Однако у 1—2% всех беременных во время I триместра беременности отмечается снижение концентрации ТТГ и повышение уровня свТ3, что сопровождается клиникой тиреотоксикоза. Этот синдром получил название ’’гестационный транзиторный тиреотоксикоз” (ГТТ).
Возможными причинами повышения уровня ХГ и развития ГТТ могут быть следующие: 1) несбалансированная продукция ХГ вследствие тран- зиторной суперэкспрессии гена, кодирующего Р-субъединицу ХГ; 2) изменения в степени гликозилирования молекулы ХГ, что в свою очередь приводит к удлинению периода его полувыведения; 3) увеличение массы синцитиальных клеток трофобласта плаценты у некоторых женщин (например, при многоплодной беременности). При многоплодной беременности концентрация ХГ возрастает пропорционально числу плацент.
ГТТ нередко сопровождается неукротимой рвотой беременных (hyperemesis gravidatum), что затрудняет его диагностику из-за того, что на ранних сроках беременности в принципе характерны тошнота и рвота. Это состояние обычно носит транзиторный характер и разрешается ко II триместру беременности. Диагноз ГТТ ставят на основании повышенного уровня ХГ, незначительно подавленной концентрации ТТГ, увеличения сывороточных уровней свТ4 и свТ3 до показателей, характерных для гипертиреоза. Лечение тиреостатиками ГТТ не показано; при выраженных клинических симптомах достаточно только короткого курса р-адреноб- локаторов.
Таким образом, клиницистам важно знать, что симптоматика тиреотоксикоза при беременности имеет специфические отличия и может являться следствием не только аутоиммунного процесса в ЩЖ, но и гормональных изменений, присущих собственно беременности.
Понижение доступности йода при одновременном повышении потребности в нем при беременности. Повышение потребности в йоде во время беременности связано с двумя факторами. С одной стороны, при беременности наблюдается дополнительная потеря йода из организма матери за счет усиленного почечного клиренса йодида, с другой — потеря йодида во второй половине беременности усиливается из-за того, что часть материнского пула неорганического йодида потребляется фето- плацентарным комплексом и идет на синтез ТГ ЩЖ плода.
Для женщин, проживающих в странах с достаточным уровнем потребления йода (таких, как Япония, США или Скандинавия), потеря йода во время беременности не имеет существенного значения, поскольку суточное потребление йода составляет больше 150—200 мкг/сут и остается удовлетворительном в течение всей беременности.
В то же время в регионах с умеренной и тяжелой степенью йодного дефицита в биосфере, к которым относится подавляющая часть территории России, пониженное потребление йода (менее 100 мкг/сут) является довольно жестким фактором стимуляции ЩЖ во время беременности.
Риск развития заболевания ЩЖ во время беременности выше у женщин с наличием в анамнезе зоба (диффузного или узлового), причем количество и размер узлов могут увеличиваться во время беременности. Повторная беременность приводит к дальнейшему увеличению размеров ЩЖ и усилению узлообразования.
В 1989 г. D. Glinoer и соавт. предложили гипотезу, согласно которой усиленная тиреоидная стимуляция во время беременности может вести к образованию диффузного нетоксического зоба (ДНЗ), а беременность представляет собой один из факторов, вызывающих патологические изменения в ЩЖ.
В клинической практике для выявления повышенной тиреоидной стимуляции во время беременности было предложено использовать следующие биохимические показатели.
— Наличие относительной гипотироксинемии, наблюдаемой примерно у 1/3 всех беременных. Для ее диагностики рекомендуются определенные отношения Т4/ТСГ.
— Увеличение секреции Т3, проявляющееся в повышении отношения Т3/Т4 более 0,025 и отражающее стимуляцию ЩЖ в условиях йодного дефицита.
— Изменение концентрации ТТГ в крови. После начальной фазы подавления уровня ТТГ вследствие высокой секреции ХГ в конце I триместра беременности уровень ТТГ прогрессивно повышается и его концентрация к моменту родов удваивается по отношению к исходной. Повышение уровня ТТГ обычно остается в пределах нормы (<4 мЕД/л).
— Изменение концентрации тиреоглобулина (Тг) в сыворотке крови. Сывороточный уровень Тг представляет собой чувствительный индикатор стимуляции ЩЖ, который часто повышается во время беременности : его увеличение наблюдается уже в I триместре, однако наиболее явно выражено в III триместре и к моменту родов. К моменту родов 60% беременных имеют повышенный уровень Тг в крови.
Увеличение концентрации Тг коррелирует с другими показателями тиреоидной стимуляции, такими как небольшое повышение уровня ТТГ и увеличение отношения Т3/Т4 более 0,025. Наличие кореляции между уровнем Тг и объемом ЩЖ (по данным ультразвукового исследования — УЗИ подтверждает, что уровень Тг в крови представляет собой достаточно надежный биохимический маркер зобогенного действия беременности.
Недостаточное потребление йода во время беременности оказывает отрицательное влияние на ЩЖ плода и в дальнейшем на интеллектуальное и физическое развитие ребенка. Как известно, ЩЖ плода приобретает способность концентрировать йод и синтезировать йодтиронины на 10—12-й неделе внутриутробного развития. Средние показатели концентрации свТ4, обТ4 и ТСГ достигают уровня, характерного для взрослых, примерно на 36-й неделе беременности.
Вопрос о проницаемости плаценты для ТГ длительное время остается дискуссионным. В настоящее время предполагается, что ЩЖ матери и плода регулируются автономно, однако не независимо друг от друга. По-видимому, трансплацентарный переход ТГ из организма матери к плоду наблюдается только на ранней стадии внутриутробного развития.
Кроме того, активность ЩЖ плода полностью зависит от поступления йода из материнского организма. В результате как недостаточного поступления йода в организм матери, так и низкого собственного интратиреоидного запаса йода происходит стимуляция ЩЖ плода, что находит отражение в значительном повышении (по сравнению с аналогичными показателями матери) уровней неонатального ТТГ и Тг, а также развитии зоба у плода. Развитие гипотиреоза во внутриутробном и неонатальном периодах может привести к необратимому снижению умственного развития ребенка вплоть до эндемического кретинизма.
Для лечения ДНЗ при беременности в регионах с недостаточным потреблением йода целесообразно рекомендовать прием йода из расчета 150—250 мкг/сут. Для этого можно использовать имеющийся в аптечной сети препарат «Антиструмин» (1000 мкг калия йодида в 1 таблетке) по 1 таблетке 1—2 раза в неделю.
Другим препаратом йода являются таблетки ’’Калия йодид-200″, выпускаемые фирмой «Бер- лин-Хеми». Их надо принимать ежедневно. Альтернативой могут служить импортные поливитамины, содержащие суточную дозу йода (150 мкг). Как правило, этих назначений будет достаточно, чтобы предотвратить дальнейший рост зоба и даже достигнуть уменьшения его объема.
При наличии большого зоба до беременности или при его быстром росте в начале беременности оправдано назначение комбинации йода и тиреоидных гормонов: либо препарат «Тиреокомб», содержащий 70 мкг Т4, 10 мкг Т3 и 150 мкг йода, либо 50—100 мкг Т4 ежедневно и дополнительно 1 таблетку антиструмина 2—3 раза в неделю. Это позволяет быстро и эффективно восстановить нормальную функцию ЩЖ матери и предупредить зобогенный эффект беременности.
Развитие гипертиреоза во время беременности встречается относительно редко и наблюдается у 0,05—3% беременных женщин. В большинстве случаев его причиной является диффузный токсический зоб (ДТЗ), в то время как токсическая аденома или многоузловой токсический зоб встречаются гораздо реже. обТ4 и обТ3, что не отражает истинного функционального состояния ЩЖ.
Для лечения ДТЗ у беременных во всех странах предпочтение отдается тиреостатическим препаратам (мерказолил, метимазол, пропилтиоурацил). Хирургическое лечение рекомендуется только в исключительных случаях, таких как выраженные побочные эффекты, зоб очень большого размера, подозрение на малигнизацию или необходимость использовать высокие дозы тиреостатиков для поддержания эутиреоза у матери. Оптимальным сроком для проведения субтотальной резекции ЩЖ считается II триместр беременности. Назна-‘ чение йодидов во время беременности противопоказано из-за риска развития гипотиреоза у плода и — зоба вследствие эффекта Вольфа—Чайкова.
Каких же принципов следует придерживаться при лечении беременной с ДТЗ?
- Выбор конкретного тиреостатика определяется как личным опытом врача, так и доступностью того или иного препарата. В нашей стране для лечения ДТЗ на фоне беременности чаще применяют мерказолил (1 -метил-2-меркаптоимидазол) или его аналоги (метимазол, тиамазол). За рубежом в аналогичной ситуации предпочтение отдается пропилтиоурацилу (6-пропил-2-тиоурацил). В настоящее время в России зарегистрирован и стал доступен препарат этой группы под названием «Пропи- цил» (фирма «Кали-Хеми).
Частота побочных эффектов терапии одинакова для пропилтиоурацила и мерказолила. Оба препарата проникают через плаценту, и чрезмерные их дозы могут вызвать развитие гипотиреоза и зоба во внутриутробном и неонатальном периодах.
Назначение пропилтиоурацила при беременности тем не менее имеет ряд преимуществ. Во-первых, кинетика пропилтиоурацила не меняется при беременности, во-вторых, период полувыведения пропилтиоурацила из крови не зависит от наличия печеночной или почечной недостаточности, в- третьих, пропилтиоурацил в большей степени по сравнению с мерказолилом связывается с белками и обладает ограниченной липофильностью, что затрудняет его проникновение через биологические мембраны, такие как плацента и эпителий молочной железы.
- Клиническое улучшение при лечении тиона- мидами проявляется уже к концу 1-й недели терапии, а эутиреоз достигается через 4—6 нед. В результате хорошо известного иммуносупрессивного действия беременности, проявляющегося повышением числа Т-супрессоров и снижением количества Т-хелперов, ДТЗ при беременности имеет тенденцию к спонтанной ремиссии. Знание этой особенности течения тиреотоксикоза при беременности позволяет контролировать функцию ЩЖ матери с помощью относительно низких начальных, так и поддерживающих доз тиреостатиков. Препараты необходимо назначать в минимальной возможной начальной дозировке (не выше, чем 10— 15 мг мерказолила или 100 мг пропилтиоурацила в сутки) с переходом на поддерживающую дозу (2,5 мг/сут для мерказолила и 50 мг/сут для пропилтиоурацила) .
- Лечение по методу ’’блокируй и замещай» высокими дозами тионамидов в сочетании с заместительной терапией Т4 при беременности противопоказано. При данном режиме терапии Т4 обеспечивает сохранение эутиреоза только у матери, в то же время это может вызвать гипотиреоз у плода, так как высокие дозы тиреостатиков в противоположность Т4 легко проходят через плаценту.
- Использование p-адренергических антагонистов при беременности, осложнившейся развитием тиреотоксикоза, нежелательно, так как они могут вызвать уменьшение массы плаценты, задержку внутриутробного развития плода, постнатальную брадикардию и гипогликемию, а также ослабить реакцию на гипоксию, р—блокаторы могут быть использованы только на короткий период для подготовки к оперативному лечению или при развитии тиреотоксического криза.
- Оптимальным методом контроля эффективности лечения тиреотоксикоза при беременности является определение концентрации свТз и свТ4 в крови. Уровни свТ4 и свТ3 в сыворотке крови матери при лечении тиреостатиками следует поддерживать на верхней границе нормы во избежание гипотиреоза у плода.
Вследствие физиологических изменений секреции ТТГ во время различных фаз беременности уровень ТТГ в крови не является надежным критерием для суждения об адекватности лечения. Вместе с тем очень высокий уровень ТТГ указывает на развитие медикаментозного гипотиреоза и требует немедленной отмены или снижения дозы тионамидов. Рекомендуемые рядом авторов ультразвуковое определение размеров ЩЖ плода и исследование уровня ТТГ, Т3 Т4 в крови плода, к сожалению, доступны только небольшому кругу высокоспециализированных медицинских учреждений и пока не могут широко применяться.
- При наличии стойкой компенсации в последние месяцы беременности тиреостатические препараты могут быть отменены. В то же время следует помнить о частом рецидиве тиреотоксикоза в послеродовом периоде.
- При лактации тионамиды могут проникать в грудное молоко, причем мерказолил в большей степени, чем пропилтиоурацил. Однако, по существующим данным, низкие дозы тионамидов (до 15 мг мерказолила и 150 мг пропилтиоурацила), принимаемые женщиной во время кормления груч дью, по-видимому, не влияют на функцию ЩЖ ребенка.
Почему так важно лечить тиреотоксикоз на фоне беременности?
Заболевание беременных тиреотоксикозом повышает риск рождения мертвого ребенка, наступления преждевременных родов или развития преэклампсии. Также отмечается повышение частоты неонатальной смертности и вероятности рождения ребенка с дефицитом массы тела. Декомпенсированный тиреотоксикоз может вызвать и усугубить сердечно-сосудистую недостаточность у матери, а также способствовать развитию тиреотоксического криза во время родовых схваток и потуг.
Следует отметить, что вышеперечисленные осложнения чаще наблюдаются при развитии тиреотоксикоза во время беременности, чем в случае наступления беременности у женщин с ранее леченным ДТЗ. Несомненно, что адекватный контроль р лечение тиреотоксикоза у матери являются главным фактором улучшения прогноза беременное™ и родов.
У детей, рожденных от матерей с декомпенсированным ДТЗ, отмечено повышение риска врожденных пороков развития и других фетальных нарушений (6%). В то же время у детей, чьи матер] во время беременности находились в состояни] медикаментозного эутиреоза на фоне лечения ме тимазолом, частота фетальных нарушений анало гична таковой среди детей здоровых эутиреоидны матерей (< 1%).
В литературе отсутствуют сведения о тератоген ных воздействиях пропилтиоурацила, тогда ка: прием метимазола крайне редко сопровождаете врожденным нарушением развития кожи (aplasi cutis). Исследования интеллектуального развити детей, подвергшихся воздействию тиреостатико во время внутриутробного развития, также не вы явили отклонения от нормальных показателей.
Все эти данные подтверждают, что нелечены] тиреотоксикоз у матери может быть причиной вро жденных пороков развития плода и других ослож нений беременности и что преимущества лечени тиреостатиками превышают какие-либо возмож ные тератогенные эффекты, связанные с этим] препаратами.
У детей, матери которых во время беременност страдали аутоиммунным тиреотоксикозом, може развиться фетальный или неонатальный гипертирео:
Внутриутробный тиреотоксикоз развивается то гда, когда функция зрелой ЩЖ плода стимулиру ется большим количеством иммуноглобулинов и крови матери. Это состояние может развитье только примерно после 25-й недели беременности Фетальный тиреотоксикоз можно установить из мерением частоты сердечных сокращений (выш 160 в минуту), определением уровня ТТГ или ин тегрального уровня ТГ, полученных методом ам ниоцентеза или кордоцентеза, а также УЗИ, позво ляющим установить наличие зоба у плода. длится 2—3 мес, может являться трансплацента! ный пассаж стимулирующих ЩЖ иммуноглобулинов. Клиническими симптомами неонатального тиреотоксикоза являются тахикардия, гиперчувствительность, задержка роста, увеличение костного возраста, зоб (не всегда), преждевременный, краниостеноз, повышенная смертность и заболеваемость.
Неонатальный гипертиреоз требует как можно более раннего и активного лечения тионамидами. Новорожденным назначают метимазол (0,5—1 мг/кг массы тела в день) или пропилтиоурацил (5— 10 мг/кг массы тела в день) в 3 приема. Возможно назначение пропранолола для урежения частоты сердечных сокращений и снижения катехоламиновой активности. При тяжелом заболевании можно давать насыщенный раствор йодида (1 капля раствора в день на протяжении не более 3 нед) для ингибирования высвобождения ранее синтезированных ТГ.
В тяжелых случаях необходимо добавление глюкокортикоидов, которые, помимо общего воздействия, также обладают способностью блокировать конверсию Т4вТ3.
Причинами первичного гипотиреоза у беременных женщин наиболее часто являются хронический аутоиммунный тиреоидит (АИТ) и состояние после резекции ЩЖ по поводу ДТЗ и разных форм зоба. Гипотиреоз вследствие АИТ в большинстве случаев выявляется и компенсируется до наступления беременности, однако иногда его дебют совпадает с беременностью.
С целью выявления АИТ во время беременности необходимо в ранние сроки обследовать беременных с подозрением на дисфункцию ЩЖ на наличие в сыворотке крови антител к тиреоглобулину и тиреоидной пероксидазе.
Как уже описывалось ранее, вследствие иммуносупрессивного действия беременности ранее диагностированный АИТ может иметь тенденцию к ремиссии во время беременности с рецидивом в послеродовом периоде.
Наиболее типичными симптомами гипотиреоза при беременности являются слабость, повышенная сухость кожи, быстрая утомляемость и запоры, однако следует помнить, что эти симптомы могут быть также проявлениями самой беременности в отсутствие понижения функции ЩЖ. Диагноз гипотиреоза при беременности ставят на основании снижения уровня свТ4 и повышения концентрации ТТГ в сыворотке крови.
Подбор адекватной дозы Т4 проводят под контролем уровня ТТГ и свТ4 в сыворотке крови (100—150 мкг Т4 в сутки). До недавнего времени считалось, что беременные женщины с ранее леченным гипотиреозом не нуждаются в повышении дозы Т4 на основании того, что повышенная потребность в гормонах ЩЖ компенсируется увеличением их концентрации в сыворотке крови и уменьшением метаболической конверсии Т4. Однако в настоящее время стало ясно, что женщинам, болеющим гипотиреозом и получающим заместительную терапию Т4, нередко во время беременности необходимо увеличивать дозу Т4.
Вероятными причинами повышения потребности в тг во время беременности могут быть как повышение массы тела с увеличением срока беременности, так и адаптационная регуляция оси гипоталамус—гипофиз—ЩЖ, а также возможные изменения периферического метаболизма Т4 из-за наличия фето-плацентарного комплекса.
Неадекватное лечение материнского гипотиреоза может привести к таким осложенениям беременности, как анемия, преэклампсия, отслойка плаценты, послеродовые кровотечения и нарушения функции сердечно-сосудистой системы. Кроме того, у плода и новорожденного с врожденным гипотиреозом трансплацентарный пассаж материнского Т4 на ранних стадиях беременности может играть критическую роль в нормальном развитии мозга.
Блокирующие антитела к рецепторам ТТГ, переходящие через плаценту к плоду, могут вызывать фетальный и неонатальный гипотиреоз (по аналогии с фетальным и неонатальным гипертиреозом). Важно отметить, что у детей матерей, болеющих гипотиреозом с присутствием антител, блокирующих рецептор ТТГ, имеется повышенный риск заболеть внутриутробным или послеродовым гипотиреозом даже при достижении эутиреоидного состояния матери после проведения заместительной терапии Т4.
Фетальный гипотиреоз сопровождается внутриутробным замедлением роста, брадикардией, запоздалым развитием ядер окостенения, а также нарушением процессов развития центральной нервной системы плода.
Неонатальный гипотиреоз обычно длится в течение 1—4 мес (период полувыведения материнских антител из крови ребенка в среднем составляет 3 нед). Наиболее типичными признаками гипотиреоза в ранний постнатальный период являются переношенная беременность (гестационный возраст > 42 нед), большая масса тела при рождении (> 4 кг), макроглоссия, периферический цианоз и отеки, затруднение дыхания, низкий грубый голос при плаче и крике. Диаметр затылочного родничка превышает 5 мм, период желтухи удлиняется (> 3 дней). В дальнейшем могут отмечаться сонливость, снижение аппетита, пониженная активность, гипотермия, сухость и бледность кожных покровов.
Другими причинами транзиторного гипотиреоза могут быть функциональная незрелость гипота- ламо-гипофизарной системы у недоношенных детей, а также тяжелый йодный дефицит у матери во время беременности и назначение высоких доз тиреостатиков по поводу ДТЗ. Доказанная роль ТТГ в развитии плода, а также влияние ТГ на рост и развитие в неонатальном периоде (особенно в течение 1-го года жизни) обусловливают необходимость проведения скрининга на врожденный (в том числе и транзиторный) гипотиреоз.
Транзиторная гипотироксинемия в большинстве случаев проходит самостоятельно при исчезновении причины, ее вызвавшей. В ряде случаев показано назначение новорожденному Т4 в дозе 10—15 мкг/кг массы тела в день коротким курсом (3—4 нед).
В послеродовом периоде у 4—16,7% женщин с отсутствием в анамнезе заболеваний ЩЖ может развиться послеродовой тиреоидит (ПТ). Этиология этого заболевания до сих пор до конца неясна. Выявленная взаимосвязь между ПТ и выявлением аутоантител к ткани ЩЖ (к тиреоидной пероксидазе и микросомальным антигенам), наличием определенных HLA-маркеров и лимфоцитарной инфильтрации ткани ЩЖ позволяет рассматривать ПТ как разновидность АИТ.
В течение ПТ отмечается определенная фазо- вость. После необязательной фазы деструктивного гипертиреоза, протекающей в виде безболевого асимптомного тиреоидита (1—4-й месяц послеродового периода), примерно в 23% случаев наступает фаза стойкого гипотиреоза (5—7-й месяц послеродового периода).
Клинические проявления гипотиреоза при ПТ обычно типичны (слабость, сухость кожи, склонность к запорам и т. д.). При сканировании ЩЖ отмечается пониженное поглощение радиоактивного изотопа йода. Для ультразвуковой картины ПТ характерны диффузное или мультифокальное снижение эхогенности ЩЖ и структурные изменения, характерные для лимфоцитарной инфильтрации ЩЖ и нарушения тиреоидной морфологии.
При развитии стойкого гипотиреоза назначается заместительная терапия Т4 по обычной схеме.
В настоящее время исследуется взаимосвязь между наличием в послеродовом периоде повышенного титра антител к ткани ЩЖ и послеродовой депрессией. Предполагается, что эти антитела могут модулировать функцию нейротрансмиттеров, а также воздействовать на цитокиновые рецепторы мозга.
В заключение хотелось бы отметить, что своевременное и адекватное лечение заболеваний ЩЖ у беременных женщин способствует как нормальному течению беременности, так и правильному физическому и интеллектуальному развитию ребенка.
Методы лечения запоров во время беременности
В чем проблема?
Термин «запор» определяется как трудности прохождения стула и уменьшение частоты стула (дефекаций — движений кишечника по его опорожнению). Запор характеризуется дискомфортом, чрезмерным напряжением, твердым или комковатым стулом, ощущением неполного опорожнения, и нечастыми испражнениями. Запор является распространенным симптомом во время беременности. Это может быть результатом влияния комбинации факторов, включающих гормональные изменения (сдвиги) во время беременности, влияющие на пищеварительную систему, низкую физическую активность и изменения привычного питания во время беременности. Кроме того, когда плод (ребенок) растет, он может сдавливать кишечник матери и тем самым вызывать задержки опорожнения кишечника / препятствия.
Почему это важно?
Запор во время беременности связан с нарушением качества жизни и приносит страдание беременным женщинам, а также физические проблемы, включая развитие геморроя. Предложен ряд вариантов лечения, включая использование лекарств, пищевых добавок или изменения диеты.
Как правило, первоначально рекомендуется использовать не медикаментозные вмешательства (изменения в диете, потребление воды и упражнения), и в случае их неэффективности или недостаточности, — медикаментозные (фармакологические) вмешательства. Медикаментозные вмешательства включают широкий круг лекарств: смазочные средства (любриканты), средства, способствующие формированию объемного стула, осмотические и стимулирующие слабительные, смягчители стула (смягчающие слабительные), клизмы и суппозитории (слабительные средства в свечах и клизмах).
Этот обзор рассмотрел преимущества медикаментозных и не медикаментозных вмешательств в лечении запора во время беременности, а также, являются ли они безопасными для женщин и детей.
Какие доказательства мы нашли?
Мы выявили четыре исследования, но только в двух исследованиях (в общей сложности 180 женщин) были получены данные для анализа. В этих исследованиях сравнивали стимулирующие слабительные с объемными слабительными и пищевые добавки (пищевые волокна) с отсутствием вмешательства. Включенные исследования были признаны исследованиями среднего (умеренного) качества.
Мы рассмотрели два основных сравнения. В первом сравнении, мы обнаружили, что стимулирующие слабительные могут быть более эффективными в лечении запора, чем объемные слабительные (среднее качество доказательств ). Однако это также может привести к большему дискомфорту в животе (низкое качество доказательств) и к диарее (среднее качество доказательств). Мы не обнаружили различий в удовлетворенности женщин (среднее качество доказательств). Второе сравнение между добавками волокон и отсутствием вмешательства, позволило установить, что добавки волокон могут быть эффективными в увеличении частоты стула (среднее качество доказательств). Использование пищевых добавок (волокон) было связано с улучшением консистенции стула, как это было определено испытателями (частота жесткого стула снизилась на 11% до 14%, нормального стула увеличилась на 5% до 10%, а частота жидкого стула увеличилась на 0% до 6%).
Не было исследований, рассматривавших другие виды вмешательств, такие как осмотические слабительные, смягчающие стул средства (слабительные, способствующие размягчению каловых масс), смазки (смазывающие слабительные средства — любриканты), клизмы и суппозитории (свечи).
Что это значит?
Те немногие доказательства, что имеются, позволяют предполагать, что диетические добавки, богатые волокнами (или клетчаткой — объемные слабительные или наполнители) могут увеличивать частоту стула. При выборе между стимулирующими или объемными слабительными: стимулирующие слабительные могут лучше облегчить запор, но в большей степени вызвать дискомфорт в животе и диарею.
Необходимо больше исследований в этой области.
Симптомы беременности в 4 недели — 4 неделя Признаки беременности, спазмы, развитие ребенка и многое другое
Еще нет симптомов?
Уже через неделю после оплодотворения рождение ребенка, так сказать, все еще находится в зачаточном состоянии. На 4 неделе беременности ваше тело готовится к серьезной работе — превращаясь из проверенного друга в странный и дурацкий научный эксперимент.
Скорее всего, вы не замечаете всей этой шумихи. В то время как некоторые женщины испытывают эти надоедливые, похожие на ПМС симптомы беременности на ранних сроках, включая перепады настроения, вздутие живота и спазмы, другие ничего не чувствуют.
Независимо от того, что вы чувствуете или не чувствуете, может быть слишком рано видеть надежный результат теста на беременность.
Яичные имплантаты
Хотя вы, возможно, еще не чувствуете себя беременной, вот что происходит за кулисами.
Оплодотворенная яйцеклетка и ваша матка вступают в контакт на этой неделе в процессе, называемом имплантацией, поскольку бластоциста, которую вы однажды назовете своим ребенком, начинает прикрепляться к слизистой оболочке матки.
До 25% случаев кровотечение при имплантации происходит, когда этот пучок клеток проникает в стенку матки.Имплантационное кровотечение, которое обычно очень скудное и бывает светло-розовым, светло-красным или светло-коричневым, возникает раньше ожидаемого срока.
Не путайте это со своим периодом и не беспокойтесь о кровотечении — это не признак того, что что-то не так. Вы можете почувствовать небольшое давление в животе (не о чем беспокоиться!), И ваша грудь может стать немного болезненной и стать еще больше (но будьте готовы к новым всплескам роста!).
Скоро появятся гормоны беременности
В течение шести-12 дней после оплодотворения яйцеклетка начинает выделять ХГЧ, или хорионический гонадотропин человека — гормон беременности, который очень скоро превратит эту черту в вашем тесте на беременность в розовый или синий цвет и ваш мир вверх ногами.
ХГЧ предупреждает желтое тело (когда-то фолликул, из которого было выпущено яйцо), что ему необходимо оставаться и вырабатывать прогестерон и эстроген для питания беременности, пока плацента не займет примерно восемь недель.
4 недели беременности: симптомы и развитие ребенка
4 недели беременности: развитие вашего ребенка
Поздравляем, если вы только что узнали, что беременны! Возможно, вы обнаружили это после того, как пропустили месячные. На четвертой неделе беременности домашний тест на беременность может показать положительный результат, если он обнаружит гормон беременности ХГЧ (хорионический гонадотропин человека), который присутствует в вашей моче примерно через 10 дней после зачатия.
Вне зависимости от того, в восторге ли вы от перспективы стать родителем или все еще привыкаете к этой идее, сейчас самое время начать планировать и при этом позаботиться о себе. Если вам интересно, когда ждать вашего малыша, попробуйте наш калькулятор срока родов, чтобы узнать!
Пока вы приспосабливались к беременности, новая жизнь внутри вас была занята. Оплодотворенная яйцеклетка имплантируется в матку.
Быстро делится на слои клеток, часть из которых становится эмбрионом.Слои клеток начнут расти в различные части тела вашего малыша, такие как нервная система, скелет, мышцы, органы и кожа.
Плацента, дискообразный орган, который соединяет системы вашего тела с системой ребенка, начинает формироваться и прикрепляется к стенке матки, куда имплантируется яйцеклетка.
Пуповина в конечном итоге выйдет из одной стороны плаценты, а околоплодные воды, которые будут смягчать вашего ребенка на протяжении всей беременности, уже формируются внутри окружающей мембраны или желточного мешка.
В ближайшие недели у вашего малыша сформируется нервная трубка, которая является основным строительным материалом для мозга и позвоночника.
Насколько велик ваш ребенок в 4 недели?
На четвертой неделе беременности недавно имплантированный эмбрион очень крошечный — всего около 0,04 дюйма в длину, размером с маковое семя.
Для беглого взгляда взгляните на эту иллюстрацию, чтобы получить представление о том, что происходит у вас в животе:
Тело мамы на 4 неделе беременности
На этой неделе могут появиться некоторые симптомы беременности, хотя некоторым мамам нужно: он пока не заметил никаких признаков.Вы можете почувствовать спазмы и увидеть небольшие кровянистые выделения, которые могут произойти, когда оплодотворенная яйцеклетка имплантируется в вашу матку.
Ваше тело начинает вырабатывать гормон беременности ХГЧ. Этот гормон говорит вашим яичникам прекращать выпуск яйцеклетки каждый месяц, тем самым останавливая ваш месячный период, а также увеличивает выработку других гормонов, таких как эстроген и прогестерон. Если вы прошли домашний тест на беременность и получили положительный результат, это потому, что эти тесты предназначены для определения уровня ХГЧ в вашей моче.
4 недели беременности: ваши симптомы
Опыт беременности каждой будущей мамы уникален. Фактически, то, что вы испытали во время этой беременности, может отличаться от того, что вы испытали во время предыдущей беременности. Чтобы помочь вам почувствовать себя более подготовленным ко всему, что может произойти, взгляните на этот список возможных симптомов беременности через четыре недели:
Вздутие живота. Ваше тело готовится к тому, чтобы в течение следующих нескольких месяцев приютить быстро растущего ребенка.Ожидайте вздутие живота, особенно в области живота. Выстилка матки становится немного толще, а опухоль означает, что матка занимает больше места, чем обычно. Проверьте свои знания о ранних признаках беременности в нашем опросе и читайте дальше.
Легкое кровотечение или кровянистые выделения. У некоторых женщин на четвертой неделе беременности появляются кровянистые выделения — это называется имплантационным кровотечением. Если вы видите много крови, если кровянистые выделения продолжаются более двух дней или у вас есть какие-либо опасения, немедленно обратитесь к врачу.
Настроение. Другие симптомы, которые вы можете заметить на четвертой неделе беременности, включают перепады настроения. Вызванные повышением уровня гормонов, эти экстремальные эмоции и резкие сдвиги могут быть самыми сильными в первом и третьем триместрах. Расслабляющие упражнения, массаж, сон и соблюдение сбалансированной диеты — одни из самых простых способов помочь себе почувствовать себя лучше.
Болезненность груди. Как и ваш живот, ваша грудь начинает готовиться к важной работе по питанию вновь прибывшего.Количество молочных желез увеличивается, а жировой слой утолщается, в результате чего увеличивается грудь.
Утреннее недомогание. У вас может быть или не быть утреннего недомогания — тошноты, которая может появиться в любое время дня, а не только утром — на четвертой неделе беременности. Это состояние варьируется от одной женщины к другой, у одних возникает легкая тошнота, у других — рвота. Если это влияет на вас, считайте себя в хорошей компании: некоторый уровень утреннего недомогания встречается примерно у 85 процентов женщин во время беременности.Хорошая новость в том, что эти неприятные симптомы часто проходят во втором триместре.
Светлый разряд. На четвертой неделе беременности увеличение выделений из влагалища является нормальным явлением. Он должен быть липким, прозрачным или белым. Если вы заметили неприятный запах, болезненность или зуд во влагалище, обратитесь к врачу.
Усталость. Не удивляйтесь, если вы чувствуете себя совершенно измотанным, и будьте готовы к еще большим усталым дням впереди.Ваше тело круглосуточно работает, чтобы поддержать вашего малыша, а уровень гормона прогестерона повышается, что может вас утомить. Усталость — это нормальное явление во время беременности, но она также может быть признаком дефицита железа, поэтому поговорите со своим врачом о потреблении железа. Получение достаточного количества может помочь предотвратить анемию, которая может привести к ощущению вялости.
4 недели беременности: на что следует обратить внимание
Сейчас хорошее время, чтобы начать план здорового питания, если вы еще этого не сделали.Убедитесь, что вы включаете продукты, богатые железом, такие как шпинат и злаки, чтобы предотвратить анемию, а также кальций из молока, сыра и йогурта, чтобы помочь вашему растущему ребенку укрепить кости.
Немедленно прекратите вредные привычки. Бросьте курить и замените алкоголь водой и другими полезными напитками, чтобы предотвратить преждевременные роды и другие врожденные дефекты.
Избегайте пассивного курения. Недавние исследования показывают, что воздействие может увеличить риск таких осложнений, как низкий вес при рождении, выкидыш и внематочная беременность.
Постарайтесь расслабиться и снизить уровень стресса.
Продолжайте тренироваться, если ваш врач разрешит. Большинство женщин могут продолжать заниматься спортом на протяжении всей беременности, если нет осложнений. Если вы раньше не занимались физическими упражнениями, подумайте о том, чтобы спросить своего врача, можете ли вы начать простой распорядок, который включает в себя легкие занятия, такие как плавание, ходьба и растяжка. Труд и доставка — это тяжелая работа, и чем вы станете лучше, тем лучше.
Начните принимать пренатальные витамины каждый день, чтобы поддерживать свое здоровье и способствовать развитию новой жизни внутри вас! Ищите витамин, содержащий не менее 400 микрограммов (мкг) фолиевой кислоты — важного питательного вещества, которое снижает вероятность врожденных дефектов.
Загрузите наше Руководство по беременности, чтобы получить дополнительную информацию, которая поможет вам в ближайшие месяцы, включая информацию о питании, посещениях беременных и многом другом.
Узнайте, с каким поставщиком медицинских услуг вы хотели бы работать во время беременности, если вы еще не знаете его.
Запустить книгу памяти. Если вы хотите запечатлеть свою беременность на память о ребенке, вы можете купить ее прямо сейчас. Вы можете заказать его в Интернете, купить в местном магазине больших коробок или создать свой собственный, используя записную книжку в твердом переплете. Добавляйте фотографии своего роста от недели к неделе, чтобы увидеть прогресс, который в конечном итоге будет происходить. Запишите особые даты, например дату, когда вы узнали, что беременны, и дату, когда вы впервые почувствуете трепет. Возможно, вы даже захотите написать своему ребенку письмо, которое он сможет прочитать в ближайшие годы.Также может быть интересно записать свои прогнозы относительно цвета глаз и волос и посмотреть, правильно ли вы сделаете это через несколько лет.
4 неделя беременности: спросите своего врача
Есть ли какие-либо специальные тесты, которые могут вам понадобиться в зависимости от вашей этнической принадлежности или истории болезни?
Как можно безопасно продолжить (или прекратить) использование определенных лекарств, которые вы, возможно, уже принимаете, когда обнаружите, что беременны?
Когда будут проходить плановые осмотры и тесты на беременность и как вы их планируете?
4 недели беременности: контрольный список
Запишитесь на прием для подтверждения беременности, если это необходимо.
Поделитесь хорошими новостями со своим партнером и, возможно, с несколькими близкими членами семьи и друзьями.
Подумайте, какие изменения в образе жизни вам, возможно, придется внести (например, изменить свой рацион), и спланируйте, как вы их осуществите.
Подпишитесь на еще больше еженедельных советов по беременности:
Как мы написали эту статью
Информация в этой статье основана на рекомендациях экспертов, найденных в надежных медицинских и государственных источниках, таких как Американская академия педиатрии и Американский колледж акушеров и гинекологов.Содержание этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
4 недели беременности — беременность неделя за неделей
4 недели беременности
Поздравляем! Если вы знаете, что у вас 4 неделя беременности, значит, вы узнали об этом раньше, чем многие женщины (потому что вы прошли тест, как только у вас пропустили менструальный цикл или даже за несколько дней до этого, вместо того, чтобы немного подождать). Вы можете быть полностью взволнованы, или вы можете привыкнуть к идее завести ребенка.В любом случае, возможно, вы не почувствуете по-другому (по крайней мере, на данный момент), поскольку симптомы ранней беременности не всегда проявляются сразу. Обязательно отпразднуйте эту удивительную новость со своим партнером, но вы, возможно, пока не хотите рассказывать всему миру. На 4-й неделе беременности вам следует позвонить врачу в первый раз, чтобы назначить первое дородовое посещение, где он подтвердит вашу беременность с помощью анализа мочи или крови. Чтобы получать новости о том, что происходит с вами и ребенком на протяжении вашей беременности, подпишитесь на еженедельную рассылку новостей о беременности The Bump.
Насколько велик ребенок на 4 неделе беременности?
На 4 неделе беременности ребенок меньше макового семени — практически микроскопический. Ребенок теперь известен как бластоциста, крошечный клубок клеток, и он занят обустройством своего нового дома (вашей матки), готовясь ко всему жизненно важному развитию, которое произойдет в течение следующих шести недель.
Симптомы 4-недельной беременности
Те же гормоны беременности, которые дали положительный результат теста на беременность, также могут вызывать некоторые из наиболее типичных симптомов 4-недельной беременности.Эти гормоны повышаются довольно быстро, поэтому, хотя 4-недельная беременность протекает бессимптомно, это нормально, но приготовьтесь к тому, что в ближайшем будущем у вас могут появиться тошнота и рвота. Вот немного чего ожидать на 4 неделе беременности:
- Вздутие живота. Вы можете немного надуть из-за гормона беременности прогестерона. Вырвите удобные штаны!
- Легкие спазмы. На 4 неделе беременности спазмы могут беспокоить вас, но на самом деле это может быть признаком того, что ребенок правильно имплантировал в слизистую оболочку вашей матки.Тем не менее, о любых сильных спазмах или боли на 4 неделе беременности вы обязательно должны сразу сообщить своему врачу, так как он захочет осмотреть вас, чтобы исключить какие-либо проблемы.
- Кровянистые выделения. Легкое кровотечение также может возникнуть в течение 4-й недели в результате имплантации. Не волнуйтесь — это тоже совершенно нормально. Но тот же совет: если у вас много крови, например, месячные или обильные, длятся более пары дней или если вы чем-то обеспокоены, обратитесь к врачу.
- Колебания настроения. Это не ваше воображение. Ваше настроение ухудшается в основном из-за колебаний гормонов. (Но, может быть, также из-за стресса и из-за того, что ваш разум постоянно работает.) Перепады настроения при беременности наиболее резкие в течение первых 12 недель. После этого уровень гормонов немного выровняется, и вы с меньшей вероятностью будете плакать при каждой рекламе страхования жизни, которую вы видите.
- Утреннее недомогание. Эксперты говорят, что от 50 до 90 процентов беременных женщин страдают той или иной формой утреннего недомогания (тошнота, а иногда и рвота).Так что, даже если у вас еще не было расстройства желудка, возможно, в какой-то момент вы это сделаете. Утреннее недомогание обычно достигает своего пика примерно через девять недель, а затем постепенно проходит, обычно полностью исчезает во втором триместре.
- Усталость. Одним из наиболее распространенных симптомов 4-недельной беременности является полное истощение, так как ваше тело усердно работает, чтобы превратить этот крошечный клубок клеток в эмбрион.
- Болит грудь. Yowch! Ваша грудь опухшая и болезненная из-за гормонов, говорящих вашему телу: «Скоро будет ребенок.Лучше начать готовить молочные протоки! »
Действительно ли уставать на 4 неделе беременности — это нормально?
Совершенно нормально быть полностью измученным и чувствовать, что вам нужно вздремнуть после завязывания обуви на 4 неделе беременности. Усталость — один из основных симптомов ранней беременности, и это неудивительно — внутри вашего тела вырастает совершенно новый человек! Возьмите за привычку рано ложиться спать и по возможности дремать.
Живот на 4 неделе беременности может быть немного раздутым, но вы почти наверняка еще не выглядите беременным.Тем не менее, вам нужно начать вести себя как будущая мама — а это значит, что нужно дать TLC себе и своему будущему крошечному ребенку.
Ребенок уже претерпевает важные изменения на 4 неделе беременности, поэтому начните принимать дородовые витамины, если вы еще этого не сделали. Найдите препарат, содержащий не менее 400 мкг фолиевой кислоты, и не забывайте принимать его ежедневно. Мы знаем, что вы о многом думаете, но, поскольку доказано, что фолиевая кислота помогает предотвратить врожденные дефекты, это очень важно!
По мере того, как ваши джинсы скинни становится все труднее застегивать пуговицы, не избегайте более свободных стилей одежды.Подумайте: эластичные брюки, леггинсы, драпированные рубашки и кардиганы с водопадом. Существует множество вариантов свободной одежды, которые помогут вам выглядеть стильно и комфортно.
УЗИ 4 недель беременности
На 4 неделе беременности клубок клеток разделяется на эмбрион (вашего будущего ребенка) и плаценту. Нервная трубка ребенка, строительный блок позвоночника, мозга и позвоночника, уже сформирована. Амниотический мешок и жидкость превращаются в защитную подушку для ребенка.И на УЗИ на 4 неделе беременности все это выглядит как крошечная точка, называемая гестационным мешком.
Однако есть шанс, что через 4 недели у вас не будет УЗИ. Когда вы звоните акушеру, чтобы сообщить ему, что у вас 4 неделя беременности, он может поздравить вас, а затем попросить вас записаться на первую дородовую встречу примерно через месяц.
Мы знаем, что ждать кажется вечностью. Но если у вас чистый счет здоровья и нет риска осложнений при беременности, вам просто еще не нужно обращаться к врачу.На 8-й или 9-й неделе акушер сможет увидеть гораздо больше (включая сердцебиение!). А пока ешьте хорошо, пейте много воды, избегайте нездоровых привычек, таких как употребление алкоголя и курение, и постарайтесь расслабиться.
Есть ли сердцебиение на 4 неделе беременности?
На 4-й неделе беременности у вашей маленькой бластоцисты еще нет сердцебиения. Начал формироваться кровеносный сосуд, который в ближайшие несколько недель станет сердцем и кровеносной системой. Сердце будет продолжать развиваться до 10-й недели, но начнет биться на 5-й или 6-й неделе.
Советы для беременных на 4 неделе
Избавьтесь от тошноты в животе
Примерно на 4 неделе беременности вы, возможно, только начинаете чувствовать тошноту и испытываете отвращение к определенным продуктам, запахам и консистенции. В таком случае начните есть с утра первым делом и подумайте о том, чтобы попросить партнера приготовить для вас еду, чтобы вас не тошнило еще до того, как пришло время поесть.
Переключайтесь, когда принимаете витамин
Продолжать принимать дородовой период важно, особенно если у вас постоянно возникают проблемы с правильным питанием из-за тошноты.К сожалению, некоторые люди обнаруживают, что прием витаминов для беременных утром или в течение дня может вызвать тошноту в животе. Если пренатальный период усугубляет утреннее недомогание (или тошноту в течение всего дня), попробуйте перекусить перед сном или разделите дозу, чтобы принимать половину утром и половину ночи.
Получайте витамин D
Витамин D нужен и вам, и ребенку для поддержки усвоения кальция и создания (или поддержания!) Здоровья зубов и костей.Старайтесь для начала хотя бы 15 минут загорать каждый день, а затем пересмотрите свой рацион. Обогащенные молочные продукты, яйца, сардины и лосось — отличные источники витамина D. Обогащенные хлопья для завтрака также могут быть хорошим источником (особенно если вы едите их с молоком).
Превратите здоровую пищу в вкусную закуску
По-прежнему испытываете проблемы с употреблением полезных продуктов, необходимых для здоровой беременности и здоровья ребенка? Спрячь их! Попробуйте добавить темную листовую зелень во фруктовый коктейль с черникой, манго и бананом.Молотое или мелко нарезанное мясо можно спрятать в пикантные блюда. Из тофу можно приготовить множество рецептов. Проявите творческий подход, добавляя полезные ингредиенты хитрым способом, и вы сможете получать необходимые питательные вещества, даже не замечая этого.
Контрольный список для беременных на 4 неделе беременности
4 неделя беременности — все, что вам нужно знать
Акушерки Томми готовы поддержать вас, рассказав все, что вам нужно знать о 4 неделе беременности: советы по общим симптомам беременности, практические действия , например, о записи на прием и о том, что происходит с вашим ребенком.
До 4 недели
Поздравляю с интересными новостями! Если у вас регулярные периоды, скорее всего, зачатие произойдет в середине первой-четвертой недели. На этом этапе вы вряд ли узнаете, что беременны.
Это может показаться странным, но беременность измеряется с первого дня последней менструации, а не с того дня, когда вы действительно зачали ребенка. Это потому, что не всегда легко узнать точную дату, когда вы забеременели.
«Я провел всю неделю, когда у меня были месячные, потому что я бегала в туалет, просто чтобы еще раз проверить, нет ли у меня менструаций.Мои сиськи чувствовали себя нежными — но это тоже может быть признаком PMT. В конце концов, я прошел ранний тест и не поверил, когда он дал положительный результат ». Айда, мама одного ребенка
Хотя оплодотворенная яйцеклетка могла быть имплантирована в вашу матку всего две недели назад, если первый день вашей последней менструации был четыре недели назад, официально вы находитесь на четвертой неделе беременности! Это может показаться странным, если вы думаете, что определенно можете назначить дату беременности в более позднее время.
Получайте еженедельные новости о развитии вашего ребенка от наших опытных акушерок прямо на свой почтовый ящик.
Как выглядит мой ребенок?
Крошечный человечек внутри вас размером с мак. Маленькая точка размером около 2 мм.
Ребенок может быть миниатюрным, но происходят большие дела! Оплодотворенная яйцеклетка прижалась к стенке вашей матки. Он делится на слои клеток, которые в конечном итоге станут разными частями тела вашего ребенка.
Нервная система и сердце вашего ребенка развиваются. Удивительно, но у вашей крошечной точки уже есть собственные кровеносные сосуды, и кровь начинает циркулировать.Нить этих кровеносных сосудов соединяет вас с ребенком. В конечном итоге это превратится в пуповину.
Сейчас ваше маковое семя известно как зародыш. Они получают энергию и питание из желточного мешка (до тех пор, пока плацента не возьмет верх в течение нескольких недель). Ваш ребенок окружен околоплодными водами в амниотическом мешке, обеспечивая ему удобную подушку на протяжении всей беременности.
Ваши симптомы — что происходит на 4 неделе
Ранние симптомы беременности
Кровотечение или кровянистые выделения
Вы можете заметить очень легкое кровотечение или «кровянистые выделения», известные как имплантационное кровотечение.Это может быть вызвано тем, что ваше маленькое семя зарывается в слизистую оболочку матки. Это часто случается примерно в то время, когда должна была наступить ваша менструация, и встречается относительно часто.
В эти первые недели у вас также могут быть спазмы, напоминающие менструальные.
Если вы заметили кровотечение на любом этапе беременности, важно, чтобы его проверил врач или акушерка.
Болит грудь
На этой неделе из-за всплеска прогестерона ваши сиськи могут стать нежными, тяжелыми и болезненными — это немного похоже на то, как они могут чувствовать себя перед менструацией.
Примечательно, что эти гормоны беременности уже подготавливают ваш организм к выработке молока. Эта болезненность обычно проходит к концу первого триместра.
Узнайте, как поступить с жалобами на беременность в первом триместре, или прочитайте более подробную информацию о симптомах беременности на ранних этапах здесь.
Что делать на 4 неделе
Курение и употребление алкоголя во время беременности
Пора бросить сигареты и алкоголь. И то и другое может быть вредным для вашего растущего ребенка, потому что токсины проходят через плаценту.
Вот наше руководство по отказу от алкоголя во время беременности.
Узнайте больше о влиянии курения на беременность.
И если вы все еще пытаетесь бросить курить, эти десять шагов к отказу от курения могут вам помочь.
Если вы употребляете уличные или рекреационные наркотики, остановитесь или обратитесь к врачу за советом о том, как безопасно остановиться.
ИПП
Инфекции, передаваемые половым путем (ИППП), такие как хламидиоз, гонорея, сифилис и генитальный герпес, могут повлиять на здоровье вашего ребенка во время беременности или родов.
Если вы считаете, что у вас или вашего партнера может быть ИППП, как можно скорее пройдите обследование. Ваш врач или акушерка скажут вам, где вы можете найти ближайшую клинику сексуального здоровья.
Не волнуйтесь, вас никто не осудит, и важно как можно скорее пройти проверку.
Продолжить (или начать) принимать эти добавки
Есть два витамина, которые очень важны для беременности и которые вы можете принимать в качестве добавок: фолиевая кислота и витамин D.
Фолиевая кислота естественным образом присутствует в листовых овощах, фруктах и ягодах, бобах и цельнозерновых продуктах, но продолжайте принимать добавки с фолиевой кислотой, по крайней мере, до 12 недели, потому что вы не можете получить достаточно только с пищей, чтобы повысить уровень фолиевой кислоты. что нужно вашему ребенку.
Фолиевая кислота помогает в формировании нервной системы вашего ребенка и снижает риск расщепления позвоночника, при котором позвоночник ребенка не закрывается должным образом.
Взять:
- 10 микрограммов витамина D каждый день на протяжении всей беременности и при грудном вскармливании
- 400 микрограмм фолиевой кислоты каждый день — вы должны принимать это до наступления беременности и до 12-й недели беременности
Узнайте больше о важных добавках для беременных.
Сообщите терапевту, что вы беременны
Как только вы узнаете, что беременны, запишитесь на прием к врачу или акушерке, чтобы получить все необходимые рекомендации и записаться на приемы по уходу за беременными. приемы по уходу за беременными. Если вы запишетесь на прием к терапевту, вас назначат на прием к акушерке, или вы можете позвонить в родильное отделение местной больницы и направить себя туда.
Как бы вы ни забронировали его, ваша первая встреча с акушеркой состоится не раньше, чем после 8 недели, после «записи».Это может сделать это время тревожным, но прочтение этих правил при беременности может помочь.
Это важный момент, чтобы поговорить о любых проблемах со здоровьем, чтобы убедиться, что ваша беременность протекает нормально. Очень важно сообщить своему врачу о любых лекарствах, которые вы принимаете, особенно о долгосрочных лекарствах от таких состояний, как астма, эпилепсия, психические расстройства, диабет, гормональная терапия, проблемы с сердцем и т. Д. Ваш врач может убедиться, что вы принимаете самые безопасные лекарства для вас и ребенка.
Очень важно, чтобы вы не прекращали прием лекарств, не посоветовавшись со своим терапевтом или специалистом.
Узнайте, какие вопросы вам зададут во время записи.
Если у вас уже есть проблема с психическим здоровьем
Если у вас уже есть психическое заболевание и вы принимаете лекарства, как можно скорее сообщите своему врачу и лицу, выписавшему лекарство, что вы беременны.
Они обсудят с вами, безопасно ли ваше лекарство во время беременности или вам следует подумать о другом лечении.
Узнайте больше о своем психическом благополучии во время беременности.
Каковы мои шансы на выкидыш?
Это печально думать, но каждая пятая беременность заканчивается выкидышем в первые три месяца.
Если у вас легкое кровотечение, кровянистые выделения или боли в животе, это не означает, что у вас будет выкидыш. Однако вам всегда следует поговорить со своим врачом или акушеркой и попросить совета.
Узнайте о других симптомах, по поводу которых вам следует обратиться к акушерке.
Вы и ваш ребенок на 4 неделе беременности
Ваш ребенок в 4 недели
На 4–5 неделях ранней беременности эмбрион растет и развивается в слизистой оболочке матки.
Внешние клетки соединяются с кровью матери. Внутренние клетки образуют 2, а затем 3 слоя.
Каждый из этих слоев вырастет в разные части тела ребенка:
- внутренний слой станет дыхательной и пищеварительной системами, включая легкие, желудок, кишечник и мочевой пузырь
- средний слой станет сердцем, кровеносными сосудами , мышцы и кости
- внешний слой становится мозгом и нервной системой, линзами глаз, зубной эмалью, кожей и ногтями
В эти первые недели беременности эмбрион прикрепляется к крошечному желточному мешку, который обеспечивает питание.
Через несколько недель плацента полностью сформируется и возьмет на себя передачу питательных веществ эмбриону.
Эмбрион окружен жидкостью внутри амниотического мешка. Это внешний слой этого мешка, который перерастает в плаценту.
Клетки плаценты прорастают глубоко в стенку матки, обеспечивая хорошее кровоснабжение. Это гарантирует, что ребенок получит весь необходимый ему кислород и питательные вещества.
Вы в 4 недели
Зачатие обычно происходит примерно через 2 недели после последней менструации, примерно в то время, когда вы выпускаете яйцеклетку (овуляцию).
В первые 4 недели беременности вы, вероятно, не заметите никаких симптомов.
Первое, что замечает большинство женщин, это то, что у них не наступают месячные или у них могут быть другие признаки и симптомы беременности, такие как болезненность груди.
Большинство женщин подтверждают беременность с помощью теста на беременность.
Вы можете определить дату рождения ребенка. Эта дата может быть изменена при проведении ультразвукового исследования.
О чем следует подумать
На сайте Start4Life есть больше информации о вас и вашем ребенке на 4 неделе беременности.
Вы можете подписаться на еженедельную рассылку Start4Life, чтобы получать советы экспертов, видео и советы по беременности, родам и не только.
Видео: следует ли принимать пищевые добавки во время беременности?
В этом видео акушерка объясняет, какие добавки вы можете принимать во время беременности.
Последний раз просмотр СМИ: 5 февраля 2020 г.
Срок сдачи обзора СМИ: 5 февраля 2023 г.
Последняя проверка страницы: 17 июля 2018 г.
Срок следующей проверки: 17 июля 2021 г.
4 неделя беременности | Беременность
Что происходит в моем теле?
Ты, наверное, вообще не выглядишь беременной.Большинство мам, впервые рожающих в первый раз, не начинают рожать по крайней мере до 12 недели. Однако, если это не ваш первый ребенок, вы можете начать рожать раньше, так как мышцы матки и живота могли быть растянуты от ваша последняя беременность.
Беременность датируется первым днем последней менструации. Примерно первые 15 дней ваше тело будет выполнять свой обычный распорядок дня — утолщать матку и выпускать яйцеклетку или два. Тогда вы технически не беременны. Но примерно на 2-й или 3-й неделе, если яйцеклетка встречается со спермой и происходит оплодотворение, значит, пришло время шоу!
Затем оплодотворенная яйцеклетка движется по фаллопиевой трубе, делясь и снова разделяясь, пока не достигнет матки.Затем он зарывается в стену (имплантация), где ваш маленький сверток будет очень удобен в течение следующих девяти месяцев. Через четыре недели ваша яйцеклетка превратилась в эмбрион — и вы беременны!
Я беременна?
Не знаете, когда делать тест на беременность? Некоторые домашние тесты могут сказать вам, беременна ли вы примерно через три с половиной недели, и они точны на 99%.
Ранние симптомы беременности (в 4 недели)
Для начала, у вас может вообще не быть симптомов, но затем начинает действовать гормон беременности, хорионический гонадотропин человека.
В течение первого триместра (до 12 недели) у вас могут появиться симптомы ранней беременности, такие как…
- задержка менструации (часто один из первых признаков беременности)
- металлический привкус во рту
- боль в груди
- тошнота (также известная как утренняя тошнота, хотя она может появиться в любой момент)
- усталость
- новый лайк и антипатия — кто хочет черничные маффины с рассолом? Вы можете прочитать наши советы на 5 неделе
- Обострение обоняния
- нуждается в более частом мочеиспускании
- молочно-белые выделения из влагалища
- легкие пятна, когда оплодотворенная яйцеклетка проникает в матку (обратитесь к врачу, если у вас начнется кровотечение во время беременности)
- спазмы, немного напоминающие менструальные боли
- потемнение кожи на лице или коричневые пятна — это известно как хлоазма фасции или «маска беременности».
- более густые и блестящие волосы
- вздутие живота и ощущение вздутия живота
Если вы думаете, что можете забеременеть, но не заметили никаких симптомов, возможно, вы беременны.Тебе может просто повезти. Некоторые женщины плывут во время беременности, чувствуя себя на вершине мира. Все разные, и никто другой не забеременеет так, как ваша.
Развитие плода по неделям с изображениями
Это первая неделя вашей беременности, но вы еще не беременны официально. Это может показаться запутанным, но ваш врач будет отслеживать вашу беременность и дату родов с первого дня последней менструации. Прямо сейчас ваше тело занято подготовкой к тому, когда вы действительно забеременеете.Ваша матка утолщается, поэтому она может содержать оплодотворенную яйцеклетку и кормить ее после имплантации. Пришло время проявить терпение и позаботиться о себе. Впереди еще 40 недель!
Вы все еще не чувствуете себя иначе, но сейчас у вас самое плодородное время месяца — у вас овуляция! Если сперматозоид попадает в ожидающую яйцеклетку в вашей фаллопиевой трубе, вы собираетесь зачать ребенка. Через несколько дней можно было заметить легкие пятна.Это может выглядеть как ваш период, но на самом деле это признак того, что оплодотворенная яйцеклетка прикрепилась к стенке вашей матки.
Наконец-то вы беременны! Сперма и яйцеклетка официально объединились в одну клетку, называемую зиготой. Внутри этой камеры много чего происходит. Хромосомы от вас и вашего партнера объединяются, чтобы определить пол, волосы и цвет глаз вашего ребенка — даже его подающую надежду личность! По мере того, как зигота ускоряется по фаллопиевым трубам к матке, она будет продолжать делиться.Две ячейки станут четырьмя, четыре — восемью и так далее. Эти клетки в конечном итоге создадут каждый орган в теле вашего ребенка.
Теперь, когда эмбрион прикрепился к стенке вашей матки, начинается настоящая работа. Клетки делятся, и образуются все органы вашего ребенка. Формируется наполненная жидкостью подушка, называемая амниотическим мешком. Он будет окружать и защищать вашего ребенка, пока он растет. К нему будет прикреплен желточный мешок, которым ребенок будет кормить в эти первые недели.Ваш ребенок может быть достаточно большим, чтобы видеть на УЗИ, но едва ли. Они меньше рисового зерна.
Возможно, вы еще не узнали своего ребенка. На этом этапе они выглядят как крошечный набор трубок. Но у этих трубок есть важные цели! Одна трубка формирует головной и спинной мозг. Другой развивается в сердце ребенка. Из крошечных бутонов по обе стороны тела вырастут руки и ноги. По мере того, как ваш ребенок продолжает расти, вы можете почувствовать первые приступы симптомов беременности, такие как болезненность груди, утреннее недомогание и постоянные позывы к мочеиспусканию.
Ба-бум, ба-бум. Слишком тихо, чтобы вы могли слышать, но крошечное сердечко вашего ребенка начало биться. Это сердце находится внутри тела, которое теперь составляет почти 1/2 дюйма в длину от макушки до крупа — примерно такой же ширины, как ластик карандаша. Малыш по-прежнему выглядит как головастик, но надолго это не протянет. Начинают проявляться человеческие черты лица, в том числе два глаза с веками. Легкие и пищеварительная система также начинают разветвляться, образуя органы, которые помогут вашему ребенку дышать и есть всего через несколько месяцев.
Несмотря на то, что вам только второй месяц, организм вашего ребенка уже формирует все органы, которые ему понадобятся, включая сердце, почки, печень, легкие и кишечник. Бутоны прорастают из растущих рук ребенка. Сейчас они выглядят как лопасти, но со временем они сформируются в руки и ноги. Ваш ребенок привязан к вам пуповиной. Благодаря этому вы обеспечите еду и отфильтруете отходы вашего ребенка, пока не родите.
Возможно, вы еще не выглядите беременной, но, вероятно, чувствуете это! Если утреннее недомогание не наступило, вы, по крайней мере, чувствуете себя более уставшим, чем обычно. Внутри вашей матки ваш ребенок развивается быстрыми темпами. Фактически, они официально перешли от эмбриона к плоду! Если бы вы заглянули внутрь прямо сейчас, вы бы увидели начало лица на своем ребенке размером с боб. Вы могли различить два глаза, нос, уши и верхнюю губу. Тело вашего малыша тоже начинает распрямляться.
Ваш ребенок весит около 1/8 унции — чуть больше пенни. Хвоста, похожего на головастика, почти нет, а на его месте две маленькие ножки. Голова вашего ребенка по-прежнему огромна по сравнению с телом, но в ближайшие недели она станет более пропорциональной. Внутри формируются репродуктивные органы — хотя на УЗИ еще рано говорить, мальчик у вас или девочка. Однако если вы присмотритесь, вы можете увидеть, как ваш ребенок шевелится!
Пока, хвост! Этот ранний придаток теперь полностью исчез.Также исчезла перепонка между пальцами рук и ног ребенка. Теперь у вашего ребенка настоящий профиль с четко очерченными глазами, ртом и ушами. Глаза малышки сейчас широко открыты, но скоро веки закроются — хотя бы временно. В мозгу ребенка формируются связи, которые однажды помогут ему сдать тест по математике или, возможно, сыграть на виолончели.
Ваш ребенок стал очень активным, хотя вы, вероятно, еще не чувствуете трепетания. Ребенок по-прежнему имеет длину всего 2 дюйма от макушки до крупа — размером с чернослив.По большей части это голова, которая составляет примерно половину всего тела вашего ребенка! Через несколько недель голова и тело малыша станут более пропорциональными. Также происходит на этой неделе — у вашего ребенка растут ногти и радужная оболочка — часть глаза, которая контролирует, сколько света проникает.
Вы достигли конца первого триместра — важная веха! К концу этой недели ваш риск выкидыша значительно снизится, и вы, возможно, захотите начать рассказывать друзьям и семье о том, что вы ожидаете.К настоящему времени вы набрали от 2 до 5 фунтов, и ваш ребенок выглядит полностью сформировавшимся человеком. Внутри развивается больше органов. Почки ребенка готовятся к выделению мочи. У вашего малыша также есть зубы, а также пальцы рук и ног — в комплекте с ногтями.
Надеюсь, вы избавились от утреннего недомогания. Теперь вы должны набирать вес. Вскоре друзья и коллеги начнут замечать у вашего ребенка шишку! Ваш ребенок сейчас быстро растет и становится все более пропорциональным — теперь голова составляет только 1/3 тела вашего ребенка.Помогает вашему ребенку расти плацента, которая обеспечивает постоянный запас питательных веществ и избавляет от шлаков. Если у вас есть девочка, их яичники уже заполнены сотнями или тысячами яйцеклеток.
Ваш ребенок имеет длину около 4 дюймов от макушки до крупа и весит около 4 1/2 унций — примерно размер небольшого персика. Как у персика, их тело покрыто мягкими волосками. Они называются лануго, и они похожи на маленькое пальто, обеспечивающее тепло в утробе матери.Не волнуйтесь — это прекрасное меховое покрытие должно исчезнуть к положенному сроку. Малышка тоже становится личностью! | У них появляются отпечатки пальцев, в том числе на большом пальце, которые, возможно, уже попали в рот ребенка.
Совершенно ясно, что сейчас происходит внутри тела вашего ребенка. Кожа ребенка такая тонкая, что сквозь нее видно! Присмотритесь, и вы увидите, как формируется сеть тонких кровеносных сосудов. Мышцы ребенка становятся сильнее, и они проверяют их, двигаясь, сжимая кулаки и пробуя различные выражения лица.Во время одного из ваших следующих посещений ваш врач должен предложить вам скрининговый тест на наличие синдрома Дауна и других хромосомных проблем.
К настоящему времени ваш ребенок имеет длину почти 5 дюймов от макушки до крупа и весит около 4 унций — размером с небольшое яблоко. И вы, вероятно, прямо сейчас наслаждаетесь «сиянием беременности». Если ваши щеки выглядят покрасневшими и здоровыми, это потому, что объем вашей крови увеличился для обеспечения растущего ребенка! У этого дополнительного кровотока есть и обратные стороны, в том числе носовые кровотечения и более крупные вены на ногах.Спросите своего врача, как справиться с этими проблемами.
Все системы работают — или почти готовы — внутри вашего растущего ребенка. Легкие вдыхают околоплодные воды. Кровь циркулирует по кровеносной системе. Почки фильтруют мочу. Внешний вид вашего ребенка меняется по мере роста волос, бровей и ресниц. Меняется и ваше тело. Возможно, сейчас у вас возникнут проблемы с застегиванием блузки, потому что ваша грудь выросла в процессе подготовки к кормлению ребенка.Некоторые женщины получают на полный размер чашки больше.
Вы чувствуете первые порывы движения? Возможно, потому что ребенок теперь имеет длину 5 1/2 дюймов от макушки до крупа и весит около 5 унций. Он размером с маленький сотовый телефон и достаточно большой, чтобы вызывать ажиотаж с каждым рулоном. Начни разговаривать со своим малышом. Их уши достаточно развиты, чтобы вас слышать! В течение следующих недель или двух вы увидите, как выглядит ребенок во время первого ультразвукового исследования беременности.Вы также можете узнать, есть ли у вас мальчик или девочка — это если вы хотите знать!
Амниотическая жидкость, которая окружает и защищает вашего ребенка, также может раздражать его нежную кожу. Вот почему тело ребенка теперь покрыто воскообразным белым веществом, которое называется vernix caseosa. Его следует удалить до рождения, если только ваш ребенок не родился рано. Под кожей образуется слой жира, обеспечивающий тепло. По мере того, как волосы ребенка отрастают, вы можете заметить, что ваши собственные волосы становятся гуще.Это потому, что ваш нормальный цикл выпадения волос замедлился. Наслаждайтесь своей густой гривой, пока она держится!
Вы на полпути к беременности! Примерно через 20 недель вы впервые встретите своего ребенка. Внутри вас ребенок может слышать звуки и может реагировать на них. Поговорите или пойте, даже если вы не умеете слушать мелодию, чтобы ребенок мог научиться вашему голосу. К настоящему времени ребенок имеет 6,5 дюймов от макушки до крупа и весит около 11 унций — примерно размер небольшого банана.Ваш ребенок будет расти, и вы тоже. Ожидайте, что с этого момента вы будете набирать около 1/2 фунта в неделю.
Много чего творится под поверхностью вашего животика! В деснах ребенка выскакивают крошечные зубные почки. Кишечник начинает вырабатывать меконий — липкие, смолистые отходы, которые вы увидите в первых нескольких грязных подгузниках ребенка. Возможны быстрые движения глаз. Костный мозг наращивает производство красных кровяных телец, которые вскоре доставляют кислород в организм ребенка.Друзья и коллеги уже должны комментировать ваш растущий живот и поздравлять вас с предстоящим прибытием!
На этой неделе ваш ребенок почти 1 фунт и 8 дюймов в длину от макушки до крупа! Внутри вашего ребенка формируются всевозможные системы, в том числе гормоны, которые будут отдавать своим органам команды, необходимые для работы, и нервы, которые ребенок должен потрогать, обонять и испытать всевозможные другие ощущения.Сейчас развиваются и половые органы ребенка. У мальчиков начали опускаться яички. У девочек матка, яичники и влагалище находятся там, где они должны быть.
Ваш ребенок преодолел отметку в 1 фунт и почти достаточно развит, чтобы выжить вне матки, но у вас еще есть несколько месяцев. Пришло время ребенку попрактиковаться в жизни в этом мире. Легкие продолжают готовиться к дыханию, вдыхая околоплодные воды. Они также производят вещество, называемое сурфактантом, которое позволяет легким раздуваться.Мозг ребенка создает связи, необходимые для того, чтобы думать — и когда-нибудь договариваться с вами!
Ваш ребенок теперь весит больше фунта и простирается почти на фут в длину от макушки до крупа — вытянутая, примерно такая же большая, как гигантский хот-дог. Ваш ребенок достиг жизнеспособности — это означает, что ребенок, скорее всего, выжил бы с помощью аппарата искусственной вентиляции легких, если бы роды имели место. Раньше кожа ребенка была морщинистой, как чернослив.Но эти морщины заполняются и разглаживаются по мере того, как под ними накапливается жир. Ногти присутствуют. По мере того как ваш живот расширяется, вы можете заметить, что на нем образуются растяжки. Они должны исчезнуть после доставки. В период с настоящего момента и до 28 недели ваш врач должен назначить вам тест на глюкозу, чтобы проверить наличие гестационного диабета.
Ваш ребенок становится больше — весом полтора фунта — размером с кочан брокколи.Окно в удивительный мир внутри вашего ребенка закрывается, поскольку его кожа из прозрачной становится мутной. И все же сердцебиение ребенка становится яснее. Если ваш партнер приложит ухо к вашему животу, слабый и быстрый бах-бум, ба-бум может быть достаточно сильным, чтобы его можно было услышать. Вы также можете почувствовать легкую икоту, исходящую из живота.
Ваш малыш — это 2-фунтовый узелок радости. Они весят примерно столько же, сколько литр молока, который вы выпиваете ежедневно, чтобы получить рекомендованные 1200 мг кальция.Впервые с тех пор, как у вашего ребенка сформировались веки, они открылись, открыв глаза голубоватого цвета. Не привязывайтесь к цвету слишком сильно — он может измениться в первые несколько месяцев жизни. Внутри матки особо не на что смотреть, но если вы посветите светом на живот, ребенок может отреагировать шквалом движений.
Вы вошли в третий триместр — финишную прямую! Ваш ребенок начинает выглядеть так, как при родах, но внутри его органам еще нужно созреть.Это включает в себя мозг, который быстро устанавливает связи, необходимые для управления телом ребенка. К настоящему времени ребенок привык к регулярному графику, чередуя периоды сна и бодрствования. К сожалению, расписание ребенка может отличаться от вашего. Не удивляйтесь, если ночью вы проснетесь от нескольких ударов ногами.
К настоящему времени ваш ребенок имеет длину около 10 дюймов от макушки до крупа и весит более 2 фунтов — примерно столько же, сколько тыква.Они могут делать все что угодно — моргать, кашлять, икать и, возможно, даже мечтать! Младенец переходит в позу для родов, которая с каждым днем становится все ближе. Если они сначала столкнутся с крупом, не паникуйте. Еще есть время занять позицию головой вперед. Это то, что вы можете обсудить со своим акушером-гинекологом, с которым вы будете встречаться чаще, с посещениями примерно раз в 2 недели во время нормальной беременности.
Ребенок растет быстрыми темпами, и поскольку в матке меньше места, вы должны чувствовать практически каждое движение.Некоторые из этих ударов локтями и коленями будут довольно интенсивными, поскольку кости и мышцы ребенка станут сильнее. Созревает и любая другая часть тела ребенка, от легких до мозга. В этом мозгу образуется больше морщин по мере установления связей между нервными клетками. Чувства ребенка также все больше осознают звук, свет и прикосновения.
На этой неделе ваш ребенок имеет длину около 11 дюймов от макушки до крупа и весит около 3 фунтов — это примерно размер маленького жареного цыпленка.По мере того, как ваш ребенок растет, ваш живот растет соответствующим образом. Это может быть неудобно и неловко, поскольку ваш центр равновесия смещается. Вы также можете заметить, что ваши ступни расширяются, поскольку ваши суставы расслабляются при подготовке к родам. Если это так, возможно, вам стоит отправиться за покупками за парой обуви побольше.
Вы набираете около фунта в неделю, и ваш ребенок тоже полнеет. Чтобы подготовить свое тело к родам, у вас могут начаться схватки Брэкстона-Хикса.Эти «тренировочные» схватки могут длиться от 30 секунд до 2 минут. Если схватки становятся более интенсивными или ближе друг к другу, позвоните своему врачу, чтобы убедиться, что вы действительно не рожаете. Легкие ребенка все еще развиваются, и им потребуется помощь вентилятора, чтобы дышать, если вы родите прямо сейчас.
Ваш ребенок весом почти 4 фунта похож на дыню, которая утяжеляет ваш живот! В вашей матке осталось не так много места, но каким-то образом ваш маленький сверток все равно будет извиваться и извиваться там, хотя, возможно, не так сильно, как раньше.Ваш ребенок делает последние приготовления к своему внешнему виду. Тонкий покров волос на теле, называемый лануго, спадает, и волосы остаются только там, где они должны быть — на ресницах, бровях и голове.
На этой неделе тело вашего ребенка продолжает полнеть, а кости под ним укрепляются, чтобы поддерживать его. Единственные кости, которые останутся мягкими, находятся внутри черепа вашего ребенка, который нужно будет слегка сжать, чтобы пройти через родовые пути.В течение первых нескольких лет в черепе вашего ребенка все еще будут оставаться слабые места, позволяющие мозгу расти. Между тем, ваш растущий обхват заставляет вас чувствовать себя более неудобно, от изжоги до геморроя. Не волнуйтесь — осталось всего несколько недель!
Прямо сейчас ваш ребенок имеет размер более 12 дюймов от макушки до крупа и весит 5 фунтов — размером с большой ананас. Большинство основных органов — пищеварительная, дыхательная и нервная системы — почти способны работать самостоятельно.Ваш ребенок, возможно, уже находится в положении вниз головой и готов к родам! В наши дни в матке мало места, поэтому не удивляйтесь, если увидите, что локоть или колено высовывается из живота.
Возможно, в вашей матке не останется много места, ведь ваш ребенок весит почти 5,5 фунтов, но сейчас начинается серьезный рост. В течение следующих нескольких недель ваш ребенок будет прибавлять 0,5 фунта или больше в неделю. Ребенок также садится в нижнее положение в тазу перед родами — это движение называется «облегчение».«Это хорошая новость для ваших легких — теперь дыхание должно стать легче, — но плохая новость для вашего мочевого пузыря, который начнет ощущать большее давление. В результате вы будете проводить еще больше времени в ванной.
Всего через несколько дней ваш ребенок будет доношенным. При весе почти 6 фунтов — размером с дыню — тело вашего ребенка почти готово к рождению. Восковое белое вещество под названием vernix caseosa, покрывавшее большую часть их тела в течение этого 9-месячного путешествия, растворилось.Ребенок проглотил это и другие вещества, которые образуют черновато-зеленый меконий в кишечнике, который вы обнаружите в первых подгузниках ребенка. С этого момента и до конца беременности вы будете посещать акушера-гинеколога не реже одного раза в неделю.
Сейчас у вас доношенная беременность, а ваш ребенок почти полностью вырос. При весе 6 1/2 фунтов это похоже на то, что вы носите с собой маленький шар для боулинга! Ребенок готовится к родам, которые могут произойти через пару недель — или в любой день! Их голова перемещается в положение в вашем тазе, что называется «задействовано».«Иммунная система ребенка также активизируется и будет продолжать развиваться после рождения. Если вы кормите грудью, вы еще больше укрепите иммунную систему ребенка.
Вы на финише! Малыш сейчас весит более 6 1/2 фунтов. Большая часть этого веса — это слой жира, который поможет им согреться во внешнем мире. Рост вашего ребенка замедлился, но теперь все органы должны работать. Мозг начал контролировать функции всего тела — от дыхания до регулирования частоты сердечных сокращений.Также активны рефлексы, в том числе хватание и сосание, которые позволяют ребенку схватить вас за руку и приложить к груди вскоре после рождения.
При весе чуть более 7 фунтов ваш ребенок похож на маленький арбуз в вашем животе — и вы чувствуете каждую унцию. Вы, вероятно, более чем готовы покончить с изжогой, болями в спине и постоянными посещениями туалета и уже готовы встретить своего ребенка! Вам не придется долго ждать. Ребенок мог родиться в любой день.Вы можете заметить больше сокращений Брэкстона-Хикса по мере того, как ваше тело готовится к родам. Если они становятся более регулярными и интенсивными, пора вызывать врача.
Это та неделя, когда вы, наконец, должны встретить извивающийся маленький сверток, который вы таскали с собой последние 9 месяцев! Однако часто младенцы не сотрудничают и рождаются по расписанию.

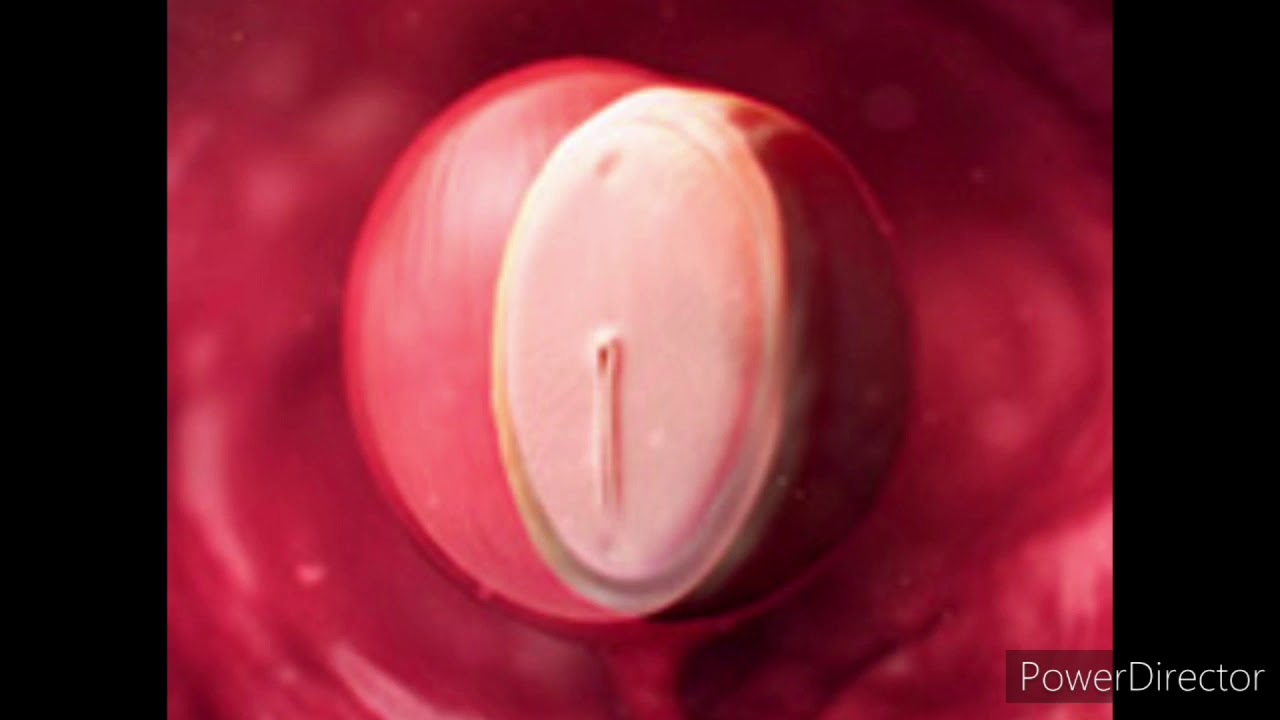 Незначительные кровянистые выделения. У некоторых женщин на четвертой неделе беременности могут быть кровянистые выделения — это называется имплантационным кровотечением. Если крови много, если кровотечение не прекращается или если у вас появились другие жалобы, немедленно обратитесь к врачу.
Незначительные кровянистые выделения. У некоторых женщин на четвертой неделе беременности могут быть кровянистые выделения — это называется имплантационным кровотечением. Если крови много, если кровотечение не прекращается или если у вас появились другие жалобы, немедленно обратитесь к врачу.
 Ощущение усталости при беременности естественно, но в некоторых случаях так может проявляться дефицит железа, поэтому проконсультируйтесь с лечащим врачом насчет получения железа с пищей или добавками. Предотвратить анемию, которая часто проявляется в виде слабости и сильной усталости, можно просто за счет получения дневной дозы железа.
Ощущение усталости при беременности естественно, но в некоторых случаях так может проявляться дефицит железа, поэтому проконсультируйтесь с лечащим врачом насчет получения железа с пищей или добавками. Предотвратить анемию, которая часто проявляется в виде слабости и сильной усталости, можно просто за счет получения дневной дозы железа.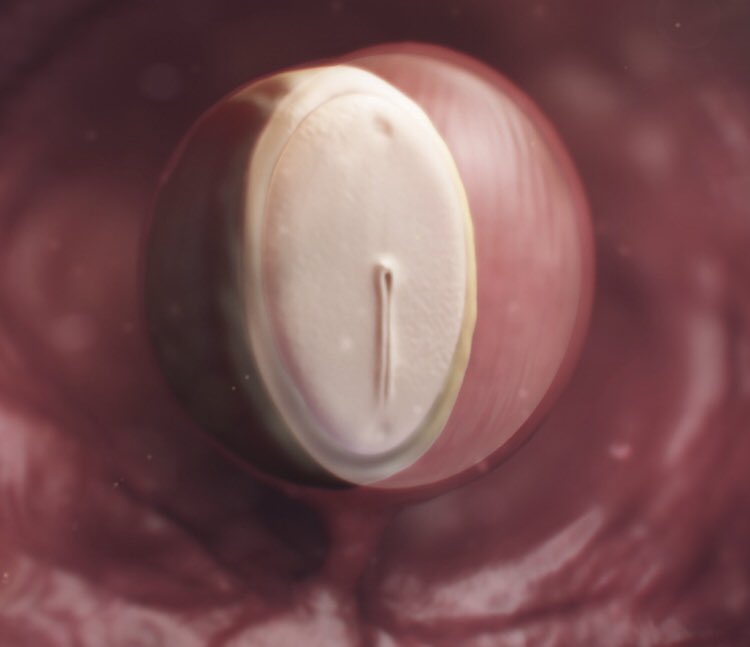 Данные последних исследований показывают, что воздействие табачного дыма на некурящих увеличивает вероятность таких осложнений, как низкий вес новорожденного, выкидыши и внематочная беременность.
Данные последних исследований показывают, что воздействие табачного дыма на некурящих увеличивает вероятность таких осложнений, как низкий вес новорожденного, выкидыши и внематочная беременность.
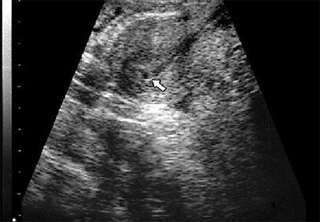 Это так называемые зародышевые листки. Из эктодермы образуются волосы и ногти, зубы, кожа, а также нервная система. Скелетные мышцы, сосуды, кровь, половые железы и внутренние органы формируются благодаря мезодерме. Внутренний зародышевый листок отвечает за формирование пищеварительного тракта, лёгких, поджелудочной железы и печени.
Это так называемые зародышевые листки. Из эктодермы образуются волосы и ногти, зубы, кожа, а также нервная система. Скелетные мышцы, сосуды, кровь, половые железы и внутренние органы формируются благодаря мезодерме. Внутренний зародышевый листок отвечает за формирование пищеварительного тракта, лёгких, поджелудочной железы и печени.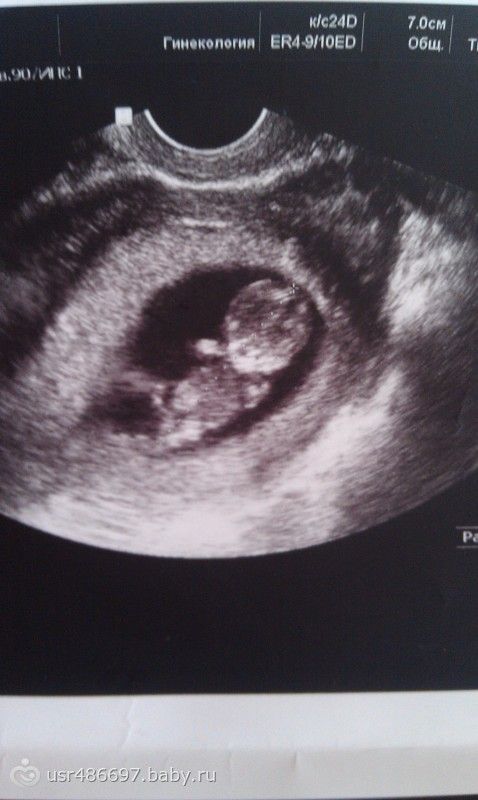
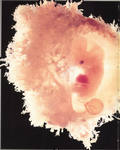
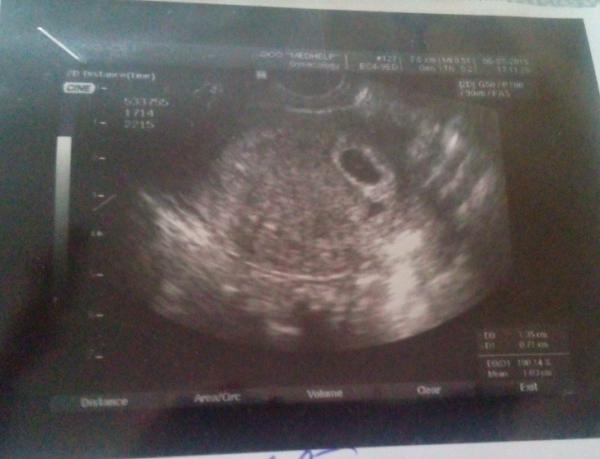 Это время полного слияния на физическом и эмоциональном уровне мамы и ребёнка.
Это время полного слияния на физическом и эмоциональном уровне мамы и ребёнка.