УЗИ на первом триместре беременности
Зачем нужен УЗИ скрининг первого триместра
Многие скрытые патологии беременности и плода можно устранить, если выявить на ранних сроках. Чтобы их обнаружить, в I триместре проводят диагностический скрининг – первичное обследование состояния здоровья беременных, у которых нет жалоб. Он состоит из биохимического анализа крови и ультразвукового исследования УЗИ.
Скрининговое УЗИ 1 триместра беременности помогает родить здорового ребенка, даже если есть бессимптомные аномалии, поэтому рекомендовано Всемирной Организацией Здравоохранения (ВОЗ). Безопасность метода для матери и ребенка доказана ведущими мировыми экспертными организациями – Американским Институтом Ультразвука в Медицине AIUM, Европейским Комитетом по Безопасности Медицинского Ультразвука ECMUS и другими. УЗИ беременных применяют в мировом акушерстве и гинекологии с 70-х годов 20 века, при этом не зарегистрировано ни одного случая осложнения от процедуры.
Какие патологии помогает выявить?
В 1 триместре формируются внутренние органы и структуры организма ребенка. С помощью УЗИ первого скрининга определяют:
С помощью УЗИ первого скрининга определяют:
- точный срок беременности – позволяет следить за ее нормальным течением и развитием плода, прогнозировать срок родов;
- количество и качество околоплодной жидкости – среды, обеспечивающей обмен веществ, терморегуляцию, биологическую и механическую защиту плода;
- есть ли угроза выкидыша;
- сколько плодов – один или несколько;
- место крепления плаценты – это позволяет предупреждать осложнения беременности и родов;
- жизнеспособность плода – по сердечным сокращениям и двигательной активности;
- нормально ли развивается плод – строение ручек, ножек, соответствует ли размер возрастной норме;
- нет ли грубых пороков развития головного мозга, сердца, скелета, внутренних органов.
Кроме этого, оценивают ультразвуковые маркеры хромосомных аномалий. Для этого измеряют носовую кость, толщину воротникового пространства и поперечный размер головы.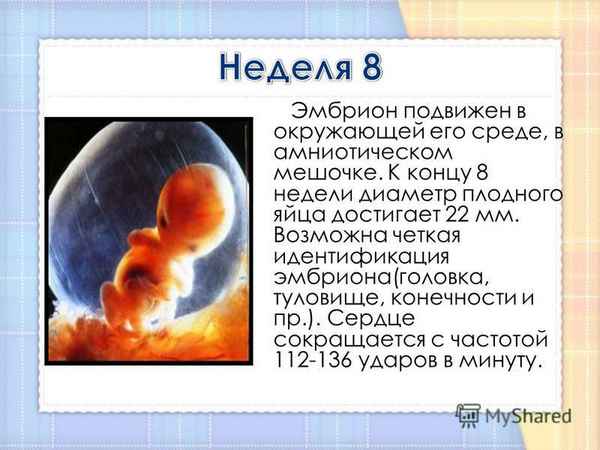 После расшифровки результатов будущие родители получают подробную информацию о здоровье еще не родившегося ребенка. Ведущий беременность врач может оценивать риск осложнений – внематочной беременности, отслойки плаценты, гипертонуса матки и т. п., а также врожденных пороков и наследственных патологий у ребенка.
После расшифровки результатов будущие родители получают подробную информацию о здоровье еще не родившегося ребенка. Ведущий беременность врач может оценивать риск осложнений – внематочной беременности, отслойки плаценты, гипертонуса матки и т. п., а также врожденных пороков и наследственных патологий у ребенка.
УЗИ на ранних сроках беременности делают в плановом порядке дважды:
- на 5-8 неделях;
- на 10-14 неделях.
Как проводят обследование?
Процедуру проводят трансабдоминальным либо трансвагинальным датчиком. При трансабдоминальном УЗИ датчик перемешают по коже живота, при трансвагинальном его вводят во влагалище. Трансвагинальное УЗИ более точное, поэтому чаще его назначают женщинам с лишним весом, так как широкая жировая прослойка в области брюшины не позволяет врачу рассмотреть матку и плод.
Как подготовиться?
За день до УЗИ необходимо исключить из рациона продукты, усиливающие газообразование в кишечнике – бобовые, капусту, дрожжевую выпечку, черный хлеб, газировку и т. п. По назначению врача дополнительно принимают препараты от метеоризма.
п. По назначению врача дополнительно принимают препараты от метеоризма.
Перед трансабдоминальным УЗИ выпейте не меньше литра негазированной жидкости, чтобы на момент проведения процедуры мочевой пузырь был наполнен. В этом случае матка смещается ближе к брюшной стенке, и врач видит более четкую картинку.
Перед трансвагинальным УЗИ дома проведите туалет наружных половых органов. Непосредственно перед манипуляцией опорожните мочевой пузырь – так вам будет комфортнее во время исследования – и освежите промежность влажной салфеткой.
Диагностика течения беременности и состояния плода с помощью УЗИ в первом триместре:
- точная – позволяет безошибочно определять норму и патологию;
- информативная – дает необходимые данные для корректного ведения беременности с учетом индивидуальных особенностей матери и ребенка;
- безболезненна – не требует медикаментозного обезболивания;
- доказано безопасна для матери и ребенка;
- не требует нарушения целостности кожи и слизистых, поэтому нет риска инфицирования;
- не нуждается в специальной подготовке;
- проводится за 20 минут;
- результаты готовы уже через 10 минут после процедуры и могут использоваться для врачебных назначений.

Кроме этого, платное УЗИ 1 триместра в нашей клинике в Санкт-Петербурге доступно по цене широкому кругу пациентов. Если по результатам скрининга выявляют отклонение от нормы, врач назначает более детальное обследование.
Наши клиники в Санкт-Петербурге
Пороки развития
\n
- \n
- развития и укрепления систем регистрации и эпиднадзора;
- накопления опыта и создания потенциала;
- укрепления научных исследований и научных работ в области этиологии, диагностики и профилактики;
- укрепления международного сотрудничества.
\n
\n
\n
\n
\n
Определение
\n
\nВрожденные пороки развития именуются также врожденными пороками, врожденными нарушениями или врожденными деформациями. Врожденные пороки развития можно определить как структурные или функциональные отклонения от нормы (например, метаболические расстройства), которые проявляются в период внутриутробного развития и могут быть выявлены до рождения, во время рождения или на более поздних этапах жизни.
\n
Причины и факторы риска
\n
\nПримерно 50% всех пороков развития нельзя связать с какой-либо конкретной причиной, однако некоторые причины или факторы риска известны.
\n
Социально-экономические факторы
\n
\nНесмотря на то, что низкий доход может оказаться косвенной детерминантой, пороки развития чаще проявляются в семьях и странах с недостаточными ресурсами. Согласно подсчетам, примерно 94% тяжелых пороков развития наблюдаются в странах со средним и низким уровнем дохода, где женщины зачастую не имеют доступа к достаточному количеству и достаточно хорошей пище и могут подвергаться воздействию какого-либо агента или фактора, например, инфекции или алкоголь, который провоцирует или усиливает отклонения от нормы в предродовом развитии. Более того, материнство в зрелом возрасте повышает риск хромосомных аномалий, включая синдром Дауна, в то время как материнство в молодом возрасте повышает риск некоторых врожденных пороков развития.
\n
Генетические факторы
\n
\nКровосмешение (кровное родство) повышает распространенность редких генетических врожденных пороков и почти удваивает риск неонатальной и детской смертности, умственной отсталости и тяжелых врожденных пороков у детей, рожденных парами, являющимися двоюродными родственниками. У некоторых этнических групп, например у евреев-ашкенази и у финнов, наблюдается сравнительно высокая распространенность редких генетических мутаций, приводящих к повышенному риску пороков развития.\n
У некоторых этнических групп, например у евреев-ашкенази и у финнов, наблюдается сравнительно высокая распространенность редких генетических мутаций, приводящих к повышенному риску пороков развития.\n
\n
Инфекции
\n
\nПрисутствие у матерей таких инфекций, как сифилис или корь, является распространенной причиной врожденных пороков в странах с низким и средним уровнем дохода.
\n
Питание матери
\n
\nДефицит йода, солей фолиевой кислоты, ожирение или такие состояния, как сахарный диабет, связаны с некоторыми пороками развития. Например, дефицит фолиевой кислоты повышает риск рождения ребенка с дефектом нервной трубки. Кроме того, повышенное потребление витамина А может повлиять на нормальное развитие эмбриона или плода.
\n
Экологические факторы
\n
\nВоздействие на материнский организм некоторых пестицидов и других химических веществ, а также некоторых лекарственных средств, алкоголя, табака, психоактивных веществ или радиоактивного излучения во время беременности может повышать риск развития у плода или новорожденного ребенка врожденных пороков.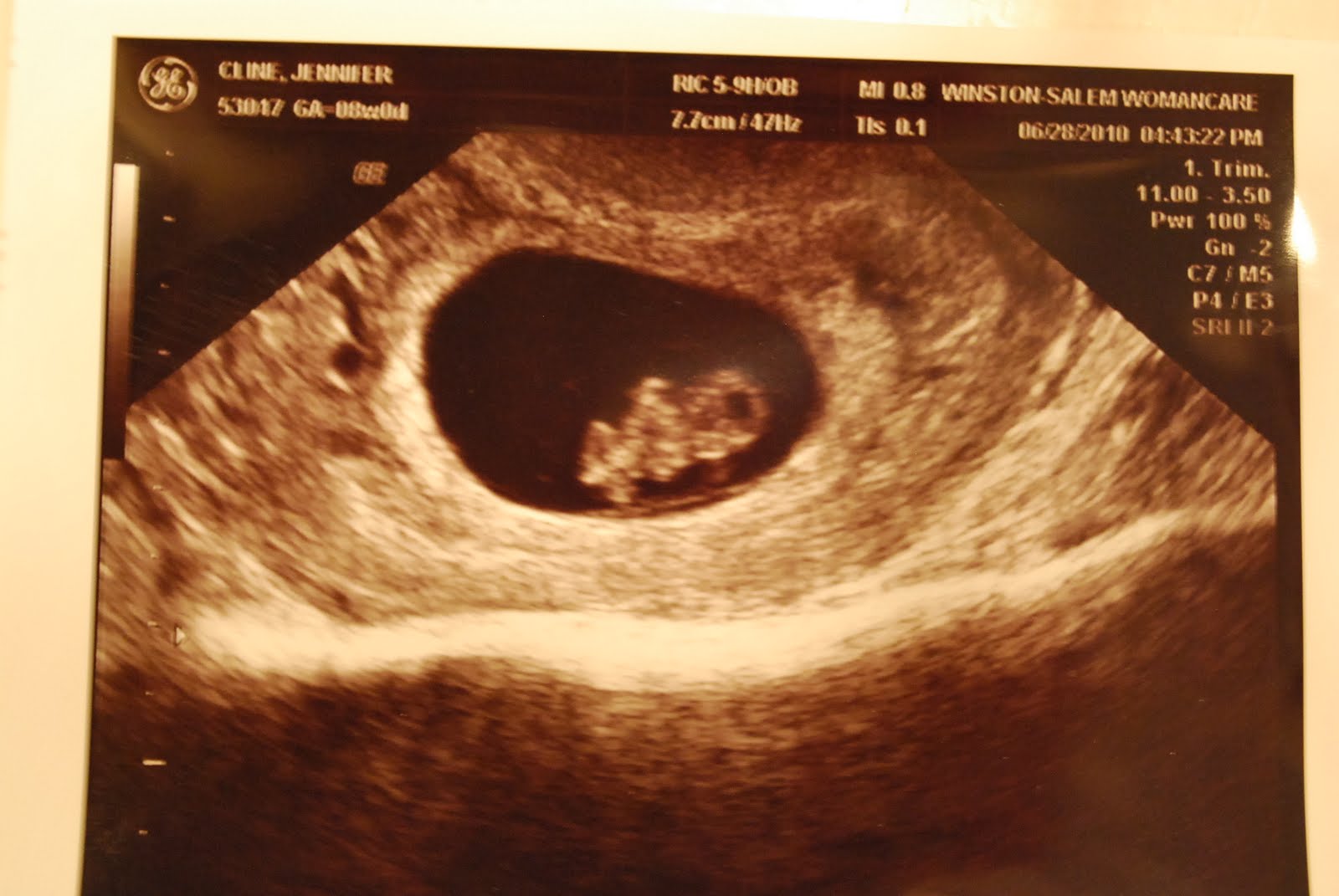 Работа или проживание вблизи или непосредственно в месте расположения мусорных свалок, металлургических предприятий или шахт также может быть фактором риска, особенно при воздействии на организм матери других экологических факторов риска или при недостаточности питания.
Работа или проживание вблизи или непосредственно в месте расположения мусорных свалок, металлургических предприятий или шахт также может быть фактором риска, особенно при воздействии на организм матери других экологических факторов риска или при недостаточности питания.
\n
Профилактика
\n
\nПрофилактические медико-санитарные меры, принимаемые в период подготовки к беременности и в период зачатия, а также дородовое медицинское обслуживание снижают частоту появления некоторых врожденных пороков развития. Первичная профилактика пороков развития включает следующие меры:
\n
- \n
- Улучшение питания женщин на протяжении репродуктивного периода посредством обеспечения надлежащего потребления витаминов и минералов, в особенности фолиевой кислоты, в результате ежедневного перорального приема пищевых добавок или обогащения основных продуктов питания, таких как пшеничная или кукурузная мука.
- Наблюдение за тем, чтобы беременная женщина не употребляла или употребляла в ограниченном количестве вредные для здоровья продукты, в особенности, алкоголь.

- Предупреждение диабета в период подготовки к беременности и во время беременности при помощи консультирования, борьбы с излишним весом, правильного питания и, в необходимых случаях, введения инсулина.
- Предупреждение во время беременности воздействия содержащихся в окружающей среде опасных веществ (например, тяжелых металлов, пестицидов, некоторых лекарственных препаратов).
- Контроль за тем, чтобы любое воздействие на организм беременной женщины лекарственных средств или облучения в медицинских целях (например, рентгеновскими лучами) было оправданным и было основано на тщательном анализе рисков и пользы для здоровья.
- Расширение охвата вакцинацией женщин и детей, особенно против вируса краснухи. Эту болезнь можно предотвратить путем вакцинации детей. Вакцина против краснухи может также вводиться по меньшей мере за один месяц до наступления беременности женщинам, не получившим вакцины или не переболевшим краснухой в детстве.
- Расширение охвата вакцинацией женщин и детей, особенно против вируса краснухи.
 Эту болезнь можно предотвратить путем вакцинации детей. Вакцина против краснухи может также вводиться женщинам, не имеющим иммунитета против этой болезни, по меньшей мере, за один месяц до наступления беременности.
Эту болезнь можно предотвратить путем вакцинации детей. Вакцина против краснухи может также вводиться женщинам, не имеющим иммунитета против этой болезни, по меньшей мере, за один месяц до наступления беременности. - Расширение масштабов и усиление учебной работы с медработниками и другими сотрудниками, причастными к укреплению профилактики пороков развития.
\n
\n
\n
\n
\n
\n
\n
\n
\n
Выявление
\n
\nМедицинская помощь до зачатия (в предзачаточный период) и около времени зачатия (в околозачаточный период) включает основные меры по охране репродуктивного здоровья, а также медицинский генетический скрининг и консультирование. Скрининг можно проводить в течение трех периодов, перечисленных ниже.
\n
- \n
- Скрининг в период подготовки к беременности предназначен для выявления людей, подверженных риску появления определенных нарушений здоровья или риску передачи каких-либо нарушений здоровья своим детям. Скрининг включает изучение медицинской истории семьи и скрининг на выявление переносчика инфекции.
 Скрининг особенно важен в странах, где широко распространены кровосмесительные браки.
Скрининг особенно важен в странах, где широко распространены кровосмесительные браки. - Скрининг в предзачаточный период: особенности материнского организма могут повышать риск, и результаты скрининга следует использовать для предоставления надлежащей медицинской помощи в зависимости от риска. В этот период можно проводить скрининг матерей молодого и зрелого возраста, а также скрининг на употребление алкоголя, табака и других психоактивных веществ. Для выявления синдрома Дауна в течение первого триместра беременности и тяжелых пороков развития плода в течение второго триместра можно использовать ультразвуковые методы исследования. Проведение дополнительных тестов и амниоцентеза помогает выявлять дефекты формирования нервной трубки и хромосомные нарушения в течение первого и второго триместров беременности.
- Скрининг новорожденных предусматривает проведение клинического обследования, а также скрининга на гематологические, метаболические и гормональные нарушения.
 Проверка на глухоту и пороки сердца, а также своевременное выявление врожденных пороков может способствовать лечению, направленному на спасение жизни, и предотвратить прогрессирование порока, который может привести к какой-либо форме физической или умственной инвалидности или к инвалидности, связанной со зрением или слухом. В некоторых странах все новорожденные дети перед выпиской из родильного отделения проходят скрининг на выявление патологий щитовидной железы и надпочечников.
Проверка на глухоту и пороки сердца, а также своевременное выявление врожденных пороков может способствовать лечению, направленному на спасение жизни, и предотвратить прогрессирование порока, который может привести к какой-либо форме физической или умственной инвалидности или к инвалидности, связанной со зрением или слухом. В некоторых странах все новорожденные дети перед выпиской из родильного отделения проходят скрининг на выявление патологий щитовидной железы и надпочечников.
\n
\n
\n
\n
Лечение и медицинская помощь
\n
\nВ странах с надлежащими службами здравоохранения структурные врожденные пороки можно корректировать при помощи педиатрической хирургии и обеспечивать своевременное лечение детей с функциональными проблемами, такими как талассемия (наследуемое по рециссивному типу заболевание крови), серповидно-клеточные нарушения и врожденный гипотиреоз.
\n
Деятельность ВОЗ
\n
\nВ 2010 году Всемирная ассамблея здравоохранения опубликовала доклад о врожденных пороках. В докладе излагаются основные компоненты создания национальных программ по профилактике и медицинской помощи в случае врожденных пороков, осуществляемых до и после рождения. В докладе также рекомендованы первоочередные действия для международного сообщества по оказанию помощи в создании и укреплении таких национальных программ.
В докладе излагаются основные компоненты создания национальных программ по профилактике и медицинской помощи в случае врожденных пороков, осуществляемых до и после рождения. В докладе также рекомендованы первоочередные действия для международного сообщества по оказанию помощи в создании и укреплении таких национальных программ.
\n
\nГлобальная стратегия охраны здоровья женщин и детей, объявленная в сентябре 2010 года Организацией Объединенных Наций в сотрудничестве с руководящими деятелями правительств и другими организациями, такими как ВОЗ и ЮНИСЕФ, играет решающую роль в осуществлении результативных и эффективных с экономической точки зрения действий по укреплению здоровья новорожденных и детей.\n
\n
\nВОЗ работает также с Национальным центром по врожденным порокам и проблемам развития, входящим в состав Центров США по борьбе с болезнями и профилактике болезней (ЦББ), и другими партнерами по выработке глобальной политики, направленной на обогащение пищевых продуктов солями фолиевой кислоты на уровне стран.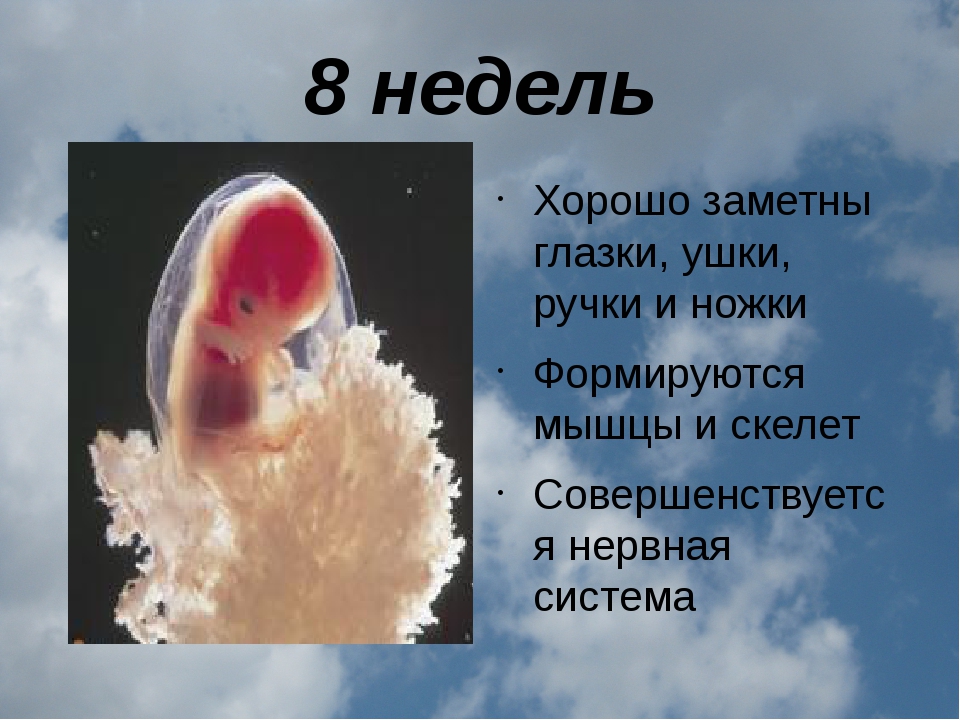 Кроме того, ВОЗ работает с партнерами над предоставлением необходимого технического опыта для проведения эпиднадзора в отношении дефектов нервной трубки, мониторинга усилий по обогащению пищевых продуктов солями фолиевой кислоты и по укреплению лабораторного потенциала для оценки рисков в отношении врожденных пороков, предупреждаемых с помощью солей фолиевой кислоты.
Кроме того, ВОЗ работает с партнерами над предоставлением необходимого технического опыта для проведения эпиднадзора в отношении дефектов нервной трубки, мониторинга усилий по обогащению пищевых продуктов солями фолиевой кислоты и по укреплению лабораторного потенциала для оценки рисков в отношении врожденных пороков, предупреждаемых с помощью солей фолиевой кислоты.
\n
\nМеждународный справочно-информационный центр по эпиднадзору и исследованиям в области врожденных пороков является добровольной некоммерческой международной организацией, состоящей в официальных отношениях с ВОЗ. Эта организация собирает данные эпиднадзора в отношении врожденных пороков и программ исследований, проводимых во всем мире, с тем чтобы изучать и предупреждать врожденные пороки, а также смягчать их последствия.
\n
\nДепартаменты ВОЗ по репродуктивному здоровью и научным исследованиям и по питанию для здоровья и развития в сотрудничестве с Международным справочно-информационным центром по эпиднадзору и исследованиям в области врожденных пороков и Национальным центром CDC по врожденным порокам и проблемам развития организуют ежегодные семинары по эпиднадзору и предупреждению врожденных пороков и преждевременных родов.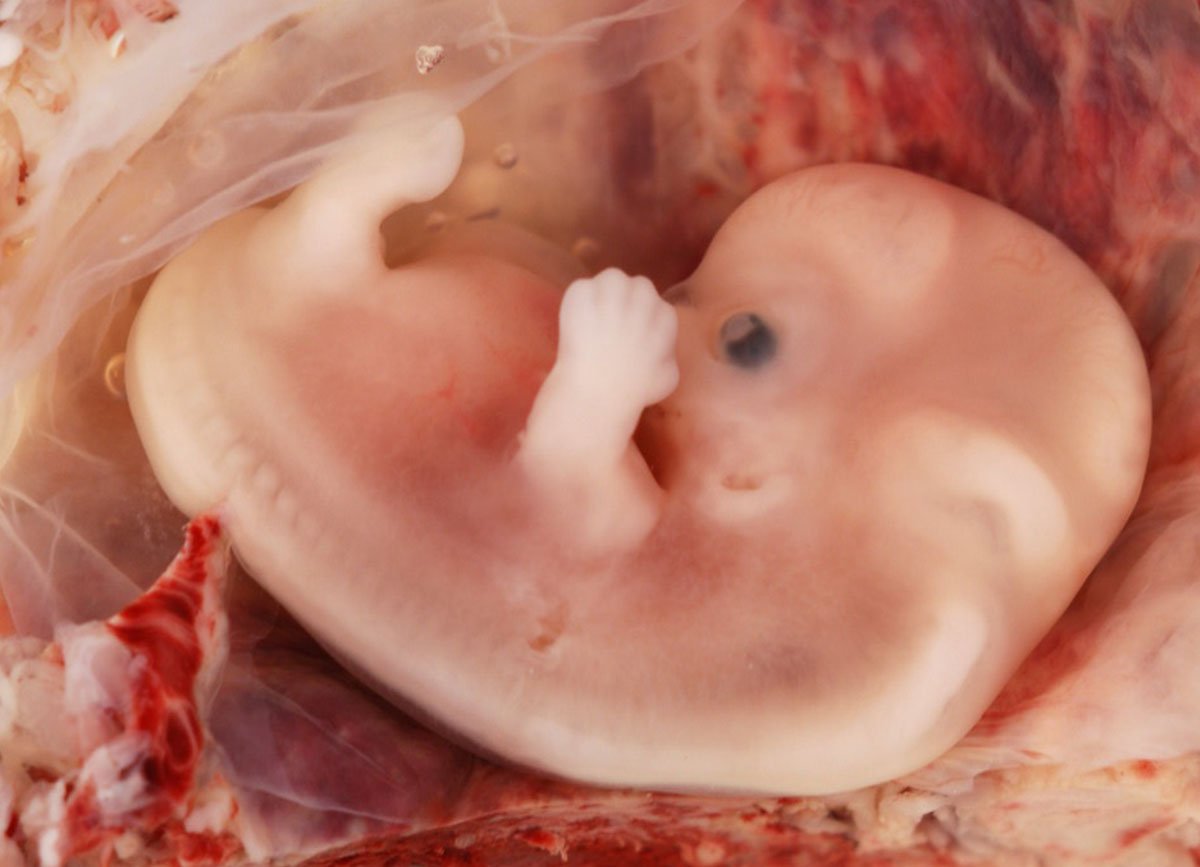 Департамент ВОЗ по ВИЧ/СПИДу сотрудничает с этими партнерами в целях усиления эпиднадзора за пороками развития среди женщин, получающих антиретровирусные препараты во время беременности, в качестве неотъемлемой части мониторинга и оценки национальных программ по борьбе с ВИЧ.
Департамент ВОЗ по ВИЧ/СПИДу сотрудничает с этими партнерами в целях усиления эпиднадзора за пороками развития среди женщин, получающих антиретровирусные препараты во время беременности, в качестве неотъемлемой части мониторинга и оценки национальных программ по борьбе с ВИЧ.
\n
\nАльянс ГАВИ, в число партнеров которого входит ВОЗ, оказывает помощь развивающимся странам в активизации борьбы и ликвидации краснухи и синдрома врожденной краснухи путем иммунизации.
\n
\nВОЗ разрабатывает нормативные инструменты, в том числе руководящие принципы и глобальный план действий по укреплению служб медицинской помощи и реабилитации в поддержку осуществления Конвенции о правах инвалидов. Аналогичным образом ВОЗ оказывает помощь странам в деле включения служб медицинской помощи и реабилитации в общую систему первичной медико-санитарной помощи, поддерживает разработку программ реабилитации на уровне отдельных сообществ и способствует укреплению специализированных центров реабилитации, а также их связей с центрами реабилитации на уровне отдельных сообществ.
\n
Конвенция ООН о правах инвалидов
\n
\nДепартамент ВОЗ по общественному здравоохранению и окружающей среде ведет работу по целому ряду направлений деятельности и разрабатывает меры вмешательства для решения вопросов, связанных с экологическими и социальными детерминантами развития детей. В их число входят: свойственная только детям уязвимость к загрязнению воздуха внутри и вне помещений, загрязнению воды, отсутствию элементарной гигиены, токсичным соединениям, тяжелым металлам, компонентам отходов и радиационному излучению; смешанное воздействие факторов, связанных с социальной средой, профессиональной деятельностью и питанием, а также условия проживания детей (дом, школа).
\n
«,»datePublished»:»2020-12-01T22:52:00.0000000+00:00″,»image»:»https://www.who.int/images/default-source/imported/preterm-birth-mother-jpg.jpg?sfvrsn=c5c1adf1_0″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»https://www.who. int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2020-12-01T22:52:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/congenital-anomalies»,»@context»:»http://schema.org»,»@type»:»Article»};
int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2020-12-01T22:52:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/congenital-anomalies»,»@context»:»http://schema.org»,»@type»:»Article»};
УЗИ плода при беременности, узнать пол ребенка, срок по неделям | Делать ли УЗИ на ранних сроках беременности
Во время беременности будущей маме предстоят разные диагностические процедуры, в том числе УЗИ плода, с помощью которого определяют следующие параметры:
- Фетометрию: массу тела, длину костей носа, плеча, предплечья, бедра, голени и других конечностей. Это основной критерий определения срока беременности по УЗИ и наличия/отсутствия отклонений в развитии.
- Анатомию плода: размеры желудка, глазниц, мочевого пузыря, мозжечка и других органов.
- Параметры плаценты, пуповины, околоплодных вод. Специалист оценивает локализацию плаценты, степень её зрелости и расположение относительно внутреннего зева матки.
 Определяет количество околоплодных вод, число сосудов пуповины и место её прикрепления.
Определяет количество околоплодных вод, число сосудов пуповины и место её прикрепления.
Исследование даёт возможность видеть малыша в утробе, следить за его развитием и самочувствием. Оценивать ход беременности, наличие угрозы выкидыша и возможных патологий. К последним относится синдром Дауна, порок сердца, анэнцефалия и заращение двенадцатиперстной кишки.
Когда проводится УЗИ плода?
В период вынашивания ребёнка беременную женщину могут отправить на ультразвуковую диагностику около пяти раз. Первое УЗИ делают на ранних сроках беременности, чтобы подтвердить сам факт и исключить внематочное прикрепление плодного яйца.
Второе УЗИ плода проводят в конце первого-начале второго триместра (11-13 недель). Здесь оценивают развитие малыша и состояние плаценты. Вместе с этим делают забор крови для анализа на хромосомные патологии.
На третьем УЗИ при беременности можно узнать пол ребёнка, так как на сроке 19-21 неделя конечности хорошо визуализируются.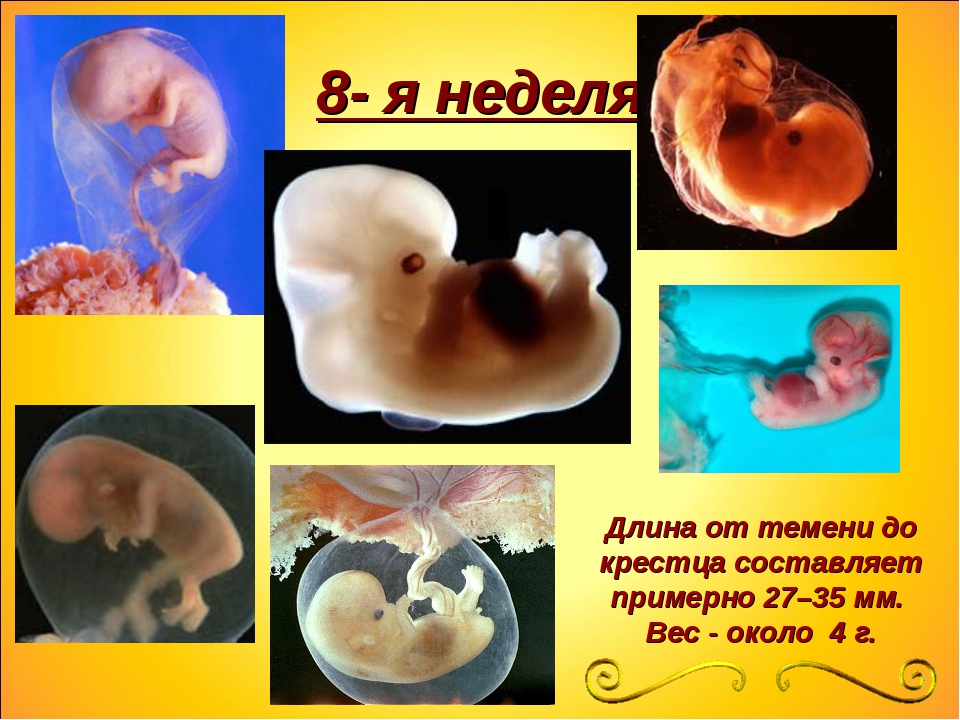 Иногда малыш принимает закрытую позу, не давая определить половую принадлежность. В этом случае будущим родителям остаётся ждать следующей плановой процедуры.
Иногда малыш принимает закрытую позу, не давая определить половую принадлежность. В этом случае будущим родителям остаётся ждать следующей плановой процедуры.
Её проводят на 32-34-й неделе беременности, чтобы оценить степень развития пуповины, строение кровеносной системы, вес и размер плода, соразмерность родовых путей матери и головы ребёнка.
Виды УЗИ
УЗИ плода делится на два основных вида:
- Абдоминальное. Женщина лежит на спине, врач наносит на поверхность живота проводящий гель и водит датчиком, который проецирует на экран монитора изображение малыша.
- Трансвагинальное. Датчик вводят во влагалище, используя индивидуальный презерватив и проводящий гель. Такое УЗИ позволяет визуализировать недоступные при абдоминальном обследовании участки и получить дополнительную информацию о состоянии плода.
Также существуют такие подвиды УЗИ, как допплерография, 3D- и 4D-исследование. Первое позволяет оценить кровоток, скорость циркуляции крови между плодом и плацентой. Второе даёт возможность сделать объёмное изображение малыша и обнаружить патологии, незаметные на обычном УЗИ. С помощью технологий 4D визуализируют органы ребёнка в реальном времени, чтобы оценить их функционирование.
Второе даёт возможность сделать объёмное изображение малыша и обнаружить патологии, незаметные на обычном УЗИ. С помощью технологий 4D визуализируют органы ребёнка в реальном времени, чтобы оценить их функционирование.
Где сделать УЗИ плода в Ижевске?
Данная процедура доступна в Многопрофильном центре медицинской заботы «Медицея». Чтобы уточнить цену и записаться, звоните нам по номеру +7 (3412) 65-51-51 или заказывайте обратный звонок на сайте.
8 неделя беременности: фото, ощущения, развитие плода
Как растет малыш, размер и вес ребенка на 8 неделе беременности
Длина твоего малыша от «макушки до ягодиц» — всего лишь 14-20 мм, т.е. он на 8 неделе беременности размером уже не с горошину, а с боб!
Последняя новость 8 недели – на руках и ногах показались перепончатые пальчики, веки практически закрывают глазки, а хвостика почти не осталось. Ты можешь с утра до вечера грезить о мальчике или девочке, но гениталии на 8 неделе беременности еще недостаточно сформированы, чтобы можно было определить пол. Активно развиваются кости и даже суставы. Идет процесс формирования верхней губы (отдельные ее части начинают тесно сближаться). Если утебя мальчик, то на 8 неделе твоей беременности идет формирование его яичек. И представь себе, это шестинедельное существо размером с фасоль уже двигается!.. хотя ты пока и не можешь этого почувствовать :)) Ультразвуковое сканирование, проведенное на этой неделе, позволило бы различить не только головной и тазовый концы зародыша, но и определить, где у него «спина», а где — «живот».
Активно развиваются кости и даже суставы. Идет процесс формирования верхней губы (отдельные ее части начинают тесно сближаться). Если утебя мальчик, то на 8 неделе твоей беременности идет формирование его яичек. И представь себе, это шестинедельное существо размером с фасоль уже двигается!.. хотя ты пока и не можешь этого почувствовать :)) Ультразвуковое сканирование, проведенное на этой неделе, позволило бы различить не только головной и тазовый концы зародыша, но и определить, где у него «спина», а где — «живот».
Как меняешься ты, ощущения в твоем организме
➔
На 8 неделе беременности ты можешь заметить, что в бюстгалтере стало как-то тесновато. Скоро тебе понадобится размерчик побольше – увеличивающееся количество гормонов заставляет расти грудь, готовя ее к лактации. Грудь может продолжать расти в течение всей беременности. А почему бы и нет? -многих этот факт порадует :))
Чувствуешь себя изнуренной? Гормональные изменения – особенно существенное увеличение прогестерона – способствуют твоей вялости. Конечно, тошнота и рвота тоже энергии не добавляют. На 8 неделе беременности возможны также проблемы со сном, особенно если тебе не уютно или постоянно приходится вставать в туалет. 10-15 минутная прогулка перед сном помогут снять дневное напряжение и лучше уснуть.
Конечно, тошнота и рвота тоже энергии не добавляют. На 8 неделе беременности возможны также проблемы со сном, особенно если тебе не уютно или постоянно приходится вставать в туалет. 10-15 минутная прогулка перед сном помогут снять дневное напряжение и лучше уснуть.
При первом посещении гинеколога будет составлен индивидуальный план наблюдения твоей беременности. Он будет включать лабораторное обследование:
- анализ мочи на белок, лейкоциты, хорионический гонадотропин
- измерение базального артериального давления
- взвешивание (исходная масса тела)
- измерение таза
- анализ крови общий, на RW и ВИЧ, резус-фактор и др.
- мазки (некоторые из них могут назначаться в более поздние сроки)
- семейный и акушерский анамнез
Раздражение седалищного нерва
➔
Возможно уже на 8 неделе беременности тебя беспокоят боли в тазовой области. Многие беременные женщины время от времени испытывают мучительную боль в ягодицах, нижней части спины или в бедрах. Это так называемое раздражение седалищного нерва, который проходит позади матки в ноги. Считается, что эта боль вызвана давлением расширяющейся матки.
Это так называемое раздражение седалищного нерва, который проходит позади матки в ноги. Считается, что эта боль вызвана давлением расширяющейся матки.
Наилучший способ облегчить эту боль — лежать на противоположном боку. Этим уменьшается давление матки на нерв.
Выкидыш
➔
Слово «выкидыш» употребляется в просторечии. Научный термин — аборт. Различают аборты самопроизвольные (выкидыши) и искусственные — добровольные (по желанию женщины) или вынужденные (в лечебно-терапевтических целях).
Так называемое «родоразрешение» (прекращение беременности) путем самопроизвольного или добровольного аборта происходит до срока беременности 20 недель. После этого срока плод считается ребенком и на него выписывается свидетельство о рождении. Родоразрешение до срока 38 недель называется преждевременными родами.
Точный процент самопроизвольных абортов трудно установить. Цифры колеблются от 10 до 25 процентов от общего числа беременных. Дело в том, что ранний самопроизвольный аборт трудно отличить от задержки менструального цикла.
Токсоплазмоз
➔
Если у тебя в доме живет кошка, она может стать причиной токсоплазмоза. Токсоплазмы — это простейшие одноклеточные микроорганизмы, способные заразить тебя и твоего ребенка. Распространяются они с сырым (недожаренным) мясом или путем контакта с фекалиями кошки. Эти микроорганизмы способны проникнуть через плаценту в тело твоего ребенка. Причем заражение матери не вызывает практически никаких симптомов.
Токсоплазмоз во время беременности чреват самопроизвольным абортом или заражением ребенка. Для лечения токсоплазмоза применяют антибиотики, такие как пириметамин, сульфадиазин, эритромицин. Но лучше соблюдать простые гигиенические правила, чтобы предотвратить распространение микроорганизмов.
Избегай контакта с фекалиями кошки (попроси убирать ее туалет кого-нибудь другого), мой руки после контакта с сырым мясом, готовь его как можно тщательнее.
Чем заняться на 8 неделе беременности
➔
Вскоре тебе предстоит первое «полномасштабное» узи, на котором ты сможешь долго наблюдать за своим малышом, пока ему будут считать ручки, ножки, пальчики и т. д. Реши заранее, где ты хочешь его проходить, т.к., как правило, в хорошие центры нужно записываться заранее. Узнай есть ли там возможность придти с будущим папой и записать процесс на компакт-диск либо хотя бы получить на память несколько фото.
д. Реши заранее, где ты хочешь его проходить, т.к., как правило, в хорошие центры нужно записываться заранее. Узнай есть ли там возможность придти с будущим папой и записать процесс на компакт-диск либо хотя бы получить на память несколько фото.
Вопрос врачу на 8 неделе беременности:
➔
Какое количество алкоголя безопасно при беременности ?
Любое количество алкоголя считается опасным. Есть случаи Фетального Алкогольного Синдрома и при очень малом употреблении алкоголя. Беременные женщины, даже выпивая небольшое количество алкоголя, могут повлиять на развитие плода. Употребление большого количества алкоголя (3,5 дозы в день) является доказанным фактором риском развития Фетального Алкогольного Синдрома и плохих исходов беременности. ФАС можно предупредить, но его нельзя вылечить у уже пораженного плода. Последствия ФАС для плода – умственная задержка, Задержка внутриутробного развития плода по всем параметрам (длина, вес, окружность головы).
Дальнейшие последствия включают неправильное развитие мозга и/или нарушения поведения. Черепно-лицевые признаки ФАС включают в себя сглаженную бороздку верхней губы, маленькие и необычной формы глаза, маленький череп, вздернутый носик, маленькую или неправильной формы верхнюю челюсть. Патология сердца встречается очень редко, также как и патология конечностей (деформация стоп и костей). Сегодня в США диагностируется врачами ФАС в 1 случае на 750 новорожденных.
Черепно-лицевые признаки ФАС включают в себя сглаженную бороздку верхней губы, маленькие и необычной формы глаза, маленький череп, вздернутый носик, маленькую или неправильной формы верхнюю челюсть. Патология сердца встречается очень редко, также как и патология конечностей (деформация стоп и костей). Сегодня в США диагностируется врачами ФАС в 1 случае на 750 новорожденных.
Пока ведутся дебаты относительно безопасного количества выпиваемого алкоголя при беременности (малые дозы 1,2 дозы в день, средняя доза – 2,2 дозы в день), появились результаты исследования, показывающие, что даже употребление в малых дозах может воздействовать на развитие плода. У детей, подвергшихся воздействию средних доз алкоголя внутриутробно, были выявлены задержка роста, задержка умственного развития, нарушения поведения такие же, как и при употреблении больших доз алкоголя, но менее выраженные чем при ФАС. Употребление алкоголя на 7 месяце беременности повышает риск преждевременных родов и при средних, и при малых дозах.
Употребление средних доз алкоголя может также иметь значительные последствия для развития нервной системы плода. Появились исследования, изучающие влияние потребление алкоголя при беременности на успеваемость в школе и способности общаться со сверстниками. Исследования показали, что алкоголь сильнее влияет на плод если мать употребила однократно большую дозу алкоголя, чем если выпила несколько дней по 1-2 дозы. Повлияет ли алкоголь на плода зависит от нескольких факторов, таких как срок беременности, частота употребления, генетические особенности.
Из книги У. и М. Сирс «Вся необходимая информация для будущей мамы от рождения замысла до рождения ребенка»
Тело и разум сообщат вам о беременности гораздо раньше, чем ваше состояние заметят окружающие. Поглощенность своей беременностью, когда еще никто об этом не знает, — это нормальное состояние. На протяжении первых месяцев беременности вы можете обнаружить у себя склонность к самоанализу и к размышлениям о том, какое чудо происходит внутри вас и что вас ждет впереди. Теперь уже на протяжении нескольких недель внутри вас происходит нечто очень значительное, не сравнимое ни с чем, что вы испытывали раньше.
Теперь уже на протяжении нескольких недель внутри вас происходит нечто очень значительное, не сравнимое ни с чем, что вы испытывали раньше.
Многие ваши чувства первого месяца могут усиливаться и оставаться такими же взбудораженными, как ваш желудок. Привыкание к мысли о том, что вы беременны, требует времени. Раздвоение чувств, которое вы ощущаете на первом месяце, может достигнуть апогея на втором. Это нормально — радоваться тому, как развивается ребенок внутри вас, и одновременно беспокоиться Из-за дани, которую беременность собирает с вашего тела, психики и с вашего образа жизни. Многие матери испытывают даже некоторую антипатию к своим детям за то, что они стали причиной таких мучений. Чувство вины здесь неуместно. (После рождения ребенка все это пройдет.) Независимо от того, насколько сильно вы любите своего ребенка, вам совсем не нравится испытывать тошноту.
Мое эмоциональное состояние было крайне неустойчивым. Сегодня беременность вызывала у меня радостное волнение, а завтра я почти забывала о ней. Иногда я с удовольствием рассматривала модели одежды для будущих мам, а иногда грустила о том, что у меня портится фигура.
Иногда я с удовольствием рассматривала модели одежды для будущих мам, а иногда грустила о том, что у меня портится фигура.
вы терпимо относились к причудам супруга, а теперь вы не выносите некоторых его привычек. Возможно, вы выходите из себя, когда он задерживается с работы на десять минут. Вас может испугать лай собаки или внезапный звонок в дверь. Если в какой-то день старший ребенок требует повышенного внимания к себе, то у вас возникает желание убежать подальше и спрятаться от всех. Когда вы измучены тошнотой, усталостью и раздвоением чувств, ежедневные обязанности могут показаться вам непосильными. Воспринимайте эту повышенную чувствительность как сигнал от своего организма, который требует, чтобы вы очистили окружающую среду от всего, что нарушает ваше спокойствие. Разумеется, вы не можете требовать от мужа или трехлетнего ребенка, чтобы они на несколько месяцев уехали из дома, но вы можете сделать все, чтобы обеспечить себе полноценный отдых, чтобы каждый день ваше тело и ваш мозг имели возможность расслабиться, а также требовать покоя и тишины, когда вы в них нуждаетесь.
Повышенная чувствительность.
Когда ваши мысли заняты различными аспектами беременности, мелочи, которые раньше оставляли вас равнодушными, теперь выбивают вас из колеи, и вы можете обнаружить, что излишне бурно реагируете на обычные раздражители.
Размолвки с мужем.
По мере того как радостное волнение и новизна беременности начнут ослабевать, вы погрузитесь в реальности семейной жизни беременной женщины. Скорее всего, вы станете менее терпимы к обычным спорам, которые возникают в любой семье. В то же самое время муж может относиться к вам с меньшим пониманием. Беременность не кажется ему пока реальной, и он не понимает, что у вас больше нет сил делать то, с чем вы без труда справлялись два месяца назад. Желание близости с мужем ослабевает: трудно сохранять сексуальность, когда вы ощущаете усталость и тошноту, когда все мысли сосредоточены на изменениях, происходящих с вашим телом.
Это еще больше расстраивает вашего мужа, ухудшая атмосферу в семье. Напомните ему (по возможности тактично), что это вы беременны и что он, несмотря на то, что видит происходящие с вами изменения, не может чувствовать их. Кроме того, скажите ему, что надежда еще есть: «В книгах пишут, что через месяц-другой ты будешь чувствовать себя лучше».
Напомните ему (по возможности тактично), что это вы беременны и что он, несмотря на то, что видит происходящие с вами изменения, не может чувствовать их. Кроме того, скажите ему, что надежда еще есть: «В книгах пишут, что через месяц-другой ты будешь чувствовать себя лучше».
Мой муж привык к тому, что я всегда энергична и полна сия, но после наступления беременности я чувствовала себя больной, усталой и мне требовалось много отдыхать. Похоже, он считал, что я все это придумываю, чтобы не ходить на работу, не делать ничего по дому и не заниматься любовью. Он отпускал язвительные замечания, например: «Хочешь, я угадаю — ты не можешь постелить постель, потому что беременна». Я испытывала желание задушить его. Мне так хотелось заставить его понять мое состояние.
Зависимость.
До того как забеременеть, вы, возможно, привыкли к относительной независимости и на работе, и дома. Возможно, вы привыкли заботиться о других и получать в ответ благодарность и ласку. Теперь забота нужна вам, и положение слабейшей стороны может нанести удар по вашему самолюбию.
Теперь забота нужна вам, и положение слабейшей стороны может нанести удар по вашему самолюбию.
Я испытывала такую усталость, что ко мне на несколько недель приехала мать, чтобы помочь мне присмотреть за старшими детьми, и я Из-за этого чувствовала себя виноватой перед ней. Как справляются со всем этим другие женщины, когда у меня нет сил даже встать утром с постели и отвести ребенка в детский сад ? Мне очень не нравится такая зависимость. Как я могу отблагодарить свою мать, особенно если ей вновь придется приехать ко мне после рождения ребенка?
Помните, что вы и ваше тело должны проделать огромную работу, чтобы подготовиться к материнству. Теперь пришла пора позволить другим заботиться о вас, а вы должны восполнять внутренние резервы, чтобы подготовиться к грядущим переменам. «Материнская забота о матери» — это очень ценные инвестиции мужей, бабушек, дедушек и старших детей. Кроме того, эти инвестиции вы можете сделать и сами. Наградой вам будет новорожденный..jpg)
Если на 8 неделе беременности тянет или болит живот, покажитесь своему врачу, чтобы он исключил возможный тонус матки. Тянущие боли на 8 неделе беременности также могут означать, что вам следует избегать нагрузок. Имейте в виду, на 8 неделе беременности выделения могут приобрести более явный характер. Это вполне характерно для начала беременности, а перед самими родами это могут быть воды – будьте особенно внимательны. На странице 8 неделя беременности фото плода помогут вам понять, на какой стадии развития находится ребенок.
Алла Пасенко педиатр-неонатолог, опыт работы: 15 лет
Образование: высшее медицинское, постуниверситетское;
| № | Наименование услуги | Цена |
| 1 | Биопсия хориона или платоцентез (без учета цитогенетической лаборатории) | 8000 |
| 2 | Биопсия хориона или платоцентез (с учетом цитогенетической лаборатории) | 13000 |
| 3 | Кордоцентез (без учета цитогенетической и клинико-химической лаборатории) | 9000 |
| 4 | Кордоцентез (с учетом цитогенетической и клинико-химической лаборатории) | 14000 |
| 5 | Операция по внутриутробному переливанию крови плоду (без учета услуг цитогенетической и клинико-биохимической лаборатории) | 41523 |
| 6 | Операция по внутриутробному переливанию крови плоду (с учетом услуг цитогенетической и клинико-биохимической лаборатории) | 53523 |
| 7 | Операция амнеоредукции под контролем УЗИ | 35000 |
| 8 | Внутриутробная лазерная коагуляция сосудистых анастомозов плаценты | 60000 |
| 9 | Внутриутробная лазерная коагуляция сосудов пуповины (при синдроме обратной артериальной перфузии, при осложнениях ФФС) | 50000 |
| 10 | Проведение ультразвукового скрининга плода в I триместре с оценкой кровотока в венозном протоке и маточных сосудах (+Доплерометрия в I триместре) | 1000 |
| 11 | Проведение ультразвукового скрининга плода в I триместре (+Доплерометрия в I триместре) с оценкой риска рождения детей с врожденными наследственными заболеваниями на програмно-аппаратном комплексе. | 2000 |
| 12 | Проведение ультразвукового скрининга плода в I триместре (+Доплерометрия в I триместре) с оценкой риска рождения детей с врожденными наследственными заболеваниями на програмно-аппаратном комплексе, при многоплодной беременности. | 2200 |
| 13 | Проведение ультразвукового скрининга плода в I триместре с оценкой кровотока в венозном протоке и маточных сосудах (+Доплерометрия в I триместре) в присутствии родственников | 2100 |
| 14 | Проведение ультразвукового скрининга плода в I триместре с оценкой кровотока в венозном протоке и маточных сосудах (+Доплерометрия в I триместре) с регистрацией на фото жизнедеятельности внутриутробного развития плода | 2500 |
| 15 | Проведение ультразвукового скрининга плода в I триместре с оценкой кровотока в венозном протоке и маточных сосудах (+Доплерометрия в I триместре) с регистрацией на DVD жизнедеятельности внутриутробного развития плода (с использованием методики объемной реконструкции (3D 4D) | 2800 |
| 16 | Проведение ультразвукового скрининга плода в I триместре с оценкой кровотока в венозном протоке и маточных сосудах (+Доплерометрия в I триместре) с регистрацией на фото и на DVD (с использованием методики объемной реконструкции (3D 4D) жизнедеятельности внутриутробного развития плода | 3300 |
| 17 | Проведение ультразвукового скрининга плода во II триместре + проведение доплерометрии сосудов плода и маточных артерий | 2000 |
| 18 | Проведение ультразвукового скрининга плода во II триместре в присутствии родственников + проведение доплерометрии сосудов плода и маточных артерий | 2100 |
| 19 | Проведение ультразвукового скрининга плода во II триместре с регистрацией на фото жизнедеятельности внутриутробного развития плода + проведение доплерометрии сосудов плода и маточных артерий | 2500 |
| 20 | Проведение ультразвукового скрининга плода во II триместре с регистрацией на DVD жизнедеятельности внутриутробного развития плода с использованием методики объемной реконструкции (3D 4D) + проведение доплерометрии сосудов плода и маточных артерий | 2800 |
| 21 | Проведение ультразвукового скрининга плода во II триместре с регистрацией на фото и на DVD жизнедеятельности внутриутробного развития плода с использованием методики объемной реконструкции (3D 4D) + проведение доплерометрии сосудов плода и маточных артерий | 3300 |
| 22 | Проведение ультразвукового скрининга плода в III триместре + проведение доплерометрии сосудов плода и маточных артерий | 2000 |
| 23 | Проведение ультразвукового скрининга плода в III триместре в присутствии родственников + проведение доплерометрии сосудов плода и маточных артерий | 2100 |
| 24 | Проведение ультразвукового скрининга плода в III триместре с регистрацией на фото жизнедеятельности внутриутробного развития плода + проведение доплерометрии сосудов плода и маточных артерий | 2500 |
| 25 | Проведение ультразвуковогоисследования плода в III триместре+ проведение доплерометрии сосудов плода и маточных артерий с регистрацией на DVD жизнедеятельности внутриутробного развития плода с использованием методики объемной реконструкции (3D 4D) | 2200 |
| 26 | Проведение ультразвукового исследования плода в III триместре + проведение доплерометрии сосудов плода и маточных артерий с регистрацией на фото и на DVD жизнедеятельности внутриутробного развития плода с использованием методики объемной реконструкции (3D 4D) | 3300 |
| 27 | Доплерометрия во II, III триместрах | 500 |
| 28 | Трансвагинальное ультразвуковое обследование органов малого таза | 1000 |
| 29 | Абдоминальное ультразвуковое обследование органов малого таза | 700 |
| 30 | Доплерометрия при гинекологическом обследовании | 500 |
| 31 | УЗИ молочных желез | 600 |
| 32 | УЗИ брюшной полости | 600 |
| 33 | УЗИ почек | 600 |
| 34 | УЗИ щитовидной железы | 600 |
| 35 | Кардиотокография | 450 |
| 36 | Нейросонография | 550 |
| 37 | Доплерометрия сосудов головного мозга новорожденного при нейросонографии | 300 |
| 38 | УЗИ почек новорожденного | 500 |
| 39 | УЗИ брюшной полости новорожденного | 500 |
| 40 | Эхокардиография новорожденного (с доплеровской оценкой сосудистых структур сердца новорожденного) | 1000 |
| 41 | НГГ (Оценка сократительной активности матки) | 200 |
| 42 | УЗИ плода (УЗИ плода, эхокардиография плода, доплерометрия плода, оценка состояния плода и активности матки, консультация и заключение по дальнейшему ведению беременности), с регистрацией на фото и видео жизнидеятельности внутриутробного развития плода ( с использованием методики объемной реконструкции (3D и 4D), проводимое заведующим отделением ультразвуковой диагностики | 4500 |
| 43 | УЗИ плода (УЗИ плода, эхокардиография плода, доплерометрия плода, оценка состояния плода и активности матки, консультация и заключение по дальнейшему ведению беременности) с регистрацией на фото и видео жизнидеятеьности внутриутробного развития плода (с использованием методики объемной реконструкции (3D и 4D), проводимое заведующим отделения ультразвуковой длиагностики при многоплодной беременности | 5000 |
| 44 | УЗИ плода в I триместре с оценкой кровотока в венозном протоке и маточных сосудах +Доплерометрия в I триместре при многоплодной беременности | 2200 |
| 45 | УЗИ во II и III триместре при многоплодной беременности + проведение доплерометрии сосудов плода и маточных артерий | 2700 |
| 46 | Консультация беременных с иммуноконфликтной беременностью по прогнозу необходимости внутриутробного переливания крови | 500 |
| 47 | Консультация заведующим отделением УЗД (экспертное УЗИ органов плода, конультирование по вопросам патологии плода в течение всей беременности, иммуноконфликтной беременности, при многоплодной беременности- при монохриальнй двойне и других патологических состояниях плода и беременности, гинекологической патологии при УЗИ | 2300 |
| 48 | Консультация беременных по проведению инвазивной диагностики (биопсия хориона, кордоцентез) | 500 |
| 49 | Трансвагинальное ультразвуковое обследование органов малого таза, проводимое заведующим отделения ультразвуковой диагностики, врачом высшей категории Шумаковым Ю. А. (консультация) А. (консультация) | 1500 |
| 50 | Расширенная эхокардиография плода с полным доплеровскмим обследованием | 1000 |
| 51 | УЗИ беременных на ранних сроках (до 12 недель) | 800 |
| 52 | Внескрининговое УЗИ во II и III триместре + проведение доплерометрии сосудов плода и маточных артерий | 2000 |
| 53 | Внескрининговое УЗИ во II и III триместре в присутствии родственников + проведение доплерометрии сосудов плода и маточных артерий | 2100 |
| 54 | Внескрининговое УЗИ во II и III триместре с регистрацией на фото жизнедеятельности внутриутробного развития плода + проведение доплерометрии сосудов плода и маточных артерий | 2500 |
| 55 | Внескрининговое УЗИ во II и III триместре с регистрацией на DVD жизнедеятельности внутриутробного развития плода (с использованием методики объемной реконструкции (2D 3D) + проведение доплерометрии сосудов плода и маточных артерий | 2100 |
| 56 | Внескрининговое УЗИ во II и III триместре с регистрацией на фото и на DVD жизнедеятельности внутриутробного развития плода с использованием методики объемной реконструкции (2D 3D) + проведение доплерометрии сосудов плода и маточных артерий | 3300 |
| 57 | УЗИ поясничного отдела позвоночника | 500 |
| 58 | УЗИ шейного отдела позвоночника | 500 |
| 59 | УЗИ коленного сустава | 500 |
| 60 | УЗИ плечевого сустава | 500 |
| 61 | УЗИ локтевого сустава | 500 |
| 62 | Ультразвуковая допрерография вен нижних конечностей | 500 |
| 63 | Ультразвуковая доплерография артерий нижних конечностей | 500 |
| 64 | Ультразвуковая доплерография сосудов шеи | 500 |
| 65 | УЗИ предстательной железы трансабдоминально | 500 |
| 66 | УЗИ предстательной железы трансректально | 500 |
| 67 | УЗИ мошонки | 500 |
| 68 | УЗИ шейки матки, внутреннего зева и цервикального канала у беременных женщин | 500 |
Замершая беременность | Гинекология | Направления ЦПС Медика
Врач акушер-гинеколог
Врач акушер-гинеколог, первичный приём
2100
Врач акушер-гинеколог, повторный приём
1900
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём
2300
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём
2100
Врач акушер-гинеколог Танчук Е. В., первичный приём
В., первичный приём
2600
Врач акушер-гинеколог Танчук Е.В., повторный приём
2400
Врач акушер-гинеколог к.м.н. Басос А.С., первичный приём
3500
Врач акушер-гинеколог к.м.н. Басос А.С., повторный приём
3200
Врач акушер-гинеколог Волкова А.В., первичный приём
2600
Врач акушер-гинеколог Волкова А.В., повторный приём
2400
Врач акушер-гинеколог Захарова О.В., первичный приём
2600
Врач акушер-гинеколог Захарова О.В., повторный приём
2400
Врач акушер-гинеколог Бокач О.М., первичный приём
2600
Врач акушер-гинеколог Бокач О.М., повторный приём
2400
Врач акушер-гинеколог эндокринолог, первичный приём
2300
Врач акушер-гинеколог эндокринолог, повторный приём
2100
Врач акушер-гинеколог подростковый и детский, первичный приём
1750
Врач акушер-гинеколог подростковый и детский, повторный приём
1350
Врач акушер-гинеколог, прием по беременности, первичный прием
2600
Врач акушер-гинеколог, прием по беременности, повторный приём
2400
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём
2000
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём
1800
Консультация акушера-гинеколога по вопросам планирования семьи, первичный приём
2300
Консультация акушера-гинеколога по вопросам планирования семьи, повторный приём
2000
Светлана Жуковская: Беременность и COVID-19: результаты последних научных исследований
Более года мир живет с COVID-19. За этот период накопилось достаточно данных об особенностях течения новой коронавирусной инфекции у беременных женщин, рисках и влиянии на будущего ребенка. Ассистент кафедры акушерства и гинекологии Белорусского государственного медицинского университета Светлана Жуковская рассказала БЕЛТА о последних научных исследованиях на эту тему, а также высказала мнение, стоит ли откладывать планируемую беременность на более поздний период.
За этот период накопилось достаточно данных об особенностях течения новой коронавирусной инфекции у беременных женщин, рисках и влиянии на будущего ребенка. Ассистент кафедры акушерства и гинекологии Белорусского государственного медицинского университета Светлана Жуковская рассказала БЕЛТА о последних научных исследованиях на эту тему, а также высказала мнение, стоит ли откладывать планируемую беременность на более поздний период.
— На ранних сроках беременности возможны немного повышенная температура, затрудненное дыхание, легкий насморк. Самочувствие женщины может быть аналогичным тому, как при легкой простуде, что не должно вызывать беспокойства. В каких случаях с учетом эпидемической обстановки стоит обратиться к врачу? Какие симптомы должны насторожить?
— Основные симптомы при легком течении COVID-19 неспецифичны, за исключением аносмии (нарушение обоняния) и изменения вкусовых ощущений, но эти симптомы наблюдаются в среднем всего у 21% беременных с COVID-19.
В целом COVID-19 не имеет «фирменных» симптомов, поэтому не следует ориентироваться на появление какого-либо одного из них, а оценивать ситуацию комплексно. Если у беременной возникает подозрение, что она может быть больна коронавирусной инфекцией, ей следует связаться с врачом — каждая ситуация будет оцениваться индивидуально.
Следует обратиться к врачу в случаях, если температура тела выше 37,5, появляются другие признаки заболевания: кашель, боль в груди, боль в мышцах и суставах, головная боль.
Хочу отметить, что затрудненное дыхание/одышка не характерны для ранних сроков беременности и возникают преимущественно в третьем триместре в результате того, что растущая матка снижает подвижность диафрагмы и возможность дышать «полной грудью». Поэтому появление одышки на ранних сроках беременности — это безусловный повод для обращения к врачу. И, на мой взгляд, при появлении любой выраженной одышки и вероятных симптомов гипоксии (головокружение, слабость, предобморочные состояния) необходимо оценить сатурацию с использованием пульсоксиметра, что, к счастью, сейчас доступно.
Безусловно, важно также оценивать анамнез и наличие контактов с людьми, больными COVID-19.
— Можно ли говорить, что беременные женщины, у которых снижается на этот период иммунитет, более восприимчивы к вирусу? Справедливо ли это для послеродового периода?
— На данный момент нет статистических данных, подтверждающих, что беременные более восприимчивы к вирусу SARS-CoV-2 и чаще заболевают COVID-19, чем небеременные женщины такой же возрастной группы. Вопрос снижения иммунитета во время беременности довольно сложен — скорее, стоит говорить о специфической перестройке в работе иммунной системы.
Также на данном этапе нет оснований утверждать, что женщины в послеродовом периоде чаще заболевают COVID-19, однако тяжесть течения заболевания может быть более выражена в связи с рядом особенностей — например, за счет более высокой склонности к тромбообразованию.
— Какие симптомы чаще всего наблюдаются у беременных с COVID-19? Часто ли среди беременных встречаются бессимптомные носители коронавируса?
— Согласно статистическим данным Центров по контролю и профилактике заболеваний США (CDC), у 54,5-75% беременных может наблюдаться бессимптомное течение COVID-19.
Клиническая картина при легком течении COVID-19 у беременных может быть «смазанной» и совершенно неспецифичной: среди наиболее распространенных симптомов — слабость (54,5%), кашель (50,3%), головная боль (42,7%). Повышение температуры наблюдается нечасто — в 27,6% случаев, одышка — у 25,9% беременных с коронавирусной инфекцией.
— Правда ли, что беременные женщины более подвержены тяжелому течению коронавирусной инфекции, чаще нуждаются в кислородной поддержке? Выше ли смертность?
— К сожалению, беременные действительно относятся к группе риска по более тяжелому течению COVID-19.
По данным Центров по контролю и профилактике заболеваний США (CDC), у беременных с COVID-19 в сравнении с небеременными женщинами фертильного возраста значительно чаще отмечается необходимость лечения в условиях интенсивной терапии и реанимации, механической вентиляции легких и ЭКМО (экстракорпоральной мембранной оксигенации), также более высок риск летального исхода.
Отмечено, что у беременных с COVID-19 возможно внезапное развитие критического состояния на фоне стабильного течения заболевания.
— Какие факторы влияют на вероятность развития тяжелых осложнений в результате COVID-19? Играет ли здесь роль возраст женщины?
— Важен не столько возраст, сколько состояние здоровья беременной. Риск тяжелого течения COVID-19 значительно возрастает при наличии таких факторов, как сахарный диабет, заболевания сердечно-сосудистой системы (артериальная гипертензия, сердечная недостаточность), заболевания органов дыхания (бронхиальная астма), аутоиммунные заболевания.
Отдельного внимания заслуживают беременные с наследственными тромбофилиями высокого тромбогенного риска и с антифосфолипидным синдромом, так как в сочетании с COVID-19 эти состояния существенно повышают риск тромбоэмболических осложнений. И стоит отметить, что курение — очень мощный «провокатор» тромбозов, особенно в сочетании с беременностью и COVID-19.
По данным, озвученным на XV Международном конгрессе по репродуктивной медицине, 20% от всех случаев летальных исходов при COVID-19 у беременных и родильниц вызваны тромбоэмболическими осложнениями.
К факторам риска тяжелого течения COVID-19 у беременных также следует отнести ожирение и метаболический синдром.
— Отличается ли лечение беременной женщины с COVID-19? Многие препараты противопоказаны в этот период.
— Безусловно, лечение беременных с COVID-19 затрудняется тем, что многие лекарственные средства противопоказаны в связи с негативным влиянием на плод.
Также несколько сложнее обеспечить прон-позицию (положение «лежа на животе»), особенно в третьем триместре, однако беременность на любом сроке не является противопоказанием к прон-позиции: она успешно применяется при необходимости.
Важно учитывать и тот факт, что беременность сама по себе вызывает склонность к тромбозам за счет перестройки системы гемостаза, что в сочетании с COVID-19 является крайне весомым фактором риска тромбоэмболических осложнений, поэтому требуется проведение тромбопрофилактики (преимущественно низкомолекулярные гепарины).
— Беременные женщины испытывают большую нагрузку на сердце и легкие. Можем ли говорить о том, что в случае заболевания COVID-19 они рискуют получить гораздо более серьезные последствия?
Можем ли говорить о том, что в случае заболевания COVID-19 они рискуют получить гораздо более серьезные последствия?
— Да, это действительно так. По данным, основанным на крупной выборке в США, беременные с тяжелым течением COVID-19 чаще нуждаются в механической вентиляции легких и в проведении экстракорпоральной мембранной оксигенации, чем небеременные женщины фертильного возраста.
Важно помнить и о негативном влиянии вируса SARS-CoV-2 на сердечно-сосудистую систему: COVID-19 может привести к миокардиту, кардиомиопатии, перегрузке правых отделов сердца и другим крайне неблагоприятным последствиям.
Очень важно своевременно обратиться к врачу в случае возникновения у беременной одышки, боли в области сердца, нарушений сердечного ритма.
— Какие долгосрочные осложнения возможны после перенесенного заболевания?
— Исследователи описывают так называемый пост-COVID синдром, для которого характерны слабость и утомляемость, боли в мышцах и суставах, одышка, головная боль, снижение концентрации и работоспособности, тревожность и депрессия, нарушения сна.
Для беременных наиболее опасны такие последствия COVID-19, как гиперкоагуляция и склонность к тромбозам. Важно помнить, что патологические изменения могут сохраняться на протяжении нескольких месяцев после перенесенного заболевания.
— Как может влиять на течение беременности наличие вируса у женщины? Повышается ли вероятность преждевременных родов, самопроизвольного выкидыша, неразвивающейся беременности у беременных с COVID-19? На каком сроке беременности могут быть наиболее неблагоприятные последствия?
— Нет убедительных доказательств того, что вирус SARS-CoV-2 повышает частоту прерывания беременности (самопроизвольные аборты, неразвивающаяся беременность), однако частота преждевременных родов (в сроках 22-37 недель беременности) возрастает до 12,9-28,6%.
Наиболее выражено неблагоприятное влияние COVID-19 на течение беременности преимущественно в третьем триместре, когда отмечается максимальная нагрузка на дыхательную и сердечно-сосудистую системы женщины. Кстати, чем ближе срок родов, тем более выражен сдвиг гемостаза в сторону гиперкоагуляции у беременной — сама по себе беременность является фактором риска тромботических осложнений.
Кстати, чем ближе срок родов, тем более выражен сдвиг гемостаза в сторону гиперкоагуляции у беременной — сама по себе беременность является фактором риска тромботических осложнений.
В литературе также описаны случаи, когда COVID-19 приводил к развитию у беременной комплекса симптомов, напоминающих преэклампсию: повышение артериального давления, наличие белка в моче, нарушение функции почек, повышение печеночных ферментов, снижение количества тромбоцитов.
— Как отразится заболевание матери на будущем ребенке? Какие риски для плода? Можно ли утверждать, что инфицирование на ранних сроках, когда идет закладка органов плода, опаснее?
— На данный момент тератогенность вируса, т.е. способность вызывать врожденные пороки развития, не доказана. Именно поэтому нет оснований говорить о необходимости аборта, если женщина заболела COVID-19 в первом триместре беременности.
Беременность следует прерывать только при тяжелом/критическом состоянии женщины либо в том случае, если сохранение беременности представляет опасность для ее здоровья и/или жизни.
По данным Великобритании, отмечается возрастание частоты внутриутробной гибели плода: 11,5 против 4,1 на 1 тыс. родов. В США частота мертворождений среди госпитализированных женщин с COVID-19 достигает 3%, однако это в некоторых случаях может быть вызвано снижением доступности квалифицированной медицинской помощи, изменением кратности визитов к врачу во время беременности, а также увеличением частоты родов вне стационара.
В статье в журнале Scientific Reports отмечено, что частота рождения маленьких к сроку гестации новорожденных достигает 17,4%, антенатальная гибель плода — 2,4%, неонатальная гибель — 0,4%.
— Передается ли вирус плоду от матери во время беременности (вертикальная передача)?
— Вертикальная передача — это передача вируса не только от матери к плоду во время беременности, но и интранатальная передача (во время родов), а также постнатальная — во время грудного вскармливания.
В крупном систематическом обзоре, описывающем результаты родоразрешения 936 женщин с подтвержденным заболеванием COVID-19, отмечено, что РНК вируса обнаружили у 2,9% новорожденных в назофарингеальных мазках, взятых непосредственно после рождения и в течение первых 48 часов жизни; в 1 из 34 образцов пуповинной крови; в 2 из 26 образцов ткани плаценты, а у 3 из 82 (3,66%) новорожденных выявили иммуноглобулины класса M к SARS-CoV-2.
По данным Центров по контролю и профилактике заболеваний (США), у 2,6% из 610 детей, рожденных от женщин с подтвержденным COVID-19, также выявлялся вирус SARS-CoV-2 — в первую очередь это были новорожденные от матерей с активной инфекцией непосредственно во время родов.
Вирус также был выявлен в плаценте: визуализация вириона SARS-CoV-2 в плаценте впервые описана 8 мая 2020 года G. Algarroba с соавт. в журнале American Journal of Obstetrics and Gynecology, после чего появился ряд статей, описывающих целый спектр патологических изменений в плацентах у женщин, перенесших COVID-19 — в первую очередь изменения воспалительного характера и тромбозы.
Центр по контролю и профилактике заболеваний США (CDC, 2020) также отмечает, что передача коронавируса от матери ребенку во время беременности маловероятна, но после рождения новорожденный может быть подвержен инфицированию вследствие контакта с COVID-положительным человеком. Однако систематический обзор, включивший 100 тыс. беременных, показал возможность вертикальной передачи в 5,3% случаев, частоту рождения новорожденных с положительным тестом на COVID-19 — 8%.
— Передается ли вирус с грудным молоком? Стоит ли избегать женщинам с COVID-19 (на момент родов) грудного вскармливания? Как осуществлять грудное вскармливание, если женщина инфицирована COVID-19?
— 30 мая 2020 года в журнале Clinical Infectious Diseases описан первый случай выявления РНК вируса SARS-CoV-2 в грудном молоке кормящей женщины с лабораторно подтвержденным COVID-19.
Однако, по мнению ученых, выявление РНК в грудном молоке не подтверждает возможность передачи заболевания COVID-19 при грудном вскармливании, так как не получены доказательства вирулентности вируса, обнаруженного в молоке.
Все ведущие мировые медицинские организации, в том числе и Всемирная организация здравоохранения, говорят, что важность и ценность грудного вскармливания значительно превышает риск инфицирования новорожденного в тех случаях, когда женщина не имеет выраженных симптомов заболевания (высокая температура, выраженные кашель и чихание). Согласно инструкции Министерства здравоохранения Беларуси «Об организации медицинской помощи беременным, роженицам и родильницам с вероятной или подтвержденной COVID-19» от 6 апреля 2020 года, от грудного вскармливания при COVID-19 следует воздержаться только в том случае, когда у матери выражены симптомы респираторной инфекции (повышение температуры, кашель, чихание). При этом для кормления может использоваться сцеженное грудное молоко.
При этом для кормления может использоваться сцеженное грудное молоко.
Бессимптомное и легкое течение COVID-19 не являются основаниями для отказа от грудного вскармливания.
Крайне важно соблюдать ряд требований при грудном вскармливании: ношение хирургической (именно хирургической!) маски, соблюдение респираторной гигиены, тщательная обработка рук и всех предметов, которые могут инфицировать новорожденного. Считается, что основная опасность передачи вируса новорожденному исходит не от грудного молока, а от аэрозольного пути передачи при кашле/чихании, от кожи матери и от предметов обихода.
— Сколько времени могут оставаться в организме младенца антитела к коронавирусу, которые передались от матери? Какую роль они могут сыграть в защите ребенка? Правда ли, что антитела к вирусу разрушаются, как только мать перестает кормить ребенка грудным молоком?
— Роль иммунитета в защите от COVID-19 на данный момент вызывает довольно много вопросов: мало известно о надежности иммунитета даже у людей, которые уже переболели COVID-19.
Еще более сложная тема — врожденный иммунитет у детей, рожденных от матерей с этим заболеванием. К сожалению, на данном этапе нет оснований говорить о том, что перенесенное заболевание во время беременности может дать ребенку какую-либо длительную действенную защиту от COVID-19.
Если проводить параллели с иммунитетом у взрослых, то известно, что стойкого иммунитета нет: отмечены многочисленные случаи повторного заболевания COVID-19 спустя несколько месяцев.
Однако важно помнить, что пандемия коронавирусной инфекции научила нас с осторожностью подходить к однозначным заявлениям: нельзя сказать, что COVID-19 уже полностью изучен.
— Можно ли женщинам во время беременности и грудного вскармливания вакцинироваться от коронавируса? Через какое время после вакцинации следует планировать беременность?
— Вопрос вакцинации сейчас стоит очень остро, но следует помнить, что клинические испытания вакцин на беременных проведены не были, поэтому абсолютной гарантии их безопасности на данном этапе нет.
Важно также учитывать особенности различных вакцин: так, в официальной инструкции по применению Гам-КОВИД-Вак («Спутник V») однозначно прописано, что беременность и период лактации являются противопоказанием к применению этого препарата.
С вакцинами Pfizer-BioNTech COVID-19 Vaccine и COVID-19 Vaccine AstraZeneca ситуация иная: вакцины, используемые в США и Великобритании, не противопоказаны к применению во время беременности и лактации. Так, в результате доклинических испытаний вакцины Pfizer-BioNTech не выявлено ее неблагоприятное влияние при применении у беременных. Применение Pfizer-BioNTech допустимо согласно рекомендациям ВОЗ, Управления по контролю лекарственных средств и изделий медицинского назначения (Великобритания), ведущих медицинских организаций США, Канады и Европы. Однако вакцинация беременных рекомендуется только в том случае, если беременная относится к группам высокого риска по инфицированию и/или тяжелому течению COVID-19.
На мой взгляд, вопрос о вакцинации беременных очень сложен из-за дефицита знаний о потенциальных рисках. Вероятно, в подобной ситуации стоит тщательно взвешивать все риски и возможную пользу.
Вероятно, в подобной ситуации стоит тщательно взвешивать все риски и возможную пользу.
— Стоит ли отложить планируемую беременность на более поздний срок, когда заболеваемость COVID-19 снизится?
— К сожалению, в некоторых случаях откладывание беременности на более поздний срок может оказаться небезопасным, особенно для женщин более старшего репродуктивного возраста (35 лет и более), так как с возрастом значительно возрастает как риск бесплодия, так и частота невынашивания беременности.
Во время первой волны COVID-19 в Европе, США и России была приостановлена работа центров вспомогательных репродуктивных технологий (ЭКО, инсеминации), однако, по мнению ученых, высказанном на XV Международном конгрессе по репродуктивной медицине, это было слишком поспешным решением, оказавшим выраженное негативное влияние на демографическую ситуацию.
К вопросу планирования беременности следует подходить индивидуально: если у женщины имеются факторы риска тяжелого течения COVID-19, целесообразно будет отложить планирование беременности до периода, когда заболеваемость пойдет на спад. Важно также оценить, насколько высок риск инфицирования на работе и т.д.
Важно также оценить, насколько высок риск инфицирования на работе и т.д.
— Есть ли связь между перенесенным COVID-19 и бесплодием? Какие рекомендации можно дать женщинам, ожидающим процедуры ЭКО?
— На данном этапе нет достоверного подтверждения прямого влияния COVID-19 на женскую фертильность, но косвенное влияние, безусловно, не исключено: любая инфекция, особенно протекающая на фоне высокой температуры, может негативно сказаться на менструальном цикле, вызывая нарушения овуляции, задержку менструации, обильные кровотечения. Известно, что вирус SARS-CoV-2 может проникать через гематоэнцефалический барьер — следовательно, это может вызывать нарушения функции гипоталамо-гипофизарного звена регуляции менструального цикла.
Влияние COVID-19 на мужскую фертильность изучено более глубоко: в литературе описано, что вирус SARS-CoV-2 способен оказывать прямое повреждающее воздействие на ткань яичка и придатка, приводить к нарушению сперматогенеза, резкому снижению количества либо полному отсутствию сперматозоидов в семенных канальцах. Развивающийся при тяжелых формах COVID-19 «цитокиновый шторм» способен вызывать супрессию гипоталамо-гипофизарно-гонадной оси и нарушать целостность гематотестикулярного барьера. Фебрильная температура, нередко наблюдающаяся у пациентов с COVID-19, также приводит к угнетению сперматогенеза и повышению риска возникновения анеуплоидий.
Развивающийся при тяжелых формах COVID-19 «цитокиновый шторм» способен вызывать супрессию гипоталамо-гипофизарно-гонадной оси и нарушать целостность гематотестикулярного барьера. Фебрильная температура, нередко наблюдающаяся у пациентов с COVID-19, также приводит к угнетению сперматогенеза и повышению риска возникновения анеуплоидий.
Подготовка к процедуре экстракорпорального оплодотворения в условиях пандемии COVID-19 должна быть более тщательной: следует оценивать состояние здоровья женщины и риски осложнений, особенно если женщина перенесла заболевание COVID-19. Особое внимание стоит уделить состоянию сердечно-сосудистой системы и системы гемостаза, чтобы минимизировать риск осложнений.
Также важно отметить, что во многих случаях целесообразно отложить перенос эмбрионов в полость матки и провести так называемый фрагментированный цикл ЭКО: провести гормональную стимуляцию, получить яйцеклетки, оплодотворить их и криоконсервировать (заморозить) полученные эмбрионы. Затем перенести эмбрионы в одном из последующих менструальных циклов, уже без гормональной стимуляции. Такая методика позволяет снизить риск осложнений.
Такая методика позволяет снизить риск осложнений.
— Содержит ли пуповинная кровь COVID-19? Влияет ли наличие COVID-19 у роженицы на процедуру сбора пуповинной крови?
— В научной литературе описаны случаи выявления РНК вируса SARS-CoV-2 или антител к нему в пуповинной крови, однако нет доказательств, что вирус передается гематогенным путем.
Все образцы пуповинной крови проходят тщательный бактериологический, вирусологический контроль. Определяется группа крови и резус-фактор, стерильность, отсутствие инфекций, определяется общее количество клеток и количество стволовых клеток, их жизнеспособность. Абсолютным противопоказанием для длительного хранения стволовых клеток пуповинной крови являются положительные результаты тестирования на ВИЧ, гепатит В и С, сифилис, а также бактериальное или грибковое инфицирование пуповинной крови.
Окончательное решение о возможности хранения стволовых клеток пуповинной крови принимается в лаборатории сепарации и замораживания костного мозга (банк стволовых клеток) в ГУ «Минский научно-практический центр хирургии, трансплантологии и гематологии».
БЕЛТА.-0-
Когда УЗИ показывает сердцебиение на ранних сроках беременности
Хотя сердце плода все еще развивается, его можно обнаружить с помощью ультразвука уже на 6 неделе беременности. Технически на данном этапе это не плод, а эмбрион, и сердцебиение ребенка видно только на УЗИ, но не слышно на ранних сроках беременности.
Как развивается сердце плода
Сердце ребенка развивается из двух трубок, которые соединяются в середине, образуя камеру с четырьмя трубками, отходящими от нее.Он начинает меняться между 5 и 6 неделями беременности и может быть обнаружен с помощью ультразвука примерно в это время. Сердце эмбриона продолжает развиваться в течение следующих нескольких недель. Он полностью сформирован примерно на 10 неделе беременности.
Ультразвуковое исследование сердцебиения плода
Существует два типа ультразвуковых исследований, которые обычно используются для визуализации беременности: трансвагинальное ультразвуковое исследование, при котором зонд вводится во влагалище, чтобы приблизиться к матке, и ультразвуковое исследование брюшной полости, которое проводится на животе матери. Обе процедуры полезны при различных обстоятельствах на разных этапах беременности. Трансвагинальное УЗИ позволяет увидеть растущий эмбрион раньше, чем УЗИ брюшной полости.
Обе процедуры полезны при различных обстоятельствах на разных этапах беременности. Трансвагинальное УЗИ позволяет увидеть растущий эмбрион раньше, чем УЗИ брюшной полости.
Ультразвук брюшной полости обычно очень эффективен для определения сердцебиения плода после 8 недель беременности, но не раньше этого срока. Итак, если у вас будет УЗИ до 8 недель после последней менструации, скорее всего, это будет трансвагинальное УЗИ.
На ранних сроках беременности сердцебиение плода выглядит как ритмичное мерцание света.
Что можно увидеть
Трансвагинальное УЗИ дает четкие изображения плода, матки и окружающих структур, которые помогают врачам подтвердить беременность, установить график беременности и получить представление о состоянии беременности.
Кроме того, УЗИ полезно при:
- Проверка здоровья органов малого таза
- Определение количества вынашиваемых плодов
- Определение риска выкидыша
- Точное определение места беременности (нормальная или внематочная беременность)
Когда они используются
Не всем женщинам будет проходить УЗИ на ранних сроках беременности. Будет ли он у вас или нет, будет зависеть от предпочтений вашего врача, а также от особенностей вашей беременности и истории болезни. Например, если у вас было вагинальное кровотечение, выкидыш во время предыдущей беременности или другие обстоятельства, которые заставляют вас или вашего лечащего врача более внимательно относиться к потенциальным проблемам, вас могут направить на УЗИ на ранних сроках беременности.
Будет ли он у вас или нет, будет зависеть от предпочтений вашего врача, а также от особенностей вашей беременности и истории болезни. Например, если у вас было вагинальное кровотечение, выкидыш во время предыдущей беременности или другие обстоятельства, которые заставляют вас или вашего лечащего врача более внимательно относиться к потенциальным проблемам, вас могут направить на УЗИ на ранних сроках беременности.
У вас больше шансов получить его при беременности с более высоким риском, например, если у вас есть хроническое заболевание или при лечении бесплодия.Некоторые врачи используют УЗИ для подтверждения беременности, другие полагаются на другие диагностические методы, такие как анализы крови.
Если сердцебиение не может быть обнаружено
Трансвагинальное или абдоминальное УЗИ, показывающее отсутствие сердцебиения плода, означает, что либо беременность началась слишком рано, чтобы можно было определить сердцебиение (что возможно, если гестационный возраст составляет 7 недель или раньше), либо произошла потеря беременности.
К сожалению, если ультразвуковое исследование не может обнаружить сердцебиение плода после того, как оно было ранее осмотрено, врач может окончательно диагностировать выкидыш.Кроме того, когда во время беременности не обнаружено сердцебиение, которое определенно достаточно далеко, чтобы сердцебиение было видно, это также указывает на выкидыш.
Услышав сердцебиение плода
Чтобы услышать сердцебиение примерно через 8 недель, можно использовать стетоскоп или портативные доплеровские устройства. Однако для того, чтобы звук стал слышен, может потребоваться от 10 до 12 недель или около того.
Слово от Verywell
Увидеть и / или услышать сердцебиение на ранних сроках беременности — очень положительный признак того, что ваша беременность развивается так, как ожидалось.Знайте, что, скорее всего, ваша беременность будет протекать нормально, но иногда случаются осложнения или выкидыш, особенно в первом триместре. Итак, постарайтесь контролировать себя на предмет признаков выкидыша в первые недели и звоните своему врачу, если у вас возникнут какие-либо вопросы или проблемы.
8-недельное УЗИ — проблемы с беременностью
8-недельное УЗИ может быть одновременно захватывающим и немного пугающим. Если это ваше первое ультразвуковое исследование, вы, по понятным причинам, будете беспокоиться.Если вы впервые увидите своего ребенка, это будет незабываемым моментом.
Если вы не уверены, когда забеременели, перенесли выкидыш или осложнения беременности, может быть рекомендовано 8–10-недельное сканирование. На 8 неделе беременности можно увидеть многое, в том числе сердцебиение ребенка и его раннее развитие. Также можно будет определить дату родов, поэтому 8-недельное УЗИ часто называют сканированием для свиданий.
Причины 8-недельного УЗИ
В любое время между восьмой и 12-й неделями беременности ваш лечащий врач может посоветовать вам записаться на первое посещение УЗИ.Основная причина этого сканирования — подтвердить гестационный возраст вашего ребенка. Эта дата зависит от роста и развития вашего ребенка и является очень точной оценкой.
Зачем мне 8-недельное сканирование?
- При кровотечении или пятнах. Ультразвуковое исследование на 8-й неделе беременности может помочь определить источник кровотечения.
- При подозрении на многоплодную беременность.
- Проверьте размер своего эмбриона.
- Подтвердите, что у вашего ребенка сердцебиение.
- Проверьте свои тазовые органы.
- Чтобы увидеть, проник ли эмбрион в матку, а не в маточные трубы — внематочная беременность.
- Подтвердите срок беременности.
Чаще всего 8-недельное сканирование проводится вагинально. Смазанный зонд вводится во влагалище, и изображение отображается на экране. Сонографисты всегда запрашивают согласие на проведение процедуры и спрашивают, предпочитает ли женщина, чтобы она сама вставила зонд, или, если это удобно для сонографиста. Вам понадобится полный мочевой пузырь.Другой вариант — трансабдоминальное УЗИ, однако на 8-й неделе беременности может быть трудно увидеть большую часть брюшной стенки.
Специалист по ультразвуковой сонографии расскажет вам о том, что они ищут и что они могут увидеть. Бывают моменты, когда они мало говорят и вместо этого сосредотачиваются на том, что делают. Они будут печатать на клавиатуре, глядя на экран. В частности, они будут проводить измерения, проверять маркеры роста и всесторонне проверять развитие ребенка, а также место его имплантации в вашу матку.
Сонографист сможет дать вам только общую информацию о том, что он обнаружит. После 8-недельного сканирования результаты будут прочитаны и сообщены врачом, специализирующимся на считывании рентгеновских снимков и сканирований. Этот отчет будет отправлен обратно вашему лечащему врачу.
Не бойтесь задавать вопросы своему сонографу. Если это ваше первое ультразвуковое исследование, вполне нормально, что вам будет любопытно, что вы видите на экране.
Хотя вы можете не сильно отличаться от других, в вашей матке происходит много всего.К 8 неделе беременности ваша матка размером с теннисный мяч. Вы можете почувствовать давление или тяжесть, особенно к концу дня. А иногда судороги во время беременности могут вызвать небольшой дискомфорт.
Вы можете почувствовать давление или тяжесть, особенно к концу дня. А иногда судороги во время беременности могут вызвать небольшой дискомфорт.
Гормоны беременности также могут вызывать у вас повышенные эмоции и тошноту, но все они должны выполнять важную работу. Поддержка роста и развития вашего ребенка — это круглосуточный процесс. Не беспокойтесь, если вы чувствуете усталость — это нормально на 8 неделе беременности.
На восьмой неделе беременности ваш ребенок будет измерять примерно 1,2 длины от макушки до хвостика. При 8-недельном сканировании можно увидеть развитие эмбриона, особенно его большую голову и маленькое тело.
Ваш малыш также начнет делать непроизвольные движения, похожие на легкое мерцание или прыжок. Эти движения очень малы, поэтому вы их не почувствуете. Однако, если ваш ребенок бодрствует и активен, вы можете увидеть некоторые движения на экране.
Развитие в 8 недель
- Их нос начинает выступать, он будет выглядеть коротким и довольно пренебрежительным.

- Губы.
- Внутреннее ухо и язык.
- Верхняя челюсть и нёбо сходятся.
- У них формируются глаза, но они хорошо защищены слоем кожи.
- Формируются зачатки ног и рук.
- Перепончатые пальцы.
- Их хвостик становится меньше.
Может ли мой партнер прийти на 8-недельное УЗИ?
Как правило, неплохо, если бы пришли партнеры или специалист по поддержке.Это особенно ценно, если на ранних сроках беременности были осложнения. Как правило, сканирование на 8-й неделе беременности — это время, чтобы насладиться и поделиться.
Куда мне пройти 8-недельное сканирование?
Ваш лечащий врач порекомендует вам пригородную клинику, которая делает УЗИ при беременности. Вас также могут направить в государственный родильный дом для прохождения сканирования.
Написано и отрецензировано Джейн Барри, акушеркой и детской медсестрой 01.12.20.
Ультразвук у 8 недель беременности: процедура, отклонения и многое другое
Последнее обновление:
Ультразвуковое сканирование дает вам представление о вашем растущем ребенке.Мысль о первом УЗИ может вызвать у вас тревогу и волнение. Своевременное ультразвуковое исследование также помогает гинекологам оценить здоровье ребенка в утробе матери и подтвердить здоровую беременность. Если вы приближаетесь к 8-й неделе беременности, вы должны беспокоиться о предстоящем УЗИ. Ну, не надо. Потому что в этой статье мы поделимся всем, что вам нужно знать об УЗИ в 8 недель. Начнем с того, зачем он вам нужен.
Почему вам нужно пройти ультразвуковое сканирование через 8 недель?
Ультразвук в восемь недель не обязателен.Однако ваш гинеколог может предложить сканирование, чтобы проверить здоровье вашего плода. Это ультразвуковое сканирование может быть выполнено по следующим причинам:
- Чтобы получить представление о сроке беременности вашего ребенка.
- Для определения причины кровотечения, если таковое имеется.

- Для проверки на многоплодие.
- Чтобы проверить, есть ли у вашего ребенка сердцебиение.
- Для определения размера эмбриона.
- Для проверки здоровья маточных труб и яичников.
- Для проверки на наличие осложнений, например внематочной беременности.
Как подготовиться к сканированию восьмой недели
Сканирование брюшной полости или трансвагинальное сканирование может быть выполнено в течение 8-й недели. Однако оба сканирования предъявляют несколько разные требования.
Для сканирования брюшной полости требуется полный мочевой пузырь. Поскольку вы находитесь на первых нескольких неделях беременности, ваш ребенок будет очень маленьким. Итак, для того, чтобы подтолкнуть матку вверх, требуется полный мочевой пузырь. Это помогает получить более четкое изображение вашего ребенка.Наденьте свободную и удобную одежду, так как вам, возможно, придется обнажить живот для сканирования. При этом типе сканирования на живот наносится проводящий гель, а по нему проводится портативный сканер. Гель позволяет ультразвуковым волнам проходить в матку. Затем волны отражаются, давая возможность увидеть плод.
Гель позволяет ультразвуковым волнам проходить в матку. Затем волны отражаются, давая возможность увидеть плод.
С другой стороны, для трансвагинального ультразвукового исследования мочевой пузырь должен быть пустым. Полный мочевой пузырь может исказить визуальные эффекты. В этом типе сканирования зонд вводится во влагалище.Его прижимают к шейке матки для получения четких изображений. Иногда вы можете почувствовать легкое давление.
Сколько времени длится ультразвуковое сканирование?
Обычно ультразвуковое сканирование занимает от 20 до 30 минут. Однако это может занять больше времени, если плод находится в странном положении. Иногда из-за плотных тканей получение четких изображений ребенка может затруднить и отнять много времени.
Что может определить ваш врач?
Если вам интересно, что вы можете увидеть на УЗИ через 8 недель, у нас есть ответ! Вот что ваш врач может определить с помощью этого сканирования:
- Размер плода.

- Наличие сердцебиения ребенка и частота его сердцебиения.
- Наличие нескольких младенцев, что может быть определено по наличию множественных ударов сердца и множественных желточных мешков.
- Нечеткие изображения роста крошечных рук, ног и образования глаз, ноздрей, внутренних органов и рта.
Что можно ожидать от УЗИ восьмой недели?
Так выглядит эмбрион через 8 недель:
- Глаза переместились бы с боков на переднюю.
- Размер эмбриона составляет 2,3 см от макушки до крупа.
- Начнут формироваться внешние уши.
- Ваш ребенок может двигать локтями.
- Пальцы похожи на крошечные бутоны.
- Пищеварительная система начала бы развиваться.
- Голова ребенка все еще склоняется над животом.
Если в 8 недель не будет сердцебиения, может ли это быть выкидыш?
В некоторых случаях вы не сможете увидеть или услышать сердцебиение через 8 недель.Однако это не подтверждает выкидыш. Ваш гинеколог может предложить повторное сканирование на следующей неделе, чтобы исключить выкидыш.
Ваш гинеколог может предложить повторное сканирование на следующей неделе, чтобы исключить выкидыш.
У выкидыша есть и другие симптомы, поэтому отсутствие сердцебиения не должно заставлять вас делать поспешные выводы.
Ультразвуковое сканирование больше похоже на камеру, снимающую вашего растущего ребенка. Однако следует помнить, что каждый ребенок индивидуален, и поэтому отчеты УЗИ различаются от ребенка к ребенку. В случае сомнений не волнуйтесь, а проконсультируйтесь с врачом.
Предыдущая неделя: УЗИ беременности на 7 недель
Следующая неделя : УЗИ 9 недель беременности
Краткая история сонографии в акушерстве и гинекологии
Клинические исследования в акушерстве
Развитие сканирования в реальном времени оказало большое демократизирующее влияние на акушерское сканирование, которое больше не ограничивалось элитной группой экспертов в нескольких крупных центрах. Сканеры реального времени, будучи недорогими, теперь были широко доступны, и многие опытные практикующие статическое сканирование были удивлены (и немало смущены) тем, как быстро их младшие врачи, акушерки и сонографисты стали экспертами в сканировании почти в одночасье.
Биометрия плода: легкость, с которой можно было манипулировать зондом, означала, что были измерены многие структуры плода и было разработано большое количество диаграмм различных плоскостей и органов. Например, диаграммы межорбитального диаметра (Mayden et al., 1982), длинных костей, длины стопы, длины уха, размеров практически каждого органа плода и множественных соотношений между параметрами, такими как бедренная кость к стопе, были получены в пределах нескольких единиц. годы. Однако стандартные измерения CRL, BPD, окружности головы и окружности живота, которые были разработаны в эпоху статики, оставались стандартными биометрическими измерениями плода для оценки роста с добавлением только длины бедренной кости (которую теперь было легче измерить), включенной в уравнения для плода. прогнозы веса и роста (Hadlock et al., 1985).
Активность плода: исследования поведения плода были вдохновлены лидерами в области биологии развития, такими как Джеффри Доус в Оксфорде и Хайнц Прехтль в Неймегане. Возможность отслеживать движения плода с помощью ультразвука вызвала большой интерес к вопросу о том, может ли количественная оценка этих движений и особенно дыхательных движений плода быть полезной для оценки благополучия плода. В конце 1970-х годов детальные исследования с использованием маркеров событий на самописце были проведены группами под руководством Карела Марсала в Мальмё (Marsal et al., 1976), Джон Патрик в Лондоне, Онтарио и Алистер Робертс в Лондоне. Количественно оценивали время, частоту и количество эпизодов движения или дыхания плода и определяли поведенческие состояния. И дыхательные движения плода, и его активность являются эпизодическими и редко совпадают, поэтому была использована концепция измерения общей активности плода в течение 30-минутного периода. Хотя существует связь между снижением общей активности и ЗВУР, тест имел низкую прогностическую ценность для положительного результата из-за большого физиологического разброса частоты как дыхательной, так и двигательной активности (Marsal, 1978).
Возможность отслеживать движения плода с помощью ультразвука вызвала большой интерес к вопросу о том, может ли количественная оценка этих движений и особенно дыхательных движений плода быть полезной для оценки благополучия плода. В конце 1970-х годов детальные исследования с использованием маркеров событий на самописце были проведены группами под руководством Карела Марсала в Мальмё (Marsal et al., 1976), Джон Патрик в Лондоне, Онтарио и Алистер Робертс в Лондоне. Количественно оценивали время, частоту и количество эпизодов движения или дыхания плода и определяли поведенческие состояния. И дыхательные движения плода, и его активность являются эпизодическими и редко совпадают, поэтому была использована концепция измерения общей активности плода в течение 30-минутного периода. Хотя существует связь между снижением общей активности и ЗВУР, тест имел низкую прогностическую ценность для положительного результата из-за большого физиологического разброса частоты как дыхательной, так и двигательной активности (Marsal, 1978). По этой причине в Европе измерение активности плода вышло из употребления как средство оценки благополучия плода. Однако в США Фрэнк Мэннинг и Ларри Платт в 1980 году включили оба этих показателя в 30-минутный тест биофизического профиля плода (Manning et al., 1980), который также включал оценку околоплодных вод, тонуса плода и нестрессовый тест (CTG). сердца плода. Этот тест с небольшими изменениями стал основой оценки благополучия плода в Соединенных Штатах на протяжении более 20 лет.Однако в Европе исследователи все чаще обращались к ультразвуковой допплерографии, чтобы решить проблему, касающуюся того, как эффективно оценить благополучие плода и оптимизировать время родов при наличии у плода компромисса.
По этой причине в Европе измерение активности плода вышло из употребления как средство оценки благополучия плода. Однако в США Фрэнк Мэннинг и Ларри Платт в 1980 году включили оба этих показателя в 30-минутный тест биофизического профиля плода (Manning et al., 1980), который также включал оценку околоплодных вод, тонуса плода и нестрессовый тест (CTG). сердца плода. Этот тест с небольшими изменениями стал основой оценки благополучия плода в Соединенных Штатах на протяжении более 20 лет.Однако в Европе исследователи все чаще обращались к ультразвуковой допплерографии, чтобы решить проблему, касающуюся того, как эффективно оценить благополучие плода и оптимизировать время родов при наличии у плода компромисса.
Оценка Допплера: Демонстрация формы волны пупочной артерии с помощью слепой непрерывной волны (CW) Doppler была описана еще в середине 1960-х годов в Осаке, Япония, а в 1977 году D.E. Фитцджеральд и Джон Драмм из Дублина использовали статическое двухмерное сканирование, чтобы определить, где следует разместить зонд, но ни одна из этих двух групп не продолжила свои наблюдения. Две группы инициировали импульсные допплеровские исследования плода. В Австралии Роберт Гилл, работающий с группой Коссофф, измерил скорость потока в пупочной вене (Gill et al., 1981). Однако большая длина пути Octason препятствовала измерению высокоскоростного артериального потока, и эта система была непрактичной для клинических допплеровских исследований. Стурла Эйк-Нес, работающий в отделе Карела Марсала в Мальмё, описал первую дуплексную систему линейных массивов (Eik-Nes et al., 1980), в которой импульсный доплеровский зонд со смещением был прикреплен под фиксированным углом в 52 градуса.Он измерил скорости кровотока из аорты плода и обнаружил, что они были снижены у плодов с ЗВУР. Оборудование, подобное дуплексной доплеровской системе Malmo, использовалось сотрудниками нескольких академических подразделений в Европе с начала до середины 1980-х годов для определения реакции кровообращения плода на гипоксию. Было обнаружено, что измерения абсолютной скорости уступают анализу формы волны, особенно индекса пульсации при оценке изменений кровообращения плода до гипоксии.
Две группы инициировали импульсные допплеровские исследования плода. В Австралии Роберт Гилл, работающий с группой Коссофф, измерил скорость потока в пупочной вене (Gill et al., 1981). Однако большая длина пути Octason препятствовала измерению высокоскоростного артериального потока, и эта система была непрактичной для клинических допплеровских исследований. Стурла Эйк-Нес, работающий в отделе Карела Марсала в Мальмё, описал первую дуплексную систему линейных массивов (Eik-Nes et al., 1980), в которой импульсный доплеровский зонд со смещением был прикреплен под фиксированным углом в 52 градуса.Он измерил скорости кровотока из аорты плода и обнаружил, что они были снижены у плодов с ЗВУР. Оборудование, подобное дуплексной доплеровской системе Malmo, использовалось сотрудниками нескольких академических подразделений в Европе с начала до середины 1980-х годов для определения реакции кровообращения плода на гипоксию. Было обнаружено, что измерения абсолютной скорости уступают анализу формы волны, особенно индекса пульсации при оценке изменений кровообращения плода до гипоксии. Юрий Владимиров из Роттердама первым обратил внимание на компенсаторное усиление мозгового кровообращения или «централизацию кровообращения плода», связанное с IUGR-плодами (Wladimiroff et al., 1986). Владимирофф также коррелировал изменения кровообращения с поведенческими состояниями (Wladimiroff 1994), в то время как Кэмпбелл, Дэвид Гриффин и Кипрос Николаидес из больницы Королевского колледжа в Лондоне коррелировали эти изменения с газами крови, полученными с помощью кордоцентеза (Bilardo et al., 1990). В Австралии Брайан Трудингер и Уорвик Джайлз заново открыли важность формы волны пупочной артерии и установили значение отсутствия и обратного конечного диастолического потока (Trudinger et al., 1986). В 1983 году Кэмпбелл и его группа описали форму волны в маточной артерии и появление зазубрин, которые вместе с высоким индексом сопротивления были связаны с преэклампсией (Campbell et al., 1982). Его группа впоследствии использовала это открытие для скрининга популяции беременных на 24 неделе беременности, чтобы предсказать последующее развитие преэклампсии и ЗВУР, и показала высокую чувствительность к тяжелым формам этих состояний (Harrington et al.
Юрий Владимиров из Роттердама первым обратил внимание на компенсаторное усиление мозгового кровообращения или «централизацию кровообращения плода», связанное с IUGR-плодами (Wladimiroff et al., 1986). Владимирофф также коррелировал изменения кровообращения с поведенческими состояниями (Wladimiroff 1994), в то время как Кэмпбелл, Дэвид Гриффин и Кипрос Николаидес из больницы Королевского колледжа в Лондоне коррелировали эти изменения с газами крови, полученными с помощью кордоцентеза (Bilardo et al., 1990). В Австралии Брайан Трудингер и Уорвик Джайлз заново открыли важность формы волны пупочной артерии и установили значение отсутствия и обратного конечного диастолического потока (Trudinger et al., 1986). В 1983 году Кэмпбелл и его группа описали форму волны в маточной артерии и появление зазубрин, которые вместе с высоким индексом сопротивления были связаны с преэклампсией (Campbell et al., 1982). Его группа впоследствии использовала это открытие для скрининга популяции беременных на 24 неделе беременности, чтобы предсказать последующее развитие преэклампсии и ЗВУР, и показала высокую чувствительность к тяжелым формам этих состояний (Harrington et al. , 1996).
, 1996).
Появление цветного допплера в качестве неотъемлемой части ультразвукового аппарата значительно упростило визуализацию сосудов плода, были исследованы практически все артерии плода (например, почечная, внутренняя, церебральная) и составлены диаграммы гестационных изменений ИП. при различных клинических обстоятельствах.В начале 90-х основными сосудами, изучаемыми для оценки благополучия плода, были пупочная артерия и средняя мозговая артерия. Хотя они были полезны, они не лучше, чем антенатальная КТГ, в определении оптимального времени для рождения скомпрометированного плода. Это привело к тому, что несколько групп исследовали венозную сторону кровообращения плода. Первоначальные исследования были сосредоточены на нижней полой вене, но в 1991 году в важной статье Lancet Торвид Кисеруд из группы Эйк-Нес в Тронтхейме, Норвегия, описал измерение пульсации венозного протока (Kiserud et al., 1991), который стал ключевым показателем сердечной функции и индикатором асфиксии плода. Благодаря современному оборудованию, допплеровская оценка кровообращения плода, особенно артерий пуповины и средней мозговой артерии, а также венозного протока, теперь признана фундаментальным требованием для оценки состояния плода и сроков родов пораженного плода. Еще одним важным применением Доплера было его использование в качестве неинвазивного метода диагностики анемии у иммунизированных резус-фактором плодов, которое было популяризировано Джанкарло Мари и группой из Йельского университета после публикации статьи в Медицинском журнале Новой Англии в 2000 году (Mari et al., 2000).
Благодаря современному оборудованию, допплеровская оценка кровообращения плода, особенно артерий пуповины и средней мозговой артерии, а также венозного протока, теперь признана фундаментальным требованием для оценки состояния плода и сроков родов пораженного плода. Еще одним важным применением Доплера было его использование в качестве неинвазивного метода диагностики анемии у иммунизированных резус-фактором плодов, которое было популяризировано Джанкарло Мари и группой из Йельского университета после публикации статьи в Медицинском журнале Новой Англии в 2000 году (Mari et al., 2000).
Прогнозирование преэклампсии и ЗВУР с помощью допплерографии маточной артерии было дополнительно изучено Николаидесом в очень крупных многоцентровых исследованиях. В 2001 году они показали, что ИП маточной артерии, выполненный на 23 неделе, предсказал, что у 85% женщин разовьется тяжелая преэклампсия, только при 5% положительных результатах скрининга (Papageorghiou et al., 2001). Одна из проблем заключается в том, что профилактика с помощью таких агентов, как аспирин в низких дозах, кажется неэффективной. Николаидес и другие в настоящее время изучают возможность скрининга на преэклампсию в первом триместре (когда профилактическая терапия оказывается эффективной) с использованием допплера маточной артерии и биохимических маркеров, таких как PlGF и PAPP-A (Akolekar et al., 2013).
Николаидес и другие в настоящее время изучают возможность скрининга на преэклампсию в первом триместре (когда профилактическая терапия оказывается эффективной) с использованием допплера маточной артерии и биохимических маркеров, таких как PlGF и PAPP-A (Akolekar et al., 2013).
Преждевременные роды: преждевременные роды являются главной причиной неонатальной смерти и инвалидности, а уход за недоношенным ребенком стоит очень дорого. Хотя причин самопроизвольных преждевременных родов много, и они не до конца изучены, наиболее частым последним путем является укорочение и стирание шейки матки. Несколько исследований в начале 1980-х годов с использованием трансабдоминальной сонографии привлекли внимание к связи между короткой шейкой матки и воронкой с цервикальной недостаточностью. Фрэнк Андерсен из Анн-Арбор, штат Мичиган, первым обратил внимание на превосходство трансвагинального сканирования (Andersen et al., 1990) и обеспечивали риск преждевременных родов в зависимости от длины шейки матки. Последующие исследования Джея Ямса из Колумбуса, штат Огайо (Iams et al., 1996), Кипроса Николаидеса из Королевского колледжа в Лондоне подтвердили, что скрининг на сроке беременности 23-24 недели предсказывает у большого процента женщин преждевременные роды. Например, Николаидес обследовал более 32000 женщин на сроке 23 недели и смог идентифицировать 50% женщин, родивших до 33 недель беременности, с помощью отрезка шейки матки длиной 15 мм (Heath et al., 1998). К сожалению, шейный серкляж не является эффективным для продления срока беременности у этих женщин, но два крупных исследования, проведенные группой Николаидес в Лондоне и группой Роберта Ромеро в Государственном университете Уэйна, Детройт, продемонстрировали, что после универсального скрининга между 19 и 24 неделями Значительное продление срока беременности у женщин с укороченной шейкой матки при сонографии может быть достигнуто с помощью ежедневного вагинального лечения прогестероном (Romero et al., 2011).
Последующие исследования Джея Ямса из Колумбуса, штат Огайо (Iams et al., 1996), Кипроса Николаидеса из Королевского колледжа в Лондоне подтвердили, что скрининг на сроке беременности 23-24 недели предсказывает у большого процента женщин преждевременные роды. Например, Николаидес обследовал более 32000 женщин на сроке 23 недели и смог идентифицировать 50% женщин, родивших до 33 недель беременности, с помощью отрезка шейки матки длиной 15 мм (Heath et al., 1998). К сожалению, шейный серкляж не является эффективным для продления срока беременности у этих женщин, но два крупных исследования, проведенные группой Николаидес в Лондоне и группой Роберта Ромеро в Государственном университете Уэйна, Детройт, продемонстрировали, что после универсального скрининга между 19 и 24 неделями Значительное продление срока беременности у женщин с укороченной шейкой матки при сонографии может быть достигнуто с помощью ежедневного вагинального лечения прогестероном (Romero et al., 2011).
Скрининг аномалий плода: после внедрения сканирования в реальном времени появилось большое количество обзорных статей, в которых задокументирован опыт специализированных центров в диагностике широкого спектра аномалий практически каждого органа тела плода. К середине 1980-х годов большинство больниц ввели скрининг на аномалии плода как часть рутинного 20-недельного сканирования. Многие из опубликованных в то время исследований были недействительными из-за низкого уровня выявления аномалий у новорожденных (распространенность должна составлять от 2 до 3 процентов). Спорное американское многоцентровое исследование (RADIUS), опубликованное в 1993 году (Ewigman et al., 1993), продемонстрировало низкий уровень выявления 17 процентов для раннего выявления аномалий плода, но такого опыта не было в европейских центрах.Многоцентровые исследования, как правило, имели более низкие показатели выявления, чем исследования в отдельных центрах. Например, в большом бельгийском многоцентровом исследовании Сальватора Леви, проведенном в период с 1990 по 1992 год, только 40% плодов с аномалиями были обнаружены до 23 недель (Levi et al., 1991), в то время как Carrera в одном центре в Барселоне сообщил о 85% -ном уровне выявления в аналогичный период времени (Carrera et al.
К середине 1980-х годов большинство больниц ввели скрининг на аномалии плода как часть рутинного 20-недельного сканирования. Многие из опубликованных в то время исследований были недействительными из-за низкого уровня выявления аномалий у новорожденных (распространенность должна составлять от 2 до 3 процентов). Спорное американское многоцентровое исследование (RADIUS), опубликованное в 1993 году (Ewigman et al., 1993), продемонстрировало низкий уровень выявления 17 процентов для раннего выявления аномалий плода, но такого опыта не было в европейских центрах.Многоцентровые исследования, как правило, имели более низкие показатели выявления, чем исследования в отдельных центрах. Например, в большом бельгийском многоцентровом исследовании Сальватора Леви, проведенном в период с 1990 по 1992 год, только 40% плодов с аномалиями были обнаружены до 23 недель (Levi et al., 1991), в то время как Carrera в одном центре в Барселоне сообщил о 85% -ном уровне выявления в аналогичный период времени (Carrera et al./medical-illustration-of-fetus-development-at-9-weeks--188058327-599b1383d088c00011376729.jpg) , 1995).
, 1995).
Пороки сердца плода: впервые появилась возможность диагностировать сердечные аномалии.В 1980 году Линдси Аллан из больницы Королевского колледжа в Лондоне и Чарльз Кляйнман из Йеля опубликовали две революционные статьи по эхокардиографии плода в реальном времени. В своем классическом исследовании Аллан (Allan et al., 1980) был первым, кто описал систематическое обследование сердца для демонстрации 4-х камерного вида и трактов оттока, а также опубликовал изображения 8 классических ультразвуковых изображений вместе с анатомическими коррелятами и был одним из первая, которая продвигает рутинный скрининг на сердечные аномалии плода.
Страница из классической статьи Линдси Аллана 1980 года в British Heart Journal, на которой показаны 8 классических изображений сердца плода, положивших начало эхокардиографии плода.
В 1997 году SJ Yoo (Yoo et al., 1997) описал дополнительный классический вид, а именно вид оттока с тремя сосудами. Появление цветного допплера облегчило исследования внутрисердечного кровотока с группами под руководством Грега Девора (DeVore et al. , 1987), Рабиха Чауи и Ульриха Гембруха, которые внесли значительный вклад.
, 1987), Рабиха Чауи и Ульриха Гембруха, которые внесли значительный вклад.
Хромосомные аномалии плода: до революции в реальном времени амниоцентез предлагался группе «высокого риска» женщин старше 35 лет, но эта политика не позволяла диагностировать 70 процентов детей с синдромом Дауна, рожденных от более молодых женщин. . В 1985 году Берил Бенасерраф и ее группа в Бостоне впервые описали, что увеличение размеров затылочной кожной складки во втором триместре было связано с синдромом Дауна (Benacerraf et al., 1985), а затем описали другие классические маркеры укорочения бедренной кости и пиелоэктазии во втором триместре.Впервые более молодым женщинам может быть предложен амниоцентез на основе комбинации маркеров. Решающий прорыв произошел в 1992 году, когда Кипрос Николаидес из King’s в Лондоне описал измерение затылочной прозрачности в первом триместре беременности при диагностике синдрома Дауна (Nicolaides et al., 1992). Николаидес и его группа впоследствии продемонстрировали связь повышенной прозрачности затылочной кости, отсутствия носовой кости, трикуспидальной регургитации и увеличения PI венозного протока с синдромом Дауна. Они объединили эти ультразвуковые маркеры с измерением сывороточного PAPP-A и свободного бета-ХГЧ (так называемых комбинированных биомаркеров), чтобы обеспечить отношение вероятности наличия синдрома Дауна. С помощью комбинированной программы биомаркеров 90 процентов плодов с синдромом Дауна выявляются при 5-процентном положительном результате скрининга. (Nicolaides, 2011) Поскольку CVS предлагается в качестве диагностического теста для женщин из группы повышенного риска, эта программа скрининга была принята во всем мире. Однако это, вероятно, изменится с появлением внеклеточного тестирования ДНК (Lo et al., 1997). Недавние исследования показали, что скрининг вкДНК в образце материнской крови на 10 неделе беременности (называемый неинвазивным пренатальным тестированием или НИПТ) выявляет более 99% случаев трисомии 21 при уровне ложноположительных результатов около 0,1% (Chiu et al. ., 2011), что является значительным улучшением комбинированных биомаркеров ультразвука и биохимии. Кроме того, в будущем cfDNA, вероятно, сможет выявлять широкий спектр хромосомных и генетических нарушений.
Они объединили эти ультразвуковые маркеры с измерением сывороточного PAPP-A и свободного бета-ХГЧ (так называемых комбинированных биомаркеров), чтобы обеспечить отношение вероятности наличия синдрома Дауна. С помощью комбинированной программы биомаркеров 90 процентов плодов с синдромом Дауна выявляются при 5-процентном положительном результате скрининга. (Nicolaides, 2011) Поскольку CVS предлагается в качестве диагностического теста для женщин из группы повышенного риска, эта программа скрининга была принята во всем мире. Однако это, вероятно, изменится с появлением внеклеточного тестирования ДНК (Lo et al., 1997). Недавние исследования показали, что скрининг вкДНК в образце материнской крови на 10 неделе беременности (называемый неинвазивным пренатальным тестированием или НИПТ) выявляет более 99% случаев трисомии 21 при уровне ложноположительных результатов около 0,1% (Chiu et al. ., 2011), что является значительным улучшением комбинированных биомаркеров ультразвука и биохимии. Кроме того, в будущем cfDNA, вероятно, сможет выявлять широкий спектр хромосомных и генетических нарушений. В настоящее время для снижения затрат рекомендуется «тестирование на случай непредвиденных обстоятельств», включающее биомаркеры и вкДНК, но нет никаких сомнений в том, что НИПТ станет методом выбора в не столь отдаленном будущем.
В настоящее время для снижения затрат рекомендуется «тестирование на случай непредвиденных обстоятельств», включающее биомаркеры и вкДНК, но нет никаких сомнений в том, что НИПТ станет методом выбора в не столь отдаленном будущем.
Инвазивные процедуры: важность определения положения иглы во время амниоцентеза впервые была подчеркнута Йенсом Бангом в Копенгагене в 1973 году (Bang and Northeved, 1972) в эпоху статического сканирования, но немногие практикующие использовали его датчик с центральным отверстием и сканировал в это время обычно использовались для определения доступного пула жидкости без плаценты перед процедурой. Появление сканирования в реальном времени позволило выполнять инвазивные процедуры при постоянном зрении, что уменьшило кровоточивость и предотвратило повреждение плаценты, пуповины или плода.В 1974 г. в Йельском университете Джоном Хоббинсом и Морисом Махони была введена фетоскопия для пренатальной диагностики гемоглобинопатий (Hobbins and Mahoney, 1974) по эритроцитам плода, полученным из хорионической пластинки. Многие полагали, что этот метод заменит методы под контролем УЗИ, особенно когда Родек и Кэмпбелл из King’s в Лондоне описали получение чистой фетальной крови из пупочной вены этим методом, а Нильс Ганеман и Ян Мор с помощью аналогичного инструмента получили транссервиально хорионическую ткань для генетической диагностики. .Однако в 1983 году Фернан Даффос и его коллеги из Парижа представили забор чистой крови плода из вставки пуповины с помощью прямого иглоукалывания под ультразвуковым контролем с использованием двух операторов (Daffos et al., 1983), а впоследствии Николайдес из King’s усовершенствовал метод работы одного оператора двумя руками и назвал это кордоцентез. Он и его команда использовали этот метод для оценки степени тяжести анемии плода при резус-болезни, вытеснив, таким образом, старый метод, основанный на измерениях билирубина в околоплодных водах (Nicolaides et al., 1988). Николаидес и другие, такие как Джорджио Парди из Милана, также использовали этот метод для оценки аспектов кислотно-основного статуса плода и биохимии у ЗВУР плода (Pardi et al.
Многие полагали, что этот метод заменит методы под контролем УЗИ, особенно когда Родек и Кэмпбелл из King’s в Лондоне описали получение чистой фетальной крови из пупочной вены этим методом, а Нильс Ганеман и Ян Мор с помощью аналогичного инструмента получили транссервиально хорионическую ткань для генетической диагностики. .Однако в 1983 году Фернан Даффос и его коллеги из Парижа представили забор чистой крови плода из вставки пуповины с помощью прямого иглоукалывания под ультразвуковым контролем с использованием двух операторов (Daffos et al., 1983), а впоследствии Николайдес из King’s усовершенствовал метод работы одного оператора двумя руками и назвал это кордоцентез. Он и его команда использовали этот метод для оценки степени тяжести анемии плода при резус-болезни, вытеснив, таким образом, старый метод, основанный на измерениях билирубина в околоплодных водах (Nicolaides et al., 1988). Николаидес и другие, такие как Джорджио Парди из Милана, также использовали этот метод для оценки аспектов кислотно-основного статуса плода и биохимии у ЗВУР плода (Pardi et al. , 1987). Еще один гвоздь в крышку гроба для фетоскопии пришел с введением Стин Смидт-Йенсеном и Ганеманом в 1984 году трансабдоминальной тонкоигольной аспирации ворсин хориона (CVS) (Smidt-Jensen et al., 1984), которая была принята на вооружение. универсально для пренатальной диагностики генетических и кариотипических дефектов плода.
, 1987). Еще один гвоздь в крышку гроба для фетоскопии пришел с введением Стин Смидт-Йенсеном и Ганеманом в 1984 году трансабдоминальной тонкоигольной аспирации ворсин хориона (CVS) (Smidt-Jensen et al., 1984), которая была принята на вооружение. универсально для пренатальной диагностики генетических и кариотипических дефектов плода.
Фетоскопическая внутрисосудистая трансфузия была введена Rodeck (a) в 1981 году, но через 5 лет она была заменена методом кордоцентеза (b), введенным Nicolaides.
Терапия плода: лечение тяжелого резуса у плода с помощью внутрибрюшинного переливания крови под контролем рентгеновских лучей было впервые предложено Лилли в 1959 году. Хансманн в 1968 году использовал возможности Vidoson «в реальном времени», чтобы упростить эту технику до процедуры под ультразвуковым контролем. (Хансманн и Ланг, 1971).Однако доступ к кровообращению плода побудил к разработке терапевтических процедур сначала с помощью фетоскопии (Rodeck et al., 1981), а затем с помощью кордоцентеза, такого как переливание крови плода при тяжелой резус-болезни (Nicolaides et al. , 1986) и переливание тромбоцитов при аллоиммунной тромбоцитопении. . Ультразвуковые контролируемые процедуры иглоукалывания также использовались для вставки шунтов для снятия обструкции в мочевыводящих путях и желудочках головного мозга или для слива жидкости из плевральных выпотов, но ни одна из этих процедур не показала значительного улучшения результата, а в случае вентрикуломегалии состояние часто создавалось. худший.Две пренатальные хирургические процедуры, которые оказались полезными, включают комбинированное использование ультразвука и фетоскопии. В 1995 году Ив Вилль и Николаидес из Королевского колледжа в Лондоне продемонстрировали эффективность лазерной абляции сообщающихся сосудов плаценты при лечении синдрома переливания крови между двумя близнецами (Ville et al., 1992), и было показано, что этот метод лучше до лечебного амниоцентеза с точки зрения выживаемости плода. В 1998 году группа Харрисона в Сан-Франциско описала окклюзию трахеи плода с помощью фетоскопической хирургии под ультразвуковым контролем для лечения тяжелой диафрагмальной грыжи, а впоследствии Ян Депрест в Левене, Эдуард Гратакос в Барселоне и Кипрос Николаидес в Лондоне описали временную окклюзию эндоскопического баллона для этого состояния, что привело к в значительном улучшении результата.
, 1986) и переливание тромбоцитов при аллоиммунной тромбоцитопении. . Ультразвуковые контролируемые процедуры иглоукалывания также использовались для вставки шунтов для снятия обструкции в мочевыводящих путях и желудочках головного мозга или для слива жидкости из плевральных выпотов, но ни одна из этих процедур не показала значительного улучшения результата, а в случае вентрикуломегалии состояние часто создавалось. худший.Две пренатальные хирургические процедуры, которые оказались полезными, включают комбинированное использование ультразвука и фетоскопии. В 1995 году Ив Вилль и Николаидес из Королевского колледжа в Лондоне продемонстрировали эффективность лазерной абляции сообщающихся сосудов плаценты при лечении синдрома переливания крови между двумя близнецами (Ville et al., 1992), и было показано, что этот метод лучше до лечебного амниоцентеза с точки зрения выживаемости плода. В 1998 году группа Харрисона в Сан-Франциско описала окклюзию трахеи плода с помощью фетоскопической хирургии под ультразвуковым контролем для лечения тяжелой диафрагмальной грыжи, а впоследствии Ян Депрест в Левене, Эдуард Гратакос в Барселоне и Кипрос Николаидес в Лондоне описали временную окклюзию эндоскопического баллона для этого состояния, что привело к в значительном улучшении результата.
Клинические исследования в гинекологии
Прогресс в гинекологическом сканировании был быстрым после внедрения трансвагинального зонда в реальном времени в середине 1980-х годов. До этой визуализации органов малого таза у пациентки был растянутый мочевой пузырь, который не только часто вызывал у нее страдания, но и часто выталкивал интересующую структуру за пределы фокусного расстояния датчика. Несмотря на это, были проведены важные исследования со статическими сканерами. Следуя первоначальным наблюдениям Дональда за характеристиками злокачественных опухолей яичников, Патрисия Морли и Эллис Барнетт из Глазго в 1970 году описали ультразвуковую дифференциальную диагностику новообразований яичников.В 1981 году Ник Кадар и Роберто Ромеро из Йельского университета (Kadar et al., 1981) описали дискриминационную зону (то есть минимальный уровень ХГЧ, который должен быть связан с внутриматочным мешком) для диагностики внематочной беременности. В 1979 году Йоахим Хакелоер, немецкий врач, работающий в творческом отпуске в Глазго, опубликовал свою классическую статью об отслеживании роста фолликулов яичников (Hackeloer and Robinson, 1978) и показал корреляцию между размером фолликулов и эстрадиолом в сыворотке крови. В 1985 году Джудит Адамс, работающая в отделении Говарда Джейкобса в Лондоне, определила классические ультразвуковые параметры для диагностики поликистозных яичников и впоследствии показала, что поликистоз яичников поражает 23% женского населения в репродуктивном возрасте.Однако появление трансвагинальной сонографии изменило диагностическое значение ультразвука в гинекологии.
В 1985 году Джудит Адамс, работающая в отделении Говарда Джейкобса в Лондоне, определила классические ультразвуковые параметры для диагностики поликистозных яичников и впоследствии показала, что поликистоз яичников поражает 23% женского населения в репродуктивном возрасте.Однако появление трансвагинальной сонографии изменило диагностическое значение ультразвука в гинекологии.
Joachim Hackeloer (a) представил мониторинг фолликулов яичников и коррелировал размер фолликула (b) с уровнями эстрадиола (c). Это произвело революцию в управлении фертильностью и проложило путь к ЭКО.
Расстройства беременности на ранних сроках: важность понимания нормального эмбриогенеза была подчеркнута Иланом Тимором-Тритчем из Колумбийского университета, Нью-Йорк, который в конце 1980-х годов стал пионером концепции трансвагинальной «соноэмбриологии» (Timor-Tritsch et al., 1992), а затем он и другие исследователи описали диагноз ранних эмбриональных аномалий. Трансвагинальный зонд также произвел революцию в прямой диагностике внематочной беременности. Дэвид Ниберг и Рой Фили из Сан-Франциско (Nyberg et al., 1987) и Бруно Каччиаторе из Финляндии в конце 1980-х описали множество сонографических проявлений этого состояния и сообщили об успешности диагностики более 90%. В 1990-х годах практически в каждой больнице было отделение неотложной диагностики, где женщины с тазовой болью и кровотечением обследовались с помощью экспертного трансвагинального сканирования и чувствительного анализа крови на бета-ХГЧ.
Дэвид Ниберг и Рой Фили из Сан-Франциско (Nyberg et al., 1987) и Бруно Каччиаторе из Финляндии в конце 1980-х описали множество сонографических проявлений этого состояния и сообщили об успешности диагностики более 90%. В 1990-х годах практически в каждой больнице было отделение неотложной диагностики, где женщины с тазовой болью и кровотечением обследовались с помощью экспертного трансвагинального сканирования и чувствительного анализа крови на бета-ХГЧ.
Тазовые образования: TVS позволили лучше различать доброкачественные и злокачественные образования, и было несколько попыток создать систему оценки морфологических параметров, чтобы лучше определить дифференциальный диагноз. Сассон и Тимор Тритч из Нью-Йоркской больницы впервые описали такую систему оценок. Появление цветного допплера позволило обнаружить ангиогенез в опухолях, и в 1989 году Том Борн и Кэмпбелл из King’s продемонстрировали высокую васкуляризацию с увеличением пиковой скорости потока, что было связано со злокачественными образованиями. Анил Тейлор из той же группы разработал модель множественной регрессии, включающую морфологические критерии и критерии кровотока. Совсем недавно в рамках европейского многоцентрового исследования (IOTA), возглавляемого Дирком Тиммерманом из Лёвена и Лил Валентин из Лунда, были разработаны сложные модели, позволяющие отличать доброкачественные образования от злокачественных (Timmerman et al., 2005). Хотя эти модели предоставили полезную информацию, они не показали превосходства над субъективной оценкой опытного наблюдателя при дифференциации доброкачественных опухолей от злокачественных.
Анил Тейлор из той же группы разработал модель множественной регрессии, включающую морфологические критерии и критерии кровотока. Совсем недавно в рамках европейского многоцентрового исследования (IOTA), возглавляемого Дирком Тиммерманом из Лёвена и Лил Валентин из Лунда, были разработаны сложные модели, позволяющие отличать доброкачественные образования от злокачественных (Timmerman et al., 2005). Хотя эти модели предоставили полезную информацию, они не показали превосходства над субъективной оценкой опытного наблюдателя при дифференциации доброкачественных опухолей от злокачественных.
Скрининг на злокачественные новообразования: рак яичников имеет самый высокий уровень смертности среди всех гинекологических видов рака, поскольку на ранних стадиях он не имеет симптомов. Кэмпбелл и его команда в King’s в Лондоне в 1989 году (Campbell et al., 1989) и Джон Ван Нагелл в Лексингтоне, штат Кентукки, в 1991 году с помощью трансвагинального УЗИ сообщили о высоком уровне выявления рака яичников, большая часть которого находилась на стадии 1, но из-за при большом количестве доброкачественных кист частота операций на выявленный рак недопустимо высока. В 1999 году Ян Джейкобс из Университетского колледжа Лондона представил концепцию мультимодального скрининга на рак яичников, в которой серийные измерения CA125 использовались в качестве скринингового теста, подкрепленного TVS в случаях положительного скрининга, чтобы уменьшить количество ложноположительных результатов. С тех пор он создал крупную британскую многоцентровую рандомизированную программу скрининга (UKCTOCS), которая в настоящее время продолжается, но первоначальные опубликованные данные (Menon et al., 2009) указывают на высокий уровень выявления эпителиального рака: всего 2,7 операции на выявленный рак.
В 1999 году Ян Джейкобс из Университетского колледжа Лондона представил концепцию мультимодального скрининга на рак яичников, в которой серийные измерения CA125 использовались в качестве скринингового теста, подкрепленного TVS в случаях положительного скрининга, чтобы уменьшить количество ложноположительных результатов. С тех пор он создал крупную британскую многоцентровую рандомизированную программу скрининга (UKCTOCS), которая в настоящее время продолжается, но первоначальные опубликованные данные (Menon et al., 2009) указывают на высокий уровень выявления эпителиального рака: всего 2,7 операции на выявленный рак.
Репродуктивная медицина: Появление TVS изменило репродуктивную медицину, особенно мониторинг и процедуры, связанные с ЭКО. Традиционно вслед за пионерской работой Патрика Степто забор ооцитов производился с помощью лапароскопии, но в 1990 году Сьюзан Ленц из отделения Йенса Банга в Копенгагене описала трансвезикальную аспирацию ооцитов под ультразвуковым контролем (Lenz, 1981). В King’s Джон Парсонс использовал копенгагенскую технику, чтобы сделать ЭКО абсолютно амбулаторной процедурой. В 1995 году Wilfred Feichtinger и Pieter Kemeter из Вены описали трансвагинальную аспирацию ооцитов с помощью направителя иглы, прикрепленного к трансвагинальному зонду (Feichtinger and Kemeter, 1986), и теперь это стало стандартной техникой.Трансвагинальное ультразвуковое исследование оказалось надежным в оценке овариального резерва путем измерения количества антральных фолликулов, что было впервые описано Ройссом и его коллегами в 1996 году в Колумбийском университете, Нью-Йорк (Reuss et al., 1996). Допплерография также использовалась для оценки резерва яичников путем измерения стромального кровотока, компетентности и зрелости фолликулов путем измерения перифолликулярного кровотока (Nargund et al., 1996).
В King’s Джон Парсонс использовал копенгагенскую технику, чтобы сделать ЭКО абсолютно амбулаторной процедурой. В 1995 году Wilfred Feichtinger и Pieter Kemeter из Вены описали трансвагинальную аспирацию ооцитов с помощью направителя иглы, прикрепленного к трансвагинальному зонду (Feichtinger and Kemeter, 1986), и теперь это стало стандартной техникой.Трансвагинальное ультразвуковое исследование оказалось надежным в оценке овариального резерва путем измерения количества антральных фолликулов, что было впервые описано Ройссом и его коллегами в 1996 году в Колумбийском университете, Нью-Йорк (Reuss et al., 1996). Допплерография также использовалась для оценки резерва яичников путем измерения стромального кровотока, компетентности и зрелости фолликулов путем измерения перифолликулярного кровотока (Nargund et al., 1996).
8 неделя беременности | Симптомы, советы и многое другое
В это трудно поверить, но органы вашего развивающегося ребенка, такие как сердце и печень, уже находятся внутри его крошечного тела.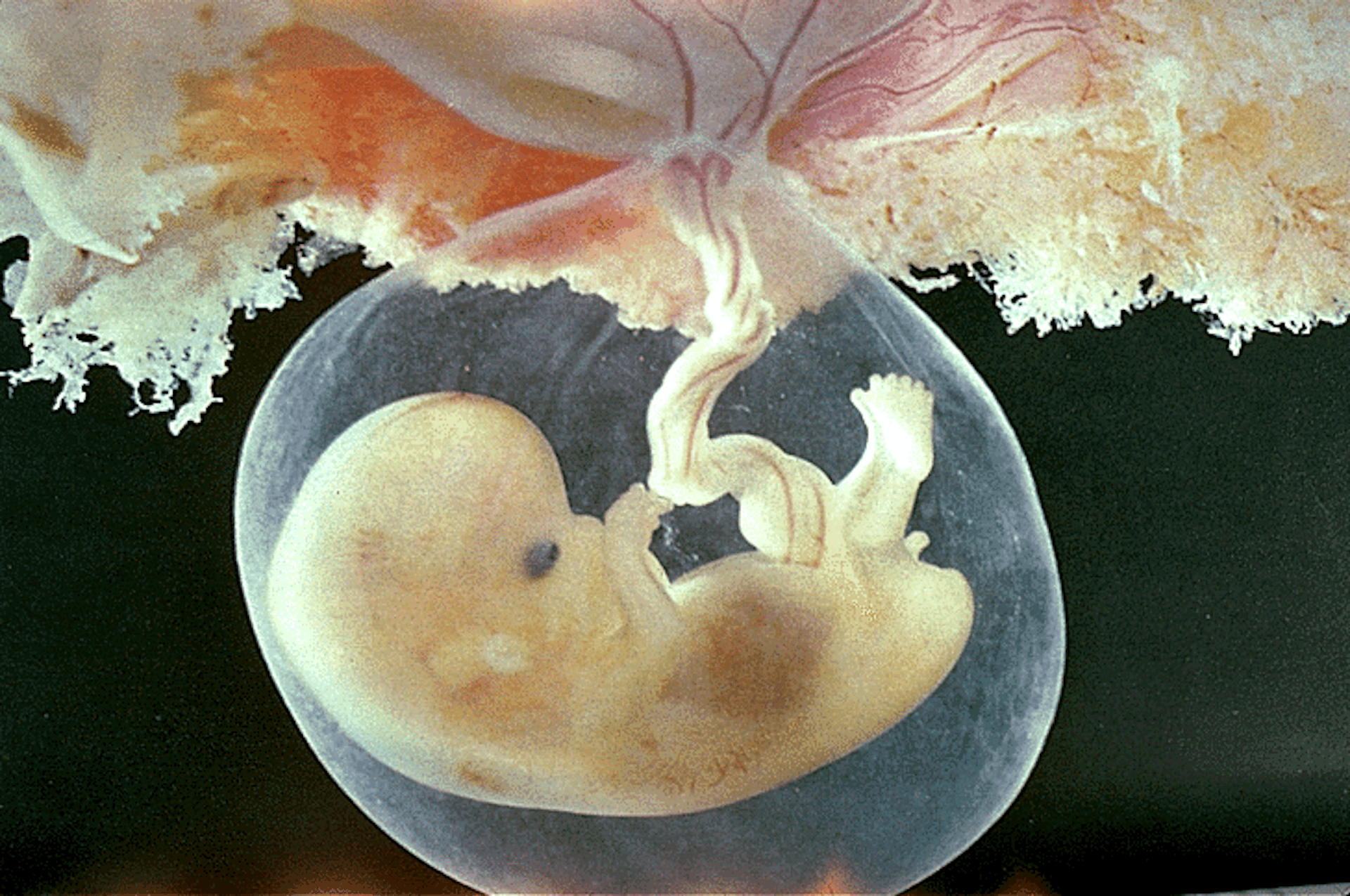
ФОТО: MANDY MILKS, ЭРИК ПУТЦ, ЭНТОНИ СВАНВЕЛД. ВОЙЛОК: THEFELTSTORE.COM
8 неделя беременности: что там происходит
Ваш малыш сейчас размером с шведскую ягодку и имеет форму боба. И по мере того, как на этой неделе (конец эмбрионального периода) фасоль вырастет дольше, она начнет выравниваться. Биология и потрясающие сверхспособности организма беременной женщины просто безумны: ваш ребенок вырос из одной клетки до почти миллиарда клеток.К восьмой неделе беременности наружные и внутренние уши ребенка развиваются, а веки формируются поверх глаз, а кончик носа, пальцы рук и ног приобретают гораздо более отчетливую форму. В это трудно поверить, но ее крохотное сердце и печень, а также другие важные органы тоже уже на месте.
Симптомы беременности на 8 неделе
Утреннее недомогание
Возможно, вы не чувствовали себя по-настоящему беременными в течение первых нескольких недель после положительного результата теста на беременность.В это сложно поверить, особенно если вы еще не видели своего развивающегося ребенка на УЗИ или еще не слышали его сердцебиение. Но если вы раньше не чувствовали тошноту, на 8 неделе беременности может действительно наступить утреннее недомогание, которое вызвано повышением уровня гормонов беременности . (Дерьмо становится реальным — извините!) Примерно от 70 до 80 процентов. женщин испытывают утреннее недомогание в течение первого триместра и 50 процентов испытывают рвоту (и, да, это ошибочное название, потому что некоторые женщины страдают от этого в течение всего дня и даже ночью).Хотя недавние исследования показали, что нет медицинских доказательств того, что небольшие приемы пищи и закуски в течение дня помогают, многие женщины этим доверяют. Другие стратегии, которые стоит попробовать, включают в себя отказ от приема витаминов для беременных натощак или перед сном, а не утром. Если эта гигантская универсальная противозачаточная таблетка вызывает у вас рвотные движения, спросите своего врача о временном приеме добавки, содержащей только фолиевую кислоту, и обязательно ознакомьтесь с нашими пятью советами по борьбе с утренним недомоганием здесь .
Но если вы раньше не чувствовали тошноту, на 8 неделе беременности может действительно наступить утреннее недомогание, которое вызвано повышением уровня гормонов беременности . (Дерьмо становится реальным — извините!) Примерно от 70 до 80 процентов. женщин испытывают утреннее недомогание в течение первого триместра и 50 процентов испытывают рвоту (и, да, это ошибочное название, потому что некоторые женщины страдают от этого в течение всего дня и даже ночью).Хотя недавние исследования показали, что нет медицинских доказательств того, что небольшие приемы пищи и закуски в течение дня помогают, многие женщины этим доверяют. Другие стратегии, которые стоит попробовать, включают в себя отказ от приема витаминов для беременных натощак или перед сном, а не утром. Если эта гигантская универсальная противозачаточная таблетка вызывает у вас рвотные движения, спросите своего врача о временном приеме добавки, содержащей только фолиевую кислоту, и обязательно ознакомьтесь с нашими пятью советами по борьбе с утренним недомоганием здесь . Если вы действительно изо всех сил пытаетесь что-то сдержать, поговорите со своим врачом о безопасных вариантах рецепта и последних исследованиях.
Если вы действительно изо всех сил пытаетесь что-то сдержать, поговорите со своим врачом о безопасных вариантах рецепта и последних исследованиях.
Между тошнотой и усталостью от беременности , это определенно тяжелый триместр. Чтобы поддерживать настроение, помните, что у вас уже есть восемь недель за плечами (буквально!) И что на самом деле есть положительный момент у утреннего недомогания . Существует также множество долгосрочных льгот для здоровья и льгот для беременных .Так говорит наука!
О чем вы думаете, когда вы находитесь на 8 неделе беременности
Как держать маму 6 вещей, которые нужно знать о судорогах во время беременности
Восьмая неделя беременности — непростая задача. Если вы ждете традиционных 12 недель, чтобы поделиться новостями (а не все!), Еще слишком рано, чтобы рассказывать всем, почему вы чувствуете себя неприятно . Постарайтесь думать об этом как об особом секрете, которым вы делитесь только с несколькими людьми: вашим партнером, вашей мамой и вашим лучшим другом.Вы можете дождаться своего первого ультразвукового исследования, чтобы объявить о беременности, время проведения которого может варьироваться в зависимости от вашего лечащего врача и истории болезни. (Некоторые врачи могут послать вас на УЗИ для свиданий уже на 6 неделе, чтобы подтвердить или скорректировать дату родов, в то время как другие могут подождать, пока вы не пройдете 12 недель для первого УЗИ.) Как только вы объявите, что ожидаете, и один раз Когда вы показываете свои эмоции, вы будете получать много внимания (как коллег, так и незнакомых людей!) и ежедневно отвечать на вопросы, так что наслаждайтесь относительной тишиной и покоем, пока можете. Чтобы узнать больше о плюсах и минусах того, чтобы делиться новостями раньше, чем держать их в секрете, прочтите этот .
Постарайтесь думать об этом как об особом секрете, которым вы делитесь только с несколькими людьми: вашим партнером, вашей мамой и вашим лучшим другом.Вы можете дождаться своего первого ультразвукового исследования, чтобы объявить о беременности, время проведения которого может варьироваться в зависимости от вашего лечащего врача и истории болезни. (Некоторые врачи могут послать вас на УЗИ для свиданий уже на 6 неделе, чтобы подтвердить или скорректировать дату родов, в то время как другие могут подождать, пока вы не пройдете 12 недель для первого УЗИ.) Как только вы объявите, что ожидаете, и один раз Когда вы показываете свои эмоции, вы будете получать много внимания (как коллег, так и незнакомых людей!) и ежедневно отвечать на вопросы, так что наслаждайтесь относительной тишиной и покоем, пока можете. Чтобы узнать больше о плюсах и минусах того, чтобы делиться новостями раньше, чем держать их в секрете, прочтите этот .
Мифы о выкидышах
В первые недели беременности часто возникают мучительные опасения по поводу выкидыша, а также непонимание причин выкидыша. Выполнение умеренных упражнений , сексом , танцами, употреблением нездоровой пищи и перемещением тяжелой мебели не вызовет выкидыша. Так что же? Сложно узнать. Иногда выкидыш — естественный способ прервать беременность, которая не протекает по ряду причин, например, хромосомным отклонениям или существующим проблемам со здоровьем матери (например, заболеванию щитовидной железы или гормональным проблемам).Фактически, примерно каждая четвертая подтвержденная беременность заканчивается выкидышем — это гораздо чаще, чем вы думаете, хотя многие женщины не говорят об этом открыто. Но от этого не стало легче. Обычно первым признаком выкидыша является кровотечение (как если бы у вас начались месячные), за которым могут последовать судороги. Если вы почувствуете кровотечение, немедленно обратитесь к врачу. Имейте в виду, что некоторые тревожные симптомы не обязательно означают, что вы собираетесь выкидыш, и нет способа предотвратить выкидыш.Многие женщины предполагают, что это было вызвано чем-то, что они сделали за день до начала кровотечения, но настоящий выкидыш обычно происходит за несколько дней до начала более сильного кровотечения.
Выполнение умеренных упражнений , сексом , танцами, употреблением нездоровой пищи и перемещением тяжелой мебели не вызовет выкидыша. Так что же? Сложно узнать. Иногда выкидыш — естественный способ прервать беременность, которая не протекает по ряду причин, например, хромосомным отклонениям или существующим проблемам со здоровьем матери (например, заболеванию щитовидной железы или гормональным проблемам).Фактически, примерно каждая четвертая подтвержденная беременность заканчивается выкидышем — это гораздо чаще, чем вы думаете, хотя многие женщины не говорят об этом открыто. Но от этого не стало легче. Обычно первым признаком выкидыша является кровотечение (как если бы у вас начались месячные), за которым могут последовать судороги. Если вы почувствуете кровотечение, немедленно обратитесь к врачу. Имейте в виду, что некоторые тревожные симптомы не обязательно означают, что вы собираетесь выкидыш, и нет способа предотвратить выкидыш.Многие женщины предполагают, что это было вызвано чем-то, что они сделали за день до начала кровотечения, но настоящий выкидыш обычно происходит за несколько дней до начала более сильного кровотечения. Это очень сложная тема, но если вы проходите через нее, важно заручиться поддержкой.
Это очень сложная тема, но если вы проходите через нее, важно заручиться поддержкой.
Просто кайф
Вы, вероятно, еще не знаете, есть ли у вас мальчик или девочка (большинство женщин не узнают об этом до 18-20-недельного ультразвукового исследования анатомии), но вы можете попробовать этот китайский предиктор пола Калькулятор .Вероятность того, что это точно, составляет 50 процентов, не так ли?
Детские имена
Никогда не рано начинать знакомиться с последними тенденциями в области именования детей . (Вы хотите избежать самых популярных имен или присоединиться к стае?) Вот самые популярные детские имена за последние сто лет.
Детские имена: 100 лет популярного выбора
1
/
12
Фото: iStockphoto
Популярные имена
Когда дело доходит до названия вашего ребенка , есть много вещей, которые следует учитывать: происхождение, популярность, значение и даже семейное наследие . Многие будущие родители считают, что имя ребенка многое говорит об их ребенке и о том, каким человеком он станет.
Многие будущие родители считают, что имя ребенка многое говорит об их ребенке и о том, каким человеком он станет.
За последние 100 лет детские имена, которые были самыми популярными в Северной Америке, часто были связаны с религией. Хотя эти имена по-прежнему популярны сегодня, светские имена стали более распространенными за последние 20 лет.
Не забудьте проверить наш инструмент Baby Namer , чтобы узнать, что означают ваши любимые имена!
Подробнее: Как назвать малыша…без напряжения>
Список дел при беременности: 8 неделя беременности
Если вы еще не определились с врачом , сейчас самое время провести исследование, заполнить все необходимые формы приема и обсудить это со своим партнером. Знайте, что вы можете «назначить двойное свидание» в течение нескольких недель, пока у вас будет первый прием у акушера-гинеколога, а также первый прием к акушерке. Познакомьтесь с ними обоими, загляните в их офисы и узнайте, какой подход и вид ухода заставляют вас чувствовать себя наиболее комфортно.
Познакомьтесь с ними обоими, загляните в их офисы и узнайте, какой подход и вид ухода заставляют вас чувствовать себя наиболее комфортно.
Для всех вас, специалистов по планированию, вот приблизительный обзор каждого триместра назначений и УЗИ, которые вам предстоит пройти. Поделитесь этим со своим партнером или помощником, чтобы вы оба знали, чего ожидать от недели к неделе.
Подробнее:
Действительно ли действует препарат диклектин от утренней тошноты?
Природные лекарства от распространенных симптомов беременности
Далее: 9 неделя беременности
Сканирование при свидании при 12-недельной беременности: что он мне скажет?
Ваше 12-недельное ультразвуковое исследование — первое из двух стандартных сканирований беременности, которые вам предлагает NHS.Он официально известен как «сканирование свиданий», потому что он используется для определения срока родов вашего ребенка.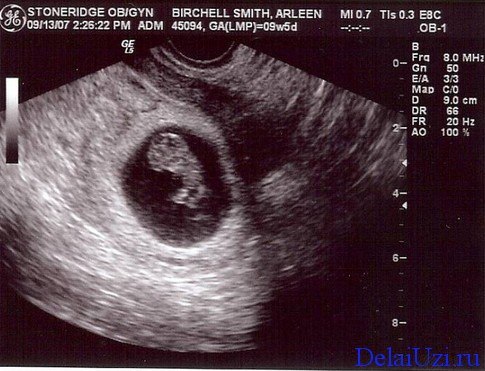
Это тоже небольшой момент. Это потому, что вы, скорее всего, впервые «увидите» своего ребенка (ах!) И получите (довольно расплывчатый, черно-белый) снимок, который вы заберете с собой домой.
«Сегодня мне сделали первое сканирование, — говорит Джодиг в сообщении на нашем форуме в чате, — и я не могу поверить, каковы длинные ножки моего ребенка! Так что в любви это нереально ! »
Обновление COVID-19 (май 2021 г.): Дородовое сканирование и консультации по скринингу все еще проводятся в больницах Великобритании лицом к лицу.Но могут быть ограничения, в том числе ограничение или даже запрет на присутствие людей, которые будут сопровождать вас. Обязательно проконсультируйтесь с вашей бригадой акушерок, каковы текущие правила и рекомендации вашей больницы.
Что показывает 12-недельное сканирование?
Официально цель сканирования — проверка:
- Когда должен родиться ребенок. Ультразвуковое сканирование — это гораздо более точный способ прогнозирования беременности вашего ребенка (насколько далеко вы на самом деле протекаете), чем подсчет от даты последней менструации (а это все, что вам и вашему терапевту пришлось пройти до сейчас).

- Родите ли вы двойню, тройню или больше. Ага, это момент, когда вы узнаете, есть ли там больше одного ребенка!
- Есть ли сердцебиение и нормально ли развиваются череп, конечности, органы и пуповина. Это то, о чем мы все, естественно, беспокоимся.
- Каково положение плаценты и как она развивается .
- NT или прозрачность шеи вашего ребенка. Это часть вашего сканирования, от которой вы можете отказаться, но в сочетании с анализом крови это измерение жидкости в задней части шеи вашего ребенка может дать вам представление о вероятности синдрома Дауна, синдрома Эдвардса у вашего ребенка. и синдром Патау.
Другими словами, как резюмирует squeak185: «Они будут в основном проверять, есть ли сердцебиение и что ребенок измеряет правильный размер, исходя из того, насколько далеко вы находитесь. Также проверит, все ли анатомически находится на своем месте. Тогда вы получите потрясающие снимки и расскажете об этом всему миру! »
Пройдут ли сканирование ровно на 12 неделе беременности?
Не обязательно. Сканирование свиданий предлагается в какой-то момент между 8 и 14 неделями, при этом большинство из них происходит между 11 и 14 неделями.
Сканирование свиданий предлагается в какой-то момент между 8 и 14 неделями, при этом большинство из них происходит между 11 и 14 неделями.
Если вы лечились от бесплодия, у вас в анамнезе были выкидыши или у вас были боли или кровотечение в течение первых недель беременности, вам могут предложить раннее сканирование перед этим обычным сканированием для свиданий. Но, если у вас здоровая беременность, сканирование свиданий все равно будет примерно через 12 недель.
Что происходит при сканировании?
Сканирование выполняется извне путем наматывания устройства на живот (кроме случаев, когда матка находится очень глубоко в тазу или у вас очень большой вес, когда, возможно, будет лучше предложить вам трансвагинальное сканирование).
Вас попросят прибыть с полным мочевым пузырем. Это потому, что, как объясняет Безмерный, «если вы выпьете много воды заранее, вы получите лучшие фотографии: это подталкивает матку (матку) ближе к поверхности!»
Само сканирование займет от 15 до 30 минут, но вам, возможно, придется заранее подождать некоторое время в зале ожидания — что может быть непросто, если вы только что выпили всю эту воду!
Но не поддавайтесь искушению отказаться от питья воды по этой причине. Как написала ttc princess на нашем форуме, если у вас разрывается, «они всегда могут отправить вас на [немного] немного, но, если ваш мочевой пузырь недостаточно наполнен, они могут отправить вас домой».
Как написала ttc princess на нашем форуме, если у вас разрывается, «они всегда могут отправить вас на [немного] немного, но, если ваш мочевой пузырь недостаточно наполнен, они могут отправить вас домой».
Лучше носить брюки или юбку и топ, чем платье, так как как только вы окажетесь в (тускло освещенной) комнате, вас попросят лечь на спину на кушетку и поправить одежду, чтобы обнажить ее. твоя шишка.
Затем сонографист нанесет гель на кожу вашего живота (будьте готовы: обычно он замерзает!), Чтобы обеспечить хороший контакт между датчиком (ручным сканирующим устройством) и вашей кожей.
После нанесения геля сонограф поместит датчик, который немного похож на компьютерную мышь или небольшой валик для рисования, на вашу неровность и перемещает его, позволяя высокочастотным звуковым волнам, создаваемым датчиком, отражаться от вашего тела. живот и создайте изображение на мониторе сонографа.
Это совсем не больно, но вы, вероятно, почувствуете некоторое давление вниз (что может быть немного неудобно для очень полного мочевого пузыря ).
Когда датчик начнет работать, на мониторе, на который смотрит сонографист, появится черно-белое изображение вашего ребенка. Часто вы также можете видеть экран или через несколько секунд он повернется к вам, но не всегда.
«У сонографистов есть много работы за короткий промежуток времени, поэтому им нужно держать экран в таком положении, которое дает им наилучший обзор ребенка», — объясняет Найджел Томсон, профессиональный специалист по ультразвуку Общества и колледжа Рентгенологи.«Надеюсь, вы тоже увидите, но вам нужно помнить, что по пунктам этого клинического обследования, чтобы убедиться, что с вашим ребенком все в порядке.
«Если все хорошо, вы, вероятно, увидите, как ваш ребенок шевелится. И, если беременность протекает хорошо, вы также увидите отчетливое сердцебиение ».
Пользователь форума MFM BL Rosie обнаружил, что просмотр этих первых изображений был чрезвычайно радостным. «Это было удивительно!» — говорит она. «Ребенок был таким активным, растягивался и пинался».
Обычно вам не разрешается снимать собственное видео или фото, находясь в комнате для сканирования, но в большинстве больниц NHS вам разрешат забрать фотографию сканированного изображения после окончания приема.Затраты на них различаются и не всегда отмечаются заранее, поэтому обязательно возьмите с собой немного наличных.
(Если вам нужно много глянцевых цветных фотографий или, может быть, даже видео, вы можете заказать частное сканирование, но лучше подождать, пока вы не достигнете 16-й недели беременности, когда можно будет увидеть гораздо больше «детских деталей». )
Следует ли мне брать моего партнера на сканирование?
Ваш партнер (или другой близкий родственник) всегда будет рад пойти с вами, но это, конечно, полностью зависит от вас.Большинство будущих мам, вероятно, скажут, что неплохо бы иметь компанию, особенно если вы беспокоитесь о сканировании.
«Сканирование может быть очень эмоциональным», — говорит Джейн Фишер, директор благотворительной организации Antenatal Results and Choices (ARC) по поддержке тестирования. «Возможно, вам понадобится кто-то, кто поддержит вас».
«Возможно, вам понадобится кто-то, кто поддержит вас».
Могу ли я взять на сканирование других детей?
Вам нужно будет проконсультироваться по этому поводу в своей больнице, и вы должны быть готовы к тому, что они скажут «нет» — довольно много больниц не допускают маленьких детей в отделения УЗИ для беременных.
«Политика в отношении детей может быть очень разнообразной, — говорит Найджел. «Выполнение сканирования требует от сонографиста интенсивной концентрации, поэтому [многие больницы считают, что] чем меньше отвлекающих факторов, тем лучше».
Смогу ли я по сканированию определить, мальчик у меня или девочка?
«Политика большинства трастов NHS заключается в том, чтобы не давать заключения при этом сканировании», — говорит Найджел. «Обычно это предлагается только при сканировании аномалий [ваше второе плановое сканирование, которое проводится примерно через 20 недель].Однако частные провайдеры могут предложить это раньше ».
Если вы хотите, чтобы самому предугадывать пол своего ребенка, есть несколько теорий, которые вы можете опробовать, когда у вас будет 12-недельная отсканированная фотография. К ним относятся теория шишек, теория черепа и теория трех линий.
Получу ли я результат сразу?
В значительной степени — даже если это не такие уж хорошие новости.
«Если со сканированием явно возникла проблема, вам сообщат об этом в тот же день», — говорит Найджел.«И вас, вероятно, направят прямо к специалисту, который поможет вам принять решение о дальнейших тестах».
Единственное исключение из правила немедленных результатов иногда является результатом комбинированного тестирования на синдром Дауна, синдром Эдвардса и синдром Патау (если вы согласны с этим).
Чтобы получить полные результаты, необходимо совместить результаты сканирования, связанные с затылочной прозрачностью (NT), с результатами анализа крови. Если вы еще не сдавали анализ крови (время проведения этих анализов варьируется от больницы к больнице) или если результаты анализа крови не поступили вовремя для объединения обоих результатов в окончательный результат, вы подождать, чтобы получить этот результат от вашей акушерки позже (спросите, когда это может быть).
Что мне скажут результаты?
Если все в порядке, и ваша беременность прогрессирует должным образом — что происходит примерно в 95% случаев — вам сообщат официальную дату родов или предполагаемую дату родов (EDD), и вам сообщат, как именно вы беременны. Вы.
Вы можете обнаружить, что ваш EDD наступил на несколько дней позже или раньше, чем вы думали. «Мне было 11 недель, 6 дней, когда я пошел [на сканирование], — говорит squeak185, — но они отодвинули мои даты на 5 дней назад, так как ребенок был немного меньше.”
Вам также сообщат, есть ли у вас двойня, тройня (или больше) — хотя вы, вероятно, заметили это уже на мониторе сканирования!
Если ваше сканирование обнаружит что-либо, вызывающее беспокойство, это может включать:
- Пропущенный выкидыш. В очень редких случаях (примерно в 1% беременностей) сонографист не может определить сердцебиение ребенка. Обычно это происходит потому, что на более раннем этапе вашей беременности ребенок умер или не смог развиться, но у вас, возможно, не было никаких признаков или симптомов (например, боли или кровотечения).
 Если это произойдет с вами, есть несколько возможных следующих шагов; Вам дадут совет специалиста — и пора решиться.
Если это произойдет с вами, есть несколько возможных следующих шагов; Вам дадут совет специалиста — и пора решиться. - Проблема развития . Иногда сонографист обнаруживает аномалию, которая может указывать на проблемы с развитием вашего ребенка. Если это произойдет с вами, вас направят к консультанту по фетальной медицине для получения дополнительных рекомендаций и анализов.
- Плацента низколежащая. Обычно это не рассматривается как срочное беспокойство.Вероятно, это будет просто отмечено в вашем файле и тщательно проверено позже при 20-недельном сканировании.
- Повышенная оценка NT. В тот же день вам могут сообщить, если результат теста на затылочную прозрачность выше 3,5 мм. «Этот повышенный NT иногда может быть индикатором проблемы в развитии ребенка», — объясняет Джейн Фишер из ARC. Но это нужно рассматривать в сочетании с анализом крови. Если, когда это будет сделано, «вам, — говорит Джейн, — предложат встречу с консультантом, чтобы обсудить возможные последствия.«Что может включать дополнительные тесты, включая НИПТ, амниоцентез или сердечно-сосудистую систему. « Хотя это может вызывать беспокойство, — говорит Джейн, — важно помнить, что многие дети, у которых показатель NT выше среднего, действительно развиваются нормально».
Я так беспокоюсь об этом сканировании? Должна ли я быть?
Конечно, вы беспокоитесь (а также взволнованы идеей увидеть своего ребенка). Мы все! Но это действительно помогает попытаться смотреть на вещи в перспективе: вероятность того, что с вашим ребенком что-то не так, очень мала.
«Хотя быть готовым — это хорошо, будьте уверены, что проблема возникает только в 3-5% сканирований», — говорит Джейн.
Даже если есть проблема, она вполне может оказаться не такой уж серьезной или чем-то, с чем легко справятся специалисты.
И всегда есть поддержка и совет. «Если возникнет проблема, вас поддержат и направят к специалисту», — говорит Джейн. Вы также можете позвонить обученному персоналу по горячей линии ARC (с понедельника по пятницу с 10.00 до 17.00).30 вечера) на 0845077 2290 (или 0207713 7486 с мобильного.)
Но, прежде всего, помните, что по крайней мере для 95% из нас сканирование будет в порядке, и мы пойдем домой с этим удивительным (и слегка заплаканным) первым фото.
Как написано на форуме kew25: «Я так волновался. К тому времени, как меня вызвали, у меня буквально был приступ астмы. Но это было здорово. Я видел его небольшое сердцебиение (теперь я думаю, что это мальчик!), Он подпрыгивал и пинал руками и ногами! Это действительно было здорово — муженек даже накатился! »
Подробнее:
этапов развития плода | Центр беременности Care Net С.Мэриленд
→ от 1 дня до 7 недель
Новый человек получает 23 хромосомы от каждого родителя. Он или она действительно уникальное индивидуальное человеческое существо, которое никогда не повторится. Создан новый человек, который на данном этапе представляет собой крохотный живой организм весом всего 15 десятимиллионных грамма. Жизнь начинается.
Первый день новой жизни: первая клетка делится на две, две на четыре и так далее. Каждая из этих новых клеток снова и снова делится по мере продвижения к матке в поисках защищенного места для роста.
Через 18 дней после зачатия сердце начинает биться собственной кровью будущего ребенка.
28 дней от зачатия у будущего ребенка есть глаза, уши и даже язык!
28 дней от зачатия: вдоль будущего позвоночника развиваются мышцы. Руки и ноги растут.
30 дней: Нерожденный ребенок вырос в 10000 раз до 6-7 мм (1/4 дюйма) в длину. Мозг имеет человеческие пропорции. Кровь течет по венам.
42 дня: Сформирован скелет. Мозг координирует движение мышц и органов.Начались рефлекторные реакции.
42 дня: Могут быть обнаружены мозговые волны, формируется челюсть, включая зубы и вкусовые рецепторы. Будущий ребенок начинает заглатывать околоплодные воды. Пальцы рук и ног развиваются.
45 дней с момента зачатия: будущий ребенок совершает движения, за полные 12 недель до того, как мать заметит такое движение.



 Эту болезнь можно предотвратить путем вакцинации детей. Вакцина против краснухи может также вводиться женщинам, не имеющим иммунитета против этой болезни, по меньшей мере, за один месяц до наступления беременности.
Эту болезнь можно предотвратить путем вакцинации детей. Вакцина против краснухи может также вводиться женщинам, не имеющим иммунитета против этой болезни, по меньшей мере, за один месяц до наступления беременности. Скрининг особенно важен в странах, где широко распространены кровосмесительные браки.
Скрининг особенно важен в странах, где широко распространены кровосмесительные браки. Проверка на глухоту и пороки сердца, а также своевременное выявление врожденных пороков может способствовать лечению, направленному на спасение жизни, и предотвратить прогрессирование порока, который может привести к какой-либо форме физической или умственной инвалидности или к инвалидности, связанной со зрением или слухом. В некоторых странах все новорожденные дети перед выпиской из родильного отделения проходят скрининг на выявление патологий щитовидной железы и надпочечников.
Проверка на глухоту и пороки сердца, а также своевременное выявление врожденных пороков может способствовать лечению, направленному на спасение жизни, и предотвратить прогрессирование порока, который может привести к какой-либо форме физической или умственной инвалидности или к инвалидности, связанной со зрением или слухом. В некоторых странах все новорожденные дети перед выпиской из родильного отделения проходят скрининг на выявление патологий щитовидной железы и надпочечников. Определяет количество околоплодных вод, число сосудов пуповины и место её прикрепления.
Определяет количество околоплодных вод, число сосудов пуповины и место её прикрепления.



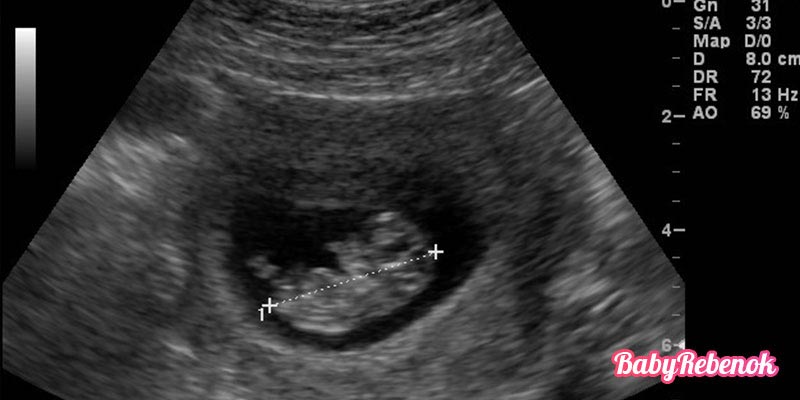 Если это произойдет с вами, есть несколько возможных следующих шагов; Вам дадут совет специалиста — и пора решиться.
Если это произойдет с вами, есть несколько возможных следующих шагов; Вам дадут совет специалиста — и пора решиться.