Дисплазия у ребенка: главное вовремя начать лечение
Дисплазия у ребенка: главное вовремя начать лечение
Молодые родители нередко встречаются с таким диагнозом у малыша, как дисплазия тазобедренного сустава. Это врожденная неполноценность сустава, которая обусловлена его недоразвитием и может привести к подвывиху или вывиху бедра.
О признаках дисплазии, методах лечения и основных ошибках родителей рассказывает травматолог-ортопед первой квалификационной категории Челябинской областной детской клинической больницы Александр Семенов.
— Александр Владимирович, почему возникает дисплазия?
— Одной из причин, приводящих к нарушению нормального развития сустава, является неправильное его развитие уже внутриутробно. Болезнь начинает развиваться на 5-6 неделе беременности.
Свое влияние оказывают генетический и гормональный факторы. Дисплазия тазобедренного сустава в 10 раз чаще встречается у детей, родители которых имели признаки врожденного вывиха бедра.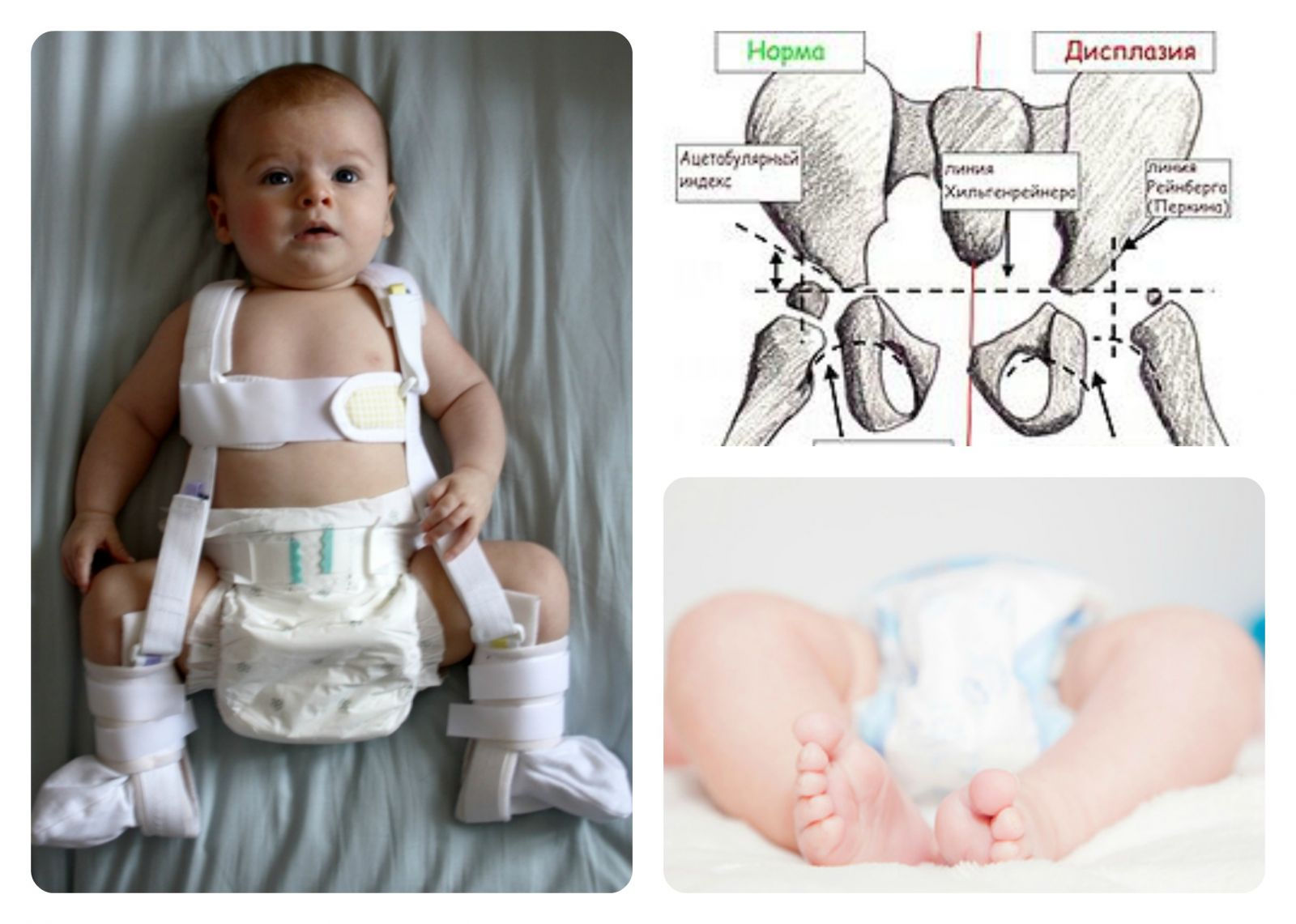 Стоит отметить, что у девочек дисплазия тазобедренных суставов встречается в два раза чаще и протекает особенно тяжело.
Стоит отметить, что у девочек дисплазия тазобедренных суставов встречается в два раза чаще и протекает особенно тяжело.
— Может ли женщина узнать о заболевании во время беременности с помощью УЗИ и избежать его развития?
— Во время УЗИ, как правило, этот диагноз не выявляют. От женщины в данном случае ничего не зависит. Здесь главное своевременная диагностика у ребенка и правильное лечение.
— На что нужно в первую очередь обратить внимание родителям?
— На асимметрию складочек на ножках и ягодицах, во время проведения гимнастики — ограничение движения в суставе. Родители часто жалуются, что у ребенка одна нога короче другой, но чаще всего этот симптом интерпретируют неправильно. Такие факторы как тазовое предлежание плода, крупный плод, токсикоз беременности должны настораживать беременную женщину в плане возможной врожденной патологии суставов у ребенка. Риск в этих случаях возрастает десятикратно.
— Бывает бессимптомное течение дисплазии?
— Бывает. Иногда родители не могут самостоятельно заподозрить дисплазию, когда нет ограничения движения в тазобедренном суставе. В этом случае болезнь обнаруживает только врач. Поэтому в один месяц ребенка обязательно должен осмотреть ортопед.
Иногда родители не могут самостоятельно заподозрить дисплазию, когда нет ограничения движения в тазобедренном суставе. В этом случае болезнь обнаруживает только врач. Поэтому в один месяц ребенка обязательно должен осмотреть ортопед.
— Но ортопеды есть не во всех районах Челябинской области. Как быть семьям из глубинки?
— В настоящее время в Челябинской области принимают около 18 ортопедов, из них два — в областной больнице, три — по области — в Копейске, Миассе и Златоусте, около 13 – в городе Челябинске. Ортопед обязательно должен осмотреть ребенка в декретированные сроки (1месяц, 6 месяцев, 12 месяцев), поэтому если врача нет в районе, нужно брать направление к нам в детскую областную поликлинику. Мы готовы принять всех детей из Челябинской области.
Кроме того, в некоторых роддомах региона новорожденному на 5-7 день проводится скрининговое УЗИ тазобедренных суставов, чтобы исключить дисплазию. Если заболевание выявили, то малыша выписывают уже с рекомендациями и направлением к ортопеду.
— Какие методы лечения дисплазии существуют?
— Основными принципами лечения являются раннее начало, применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания, активные движения в тазобедренных сустава.
Основным в лечении является гимнастика, которую должны выполнять с детьми родители. Задача ЛФК — укрепление мышц тазобедренного сустава и организация двигательной активности ребенка, достаточной для полноценного физического развития. Обычно она включает в себя пять видов упражнений. Кроме того, в комплексном лечении должны быть массаж и физиолечение. В более тяжелых случаях (тяжелая дисплазия, подвывих, вывих бедра) мы применяем различные ортопедические пособия – стремена Павлика в более раннем возрасте, шины-распорки для детей постарше.
— Где ребенок проходит лечение?
— Мы отправляем пациентов лечиться по месту жительства. Основная ответственность в данном случае лежит на родителях, они должны ежедневно выполнять комплекс упражнений. А массаж и физиолечение можно получить в поликлиниках по месту жительства.
А массаж и физиолечение можно получить в поликлиниках по месту жительства.
— Кто может делать массаж ребенку?
— Массаж можно делать только у специально обученного массажиста, с сертификатом и желательно со специализацией по детскому массажу.
— Как влияет на лечение пеленание ребенка?
— Раньше применялось тугое пеленание, сейчас от этого уже отошли, потому что в этом случае сустав находится в не физиологичном положении. Сейчас специалисты рекомендуют либо широкое пеленание, либо свободное положение для ножек.
— Если ребенку назначены ортопедические изделия, то у него долгое время ограничены движения. Как это скажется впоследствии на его развитии?
— Никак. Дело в том, что особого ограничения движения не наблюдается. Если родители соблюдают ортопедический режим, то в 80% случаев стремена Павликамы отменяем уже через 3месяца. Даже если ребенок носит шину-распорку в течение шести месяцев, это оказывает только положительное влияние на формирование его суставов. В будущем на общее развитие ребенка это не повлияет.
В будущем на общее развитие ребенка это не повлияет.
— Можно ли полностью избавиться от дисплазии?
— Ведущую роль играет раннее распознавание этого порока и вовремя начатое лечение. При своевременном лечении и соблюдении родителями ортопедического режима около 70% детей выздоравливают полностью, но у 30% в старшем возрасте развивается нарушение походки.
Если говорить о врожденном вывихе бедра, то высока вероятность развития артроза тазобедренного сустава через несколько лет. Но все-таки у большинства детей болезнь проходит бесследно, если ее вовремя выявить и начать лечение.
— Сколько детей в Челябинской области страдают от дисплазии?
— К нам в областную поликлинику ежедневно с таким диагнозом обращается 4-5 человек со всей области. Врожденный вывих встречается один-два раза в месяц. Запущенных случаев, к счастью, не так много. В основном такое случается в отдаленных районах Челябинской области, где нет возможности своевременно показать ребенка ортопеду.
Дисплазия тазобедренного сустава – клиника «Семейный доктор».
«У Вашего ребенка дисплазия тазобедренного сустава» — очень часто эта фраза из уст доктора ортопеда вызывает у родителей малыша состояние, близкое к эмоциональному потрясению. Но так ли все мрачно и страшно, и что же это за патология?
Дисплазия – этот термин означает нарушение формирования какого-либо органа или системы организма. В этом материале мы будем говорить о дисплазии тазобедренного сустава.
Под дисплазией тазобедренного сустава понимают нарушение формирования тазобедренного сустава, захватывающее все составляющие сустав элементы: костно-хрящевую основу, связочно-капсульный аппарат и мышечный компонент. Это определение довольно обширно и включает в себя физиологическую незрелость тазобедренного сустава, предвывих, подвывих и вывих бедра.
Физиологическая незрелость заключается в незавершенном формировании компонентов сустава без нарушения конгруентности (правильного сопоставления) суставных поверхностей костей и, как правило, требует минимального лечения или только динамического наблюдения и именно этой форме патологии тазобедренного сустава в основном присваивается диагноз «дисплазия», хотя это не совсем правильно терминологически.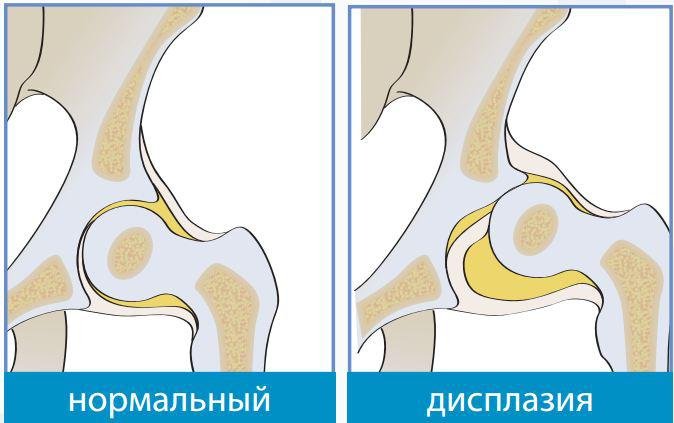 При выраженной незрелости тазобедренного сустава необходимо провести лечение для создания выгодных условий правильного созревания компонентов сустава.
При выраженной незрелости тазобедренного сустава необходимо провести лечение для создания выгодных условий правильного созревания компонентов сустава.
Предвывих бедра – это уже патология сустава, связанная с отсутствием стабильности головки бедренной кости в другом компоненте тазобедренного сустава – вертлужной впадине и уже требует пристального внимания. При отсутствии адекватного лечения предвывих бедра может привести к развитию деформации сустава (артрозу), что приводит к болевому синдрому и нарушению подвижности сустава, а так же может привести к вывиху бедра после начала ходьбы.
Вывих бедра – наиболее тяжелая форма патологии развития тазобедренного сустава, заключающаяся в практически полном несоответствии суставных поверхностей головки бедренной кости и вертлужной впадины. Такой порок развития сустава требует максимальных усилий по тщательной диагностике и активного и скорейшего лечения. Поздняя диагностика или неадекватное лечение приводит к грубым нарушениям подвижности тазобедренного сустава и, в конечном итоге, приводит к инвалидности.
Теперь нам понятно, почему дисплазии тазобедренного сустава уделяется так много внимания докторами педиатрами и ортопедами. Почему же наиболее подвержен этим напастям именно тазобедренный сустав?
Дело в том, что тазобедренный сустав в силу своих анатомо-физиологических особенностей является наиболее нагруженным суставом нашего организма и сбой в одном из составляющих его компонентов приводит к нарушению функции сустава и, в конечном итоге, к ухудшению качества жизни пациента. Именно поэтому диагноз дисплазии тазобедренного сустава так часто можно слышать из уст ортопеда, хотя нельзя не признать факт некоторой гипердиагностики данной патологии, но, учитывая тяжесть последствий при отсутствии лечения, это все же оправдано.
Как часто встречается дисплазия тазобедренного сустава?
По статистике встречаемость дисплазии тазобедренного сустава составляет 4-6 случаев на 1000 новорожденных, у девочек встречается в 6-7 раз чаще. Одностороннее поражение преобладает над двусторонним (причем чаще поражается левый тазобедренный сустав). Отмечается наследование от матери к дочери. Факторов, приводящих к нарушению внутриутробного формирования сустава, отмечено достаточно много, среди них отмечены тазовое предлежание плода, узость матки, маловодие, токсические и биологические (в первую очередь вирусные заболевания матери в период беременности) факторы и многое другое.
Одностороннее поражение преобладает над двусторонним (причем чаще поражается левый тазобедренный сустав). Отмечается наследование от матери к дочери. Факторов, приводящих к нарушению внутриутробного формирования сустава, отмечено достаточно много, среди них отмечены тазовое предлежание плода, узость матки, маловодие, токсические и биологические (в первую очередь вирусные заболевания матери в период беременности) факторы и многое другое.
Когда же и какими методами можно и нужно диагностировать дисплазию тазобедренного сустава? Может ли мама сама заподозрить наличие дисплазии тазобедренного сустава у ребенка и, если да, то при помощи каких приемов? Ответ на этот вопрос зависит от тяжести поражения сустава. Попробуем ответить на этот вопрос, привязав сроки и методы диагностики к возрасту малыша.
При проведении ультразвуковой диагностики в период беременности удается диагностировать только грубые нарушения – подвывих и вывих бедра, то есть те изменения, при которых суставная поверхность головки бедра не соответствует поверхности вертлужной впадины таза ребенка.
В первые 7-10 дней жизни ребенка при осмотре можно выявить «симптом щелчка» или «симптом соскальзывания» — вывихивание и вправление бедра в суставе. Выявляются эти симптомы у ребенка следующим образом: в положении на спине сгибают ножки в коленных и тазобедренных суставах под углом 90 градусов. Большие пальцы рук располагаются на внутренней поверхности бедер ребенка, указательный и средний пальцы на наружной. При осторожном отведении и тяге бедер головка бедра вправляется в вертлужную впадину с характерным щелчком.
После 2-й – 3-й недели жизни ребенка на первый план в диагностике дисплазии тазобедренного сустава выходит ограничение отведения бедер. Для его выявления согнутые в коленных и тазобедренных суставах ножки ребенка в положении на спине разводят без насилия. В норме удается развести бедра до угла 85-90 градусов к поверхности. При повышенном мышечном тонусе и спазме мышц приводящих бедро отведение может быть ограничено до угла около 70 градусов, но такое ограничение отведения бедер может быть вызвано и нарушением формирования суставов. Ограничение отведения бедра с одной стороны в большинстве случаев является признаком патологии со стороны тазобедренного сустава.
Ограничение отведения бедра с одной стороны в большинстве случаев является признаком патологии со стороны тазобедренного сустава.
В пользу патологии тазобедренного сустава говорят так же такие симптомы, как укорочение одной конечности, разворот стопы на стороне поражения кнаружи от среднего положения (наружная ротация стопы).
Наиболее широко известный у родителей (так сказать «мамочкин симптом») – ассиметрия подъягодичных складок – не является абсолютным и может быть вызван множеством факторов, но нельзя умалять его значения в диагностике дисплазии тазобедренного сустава, так как это наиболее частый вопрос, с которым обращаются к ортопеду.
Для подтверждения диагноза дисплазии тазобедренного сустава и контроля динамики лечения в настоящее время широко используется ультразвуковая диагностика. К положительным сторонам этого метода обследования можно отнести безболезненность, неинвазивность, относительную безопасность и резко возросшую в последнее время доступность. Так же с помощью ультразвукового исследования сустава могут быть выявлены минимальные изменения строения тазобедренного сустава. Но, к сожалению, этот метод обследования не всегда дает точные результаты (достоверность его составляет около 85-90 %). Тем не менее на сегодняшний день ультразвуковая диагностика является основным методом скрининг диагностики дисплазии тазобедренного сустава.
Так же с помощью ультразвукового исследования сустава могут быть выявлены минимальные изменения строения тазобедренного сустава. Но, к сожалению, этот метод обследования не всегда дает точные результаты (достоверность его составляет около 85-90 %). Тем не менее на сегодняшний день ультразвуковая диагностика является основным методом скрининг диагностики дисплазии тазобедренного сустава.
В случае, когда клиническая картина расходится с данными ультразвукового обследования или при поздней диагностике патологии тазобедренного сустава используется метод рентгенографии. При правильно выполненной рентгенограмме становится полностью ясной картина строения сустава и взаимоположение головки бедра в суставе. Но в силу достаточно большой лучевой нагрузки при проведении рентгенографии этот метод обследования используется по возможности реже.
У детей старше года основным симптомом является хромота на пораженную сторону при ходьбе или «утиная» походка при двустороннем процессе. Диагностика в этом возрасте является запоздалой. Клиническая картина в этом случае почти всегда требует подтверждении рентгенологически, так как необходимо точно выяснить взаимоположение компонентов сустава.
Диагностика в этом возрасте является запоздалой. Клиническая картина в этом случае почти всегда требует подтверждении рентгенологически, так как необходимо точно выяснить взаимоположение компонентов сустава.
И так, ребенку поставлен диагноз дисплазии тазобедренного сустава, что же делать дальше и как помочь малышу?
Лечение дисплазии тазобедренного сустава необходимо начинать как можно раньше. Целью лечения являются центрирование головки бедра в суставе и создание условий для формирования всей вертлужной впадины. Раннее, максимально щадящее, но систематическое лечение позволяет полностью восстановить анатомию и функцию недоразвитого тазобедренного сустава.
Центрирование бедра в суставе на ранних сроках лечения достигается путем широкого пеленания – две пеленки помещают между разведенными бедрами ребенка и фиксируют третьей. При тяжелых степенях дисплазии тазобедренного сустава для центрирования головки бедра используют специальные шины-распорки (стремена Павлика, подушка Фрейка и т. п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
1. Под стременами или подушкой должен быть только детский подгузник (одноразовый или марлевый). Если Вы предпочитаете использовать марлевые подгузники, надевайте клеенчатые трусики, которые имеют застежки по сторонам.
2. Меняя подгузник, не поднимайте ребенка за ноги, а подкладывайте руку под ягодицы.
3. Распашонки можно менять, не снимая стремян: отстегните плечевые ремешки от грудного и снимите распашонку через голову.
Поверх шин можно одевать свободные штанишки, костюмы, платья.
4. В период ношения шин купание ребенка проводится реже, поэтому необходимо 2-3 раза в день осматривать кожу под ремешками, под коленями и вокруг шеи, чтобы убедиться в отсутствии признаков воспаления (покраснения) кожи. В этот период необходимо протирать кожу ребенка мягкой тряпочкой смоченной в теплой воде. При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
В этот период необходимо протирать кожу ребенка мягкой тряпочкой смоченной в теплой воде. При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
5. Необходимо следить и за гигиеническим состоянием самой шины, она должна оставаться всегда сухой, избегайте попадания присыпок и лосьонов под пояса, это может вызвать воспалительные процессы на коже малыша.
6. При кормлении особенно внимательно нужно следить, чтобы бедра малыша не сводились вместе.
Ношение этих приспособлений (ортезов) носит длительный характер – от 3-х месяцев до года, и родителям ребенка, которому поставлен диагноз дисплазии тазобедренного сустава, крайне важно набраться терпения и не смалодушничать в период лечения и педантично выполнять назначения доктора.
После центрирования головки бедра приступают к массажу и лечебной гимнастике, направленной на создание правильного соотношения суставных поверхностей. Можем порекомендовать несколько легко выполнимых в домашних условиях упражнений.
Можем порекомендовать несколько легко выполнимых в домашних условиях упражнений.
1. В положении ребенка лежа на спине, максимально сгибаем ноги ребенка в коленных и тазобедренных суставах, а затем полностью выпрямляем.
2. В прежнем исходном положении сгибаем ноги ребенка в коленных и тазобедренных суставах под прямым углом, умеренно разводим бедра и, давая умеренную нагрузку по оси бедер, выполняем вращательные движения бедрами.
3. В положении ребенка лежа на спине, разводим согнутые в коленных и тазобедренных суставах ноги ребенка максимально к поверхности стола.
Все упражнения выполняются 8-10 раз 3-4 раза в день.
Так же в этот период применяют физиотерапию (парафиновые аппликации, электрофорез с препаратами кальция и фосфора) для улучшения питания компонентов сустава и сложный ортопедический массаж.
В случаях запоздалой диагностики дисплазии тазобедренного сустава или при отсутствии адекватного лечения на ранних сроках лечение проводится путем длительного этапного гипсования, а так же выполняется оперативное лечение, но в этих случаях не существует стандартных схем лечения и тактика помощи пациенту разрабатывается индивидуально.
После лечения дисплазии тазобедренного сустава ребенок должен быть оставлен на диспансерном учете у ортопеда на длительное время – от 3-х — 5-ти лет до момента окончания роста. При необходимости выполняются контрольные рентгенограммы 1 раз в 2 года для контроля правильности развития сустава. Так же зачастую накладываются ограничения по нагрузке на сустав. Детям, получавшим лечение по поводу дисплазии тазобедренного сустава, желательно посещение специализированных ортопедических групп в детских дошкольных учреждениях.
При тяжелых степенях дисплазии тазобедренного сустава функциональные нарушения носят, как правило, пожизненный характер, даже при своевременно начатом и правильно проводившемся лечении.
Так что же необходимо делать родителям малыша для того, что бы во время распознать дисплазию тазобедренного сустава и, если этот диагноз был поставлен ребенку, не допустить тяжелых осложнений?
В первую очередь необходимо вовремя показать ребенка ортопеду.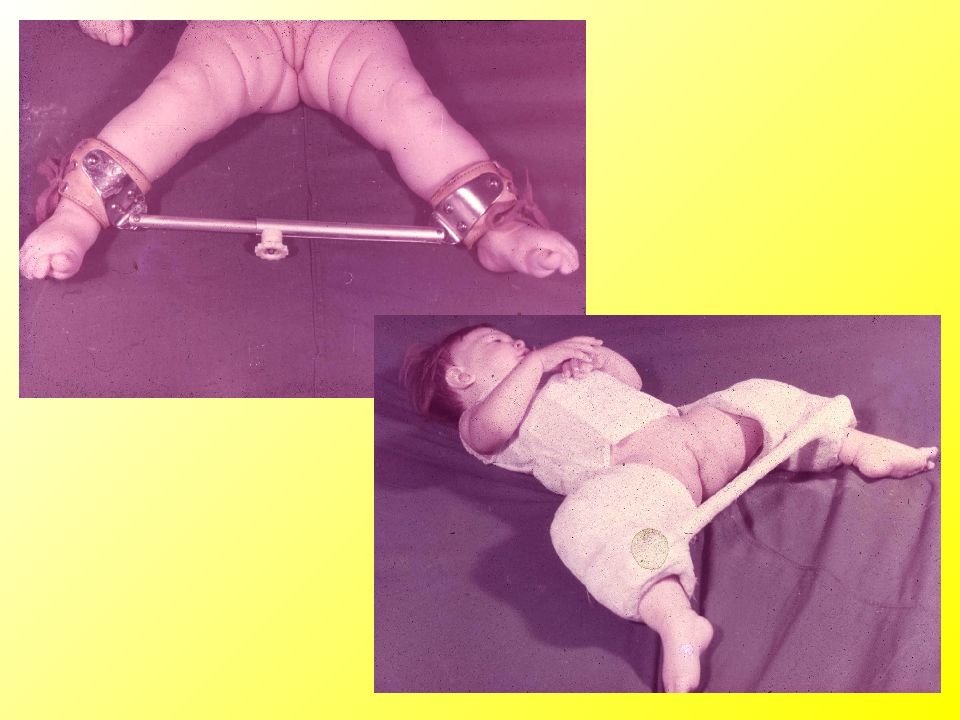 Рекомендованные сроки осмотра ортопедом — 1 месяц, 3 месяца, 6 месяцев и 1 год.
Рекомендованные сроки осмотра ортопедом — 1 месяц, 3 месяца, 6 месяцев и 1 год.
Если ортопед все же поставил диагноз дисплазии тазобедренного сустава, то эффективность лечения на 50 процентов зависит от правильного и своевременного выполнения родителями ребенка назначений доктора. Важно помнить, что чем раньше начато лечение, тем лучше его результаты и меньше вероятность тяжелых осложнений. При ранней диагностике дисплазии тазобедренного сустава и правильно и своевременно проведенном лечении положительный результат достигается в 96-98% случаев. Не стоит БОЯТЬСЯ этого диагноза, а необходимо лечить ребенка, он нуждается в вашей помощи и заботе!
Надеюсь, данный материал помог Вам разобраться в том, что же это за непонятный и пугающий многих диагноз – дисплазия тазобедренного сустава и Вам стало ясно, как бороться с этой патологией.
Рекомендуем вам обратиться за консультацией к ортопедам клиники «Семейный доктор» по телефону контакт-центра в Москве +7 (495) 775 75 66, либо через форму on-line записи.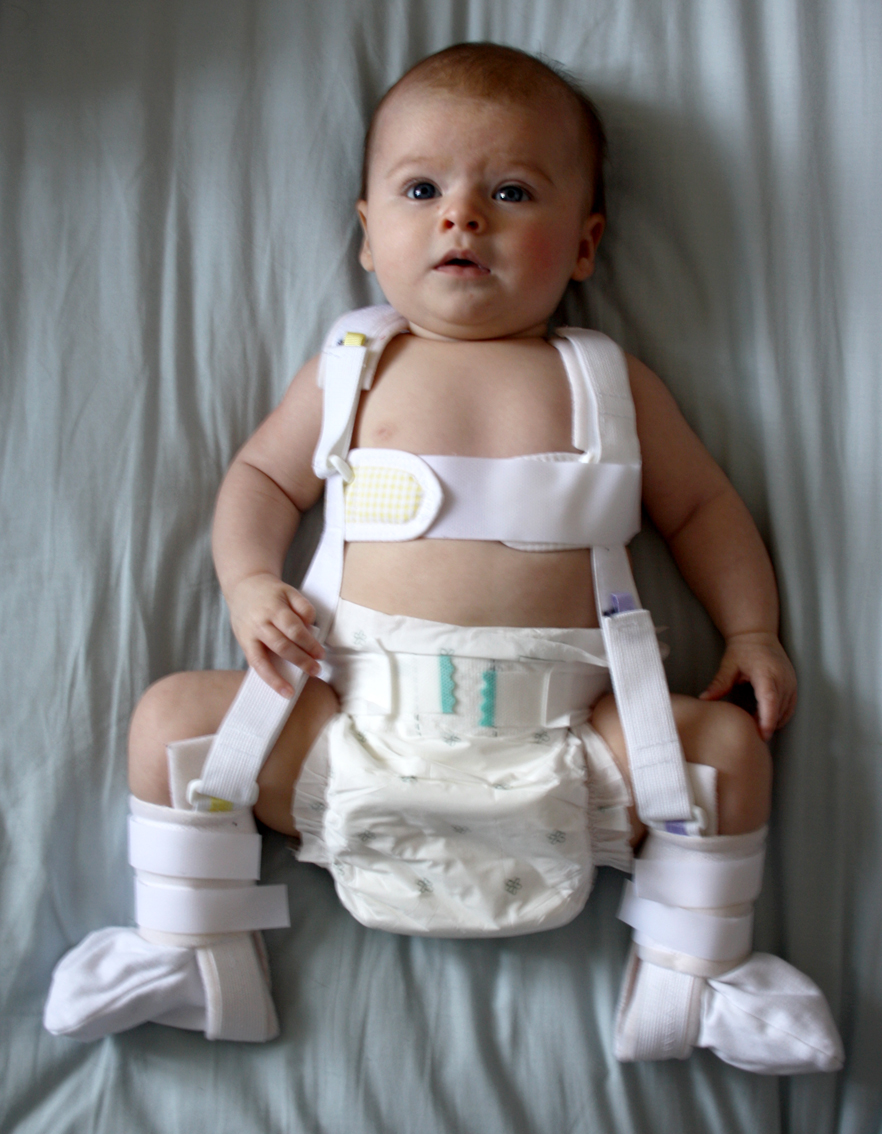
травматолог-ортопед, к.м.н Мозгунов Алексей Викторович.
03 декабря 2019
Журнал «Здоровье семьи»
Согласно поликлиническим нормам
новорожденный ребенок должен быть обязательно осмотрен первый раз детским ортопедом на сроке 1-3 мес. Одна из целей визита
к ортопеду – исключение или раннее выявление так называемой врожденной дисплазии
тазобедренного сустава (ДТС).
Суть проблемы заключается в следующем.
Тазобедренный сустав состоит из суставной
впадины таза и расположенной в ней головки бедренной кости. При дисплазии суставная впадина отстает в развитии и не удерживает полноценно головку бедра. Выделяют
следующие степени ДТС: собственно дисплазия, подвывих и вывих бедра. В случае дисплазии положение головки бедренной кости в
суставной впадине нестабильно, может иметь
место так называемый «люфт». При подвывихе головка бедренной кости смещена, но
При подвывихе головка бедренной кости смещена, но
еще сохраняется контакт ее с суставной впадиной. При вывихе головка бедра находится
вне сустава. На практике чаще встречаются
первые две степени ДТС.
- В чем опасность дисплазии? Нижние конечности ребенка формируются в срок до
пяти лет. Однако первый год жизни – это
период особо бурного, интенсивного развития. Если ребенок начинает ходить на
диспластичных суставах, то возможность
их правильного доразвития прекращается.
«Коварство» дисплазии заключается в том,
что родители ребенка до определенного
времени не замечают каких-либо отклонений. Однако неполноценные суставы
как «бомба замедленного действия»
могут проявить себя в любом возрасте. Так, в возрасте пяти-семи лет у ряда
детей ДТС может способствовать возникновению сосудистых нарушений в
головке бедра — так называемой болезни
Пертеса — с исходом в некроз, разрушением головки бедра, болями, хромотой и инвалидностью. В более старшем
В более старшем
возрасте, при физических нагрузках,
занятиях спортом, после службы в армии, у молодых мам после родов и пр.,
также может наступить декомпенсация
в больном суставе. В этих случаях диагностируется диспластический коксартроз – хроническое заболевание тазобедренного сустава, причиной которого
является нелеченое или неправильно
леченое детское состояние.
Считается, что причиной возникновения дисплазии является целый комплекс
факторов. Значительную роль играет
наследственность. Так, ДТС в 80% случаев встречается у девочек, а в 60% — с левой стороны. ДТС выявляется в 10 раз чаще
у детей, родившихся при тазовом предлежании плода и при первых родах. Часто дисплазия выявляется при медикаментозной
коррекции беременности и беременности,
осложненной токсикозом. Замечена связь
заболеваемости с экологическим неблагополучием, а также с традицией тугого пеленания выпрямленных ножек ребенка.
Одним из признаков дисплазии считается
асимметрия бедренных и ягодичных складок.
Действительно, этот признак может встречаться при выраженной степени заболевания – подвывихе или вывихе. Однако часто
асимметрия встречается и у здоровых детей
как особенность взаимного расположения
жировых складок.
Другой клинический признак ДТС – «щелчок» в суставе. Причина его – «выскальзывание» головки бедра из суставной впадины
при сведении бедер ребенка и вправление
головки на место при разведении ножек.
Однако ощущаемый симптом «щелчка» может и не иметь отношения к тазобедренному
суставу или же возникать по другой причине, например, при выраженной мышечной
гипотонии. Кроме того, на втором месяце
жизни ребенка этот симптом, как правило,
исчезает.
В этом случае ведущим становится признак ограничения разведения бедер. Диспластичный сустав является источником беспокойства ребенка, особенно при наличии
подвывиха, при этом рефлекторно, чтобы
ограничить движения в суставе и устранить
боль, усиливается тонус ягодичных мышц.
Однако ограничение разведения бедер также не всегда связано с дисплазией, а например, имеется и при мышечном гипертонусе
неврологического характера. Кроме того, в
возрасте 5-6 мес разведение ножек в норме
несколько уменьшается.
На прием к ортопеду желательно идти с
результатами так называемого скрининг-УЗИ,
включающего обследование тазобедренных
суставов. Сейчас в поликлиниках г. Казани
эта процедура стала обязательной у детей
первых 3 мес. Однако, к сожалению, не все
родители выполняют ее, а где-то она все еще
недоступна. Результаты УЗИ – своеобразный «совещательный голос» при клиническом осмотре. Но, как бы то ни было, клинические данные рассматриваются как более
значимые. К сожалению, УЗИ тазобедренных суставов по ряду причин (субъективизм
обследования, беспокойство ребенка и др.)
не является абсолютно достоверным методом исследования.
Объективным методом диагностики дисплазии является рентгенография тазобедренных суставов. Однако выполнять ее можно
Однако выполнять ее можно
только с 3 мес., по мере достижения организма ребенка определенной «зрелости». Также
в момент рентгенографии необходимо следить за правильностью укладки ребенка – положением таза и ножек. Грамотный ортопед
перед назначением на рентген обязательно
обратит на это внимание родителей.
В тех случаях, когда ребенку 1-2 мес., но
имеются четкие клинические признаки дисплазии, лечение назначают сразу, а рентгенографию откладывают до 3-4 мес. В сомнительных случаях в этом же возрасте
назначается повторное УЗИ или же профилактическое лечение с повторным УЗИ или
рентгенографией в 3 мес. - Оценка рентгенограмм ни в коем случае не
должна проводиться «на глазок», а только
инструментально – при помощи транспортира и линейки. Снимок должен быть обязательно «расчерчен» с измерением специальных параметров. Именно по ним ставится
диагноз или же принимается решение о прекращении лечения.
Таким образом, видно, что клиническая
диагностика ДТС не так проста, имеет много тонкостей и нюансов, а потому диагноз не
должен ставиться самостоятельно, или «через Интернет», или врачами иных специальностей.
Принципы лечения ДТС следующие.
Во-первых, необходимо придать ножкам
ребенка такое положение, чтобы головка
бедра была правильно расположена в суставной впадине. Это достигается за счет использования особых ортопедических устройств.
«Золотым стандартом» в детской ортопедии при лечении ДТС считаются так называемые стремяна Павлика – система из
специальных кожаных ремешков, обеспечивающих сгибание и разведение ножек в
тазобедренных суставах. В стремянах ребенок не может выпрямить ножки, а значит и
вставать на них, но при этом они не мешают
детям ползать и сидеть. Носить стремяна
нужно постоянно, снимая лишь несколько
раз в день для гигиены и гимнастики. Наложение стремян на каждого ребенка – процесс индивидуальный, осуществлять его
должен ортопед. В ряде случае у детей до 3 мес. возможно использование так называемой подушки
Фрейки – распорки между ног, похожей на
«памперс». Однако после рентгенологического подтверждения диагноза следует сразу
же перейти на стремяна Павлика.
К сожалению нередки случаи поздней
диагностики ДТС — во втором полугодии
жизни, когда дети уже самостоятельно сидят, а некоторые – стоят в кроватке. Часто
наложение стремян Павлика в этом возрасте
не представляется возможным – дети просто «выскальзывают» из них, вытаскивают
ножки, лечение стремянами превращается в мучение для родителей. В этом случае
необходимо использовать так называемые
отводящие шины по типу «ортопедических
кроваток», лечебный эффект которых, к сожалению, значительно уступает стремянам
Павлика.
И наконец, при значительном подвывихе
или вывихе бедра стремяна Павлика также
оказываются неэффективными. В этом случае для вправления головки бедра в сустав
используется специальное функциональное
вправление при помощи гипсовых «сапожков» и шины-распорки.
Второй принцип лечение — улучшение
кровообращения в больном суставе. Достигается это массажом и элементами лечебной
физкультуры тазобедренных суставов до
нескольких раз в день, несложным приемам
которых обучаются родители. Помимо этого
Помимо этого
необходимы также и курсы профессионального массажа. С 4 мес. становится возможным добавить физиотерапевтическое лечение в виде парафиновых аппликаций на тазобедренные суставы и электрофореза с сосудорасширяющими препаратами на поясничнокрестцовый отдел.
При ДТС трехмесячный курс является
стандартным ортопедическим сроком лечения. В конце его – контрольная рентгенография. При нормализации рентгенологических параметров лечение прекращают. Ребенок может учиться стоять и ходить. Профилактически возможно назначение массажа и
физиотерапии. Однако иногда возникает необходимость продолжить лечение. Но даже
в этом варианте при ранней диагностике и
начале лечения (до 3 мес.) лечение оканчивается к возрасту, когда большинство детей
начинают вставать на ножки (9 мес.).
Следует помнить, что ДТС – серьезное заболевание, заканчивающееся полным выздоровлением при ранней диагностике и адекватном лечении. При этом роль родителей
в процессе лечения не менее ответственна и
важна, чем роль врача. Первый шаг к этому — ранний профилактический осмотр у
Первый шаг к этому — ранний профилактический осмотр у
специалиста. Задача ортопеда – установить
правильный диагноз и назначить оптимальное лечение. Задача родителей – обеспечить
выполнение этого лечения, создать необходимые условия и проконтролировать его. К
сожалению, до сих пор нередки ситуации,
когда родители выполняют лечебные рекомендации не полностью или же вообще отказываются от них.
Поделиться в соц.сетях
Что нужно знать про аномалии развития конечностей. Дисплазия -Наши новости
Вы спрашивали – мы отвечаем: Что нужно знать про аномалии развития конечностей. Дисплазия
Аномалии развития конечностей в структуре врожденных пороков встречаются относительно редко, но зачастую это проблемы, которые могут обернуться для ребенка тяжелыми последствиями и инвалидностью.
Причина неправильного формирования конечностей до сих пор неясна. Существуют предрасполагающие факторы или «провокаторы», такие как, неправильное положение плода в утробе матери, крупный плод, инфекционные болезни во время беременности, влияние на организм беременной выхлопных газов или ионизирующей радиации, вредные привычки будущей мамы, в том числе пассивное курение, аномалии матки или миомы, которые могут повлиять на положение плода в матке и на его движения. Не исключается и генетическая предрасположенность.
Не исключается и генетическая предрасположенность.
Прогнозировать рождение ребенка с аномалиями конечностей невозможно, но диагностировать большинство из них пренатально можно уже в 1-м триместре беременности.
Наиболее тяжелые изолированные врожденные пороки развития конечностей:
Дисплазии тазобедренных суставов — это врождённая незрелость костей, сухожилий и связок в области сочленения головки бедренной кости и вертлужной впадины, которые образуют сустав. В общем, дисплазия тазобедренных суставов — это неполное развитие сустава. В подавляющем большинстве случаев – это особенность вашего ребенка и временная ситуация, реже – это признак заболевания. В группу риска по развитию дисплазии тазобедренного сустава относятся дети, родившиеся с крупным весом и в ягодичном предлежании. Такие страшные прогнозы дисплазии[1] тазобедренных суставов как «не будет ходить», «хромота» возможны только при крайней форме дисплазии тазобедренных суставов — вывихе бедра. В большинстве случаев дети с дисплазией тазобедренных суставов ходят нормально, но при нарушении «стыковки» головки бедра и впадины тазобедренного сустава нагрузка по мере роста ребенка и увеличения его активности распределяется неравномерно и может привести к осложнениям.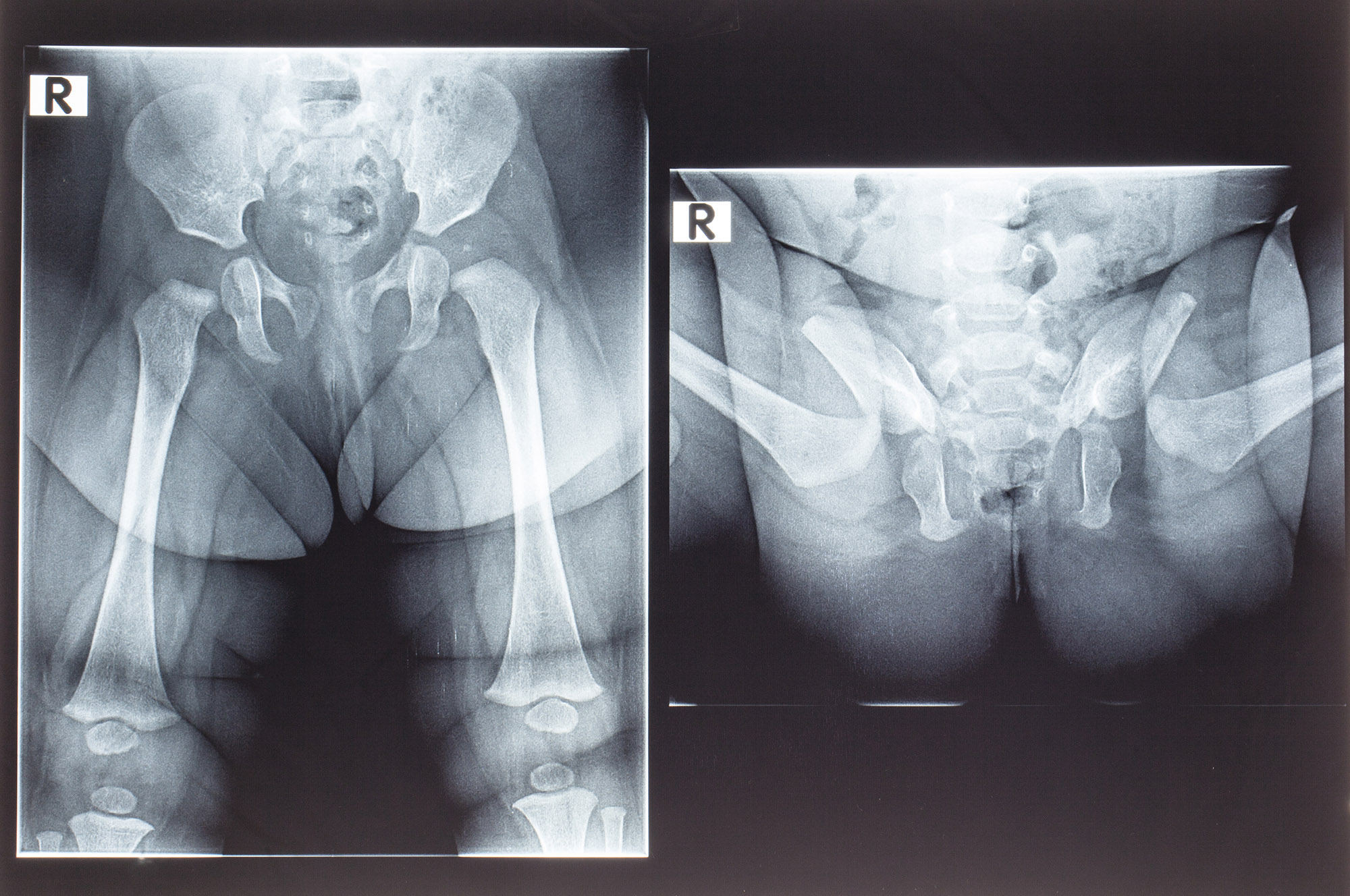 Поэтому наблюдение и лечение дисплазии необходимо для предотвращения преждевременного нарушения тазобедренного сустава в подростковом и во взрослом возрасте.
Поэтому наблюдение и лечение дисплазии необходимо для предотвращения преждевременного нарушения тазобедренного сустава в подростковом и во взрослом возрасте.
При каждом осмотре ребенка врач-педиатр обязательно исключает дисплазию тазобедренного сустава.
Как можно заподозрить дисплазию тазобедренного сустава? При осмотре нужно обратить внимание на асимметрично расположенные складки на бедрах и ягодицах ребенка (встречается и у совершенно здоровых младенцев), щелчок при вращении сустава — симптом Маркса-Ортолани (может быть и у здоровых детей в первые недели жизни).
Наиболее значимые признаки дисплазии — разный уровень коленок в согнутом положении и ограничение в разведении бёдер, не связанное с повышенным мышечным тонусом ребенка.
Если у вашего ребенка заподозрили дисплазию тазобедренного сустава необходимо провести УЗИ тазобедренных суставов и/или рентгенологическое исследование.
Лечение дисплазии включает фиксированное положение с помощью мягких ортопедических приспособлений, разводящих ножки (подушка Фрейка, стремена Павлика, штанишки Бекера, эластичные шины Виленского или Волкова) и лечебную гимнастику.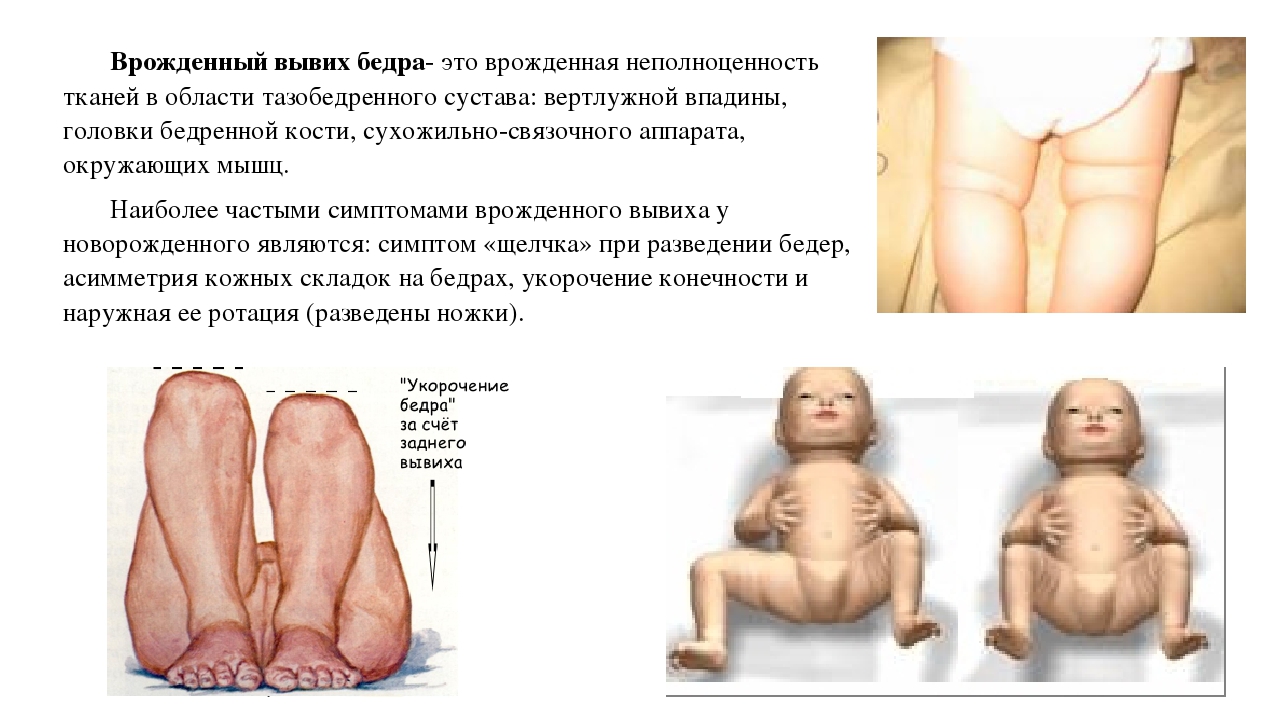
Итак, несколько рекомендаций:
- Обязательно делайте биохимический и ультразвуковой скрининги во время беременности в положенные сроки.
- Не пеленайте ребенка туго, не выпрямляйте ножки при пеленании. И уже с первых дней одевайте ползунки.
- Если у Вашего ребенка есть проблемы со стопой, не применяйте прыгунки.
- Обувь у ребенка должна быть с твердым задником.
- Не пренебрегайте рекомендацией вашего врача-педиатра о необходимости профилактики рахита – давайте ребенку витамин D3.
- Желательно, чтобы вашего ребенка осмотрел ортопед в 1,3,6 месяцев жизни и в 1 год после начала ходьбы.
[1] Дисплази́я — неправильное развитие тканей, органов или частей тела. Это общее название последствий неправильного формирования в процессе эмбриогенеза и постнатальном периоде отдельных частей, органов или тканей организма…
Дисплазия тазобедренных суставов у детей раннего возраста
На приеме у ортопеда в первый месяц жизни ребенка может выясниться неприятная деталь: у малыша — незрелость тазовых костей. Чаще всего при этом детский врач произносит слова «дисплазия тазобедренного сустава», которые мгновенно пугают всех без исключения молодых родителей. Но пугаться — это совсем не то, что нужно делать в этой ситуации. Нужно запастись терпением и строго выполнять рекомендации лечащего врача. Тем не менее все медики окажутся правы, когда скажут вам, что дисплазия суставов, которая осталась без внимания родителей и врачей на первом году жизни малыша, может уже к двум-трем годам сформировать у ребенка тяжелейшие воспалительные процессы, болезненный вывих бедра и в будущем — хромоту на всю жизнь.
Чаще всего при этом детский врач произносит слова «дисплазия тазобедренного сустава», которые мгновенно пугают всех без исключения молодых родителей. Но пугаться — это совсем не то, что нужно делать в этой ситуации. Нужно запастись терпением и строго выполнять рекомендации лечащего врача. Тем не менее все медики окажутся правы, когда скажут вам, что дисплазия суставов, которая осталась без внимания родителей и врачей на первом году жизни малыша, может уже к двум-трем годам сформировать у ребенка тяжелейшие воспалительные процессы, болезненный вывих бедра и в будущем — хромоту на всю жизнь.
Дисплазия тазобедренного сустава – это врожденное нарушение процесса образования сустава, которое может стать причиной вывиха или подвывиха головки бедра. При данном состоянии может наблюдаться либо недоразвитие сустава, либо его повышенная подвижность в комбинации с недостаточностью соединительной ткани. Предрасполагающими факторами являются неблагоприятная наследственность, гинекологические болезни матери и патология беременности.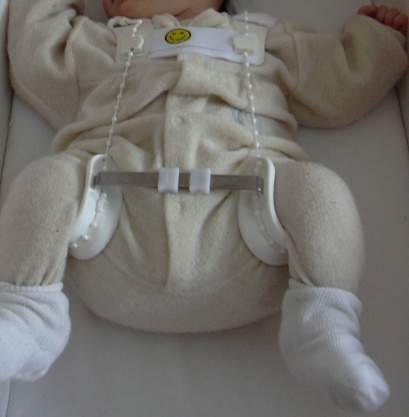 Дисплазия тазобедренного сустава в 10 раз чаще встречается у тех детей, родители которых имели признаки врождённого вывиха бедра и у родившихся при тазовом предлежании плода, чаще при первых родах. Часто дисплазия выявляется при медикаментозной коррекции беременности, при беременности, осложнённой токсикозом. Чаще поражается левый тазобедренный сустав (60 %), реже правый (20 %) или оба (20 %). Замечена связь заболеваемости с экологическим неблагополучием. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша.
Дисплазия тазобедренного сустава в 10 раз чаще встречается у тех детей, родители которых имели признаки врождённого вывиха бедра и у родившихся при тазовом предлежании плода, чаще при первых родах. Часто дисплазия выявляется при медикаментозной коррекции беременности, при беременности, осложнённой токсикозом. Чаще поражается левый тазобедренный сустав (60 %), реже правый (20 %) или оба (20 %). Замечена связь заболеваемости с экологическим неблагополучием. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша.
Дисплазия тазобедренного сустава может проявляться в самых разных формах. Различают три основные формы дисплазий: дисплазию вертлужной впадины — ацетабулярную дисплазию; дисплазию проксимального отдела бедренной кости; ротационные дисплазии.
При своевременном обнаружении и правильном лечении прогноз условно благоприятный.
Статистика утверждает: до 25 % новорожденных ребятишек имеют ту или иную форму дисплазии тазобедренного сустава, иными словами — рождаются с подвывихами. В большинстве случаев под постоянным наблюдением ортопеда суставы самостоятельно «дорастают» и приходят в анатомическую норму. В остальных — им просто нужно немного помочь.
Предварительный диагноз может быть выставлен еще в роддоме. В этом случае нужно в течение 3-х недель обратиться к детскому ортопеду, который проведет необходимое обследование и составит схему лечения. Кроме того, для исключения данной патологии всех детей осматривают в возрасте 1- 4 месяцев. Особое внимание обращают на детей, которые входят в группу риска. К данной группе относят всех пациентов, в анамнезе у которых наблюдался токсикоз матери во время беременности, крупный плод, тазовое предлежание, а также тех, чьи родители тоже страдают дисплазией. При выявлении признаков патологии ребенка направляют на дополнительные исследования.
Для уточнения диагноза применяются такие методики, как рентгенография и ультрасонография. У детей раннего возраста значительная часть сустава образована хрящами, которые не отображаются на рентгенограммах, поэтому до достижения 2-3-месячного возраста этот метод не используется. Ультразвуковая диагностика является хорошей альтернативой рентгенологического исследования у детей первых месяцев жизни. Эта методика практически безопасна и достаточно информативна.
У детей раннего возраста значительная часть сустава образована хрящами, которые не отображаются на рентгенограммах, поэтому до достижения 2-3-месячного возраста этот метод не используется. Ультразвуковая диагностика является хорошей альтернативой рентгенологического исследования у детей первых месяцев жизни. Эта методика практически безопасна и достаточно информативна.
При дисплазии существенно изменяется форма, взаимоотношение и размеры структур тазобедренного сустава. Тазобедренный сустав новорождённого даже в норме является незрелой биомеханической структурой. При нарушении развития сустава избыточно эластичные связки и суставная капсула не способны удерживать головку бедренной кости в суставной впадине, она смещается вверх и латерально (кнаружи). При определённых движениях головка бедра может выйти за пределы вертлужной впадины. Такое состояние сустава называется «подвывих». При тяжёлой форме дисплазии тазобедренного сустава головка бедренной кости полностью выходит за пределы вертлужной впадины, такое состояние называется «вывих бедра».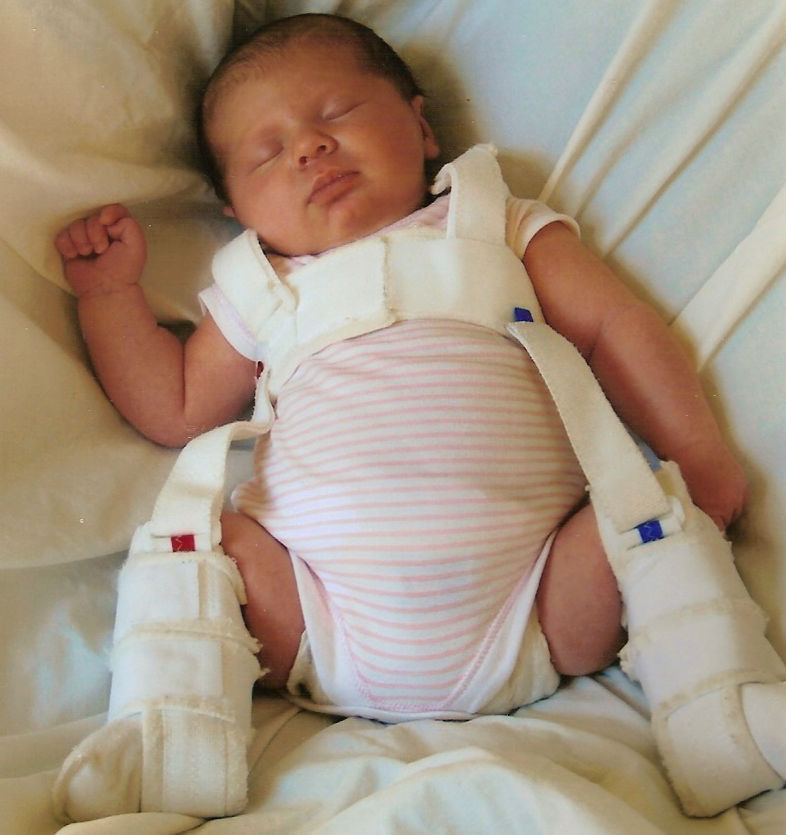 Дисплазия тазобедренного сустава может проявляться не только в виде нарушения вертлужной впадины (ацетабулярная дисплазия), но и в виде неправильного развития проксимального отдела бедренной кости.
Дисплазия тазобедренного сустава может проявляться не только в виде нарушения вертлужной впадины (ацетабулярная дисплазия), но и в виде неправильного развития проксимального отдела бедренной кости.
Подозрение на дисплазию возникает при наличии укорочения бедра, асимметрии кожных складок, ограничении отведения бедра и симптоме соскальзывания Маркса-Ортолани. Асимметрия паховых, подколенных и ягодичных кожных складок обычно лучше выявляется у детей старше 2-3 месяцев. Во время осмотра обращают на разницу в уровне расположения, формы и глубины складок. Следует учитывать, что наличия или отсутствия данного признака недостаточно для постановки диагноза. При двухсторонней дисплазии складки могут быть симметричными. Кроме того, симптом отсутствует у половины детей с односторонней патологией. Асимметрия паховых складок у детей от рождения до 2 месяцев малоинформативна, поскольку иногда встречается даже у здоровых младенцев. Но самым важным признаком, свидетельствующим о врожденном вывихе бедра, является симптом «щелчка» или Маркса-Ортолани. Медленно отводят бедра равномерно в обе стороны. При нормальных отношениях в суставах оба бедра в положении крайнего отведения почти касаются наружными поверхностями плоскости стола. При вывихе головка бедра в момент отведения соскальзывает в вертлужную впадину, что сопровождается характерным толчком – момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину.
Медленно отводят бедра равномерно в обе стороны. При нормальных отношениях в суставах оба бедра в положении крайнего отведения почти касаются наружными поверхностями плоскости стола. При вывихе головка бедра в момент отведения соскальзывает в вертлужную впадину, что сопровождается характерным толчком – момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину.
Еще один симптом, свидетельствующий о патологии сустава – ограничение движений. У здоровых новорожденных ножки отводятся до положения 80-90° и свободно укладываются на горизонтальную поверхность стола. При ограничении отведения до 50-60° есть основания заподозрить врожденную патологию. У здорового ребенка 7-8 месяцев каждая ножка отводится на 60-70°, у малыша с врожденным вывихом – на 40-50°.
Основной метод профилактики дисплазии тазобедренного сустава широкое пеленание. Как только в 1971 году национальная оздоровительная программа провела пропаганду широкого пеленания, уже спустя несколько лет только 0,2% ребятишек в возрасте после года страдали этим недугом.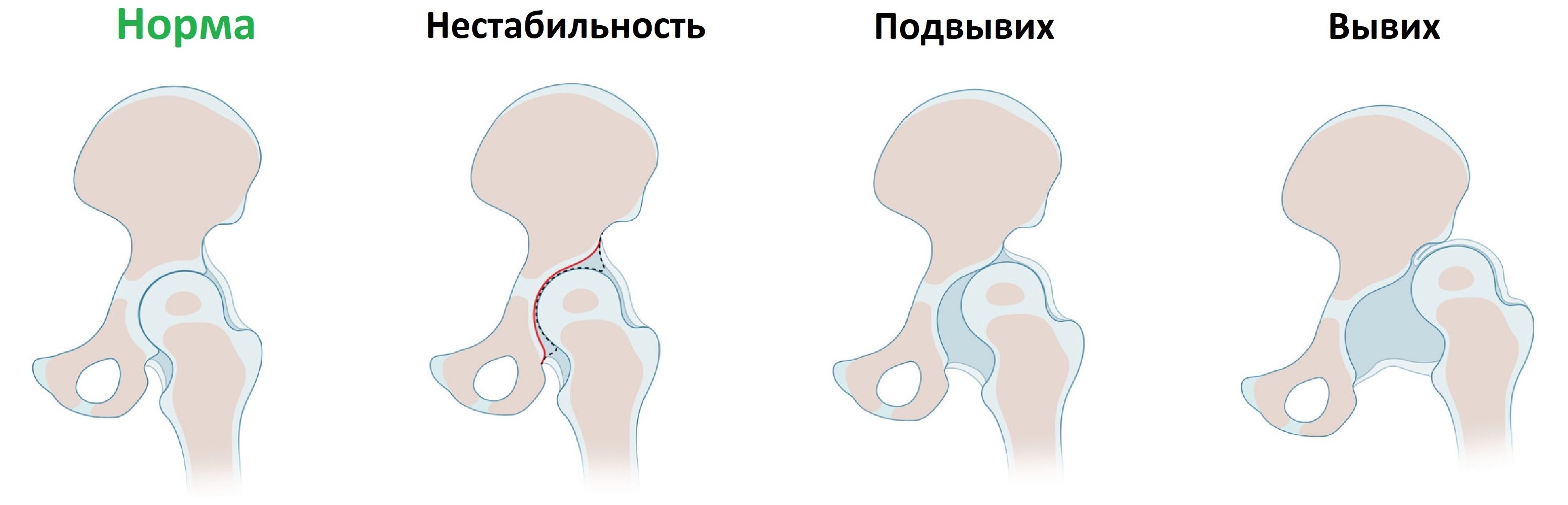 Ортопедические устройства, которые надежно фиксируют ножки младенца в согнутом и разведенном виде. К таким устройствам относятся всевозможные шины (своего рода распорки между ног), пластиковые корсеты и даже гипсовые фиксаторы. Самое популярное фиксирующее приспособление — это так называемые стремена Павлика. Причем Павлик здесь — это не мальчик, который первым испробовал на себе чудо-агрегат, а талантливый чешский врач-ортопед, придумавший фиксировать ножки малыша с помощью особой шлейки. Массаж и гимнастика. Конкретным упражнениям и приемам для ежедневного массажа и гимнастики вас обучит ваш лечащий ортопед, поскольку набор манипуляций строго зависит от того, как именно недо-сформирован сустав. Использование переносок, слингов, рюкзачков и автокресел. Но только тех моделей, которые позволяют малышу свободно держаться, широко расставив ноги в стороны. В странах Азии и Африки, где женщины издревле носят своих младенцев на себе, привязывая их себе на спину или на живот (то есть ребенок все время проводит в положении сидя, с широко расставленными ножками), такого явления как дисплазия тазобедренного сустава у детей вообще не существует.
Ортопедические устройства, которые надежно фиксируют ножки младенца в согнутом и разведенном виде. К таким устройствам относятся всевозможные шины (своего рода распорки между ног), пластиковые корсеты и даже гипсовые фиксаторы. Самое популярное фиксирующее приспособление — это так называемые стремена Павлика. Причем Павлик здесь — это не мальчик, который первым испробовал на себе чудо-агрегат, а талантливый чешский врач-ортопед, придумавший фиксировать ножки малыша с помощью особой шлейки. Массаж и гимнастика. Конкретным упражнениям и приемам для ежедневного массажа и гимнастики вас обучит ваш лечащий ортопед, поскольку набор манипуляций строго зависит от того, как именно недо-сформирован сустав. Использование переносок, слингов, рюкзачков и автокресел. Но только тех моделей, которые позволяют малышу свободно держаться, широко расставив ноги в стороны. В странах Азии и Африки, где женщины издревле носят своих младенцев на себе, привязывая их себе на спину или на живот (то есть ребенок все время проводит в положении сидя, с широко расставленными ножками), такого явления как дисплазия тазобедренного сустава у детей вообще не существует.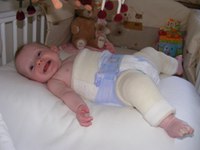
Лечение должно начинаться в самые ранние сроки. Увы, но лечение дисплазии — дело не быстрое. Как правило, оно занимает несколько месяцев, иногда — год-полтора. Это и понятно: тазобедренный сустав не может принять правильное положение и обрасти надежными связками за пару дней. Но поверьте, ваши старания и терпение того стоит! Конечно, не слишком приятно ежедневно «стреножить» свою кроху ортопедическими стременами, а на ночь пеленать его с подушкой между ног или «заковывать» в пластиковый корсет. Но лучше немного погрустить, пока ему еще нет и года, чтобы потом увидеть, как лихо он отплясывает в свои 17-18 лет на выпускном балу. Чем наоборот: умиляться кривенькими ножками сейчас и бездействовать, а потом пожинать ужасные последствия своей беспечности… Не так ли?
Врач-рентгенолог УЗ «3-я городская детская клиническая поликлиника»
Красовский Вячеслав Фёдорович
Лечение дисплазии тазобедренных суставов в клинике «Чудо Доктор»
По статистике, с дисплазией тазобедренных суставов у новорожденного сталкиваются родители троих из ста малышей.

Врачи под термином «дисплазия» подразумевают врожденное недоразвитие сустава, которое приводит к нарушению его работы и в самом тяжелом случае может стать причиной хронического вывиха бедра.
Подобное заболевание при отсутствии лечения ничем хорошим не заканчивается. Нарушение функции нижней конечности, походки, боли в тазобедренных суставах и высокий риск инвалидности — вот последствия запущенной дисплазии. А потому всем родителям нужно знать первые признаки дисплазии тазобедренных суставов у детей и понимать важность своевременных визитов к ортопеду. Ранняя диагностика и правильное лечение помогут избежать осложнений. Помните, чем раньше будет поставлен диагноз, тем более благоприятным будет прогноз!
Единого мнения специалистов по поводу развития дисплазии тазобедренного сустава у детей до сих пор нет. По одной из версий, основная причина — порок развития суставных тканей на ранних сроках беременности (первые 2-3 месяца). К этому предрасполагают неблагоприятная экология, воздействие токсичных веществ и некоторые инфекционные заболевания.
По другой теории, на развитие суставов действует высокий уровень окситоцина — гормона, вызывающего начало родов. Накапливающийся к III триместру, окситоцин повышает тонус бедренных мышц плода, в результате чего постепенно развивается подвывих тазобедренных суставов. Возможно, именно в этом кроется причина большей распространенности дисплазии среди девочек (в 5 раз чаще, чем у мальчиков), которые более подвержены влиянию гормонального фона матери.
Еще повышают риск неправильное внутриутробное положение плода и затянувшиеся тяжелые роды (в ягодичном предлежании).
Склонность к дисплазии нередко передается по наследству, поэтому, если такие случаи уже были у кого-то из родственников, нужно заранее подумать о ранней диагностике.
Первые признаки дисплазии тазобедренных суставов у детей
Заподозрить неладное родители могут и сами, еще до консультации ортопеда. Чаще всего это происходит при тяжелой форме заболевания, когда головка бедренной кости полностью выходит из суставной впадины. В более легких случаях определить наличие дисплазии может только специалист, так как подвывих и предвывих тазобедренного сустава внешне практически никак себя не проявляют. Однако есть основные признаки:
В более легких случаях определить наличие дисплазии может только специалист, так как подвывих и предвывих тазобедренного сустава внешне практически никак себя не проявляют. Однако есть основные признаки:
- ограничение подвижности (разведения) бедер, нередко малыш начинает плакать при попытке отвести ножку в сторону;
- асимметрия (несовпадение) паховых и ягодичных складок, которые становятся более выраженными на поврежденной стороне.
Но наличие только этих симптомов при дисплазии тазобедренного сустава у ребенка не является абсолютным признаком болезни и может быть следствием нарушения мышечного тонуса.
В случае вывиха тазобедренный сустав практически утрачивает свои функции, а пораженная ножка укорачивается. Возникает «симптом щелчка» — соскальзывание головки бедренной кости с поверхности сустава при сгибании ножек ребенка в коленных и тазобедренных суставах, а также ее вправление при их разведении.
Диагностика дисплазии тазобедренных суставов
Если дисплазия тазобедренного сустава не была диагностирована в первые 6 месяцев жизни после родов, то поражение сустава прогрессирует — конечность еще более укорачивается, формируется патологическая («утиная») походка или перемежающаяся хромота (при двустороннем вывихе).
Диагностику дисплазии нередко проводят еще в роддоме. Если этого не произошло (в последнее время УЗИ делают только при наличии проблем), то родители могут сами попросить педиатра провести обследование. Оно безопасно для здоровья малыша и гарантирует высокую точность диагноза.
Однако, если однократное УЗИ показало нормальное развитие суставов, все равно не забывайте о постоянном наблюдении у ортопеда. Плановые обследования помогут ребенку избежать возможных проблем.
Первый визит к ортопеду должен состояться не позднее 1 месяца, тогда же выполняется обязательное УЗИ тазобедренного сустава. Это непременное условие ранней диагностики дисплазии. Повторное обследование проводят к концу 3-го, началу 4-го месяцев, тогда же доктор может порекомендовать сделать рентген. Наиболее сложен для диагностики подвывих тазобедренного сустава, который практически никак себя не проявляет и может быть замечен только на рентгеновском снимке.
Отнеситесь серьезно к профилактическому наблюдению у ортопеда — сроки осмотра назначены не случайно, каждый из них связан с важным этапом в детском развитии. Так, если дисплазию удалось выявить в первые 3 месяца жизни малыша, то после курса лечения работоспособность сустава полностью восстанавливается (как правило, к 6-8 месяцам), и отдаленных последствий не возникает.
Так, если дисплазию удалось выявить в первые 3 месяца жизни малыша, то после курса лечения работоспособность сустава полностью восстанавливается (как правило, к 6-8 месяцам), и отдаленных последствий не возникает.
Лечение дисплазии тазобедренных суставов
Чем младше ребенок, тем легче проходит лечение дисплазии. Например, у малышей до 3-х месяцев сустав может восстановиться самостоятельно, при условии, что детские ножки все время будут находиться в нужном положении. Именно поэтому основной метод лечения на ранних стадиях болезни — свободное пеленание, при котором ножки ребенка находятся в разведенном состоянии.
Но если лечение и профилактика не проводились в первые 3 месяца жизни, то для полного выздоровления потребуется более серьезное и длительное лечение. Опасность нераспознанной дисплазии в том, что кости малыша в силу возрастных особенностей очень гибкие и подвержены различным деформациям. Скелет малыша постоянно растет, но этот же фактор объясняет и большую его склонность к порокам развития. Большинство суставов (в том числе и тазобедренный) в первые месяцы жизни состоят преимущественно из хрящевой ткани, и любые нарушения в соединении костей приводят к образованию серьезных деформаций. Чтобы остановить прогрессирование заболевания, необходимо вернуть в нормальное положение все части сустава. Для этого обычно используют различные виды отводящих шин (указаны выше), они удерживают ножки малыша в нужном положении. Через некоторое время сустав постепенно «закрепляется» и начинает правильно развиваться.
Большинство суставов (в том числе и тазобедренный) в первые месяцы жизни состоят преимущественно из хрящевой ткани, и любые нарушения в соединении костей приводят к образованию серьезных деформаций. Чтобы остановить прогрессирование заболевания, необходимо вернуть в нормальное положение все части сустава. Для этого обычно используют различные виды отводящих шин (указаны выше), они удерживают ножки малыша в нужном положении. Через некоторое время сустав постепенно «закрепляется» и начинает правильно развиваться.
В возрасте 2-3-х месяцев маленьким пациентам с подозрением на дисплазию рентген обычно не проводят, так как даже с неподтвержденным диагнозом принято назначать профилактический курс лечения: применение мягких разводящих шин, курс лечебной гимнастики (с отводяще-круговыми движениями) и массаж ягодичных мышц. Шинирование и массаж хорошо сочетаются с методами физиотерапии, ускоряя выздоровление.
Наблюдение дисплазии тазобедренных суставов
К концу первого года жизни все малыши снова проходят плановое обследование у ортопеда. Тогда условно выделяют несколько групп:
Тогда условно выделяют несколько групп:
- дети с дисплазией, не получавшие никакого лечения;
- дети с тяжелыми, слабо корректируемыми формами дисплазии;
- малыши с остаточными явлениями дисплазии.
Каждому ребенку в случае необходимости назначается дальнейшее лечение — консервативное (массаж, гимнастика, физиотерапия) либо хирургическое вмешательство. Если подтверждается диагноз «невправимого вывиха», то необходима операция — открытое вправление сустава под наркозом.
УЗИ тазобедренного сустава
Дисплазия тазобедренного сустава – это состояние, обусловленное его недоразвитием или неправильным развитием. По разным данным, оно присутствует в среднем у 2–4% новорожденных.
Доказано, что дисплазия является причиной как ближайших осложнений — нарушения походки (из-за формирования привычного вывиха бедра), выраженного болевого синдрома в данной области, так и отдаленных — раннего развития коксартроза, асептического некроза головки бедренной кости.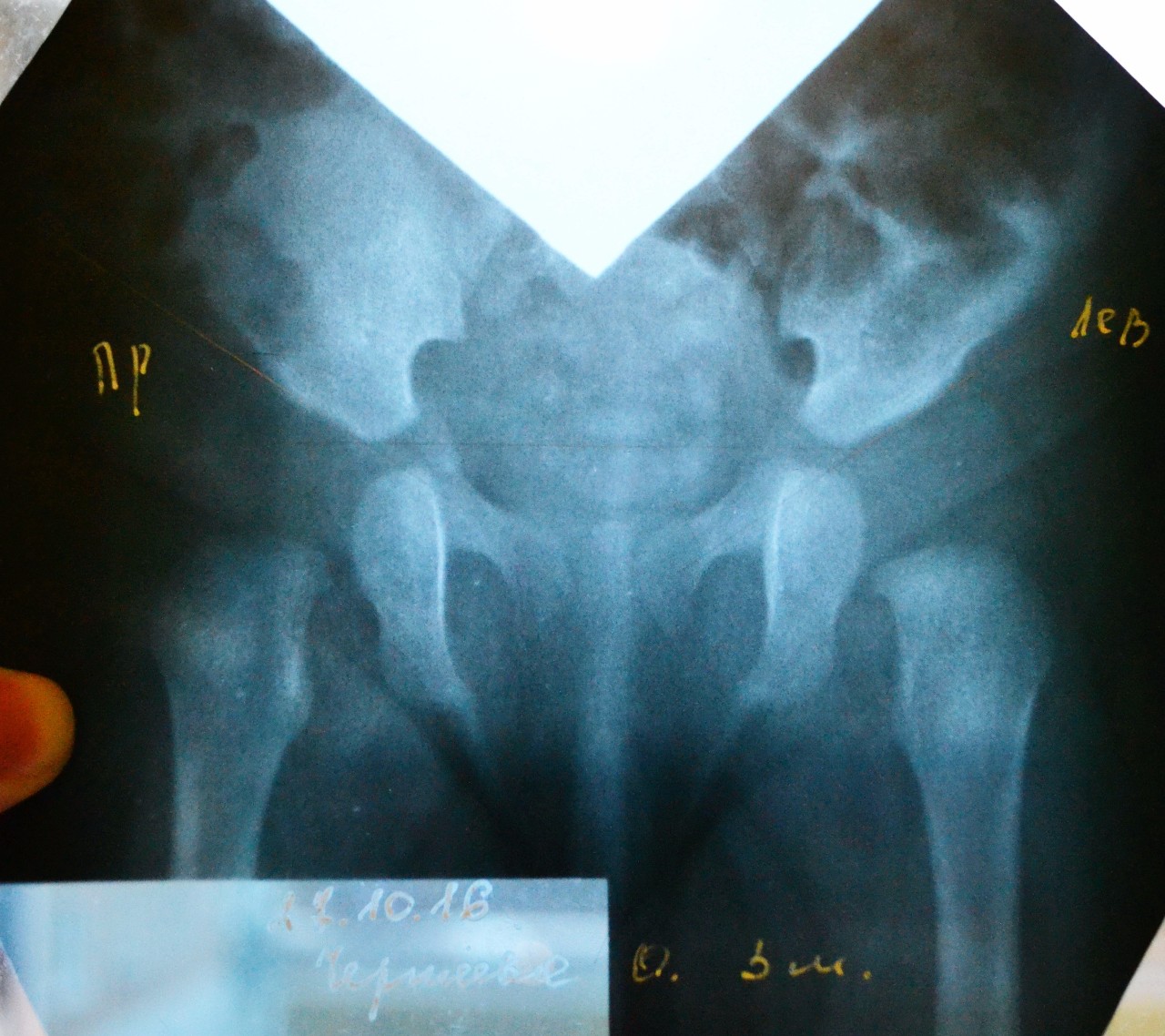 Все данные состояния выраженно нарушают биомеханику нижних конечностей и снижают качество жизни пациента.
Все данные состояния выраженно нарушают биомеханику нижних конечностей и снижают качество жизни пациента.
Существуют следующие группы риска:
- тазовое предлежание плода;
- крупный плод;
- наличие дисплазии у родителей ребенка;
- гестоз (токсикоз у беременных).
Новорожденные указанных групп подлежат клиническому осмотру ортопедом в течение первого месяца жизни.
Ортопед, педиатр, неонатолог или родители ребенка обращают внимание на перечисленные ниже симптомы:
- асимметрия кожных складок. Признак информативен у детей старше 2–3 месяцев. Обращают внимание на паховые, ягодичные и подколенные складки;
- укорочение бедра;
- симптом соскальзывания Маркса-Ортолани и в модификации Барлоу (в возрасте до шести месяцев — пока длина бедра невелика). Тест очень надежен и заключается в проверке возможности ребенка дотянуться кончиками средних пальцев до большего вертела.
 Однако следует знать, что даже положительные результаты теста на симптом Маркса-Ортолани могут быть выявлены и у полностью здоровых малышей до двух недель от рождения.
Однако следует знать, что даже положительные результаты теста на симптом Маркса-Ортолани могут быть выявлены и у полностью здоровых малышей до двух недель от рождения.
Между больными и здоровыми новорожденными c симптом соскальзывания соотношение составляет 60 и 40% случаев соответственно. У 60% малышей симптом пропадает в первую неделю жизни, а у 88% — в течение первых 2 месяцев. А оставшиеся 12% случаев — это и есть дисплазия тазобедренного сустава в разных стадиях. Чем старше ваш ребенок, тем неинформативнее тест на этот симптом — его можно выявить только у 25% детей старше 2–3 недель;
- характерное ограниченное отведение бедра на стороне дисплазии.
Тесты необходимо проводить в комплексе. Они позволяют выявить подвывих и вывих — крайние проявления данной патологии, при этом незрелость или саму дисплазию они не выявляют. При этом обследование необходимо проводить в тёплом и тихом помещении, у ребенка после кормления.
Врач-ортопед должен вовремя заподозрить дисплазию или поставить диагноз еще при осмотре в роддоме.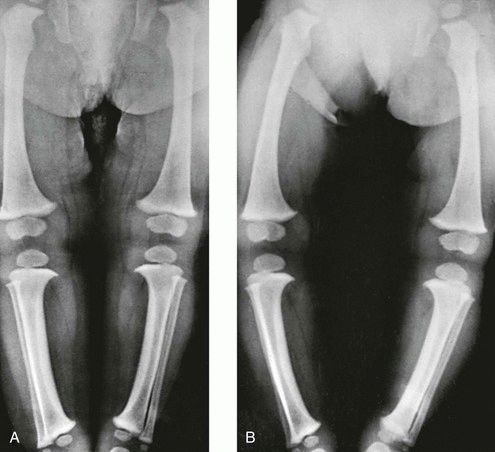 Позже больные дети, а также дети из группы риска должны наблюдаться ортопедом по месту жительства, и до окончательного диагноза им назначается ортопедическое лечение. Дети должны обследоваться с применением УЗИ, а с 3-месячного возраста — рентгена. Окончательный диагноз устанавливает лечащий врач-ортопед на основании результатов инструментальных методов осмотра и динамического наблюдения ребенка.
Позже больные дети, а также дети из группы риска должны наблюдаться ортопедом по месту жительства, и до окончательного диагноза им назначается ортопедическое лечение. Дети должны обследоваться с применением УЗИ, а с 3-месячного возраста — рентгена. Окончательный диагноз устанавливает лечащий врач-ортопед на основании результатов инструментальных методов осмотра и динамического наблюдения ребенка.
Сонография тазобедренных суставов — наиболее стандартизированный вид обследования, который помогает выявить предвывих (2с), подвывих (3 а/в) и вывих (4 тип). Детям с предвывихом бедра и подвывихом без структурных изменений в хрящевой части крыши вертлужной впадины показано лечение на стременах Павлика; детям с вывихом и подвывихом бедра со структурными изменениями в хряще — лечение с использованием функциональных гипсовых повязок.
Однако функциональные тесты при ультрасонографии, не подтвержденные клиническим тестом, не однозначно достоверны. Тогда как провокационные пробы при сравнении их с надежным рентгеном достоверны на 69%.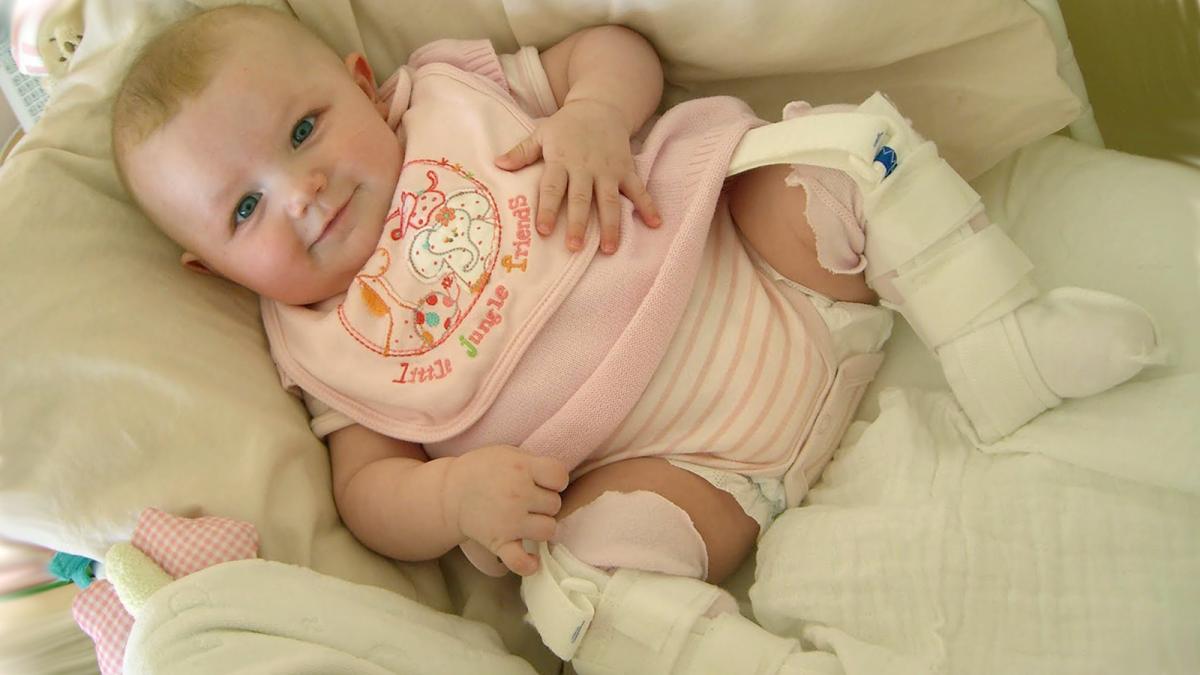
Как видите, дисплазия тазобедренных суставов — это патология, которую можно скорректировать, если сразу начать лечение.
Мировой опыт доказывает, что ранее выявление данной патологии возможно только при полном ультразвуковом скрининге новорожденных — в роддоме или на первом месяце жизни с повторным скринингом детей с пограничными изменениями или с патологией — на 3–4 месяце жизни.
Приглашаем вас на УЗИ тазобедренных суставов у грудных детей. Поможем нашим деткам расти здоровыми!
Warning! JavaScript must be enabled for this form to work properly.
Дисплазия развития тазобедренного сустава
Дисплазия развития тазобедренного сустава (DDH) — это состояние, при котором у младенцев и детей младшего возраста не формируется должным образом суставной шарнир бедра.
Иногда его называют врожденным вывихом бедра или дисплазией бедра.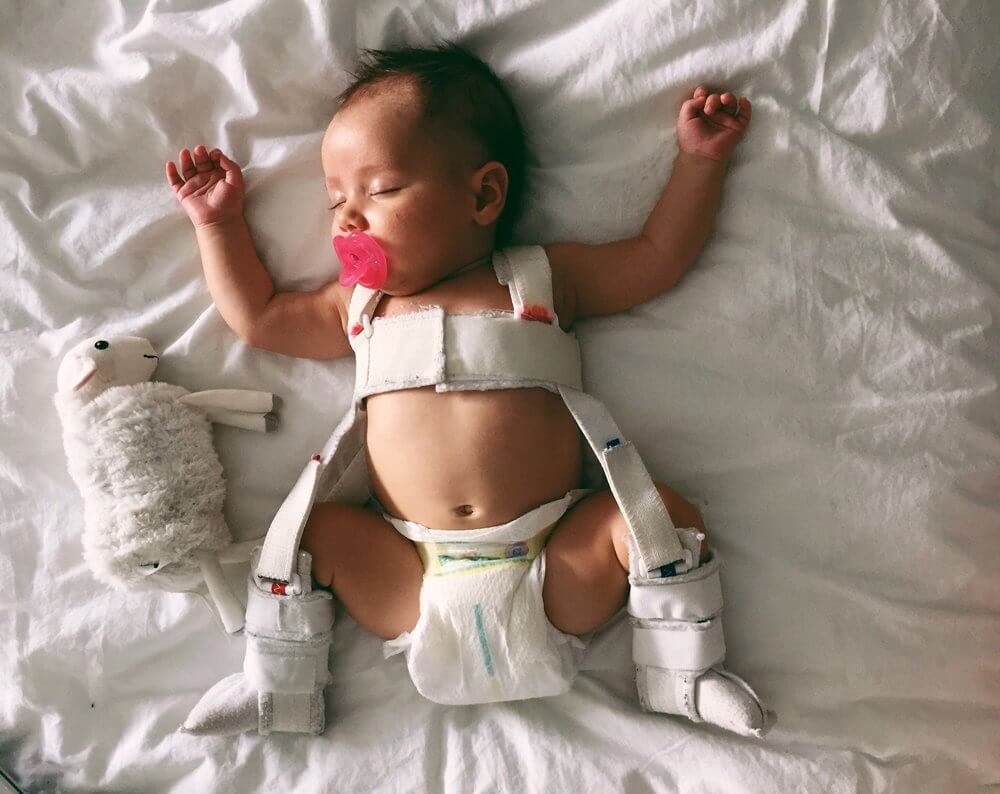
Тазобедренный сустав прикрепляет бедренную кость (бедренную кость) к тазу. Верхняя часть бедренной кости (головка бедра) закруглена, как шар, и находится внутри чашеобразной тазобедренной впадины.
В DDH суставная впадина бедра слишком мелкая, а головка бедренной кости не удерживается на месте плотно, поэтому тазобедренный сустав ослаблен.В тяжелых случаях бедро может выйти из лунки (вывихнуть).
DDH может поражать одно или оба бедра, но чаще встречается в левом бедре. Это также чаще встречается у девочек и первенцев.
Примерно у 1 или 2 из 1000 детей есть DDH, требующий лечения.
Без лечения DDH может привести к проблемам в дальнейшей жизни, в том числе:
При ранней диагностике и лечении большинство детей могут нормально развиваться и иметь полный диапазон движений в бедре.
Диагностика DDH
Бедра вашего ребенка будут проверены в рамках медицинского осмотра новорожденного в течение 72 часов после рождения.
При обследовании следует осторожно двигать тазобедренными суставами ребенка, чтобы проверить, нет ли каких-либо проблем. Это не должно вызывать у них дискомфорта.
Вашему ребенку нужно пройти ультразвуковое сканирование бедра до того, как ему исполнится 2 недели, если врач, акушерка или медсестра считают, что его бедро нестабильно.
Младенцы также должны пройти УЗИ бедра до достижения 6-недельного возраста, если:
- В вашей семье (родители, братья или сестры) были проблемы с тазобедренным суставом в детстве
- Ваш ребенок находился в тазовом предлежании (ступнями или низом вниз) на последнем месяце беременности
- Ваш ребенок родился в тазовом предлежании
Если у вас были близнецы или близнецы, и у одного из детей есть какой-либо из этих факторов риска, каждому ребенку необходимо пройти ультразвуковое сканирование бедер к тому времени, когда им исполнится 6 недель.
Иногда бедро ребенка стабилизируется само по себе до того, как назначено сканирование, но их все же следует проверить, чтобы убедиться в этом.
Получите помощь и поддержку от благотворительной организации Steps, если вашему ребенку был поставлен диагноз DDH
Обработка DDH
Шлейка Павлик
Младенцам, которым в раннем возрасте поставлен диагноз ВДГ, обычно лечат тканевую шину, называемую Павлик.
обуздать.
Это фиксирует оба бедра вашего ребенка в стабильном положении и позволяет им нормально развиваться.
Кредит:
Ремень необходимо носить постоянно в течение нескольких недель, и никто, кроме медицинского работника, не должен снимать его.
Ремень можно отрегулировать во время последующих посещений. Ваш врач обсудит с вами состояние вашего ребенка.
Ваша больница предоставит подробные инструкции о том, как ухаживать за вашим ребенком, когда он носит шлейку Pavlik.
Это будет включать информацию о:
- как переодеть ребенка, не снимая ремня безопасности — подгузники можно носить как обычно
- очистка ремня безопасности, если он загрязнен — его все равно нельзя снимать, но можно очистить с помощью моющего средства и старой зубной щетки или щетки для ногтей
- позиционирование ребенка во время сна — его следует класть на спину, а не на бок
- как избежать раздражения кожи вокруг лямок подвески — вам могут посоветовать обернуть ленты мягким гигиеническим материалом
В конце концов, вам могут дать совет по снятию и замене ремня безопасности на короткие периоды времени, пока он не будет удален окончательно.
Вам будет предложено позволить вашему ребенку свободно двигаться, когда ремни безопасности сняты. Часто рекомендуется плавание.
Хирургия
Операция может потребоваться, если вашему ребенку поставлен диагноз ВДГ после 6 месяцев или если шлейка Павлика не помогла.
Самая распространенная операция называется редукцией. При этом головка бедренной кости снова вставляется в тазобедренный сустав.
Редукционная операция проводится под общим наркозом и может быть проведена как:
- закрытая редукция — головка бедренной кости помещается в тазобедренную впадину без больших разрезов
- открытая редукция — в паху делается разрез, позволяющий хирургу вставить головку бедренной кости в тазобедренный сустав
Вашему ребенку может потребоваться носить гипс в течение как минимум 12 недель после операции.
Тазобедренный сустав будет снова проверен под общим наркозом через 6 недель, чтобы убедиться, что оно стабильно и хорошо заживает.
После этого исследования ваш ребенок, вероятно, будет носить гипс еще как минимум 6 недель, чтобы его бедро полностью стабилизировалось.
Некоторым детям также может потребоваться операция на кости (остеотомия) во время открытой репозиции или позднее для исправления любых деформаций кости.
Поздние признаки DDH
Медицинский осмотр новорожденного и обычный осмотр через 6-8 недель нацелены на раннюю диагностику ВДГ.
Но иногда после этих проверок могут развиться проблемы с тазобедренным суставом.
Важно как можно скорее обратиться к терапевту, если вы заметили, что у вашего ребенка развились какие-либо из следующих симптомов:
- ограничение движения в 1 ноге при смене подгузника
- Одна нога волочится за другую при ползании
- Одна нога кажется длиннее другой
- неровные кожные складки на ягодицах или бедрах
- хромота, ходьба на пальцах ног или развитие аномальной «переваливания»
Ваш ребенок будет направлен к специалисту-ортопеду в больницу для проведения ультразвукового или рентгенологического исследования, если ваш врач сочтет, что у него проблема с бедром.
Предотвращение DDH
Важно помнить, что DDH нельзя предотвратить, и в этом никто не виноват.
Бедра ребенка от природы становятся более гибкими на короткое время после рождения. Но если ваш ребенок проводит много времени в плотно закутанном (пеленальном) состоянии с прямыми и сжатыми вместе ногами, существует риск, что это может повлиять на развитие его бедра.
Использование техники пеленания для здоровья бедер может снизить этот риск. Убедитесь, что ваш ребенок может свободно двигать бедрами и коленями, чтобы пнуть.
Узнайте больше о пеленании для здоровья бедер на веб-сайте Международного института дисплазии тазобедренных суставов
Последняя проверка страницы: 23 июля 2018 г.
Срок следующей проверки: 23 июля 2021 г.
Развитие дисплазии тазобедренного сустава у младенцев и детей раннего возраста
Что такое дисплазия тазобедренного сустава?
Дисплазия развития тазобедренного сустава (DDH), также известная как дисплазия тазобедренного сустава в педиатрии или дисплазия тазобедренного сустава, описывает спектр патологий тазобедренного сустава, которые различаются по степени тяжести от полного вывиха тазобедренного сустава до умеренных нарушений расположенного тазобедренного сустава. .
Дисплазия тазобедренного сустава может развиться у ребенка примерно во время рождения или в раннем детстве. Хотя он обычно диагностируется у младенцев и детей раннего возраста, он также поражает подростков и взрослых. Однако это обычно может быть связано с более легкими случаями ВДГ, которые трудно диагностировать и которые можно не лечить в детстве.
Иллюстрация бедренной кости и вертлужной впадины.
встреча в здоровом тазобедренном суставе
В здоровом тазобедренном суставе верхний конец бедренной кости (бедренная кость) встречается с вертлужной впадиной, чтобы соответствовать друг другу, как шар и впадина, в которой шарик свободно вращается в лунке.Хрящ, гладкая защитная ткань, выстилает кости и уменьшает трение между поверхностями во время движения.
В DDH, однако, существует ненормальное соотношение между компонентами бедра, и часто тазобедренный сустав недоразвит и не поддерживает головку бедра (шар).
Условия, охватываемые термином дисплазия тазобедренного сустава, включают:
- вывих бедра: , где нет контакта между хрящом на мячике и хрящом на лунке
- вывих бедра: , где мяч легко выскакивает из гнезда
- подвывих бедра: , где хрящ мяча соприкасается с впадиной, но мяч неправильно посажен в лунку
- диспластическое бедро: , где тазобедренная впадина или вертлужная впадина недоразвиты или недостаточны для поддержки мяча (чаще у подростков и взрослых старшего возраста, чем у детей)
Передне-задний (передний-задний) предоперационный рентгеновский снимок вывихнутого правого бедра у малыша (показан слева).
У детей дисплазия тазобедренного сустава чаще поражает левое бедро, чем правое. Примерно 80% случаев следуют этой схеме. Однако это заболевание может присутствовать на обоих бедрах.
Может ли дисплазия тазобедренного сустава вылечиться сама собой?
Некоторые легкие формы дисплазии тазобедренного сустава у детей, особенно у младенцев, со временем можно исправить самостоятельно.
Кто подвержен риску дисплазии тазобедренного сустава?
Дисплазия тазобедренного сустава гораздо чаще встречается у девочек, чем у мальчиков, и, как правило, передается в семьях.Даже среди детей, не имеющих наследственной связи, больший риск имеют все первенцы.
Что вызывает дисплазию тазобедренного сустава?
Генетика играет важную роль, но другие факторы, влияющие на беременность и роды, такие как врожденные состояния, вызванные нахождением плода в слишком маленькой матке, и случаи тазовых предлежаний также могут привести к дисплазии тазобедренного сустава.
Семейная история
Риск вывиха бедра при рождении составляет примерно один из 1000.Если у одного из родителей была дисплазия тазобедренного сустава в детстве, риск развития этого риска у его или ее собственного ребенка увеличивается на 12% по сравнению с родителем, у которого в анамнезе не было этого заболевания. У ребенка, чей брат или сестра страдает дисплазией тазобедренного сустава, вероятность развития этого заболевания выше на 6%.
Аномалии формования матки
Наклон головы (кривошея) и поворот передней части стопы (придаточная мышца плюсны) являются врожденными патологиями, которые часто являются результатом зажатия слишком маленькой маткой.Эти условия предупреждают медицинских работников о том, что следует внимательно следить за наличием дисплазии тазобедренного сустава, которая также может быть вызвана таким ограничением.
Рождение тазового предлежания
Это когда ребенок выходит из родовых путей вперед ягодицами, а не головой. У ребенка, родившегося с ягодичного предлежания, в 10 раз больше шансов заболеть дисплазией тазобедренного сустава, чем у ребенка, рожденного головой вперед.
Каковы признаки и симптомы дисплазии тазобедренного сустава у детей?
Присутствие при рождении аномалия может быть обнаружена при обычном физикальном осмотре новорожденного.Другие признаки включают несоответствие длины ног, ограниченный диапазон движений в бедре или хромоту или ковыляние при ходьбе у малышей.
При обычном осмотре новорожденного врач осторожно сгибает бедра ребенка в разные стороны. Если бедро вывихнуто или может быть легко вывихнуто или подвывих (частично вывихнуто), врач может почувствовать «лязг», когда бедро не совмещается. В меньшем проценте случаев проблема проявляется не раньше, чем в младенчестве или раннем детстве.Позже диагноз дисплазии тазобедренного сустава может быть обнаружен во время плановых осмотров устойчивости тазобедренного сустава в кабинете педиатра.
Дополнительные признаки, которые могут привлечь внимание родителей и врача к недиагностированной дисплазии тазобедренного сустава, включают:
- Несоответствие длины конечности (одна нога короче другой) на стороне поражения
- хромает
- Перевязанная походка (указывает на поражение обеих ног)
- ограниченный диапазон движений тазобедренного сустава (который первоначально может быть обнаружен лицом, осуществляющим уход, при смене подгузника)
Для подтверждения диагноза дисплазии тазобедренного сустава у детей в возрасте от четырех до шести месяцев ортопед использует ультразвуковое исследование.Эта технология предлагает значительное преимущество перед обычным рентгеновским снимком, поскольку изображения могут быть получены при движении бедра. «Это очень точный и безопасный диагностический инструмент, поскольку здесь нет радиации», — сказал Роджер Ф. Видманн, доктор медицины, руководитель отделения детской ортопедической хирургии в HSS. У детей старше шести месяцев для подтверждения диагноза используются рентгеновские снимки, которые лучше показывают детализацию костей.
Как лечится дисплазия тазобедренного сустава?
Раннее вмешательство необходимо для правильного развития костей тазобедренного сустава.Неправильный рост шарика или гнезда может вызвать проблемы с формированием другого. Цель состоит в том, чтобы добиться и поддерживать совместное соответствие. «Вертлужная впадина и головка бедра зависят друг от друга для нормального роста и развития», — объясняет д-р Видманн. «Если мяч не входит плотно в лунку, обеспечивая определенный стимул роста, лунка может стать слишком плоской и не сможет вместить сферу. В свою очередь, без надлежащего контакта с вертлужной впадиной головка и шея бедренной кости не будут нормально расти. .«
Всегда ли дисплазия тазобедренного сустава требует хирургического вмешательства?
Когда требуется лечение, детям младше шести месяцев рекомендуется нехирургическое лечение с использованием ремней Павлика. В меньшинстве случаев, когда это не работает, и у детей, диагноз которых не был поставлен до достижения шестимесячного возраста, может потребоваться хирургическое вмешательство.
Шлейка Павлик
Ремень Павлик — это мягкий фиксатор, который мягко направляет головку бедренной кости в глубину впадины или вертлужной впадины, что стимулирует нормальное развитие сустава.
Обычно подвеска используется в течение трех месяцев. Первоначально ребенок будет носить привязь постоянно, а по мере улучшения положения бедер и достижения устойчивости ее можно будет использовать неполный рабочий день. Примерно 85% вывихов бедра у детей в возрасте до шести месяцев с помощью шлейки «Павлик» удается.
Фотография младенца в шлейке Павлика.
К сожалению, шлейка Павлика не является хорошим вариантом лечения для детей старшего возраста, потому что бедро стало более фиксированным в вывихнутом положении, и его сложнее выровнять.
Редукция
Для небольшого числа пациентов, у которых лечение ремнем Павлика не принесло успеха, а также для детей, у которых диагноз не ставится до достижения шестимесячного возраста, ортопед может порекомендовать операцию закрытой репозиции или открытой репозиции. Репозиция — это процедура, при которой кости выравниваются или возвращаются на место для оптимизации конгруэнтности тазобедренного сустава. Редукционные процедуры выполняются детскими ортопедами, имеющими специализированный опыт лечения дисплазии тазобедренного сустава.Есть два типа сокращения:
- Закрытая репозиция: Хотя при этой процедуре разрезы не делаются, она требует, чтобы ребенок был помещен под общий наркоз. Во время процедуры закрытой репозиции врач использует рентгенографию для наблюдения за бедром, а затем осторожно манипулирует им, чтобы выровнять его, не делая никаких разрезов. Затем накладывается гипсовая повязка, чтобы удерживать бедро на месте до трех месяцев.
- Открытая репозиция: При открытой репозиции, также выполняемой под общим наркозом, требуется хирургический разрез, чтобы удалить любую ткань, которая мешает правильному расположению головки бедренной кости в лунке.Затем также накладывается гипсовая повязка.
Изображение артрограммы вывиха бедра в операционной.
МРТ перемещенного (анатомически выровненного) бедра.
Закрытый редуктор и колосниковое литье
После закрытой репозиции бедра пациенту помещают в гипсовую повязку Spica на 12 недель, чтобы поддерживать правильное выравнивание тазобедренного сустава и впадины. В HSS мы используем трехмерную МРТ-визуализацию бедра в поперечном сечении после закрытой репозиции, чтобы подтвердить правильное расположение бедра и конгруэнтность тазобедренного сустава.HSS предпочитает использовать МРТ, а не рентген или компьютерную томографию, поскольку радиация не задействована.
Фотография младенца в гипсовой повязке.
Операция открытой редукции при дисплазии тазобедренного сустава
Лечение путем открытой репозиции обычно назначается детям старше 10 месяцев, у которых новый диагноз диспластического тазобедренного сустава, или в случаях, когда предыдущая закрытая репозиция бедра не увенчалась успехом.
В этой процедуре хирург делает разрез, устраняет любые препятствия на пути анатомического выравнивания бедра (например, выравнивание напряженных мышц или других мягких тканей) и перемещает головку бедренной кости в вертлужную впадину.Хирургу также может потребоваться восстановить нормальную анатомию, выполнив остеотомию бедра, процедуру, при которой разрезают бедро и / или вертлужную впадину, чтобы отрегулировать углы, под которыми кости встречаются, и оптимизировать конгруэнтность суставов. Необходимость остеотомии бедренной или вертлужной впадины возрастает с возрастом, в котором ставится диагноз. Обычно требуется исправить аномальное развитие костей у любого ребенка старше трех или четырех лет.
Предоперационный вид вывиха правого бедра,
правая нога кажется короче левой.
Рентгеновский снимок спереди назад (спереди назад) через шесть
месяц после открытой репозиции с выровненным правым бедром.
Все процедуры репозиции, включая те, которые включают остеотомию, проводятся в стационаре и требуют использования общей анестезии. Дети, перенесшие открытую репозицию, носят гипс на срок от шести до восьми недель. После снятия гипса он или она обычно продолжает носить бандаж на ночь, пока хирург-ортопед не определит, что тазобедренный сустав развивается нормально.
У некоторых пациентов, у которых есть открытая или закрытая репозиция и / или остеотомия бедренной кости, также может потребоваться остеотомия таза для корректировки угла вертлужной впадины. У более молодых пациентов часто используется процедура остеотомии Пембертона или Дега, при которой костная и хрящевая крыши бедра переориентируются до нормального положения.
Передне-задний (передний-задний) рентгеновский снимок, показывающий остаточную дисплазию вертлужной впадины
на правом бедре (показано слева).
Немедленный послеоперационный рентгеновский снимок после остеотомии таза по Дега.
Рентгенограмма: таз и бедро через 18 месяцев после остеотомии таза по Дега.
Каковы риски лечения DDH?
Риски, связанные с хирургическим вмешательством — кровотечение, инфекция и риски, связанные с анестезией, — минимальны. Детские ортопеды проявляют особую осторожность, чтобы избежать состояния, называемого аваскулярным некрозом (также известного как АВН или остеонекроз), при котором кости тазобедренного сустава не получают достаточного количества крови. Это может быть вызвано тем, что головка бедренной кости (шарнир тазобедренного сустава) помещается обратно в вертлужную впадину (гнездо) с ненужным давлением, и поэтому используется минимальное давление.Аваскулярный некроз может привести к аномальному росту кости.
Что касается безопасности этих процедур, доктор Видманн говорит: «Я обычно говорю родителям, что основной риск при диагнозе дисплазии тазобедренного сустава вообще ничего не делает. Без лечения эти дети сталкиваются с высоким риском развития остеоартрита, поскольку взрослые, со связанными с ними дегенеративными изменениями, вызывающими хроническую и прогрессирующую боль и скованность ».
Хотя цифры трудно определить, некоторые члены медицинского сообщества считают, что до 50% взрослых, которым в конечном итоге потребуется замена тазобедренного сустава из-за остеоартрита, заболели этой болезнью в результате детской проблемы с тазобедренным суставом.Считается, что в большинстве случаев это дисплазия тазобедренного сустава.
Какого результата можно ожидать от ребенка с DDH?
Чем раньше будет проведено лечение заболевания, тем больше шансов на успешный результат, т. Е. Бедро выглядит анатомически нормальным как при физикальном осмотре, так и на рентгеновском снимке. Детей, которых лечат от дисплазии тазобедренного сустава, регулярно обследуют до тех пор, пока они не станут скелетно зрелыми (когда рост завершится), чтобы гарантировать продолжение нормального развития.В некоторых случаях вывих бедра, который был успешно восстановлен, может все же развить дисплазию в более поздние годы, что требует дополнительного лечения.
Обновлено: 09.02.2021
Резюме подготовила Нэнси Новик • Диагностические визуализирующие исследования предоставлены радиологами HSS
Авторы
Джон С. Бланко, Мэриленд
Младший лечащий хирург-ортопед, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии Медицинского колледжа Вейл Корнелл
Эмили Р.Dodwell, MD, MPH, FRCSC
Доцент лечащего детского хирурга-ортопеда, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейля Корнелла
Шеваун Маки Дойл, Мэриленд
Доцент лечащего врача-ортопеда, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейл Корнелл
Дэвид М.Шер, MD
Младший лечащий хирург-ортопед, Госпиталь специальной хирургии
Адъюнкт-профессор клинической ортопедической хирургии, Медицинский колледж Вейл Корнелл
Эрнест Л. Синк, MD
Начальник службы сохранения тазобедренного сустава, Госпиталь специальной хирургии
Младший лечащий хирург-ортопед, Госпиталь специальной хирургии
Роджер Ф. Видманн, доктор медицины
Заведующий отделением детской ортопедической хирургии, Госпиталь специальной хирургии
Лечащий хирург-ортопед, Госпиталь специальной хирургии
Дисплазия развития бедра
1.Барлоу Т.Г.
Ранняя диагностика и лечение врожденного вывиха бедра. Proc R Soc Med .
1963; 56: 804–6 ….
2. Полная относительная влажность,
Wisnefske M,
Ховард ТК III,
Хитч М.
Документ Премии Отто Ауфранка. Скрининг тазобедренного сустава у младенцев. Бедро .
1982: 50–67.
3. Tredwell SJ.
Неонатальный скрининг на нестабильность тазобедренного сустава. Его клиническая и экономическая значимость. Clin Orthop Relat Res .
1992: 63–8.
4. Бьеркрейм I,
Арсет PH.
Врожденный вывих бедра в Норвегии. Поздний диагноз: CDH в 1970–1974 годах. Acta Paediatr Scand .
1978; 67: 329–32.
5. Haasbeek JF,
Райт Дж. Г.,
Hedden DM.
Есть ли разница между эпидемиологическими характеристиками раннего и позднего диагноза вывиха бедра? Банка J Surg .
1995; 38: 437–8.
6. Винн – Дэвис Р.
Дисплазия вертлужной впадины и семейная слабость суставов: два этиологических фактора врожденного вывиха бедра.Обзор 589 пациентов и их семей. J Bone Joint Surg Br .
1970; 52: 704–16.
7. Wilkinson JA.
Послеродовое обследование при врожденном смещении бедра. J Bone Joint Surg Br .
1972; 54: 40–9.
8. Данн П.М.
Перинатальные наблюдения за этиологией врожденного вывиха бедра. Clin Orthop Relat Res .
1976; 119: 11–22.
9. Солтер РБ.
Этиология, патогенез и возможная профилактика врожденного вывиха бедра. Кан Мед Ассо Дж. .
1968; 98: 933–45.
10. Плинтус AP,
Scadden WJ.
Африканское неонатальное бедро и его иммунитет от врожденного вывиха. J Bone Joint Surg Br .
1979; 61 – B: 339–41.
11. Coleman SS.
Врожденная дисплазия бедра у младенца навахо. Clin Orthop Relat Res .
1968; 56: 179–93.
12. Комитет по повышению качества, Подкомитет по дисплазии тазобедренного сустава.Американская академия педиатрии. Руководство по клинической практике: раннее выявление дисплазии тазобедренного сустава. Педиатрия .
2000; 105 (4 пт 1): 896–905.
13. Ортолани М.
Врожденная дисплазия тазобедренного сустава в свете ранней и очень ранней диагностики. Clin Orthop Relat Res .
1976; 119: 6–10.
14. Перри Дж.
Патологическая походка. Instr Course Lect .
1990; 39: 325–31.
15. Граф Р.
Новые возможности диагностики врожденного вывиха тазобедренного сустава с помощью УЗИ. J Педиатр Ортоп .
1983; 3: 354–9.
16. Harcke HT,
Гриссон Л.Е.
Выполнение динамической сонографии тазобедренного сустава младенца. AJR Am J Roentgenol .
1990; 155: 837–44.
17. Хардинг М.Г.,
Харке HT,
Боуэн-младший,
Гилле Дж. Т.,
Глаттинг Дж.
Лечение вывиха бедра с помощью шлейки Павлика и ультразвукового мониторинга. J Педиатр Ортоп .
1997; 17: 189–98.
18. Годвард S,
Дезате К.Операция по поводу врожденного вывиха бедра в Великобритании как мера оценки результатов. Рабочая группа MRC по вопросам врожденного вывиха бедра. Совет по медицинским исследованиям [Опубликованное исправление есть в Lancet 1998; 351: 1664]. Ланцет .
1998; 351: 1149–52.
19. Целевая группа по профилактическим услугам США. Скрининг дисплазии тазобедренного сустава: изложение рекомендаций. Педиатрия .
2006; 117: 898–902.
20. Suzuki S,
Кашиваги N,
Касахара Y,
Сето Y,
Футами Т.Аваскулярный некроз и шлейка Павлика. Частота аваскулярного некроза при трех типах врожденного вывиха бедра, классифицированных с помощью ультразвукового исследования. J Bone Joint Surg Br .
1996; 78: 631–5.
21. Мубарак С,
Гарфин С,
Вэнс Р,
Маккиннон Б,
Сазерленд Д.
Подводные камни использования шлейки Павлик для лечения врожденной дисплазии, подвывиха и вывиха бедра. J Bone Joint Surg Am .
1981; 63: 1239–48.
22. Гриль F,
Бенсахель Х,
Канадель Дж.,
Дунгл П,
Матасович Т,
Визкелеты Т.
Ремни Павлика в лечении врожденного вывиха бедра: отчет о многоцентровом исследовании Европейского общества педиатров-ортопедов. J Педиатр Ортоп .
1988; 8: 1–8.
23. Кэшман JP,
Раунд J,
Тейлор Г,
Кларк Н.М.
Естественное течение дисплазии тазобедренного сустава после раннего лечения с использованием шлейки Павлик.Перспективное продолжительное наблюдение. J Bone Joint Surg Br .
2002; 84: 418–25.
24. Смит Б.Г.,
Миллис МБ,
Привет, Лос-Анджелес,
Харамилло Д,
Kasser JR.
Постредукционная компьютерная томография при вывихе бедра в процессе развития: часть II: прогностическая ценность для исхода. J Педиатр Ортоп .
1997; 17: 631–6.
25. McNally EG,
Таскер А,
Бенсон МК.
МРТ после операции по поводу дисплазии тазобедренного сустава. J Bone Joint Surg Br .
1997: 79: 724–6.
26. Витале М.Г.,
Skaggs DL.
Дисплазия развития тазобедренного сустава от шести месяцев до четырех лет. J Am Acad Orthop Surg .
2001; 9: 401–11.
27. Вайнштейн С.Л.,
Мубарак С.Дж.,
Венгер ДР.
Дисплазия и вывих тазобедренного сустава в процессе развития: часть II. Instr Course Lect .
2004; 53: 531–42.
28. Пауэлл Э. Н.,
Герратана Ф.Дж.,
Гейдж-младший.Открытая репозиция при врожденном вывихе бедра: риск аваскулярного некроза с тремя различными подходами. J Педиатр Ортоп .
1986; 6: 127–32.
29. Lalonde FD,
Фрик С.Л.,
Венгер ДР.
Хирургическая коррекция остаточной дисплазии тазобедренного сустава в двух детских возрастных группах. J Bone Joint Surg Am .
2002; 84 – А: 1148–56.
30. Hartofilakidis G,
Карачалиос Т,
Stamos KG.
Эпидемиология, демография, естественное течение врожденного порока бедра у взрослых. Ортопедия .
2000; 23: 823–7.
31. Клисич П,
Янкович Л,
Басара В.
Отдаленные результаты комбинированного оперативного вправления бедра у детей старшего возраста. J Педиатр Ортоп .
1988; 8: 532–4.
32. Migaud H,
Шантелот C,
Жиро Ф,
Фонтейн С,
Дукенной А.
Долговременная выживаемость после артропластики тазобедренной полки и остеотомии Киари у взрослых. Clin Orthop Relat Res .
2004; 418: 81–6.
33. Chougle A,
Хаммади М.В.,
Hodgkinson JP.
Долгосрочная выживаемость вертлужного компонента после тотального эндопротезирования тазобедренного сустава цементом у пациентов с дисплазией тазобедренного сустава. J Bone Joint Surg Am .
2006; 88: 71–9.
34. Fujioka F,
Тераяма К.,
Сугимото Н,
Таникава Х.
Отдаленные результаты врожденного вывиха бедра после лечения шлейкой Павлик. J Педиатр Ортоп .
1995; 15: 747–52.
35. Туччи Дж.Дж.,
Кумар SJ,
Гилле Дж. Т.,
Rubbo ER.
Поздняя дисплазия вертлужной впадины после раннего успешного лечения врожденного вывиха бедра с помощью ремня Павлика. J Педиатр Ортоп .
1991; 11: 502–5.
36. Линдстрем Дж. Р.,
Понсети IV,
Венгер ДР.
Развитие вертлужной впадины после вправления врожденного вывиха бедра. J Bone Joint Surg Am .
1979; 61: 112–8.
37. Вайнштейн С.Л.Естественная история врожденного вывиха бедра (ВДГ) и дисплазии бедра. Clin Orthop Relat Res .
1987; 225: 62–76.
38. Альбинана Дж.,
Долан Л.А.,
Спратт К.Ф.,
Моркуенде Дж,
Мейер, доктор медицины,
Вайнштейн SL.
Дисплазия вертлужной впадины после лечения дисплазии тазобедренного сустава. Последствия для вторичных процедур. J Bone Joint Surg Br .
2004. 86: 876–86.
Стоит ли беспокоиться о дисплазии тазобедренного сустава у моего новорожденного?
Это часть нашей серии статей о здоровье детей.Прочтите другие статьи из нашей серии здесь.
Дисплазия развития тазобедренного сустава, иногда называемая врожденной дисплазией или вывихом тазобедренного сустава, является хроническим заболеванием, присутствующим с раннего детства, которое может привести к необратимой инвалидности, если не выявить и не лечить на ранней стадии.
Дисплазия тазобедренного сустава поражает до 10 человек из 1000 и характеризуется недоразвитием тазобедренных костей (дисплазией). Это может быть связано с дряблостью (расшатыванием) или даже вывихом тазобедренных суставов.Это может повлиять на одно или оба бедра.
Бедра шаровые шарнирные. Они развиваются, когда ребенок еще находится в матке, а также в раннем детстве. У новорожденного большая часть тазобедренного сустава состоит из хряща, который мягкий и может способствовать ослаблению сустава. В течение первого года жизни ребенка хрящ заменяется костью.
При нормальном развитии тазобедренного сустава шариковый компонент растет быстрее, чем суставная впадина. Развитие шарнира зависит от того, какой шаровой компонент остается в гнезде.На развитие сустава могут влиять различные факторы, а также связки, которые поддерживают сустав и удерживают вместе два костных компонента.
При дисплазии тазобедренного сустава компонент лунки (вертлужная впадина) недоразвит, поэтому шаровой компонент плохо фиксируется в лунке. Это означает, что бедро более подвержено вывихам, когда мяч выскальзывает из гнезда. Это может вызвать серьезные проблемы с кровоснабжением бедра, а также повлиять на ходьбу.
Причины
Все, что уменьшает или предотвращает подвижность тазобедренного сустава, увеличивает риск дисплазии тазобедренного сустава.Крупные дети, уменьшение количества околоплодных вод или первая беременность (с менее «эластичной» маткой) уменьшают пространство, которое ребенок должен перемещать, когда он еще находится в матке.
Ягодичное предлежание (нижняя часть вместо головы впереди) при родах и плотное пеленание в раннем детстве также увеличивают риск дисплазии тазобедренного сустава.
Дети, ближайшие родственники которых страдают дисплазией тазобедренного сустава, более подвержены этому заболеванию. Женщины подвержены заболеванию в четыре раза чаще, чем мужчины. Вероятно, это связано с гормонами, которые вырабатывает мать, которые вызывают большее расслабление связок во время родов.Девочки могут быть более чувствительны к этим гормонам, чем мальчики.
Диагностика
Обычно симптомы дисплазии тазобедренного сустава при рождении отсутствуют, так как младенцы не могут ходить и ползать. Из-за риска потери трудоспособности, если ее не выявить, все дети проходят скрининг, обычно медицинский осмотр, проводимый обученной акушеркой или врачом при рождении, а затем обычный шестинедельный осмотр.
Текущие экзамены проводятся в течение первых 12 месяцев. Во время этих обследований врачи определяют слабость тазобедренных суставов.Это может ощущаться как слабость сустава или как бедра, которые не остаются в суставе (вывихиваются) при движении.
Иллюстрация вывиха бедра.
с www.shutterstock.com
Другие признаки могут включать асимметрию ягодичных складок или длину ног (из-за того, что одно бедро не полностью расположено в суставе). Не все случаи вялости означают, что у ребенка дисплазия, и не все случаи дисплазии будут обнаружены при этом клиническом обследовании, поскольку состояние развивается со временем.
Людям с факторами риска, такими как рождение тазового предлежания, часто проводят усиленный скрининг, например ультразвуковое исследование.
Рентген можно использовать у детей старшего возраста или взрослых, чтобы продемонстрировать недоразвитую лунку бедра. Рентген менее полезен для младенцев младшего возраста, поскольку бедра все еще содержат большую часть хряща, что не так хорошо видно на рентгеновских снимках.
Если дисплазия не обнаружена при обследовании младенцев, у детей старшего возраста или взрослых могут возникнуть затруднения при ходьбе, хромота, артрит или боль.
Лечение
У большинства детей со слегка расслабленными бедрами при рождении обычно проходит через шесть недель без какого-либо лечения. Тем, у кого слабые бедра, которые не рассасываются, следует начинать лечение через шесть-восемь недель. Если у ребенка вывих бедра, лечение следует начинать немедленно.
Ремни обычно используются для лечения дисплазии у младенцев. Это удерживает бедра согнутыми вперед и вытянутыми, чтобы максимизировать контакт между мячом и впадиной.
Ремень, который носят младенцы для коррекции дисплазии.с www.shutterstock.com
Ремень можно снимать для стирки, в противном случае его можно носить непрерывно от трех до семи месяцев. Раньше в качестве лечения использовалось ношение двух или трех подгузников вместо одного. Это не доказало свою эффективность и может отсрочить лечение с использованием соответствующей привязи.
Основным (но редким) побочным эффектом ношения обвязки является аваскулярный некроз (отмирание костной ткани). Считается, что это вызвано сильным прижатием шаровой части бедра к гнезду.В результате происходит раздавливание кровеносных сосудов, снабжающих кость, что может снизить там кровоснабжение. Это может привести к артриту и повреждению кости. Более вероятно, что лечение начнется поздно.
Иногда требуется хирургическое вмешательство, хотя в большинстве случаев (до 95%) разрешается раннее наложение ремня безопасности. Хирургическое вмешательство используется только в том случае, если лечение ремнями не принесло успеха, или если пациент обратился позже младенческого возраста. Хирургия дисплазии тазобедренного сустава имеет более высокий риск аваскулярного некроза, чем хирургия ремней безопасности.
Долгосрочные эффекты
Дисплазия развития тазобедренного сустава может вызвать серьезные долгосрочные проблемы , если ее не выявить и не лечить на ранней стадии. К ним относятся ранний (до 30 лет) артрит, боли в спине, необходимость в нескольких операциях и более короткая нога с одной стороны.
При раннем лечении частота последующих проблем с тазобедренным суставом, требующих дальнейшего лечения, очень низка (около 4%).
Чтобы свести к минимуму риск потери трудоспособности в будущем, родители, чей новорожденный имеет некоторые из факторов риска, должны обсудить это со своим врачом, чтобы обеспечить адекватное обследование и скрининг.
Дополнительная литература:
Вырастают ли дети из детской астмы?
Снимок состояния здоровья детей в Австралии
Кошмары и ночные кошмары у детей: когда они перестают быть нормальными?
Ночное недержание мочи у детей старшего возраста и молодых людей является обычным явлением и поддается лечению
Мигрень в детском и подростковом возрасте: больше, чем головная боль
Синдром «пощечины щеки»: обычная сыпь у детей, более зловещая у беременных
Подростковую боль часто называют «болью роста», но она может повлиять на их жизнь
Дисплазия развития тазобедренного сустава (DDH)
Дисплазия развития тазобедренного сустава (DDH), ранее называвшаяся врожденным вывихом бедра (CDH), означает, что тазобедренный сустав новорожденного ребенка смещен или склонен к вывихам.Около 95 процентов детей, рожденных с ВДГ, успешно поддаются лечению.
Заболевает примерно одна из 600 девочек по сравнению с одним из 3000 мальчиков. Левое бедро поражается в три раза чаще, чем правое. Вывих обоих бедер не редкость. DDH также чаще встречается у детей, рожденных с определенными заболеваниями, включая церебральный паралич и расщелину позвоночника. В одной трети случаев DDH имеет семейный анамнез.
Строение тазобедренного сустава
Бедро представляет собой шаровидное соединение.Бедренная кость (бедренная кость) заканчивается округлым выступом или шариком, который входит в полую впадину (вертлужную впадину) тазового пояса. Мяч прочно закреплен в лунке с помощью прочной соединительной ткани, называемой связками.
У ребенка с DDH гнездо слишком мелкое, что мешает стабильной посадке. Ослабленные связки также могут позволить бедренной кости выскользнуть из сустава.
Симптомы DDH
Признаки и симптомы включают:
- снижение подвижности суставов
- при мягком вращении ноги слышен низкий лязгающий звук, который представляет собой звук контакта бедренной кости с гнездом
- растяжение кожи между анус и гениталии (промежность) необычно широки.
Симптомы одностороннего (одностороннего) вывиха:
- Кожные складки на ягодицах не совпадают.
- Один коленный сустав выглядит выше другого.
Причины DDH
Есть много причин DDH, как генетических, так и связанных с окружающей средой, в том числе:
- семейный анамнез — около трети детей с DDH имеют кровного родственника, который также имел это заболевание
- врожденные нарушения — DDH чаще встречается у детей с такими заболеваниями, как церебральный паралич и расщелина позвоночника
- тазовое предлежание — рождение ногами может вызвать значительную нагрузку на тазобедренные суставы ребенка
- многоплодные дети — скопление внутри матки может привести к вывиху бедро
- впервые роженица — неопытная матка и влагалище могут вызвать трудные или продолжительные роды
Регулярные проверки на DDH
При рождении младенцев регулярно проверяют, чтобы убедиться, что их тазобедренные суставы правильно расположены.Ребенка кладут на спину, и врач поворачивает каждую ногу в бедре, чтобы обеспечить полную подвижность суставов. Вывихнувшее бедро не может полностью двигаться и имеет тенденцию издавать щелкающий или лязгающий звук, когда шарик бедренной кости входит и выходит из гнезда.
Ультразвук обычно проводится для подтверждения диагноза и определения степени вывиха. Также могут использоваться рентгеновские снимки, компьютерная томография и магнитно-резонансная томография (МРТ).
Лечение новорожденных
Ребенка, рожденного с вывихом бедра, можно успешно лечить с помощью шлейки Павлика.Это устройство удерживает сустав на месте, пока скелет ребенка растет и созревает. Последующие рентгеновские снимки позволят отслеживать прогресс тазобедренного сустава. Шлейка Павлик эффективна более чем в 85% случаев. Большинству детей шлейка потребуется от шести до 12 недель, и, похоже, они не будут обеспокоены ее использованием.
Безопасное заворачивание ребенка
У некоторых детей связки вокруг тазобедренного сустава ослаблены, что в большинстве случаев исправляется в течение первых нескольких месяцев жизни. Исследования показали, что плотное обертывание с прямыми ногами может привести к дисплазии бедра и вывиху.
Заворачивая ребенка, всегда оставляйте достаточно места в пеленке, чтобы ножки могли свободно двигаться. Ноги вашего ребенка должны иметь возможность сгибаться в бедрах с разведенными коленями,
Дети постарше с DDH
Если у ребенка диагностирован вывих бедра в возрасте шести месяцев или старше, то перед бедром потребуется обезболивающее. перемещается в надлежащее положение. Также может потребоваться операция. Повязка на бедро, наложенная после операции, помогает удерживать тазобедренный сустав на месте, а последующие рентгеновские снимки будут отслеживать его прогресс.
Поздний диагноз DDH
Иногда ребенку ставят диагноз DDH только в возрасте двух или трех лет. Симптомы могут включать отчетливую походку вразвалку, одно бедро ниже другого, хромоту и ходьбу на цыпочках.
Осложнения нелеченого DDH у детей старшего возраста могут включать проблемы со стабильностью коленных суставов и повреждение нервов, кровоснабжающих бедренную кость (бедренную кость — между бедром и коленом).
Долгосрочная перспектива после DDH
Большинство детей, рожденных с успешно вылеченным DDH, не имеют проблем с бедрами в более позднем возрасте.Однако у некоторых в более позднем возрасте может развиться артрит пораженного сустава.
Куда обратиться за помощью
- Ваш врач
- Педиатр
- Медсестра по охране здоровья матери и ребенка
Что следует помнить
- Дисплазия развития тазобедренного сустава, или DDH, означает, что тазобедренный сустав новорожденного вывихнут или склонны к вывихам.
- DDH поражает одну из каждых 600 девочек и одного из каждых 3000 мальчиков.
- Лечение включает специальные ремни безопасности или операции и гипсовые повязки, в зависимости от возраста ребенка на момент постановки диагноза.
Дисплазия развития тазобедренного сустава
Обзор темы
Что такое дисплазия развития тазобедренного сустава (DDH)?
Дисплазия развития тазобедренного сустава (DDH) — это проблема с тазобедренным суставом, с которой рождается ребенок или которая возникает на первом году жизни. В этом состоянии верхняя часть бедренной кости не входит надежно в тазобедренный сустав. Эта проблема может затронуть один или оба тазобедренных сустава.
В нормальном бедре бедренная кость плотно входит в чашеобразную впадину в тазу и удерживается на месте мышцами, сухожилиями и связками.Но при DDH тазобедренный сустав может быть слишком неглубоким или ткани вокруг сустава могут быть слишком рыхлыми.
- В легких случаях связки и другие мягкие ткани не тугие, поэтому бедренная кость (бедро) перемещается в тазобедренном суставе больше, чем обычно.
- В более тяжелых случаях тазобедренная впадина больше похожа на блюдце, чем на глубокую чашку, которой она должна быть. В результате:
- Шарик в верхней части бедренной кости (головка бедра) может частично выскользнуть из тазобедренного сустава. Это называется подвывихом.
- Головка бедренной кости может полностью выскользнуть из тазобедренного сустава. Это называется вывихом.
Важно как можно раньше лечить DDH. Чем дольше это продолжается, тем больше вероятность возникновения долгосрочных проблем с тазобедренным суставом.
Что вызывает DDH?
Точная причина DDH неизвестна. Но некоторые вещи могут повысить шансы вашего ребенка на это, в том числе:
- Наличие в семейном анамнезе DDH.
- Быть первенцем.
- Женщина.
- Рождение ягодицами впереди (тазовое предлежание).
- Пеленать ноги плотно.
Каковы симптомы?
DDH не вызывает болезненных ощущений, и у вашего ребенка может не быть явных признаков дефекта бедра. Но у некоторых детей с этой проблемой может быть:
- Одна нога кажется короче другой.
- Лишние складки кожи на внутренней стороне бедер.
- Тазобедренный сустав, который двигается иначе, чем другой.
Ребенок, который ходит, может:
- Ходить на носках одной ступни с оторванной пяткой от пола.
- Хромая ходьба (или переваливайтесь, если поражены оба бедра).
Как диагностируется DDH?
Обычно диагностируется во время медицинского осмотра новорожденного. Врач пошевелит ножками ребенка, осмотрит и выслушает признаки проблемы.
Если ваш ребенок старше, ваш врач может диагностировать DDH во время медицинского осмотра во время проверки здоровья ребенка.Но у ребенка в возрасте от 1 до 3 месяцев может быть сложно поставить диагноз. Это потому, что единственным внешним признаком может быть тазобедренный сустав, который менее подвижен или гибок, чем обычно.
Если врач подозревает наличие ВДГ, но результаты медицинского осмотра неясны, вашему ребенку может потребоваться визуализация тазобедренного сустава, например УЗИ или рентген.
Как лечится?
Тазобедренная впадина вашего ребенка не будет формироваться и расти должным образом, если мяч в верхней части бедренной кости не входит в сустав плотно.Таким образом, лечение направлено на то, чтобы вернуть бедренную кость в нормальное положение и удерживать ее на месте во время роста сустава.
Вашему ребенку могут понадобиться:
- Шлейка Павлик. Это устройство, вероятно, будет в первую очередь испытано, если вашему ребенку меньше 6 месяцев. Он удерживает ножки вашего ребенка в раздвинутом положении с согнутыми бедрами. Ремень в большинстве случаев может привести бедра в норму.
- Твердая повязка, известная как гипсовая повязка. Это используется для младенцев постарше. Гипс удерживает бедра в правильном положении.У него может быть перекладина между ног, чтобы сделать его сильнее.
Другие формы лечения, которые могут потребоваться, включают:
- Скобы или шины. Их можно использовать вместо шлейки Павлика или гипсовой повязки. Или их можно использовать после операции.
- Хирургия. В некоторых случаях это может потребоваться для исправления деформации бедренной кости или тазобедренного сустава. Ребенку, перенесшему операцию, вероятно, потребуется наложить повязку с шипом, чтобы позиционировать тазобедренный сустав, пока он не заживет.
- Физиотерапия.Ребенку, которому была наложена гипсовая повязка, возможно, потребуется выполнять упражнения для восстановления движений и наращивания мышечной силы в ногах.
Если лечение будет успешным, у вашего ребенка, вероятно, больше не будет проблем с тазобедренным суставом. Но регулярно проверяйте бедра вашего ребенка, чтобы убедиться, что они продолжают нормально расти и развиваться.
Дисплазия тазобедренного сустава у детей: причины, симптомы и лечение
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD Адриан Бейлис, PhD, CCC-SLP, Adrienne M.Flood, CPNP-AC Advanced Healthcare Provider Council, Aila Co, MDAlaina White, AT, ATCAlana Milton, MDAlecia Jayne, AuDAlessandra Gasior, DOAlexandra Funk, PharmD, DABATA, Александра Санкович, MDAlexis Klenke, RD, LDAAlice Bass, ATC Страус, MS, AT, ATCAmanda E. Graf, MDAmanda Smith, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, MDAmy E. DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Leber, PhDAmy LeRoy, CCLSAmy Moffett, CPNP-PCAmy Randall-McSorley, MMC, EdD CandidateAnastasia Fischer, MD, FACSMAndala PCAndrea Brun, CPNaPBoerger, MEd, CCC-SLPЭндрю АксельсонЭндрю Крогер, MD, MPHA Эндрю Швадерер, Анджела Абенайм, Анджела Биллингсли, LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS MDAri Rabkin, PhDAriana Hoet, PhDArleen Karczewski, Ashleigh Kussman, MDAshley Eckstein, Ashley Kroon Van Diest, Ashley M. Davidson, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley General, FNPAshley Parikh, SAshley-Parkshley Common, FNPAshley-PCAshley-Parkshley-PCAshley-PCAshley-PCAshley-PCAshley-Parkshley Туйску, CTRS Асунсьон Мехиас, доктор медицины, PhDAurelia Wood, доктор медицины Бекки Корбитт, Р. Н. Белинда Миллс, доктор медицины Бенджамин Филдс, доктор медицинских наук, Бенджамин Копп, доктор медицины Бернадетт Берк, AT, ATC, МСБет Мартин, Р. MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBrandi Cogdill, RN, BSN, CFRN, EMT-PBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS ATR-PCагри Торунер, MDCaitlin TullyCaleb MosleyCallista DammannCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H.Backes, MDCarlo Di Lorenzo, MDCarol Baumhardt, L.MTCasey Cottrill, MD, BSNbassine, Rather-Nrimble Nrimble, MDC Литценбург, доктор философии Харае Киз, MSW, LISW-SC, Чарльз Элмараги, доктор медицинских наук, Челси Достер, Б.С.Шерил Буп, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTC, DPT , OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCourtney Bishop. PA-CC Кортни Холл, CPNP-PCCourtney Porter, RN, MSCurt Daniels, MD Синтия Холланд-Холл, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Снайдер, MD Дэниел Кури, MD Дэниел ДаДжуста, MD Дэниел Херц, Дэниэл Пеллифер, MDDaniel , PT, MHAD Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NP Дебора Хилл, LSW, Дебора Зеркле, LMTУильямс, доктор медицины, магистр здравоохранения, FAAP, дипломированный специалистDonna TeachDoug Wolf, Дуглас Маклафлин, MDDrew Duerson, MD Эдвард Оберл, MD, RhMSUS, Эдвард Шеперд, MDEileen Chaves, PhDElise Berlan, MDElise Dawkins, Elizabeth A. Cannon, LPCC, Элизабет, Элизабет, LPCC, Элизабет, Элизабет, Элизабет MT-BCE: Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHeather Battles, MDHeather Clark, Heather Yardley, PhD, Генри Спиллер, Херман Хандли, MS, AT, ATC, CSCSHiren Patel, MDHoma Khama Amini, DDS, Wicks, MPH MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Poppuda AbelJanelle Huefner, MA, CCC-SLP, Дженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC / SLP, Джефф Сидс, CSCS, Джеффри Аулетта, MD Джеффри Беннетт, MD, PhD, Джеффри Аулетта, MD, Джеффри Беннетт, MD, PhD, Джеффри, Джен, Джен, Джен, Джен, Джен, Джон, Джен, Джен, Джон, Джен, Джон, Дженни Дженнифер Борда, PT, DPTJennifer HofherrJennifer LockerJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPTJerry R.Mendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Баллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, O’Shea, OTJo, MOT, MOT -SJohn Ackerman, PhD John Caballero, PT, DPT, CSCSJohn Kovalchin, MD Джонатан Д. Теккерей, MD Джонатан Финлей, MB, ChB, FRCPJonathan M. Grischkan, MD Джонатан Наполитано, MD Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhD, Julie Samora, MD Джастин Индик, MD, PhD, Кэди Лейси, Кейли Хейг, MA, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, Allen .Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J. , MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly HustonKelly J. Kelleher, MDKelly McNally N.IS, PhD Таннер, доктор философии, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, SCSKimberly, PT, DPT, SCSKimberly Jatana, MD, FAAP Криста Победитель, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MD Кристен Мартин, OTR / LKristi Roberts, MS MPHКристина Бут, MSN, CFNPKristina Reber, MD Кайл Дэвис, Lance Governale, BSLara McKenzie, MDLara McKenzie, MDLara McKenzie, MD RN: Лаура Даттнер, Лорел Бивер, LPC, Лорен Дуринка, AuDLa Урен Гарбач, доктор философии Лорен Джастис, OTR / L, MOT Лаурен Мадхун, магистр наук, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BCLindsay Pietrus, Lindsay Pietrus ГолденЛиза М.Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S, Люк Типпл, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, Линн Рюсс, MDMagC Камбодж, доктор медицины Марк Левитт, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицины Марси Джонсон, LISW-SMarco Corridore, доктор медицины Маргарет Басси, OTR / LMaria Haghnazari, Мария Вег, MSN, RN, CPN, Марисса Кондон, BSN, Э. MS RT R (MR), физик ABMPМарни Вагнер, MDMary Ann Abrams, MD, MPH Мэри Фристад, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDМеган Доминик, OTR / LMeganets, OTR / LMeganets .Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa McMillen, CTRS Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael Flores, PTMichael T. Brady TM, MDMichael Flores, PhDMichael T. Brady TM, MDMindner TM PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDNancy AuerNancy Cunningham, PsyDNaomi Kertesz, MD Натали Пауэлл, LPCC-S, LICDC-CS Натали Роуз, BSN, RN, Национальная больница для детей Бенау, детская больница PhD, Национальная детская больница Доктор медицины, магистр медицины Нехал Парих, DO, MS Николь Майер, OTR / L, MOTNicole Caldwell, MD Николь Демпстер, PhDNicole Greenwood, MDNicole Parente, LSW, Николь Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOliver Adunlivia, MD FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly, CTRSParker Huston, PhDPatrick C.Уолц, доктор медицины Патрик Куин, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPreeti Jaggi, MDRachael Morocco-Zanotti, DORachel D’Amico, MDRachel Schrader, MDRachel D’Amico, MDRachel Schrader, CPNP-PCRachel Tyson, LSWRajan Thakkara Льюис, AuD, CCC-AR, Эгги Эш-младший, Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Кроуз, CTRS Рохан Генри, MD, MS , ATCСаманта Боддапати, доктор философии Саманта Мэлоун, Сэмми Лебедь, Сандра К.Ким, врач Сара Бентли, MT-BC Сара Брейдиган, MS, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара А. Денни, MD Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицины Сара Майерс Сара О’Брайен, доктор медицинских наук Сара Саксбе Сара Шмидт, LISW-SS Сара Скотт Сара Трейси Сара Верли, доктор медицинских наук, доктор медицинских наук, доктор медицинских наук, Скотт Скотт, доктор медицинских наук Сатья Гедела (Великобритания) , MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS, Shannon Reinhart, LISW-SShari UncapherShann Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWShawNaye Scott-MillerSheila LeeNSimonites, MSR AC / PC, CPONStefanie Bester, MDStefanie Hirota, OTR / LStephanie Burkhardt, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDSteve Allen, MDSteven C.Матсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицины Табата Баллард, Таббета Греко, Табита Джонс-Макнайт, Доктор Тахагод Мохамед, доктор медицинских наук , ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA Тим Робинсон, Тимоти Крайп, доктор медицины, доктор медицинских наук, Трейси Л. Сиск, доктор медицинских наук, BSN, MHATracie Rohal RD, LD, CDETracy Mehan, MATravis Gallagher, ATTrevor Miller, Тианна Снидерсата, FA Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, США, LPCC-SW, Уитни Маккормик, CTRSУитни Рэглин Биньял, доктор медицины Уильям Коттон, доктор медицинских наук Уильям Дж. Барсон, доктор медицинских наук Уильям Рэй, доктор медицинских наук, Уильям
.

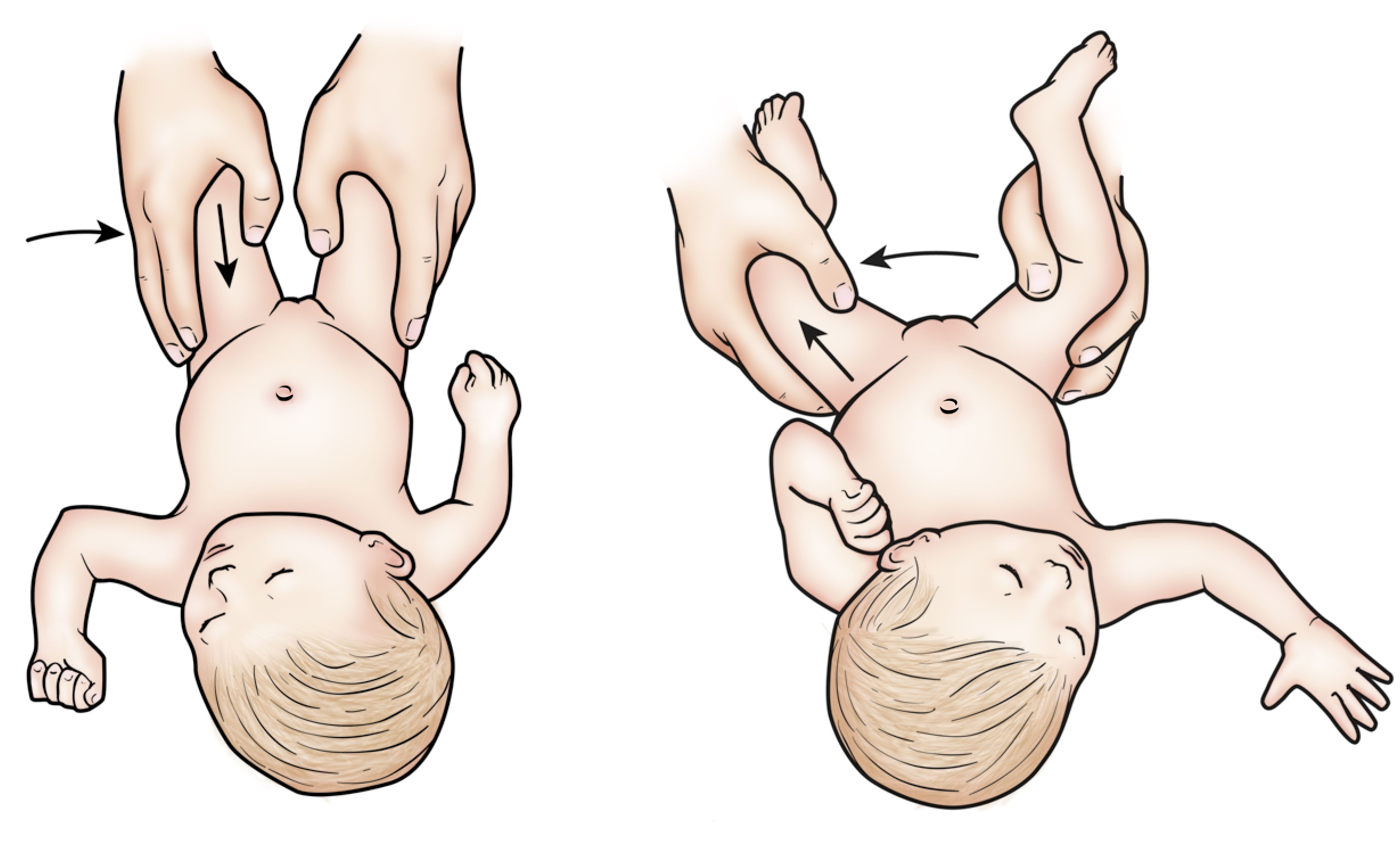 В более старшем
В более старшем


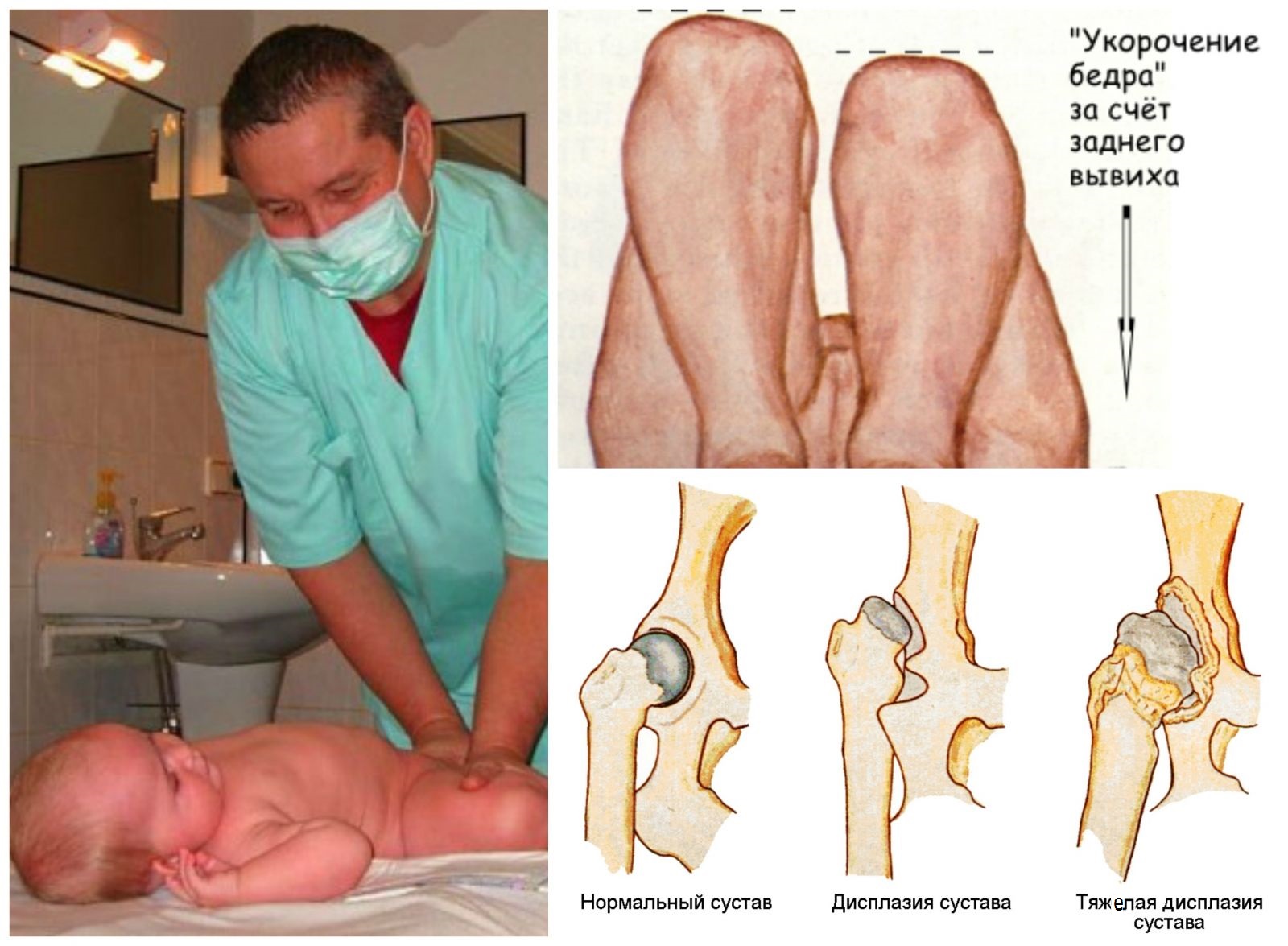 Однако выполнять ее можно
Однако выполнять ее можно


 Помимо этого
Помимо этого
 Первый шаг к этому — ранний профилактический осмотр у
Первый шаг к этому — ранний профилактический осмотр у
 Однако следует знать, что даже положительные результаты теста на симптом Маркса-Ортолани могут быть выявлены и у полностью здоровых малышей до двух недель от рождения.
Однако следует знать, что даже положительные результаты теста на симптом Маркса-Ортолани могут быть выявлены и у полностью здоровых малышей до двух недель от рождения.