ᐈ Болит грудь при ГВ (кормлении грудью) • Уплотнение у кормящей матери
«Посоветуйте маммолога!»
Если вы кормящая мама, то вряд ли у вас есть много времени. Ребенок «висит» на груди, вы устаете как никогда в жизни, нормально поспать удается не часто. Что и говорить о «походах» по врачам.
Куда проще зайти в интернет, набрать в поисковике симптом, спросить совета на форуме мамочек.
Однако, кто гарантирует, что совет будет правильным, а состояние не усугубится? Маммологи нашего центра понимают ваши опасения и готовы решить все вопросы, возникающие с грудью у кормящих мам.
Вы кормите грудью. Что идет не так?
Мало молока
| Вы думаете, что у вас мало молока. |
| Нарушение ритма кормлений, неправильное прикладывание, переутомление. |
| Ребенок беспокоен, плохо набирает или теряет вес. |
| Чаще прикладывать к груди, обратиться за консультацией к маммологу и консультанту по грудному вскармливанию. |
Слишком много молока
| Вы думаете, что молока слишком много. |
| Индивидуальные особенности, избыток пролактина. |
| Молока образуется слишком много. |
| Меняйте ритм кормлений, замораживайте излишки молока, обратитесь за консультацией к маммологу и эндокринологу. |
Трещина соска
| Боли во время кормления, дефект кожи, кровь. |
| Большая нагрузка, замедленный процесс восстановления. |
| На соске видны дефекты кожи, в молоке – примесь крови или гноя, повышение температуры до 37,5оС. |
Ограничить кормление этой грудью на время лечения, адекватно сцеживать при наполнении, обратиться к врачу для назначения противовоспалительных средств, антибиотиков и физиотерапии по показаниям. |
Застой молока
| Что беспокоит? | Боли и распирание в груди. |
| Возможные причины? | Выброс молока неравномерен в разных отделах железы, в млечных протоках нет мышечной стенки и движение молока наружу тоже неравномерно. Протоки могут быть сдавлены или перекручены. |
| Как проявляется? | Болезненное, плотно-эластичное уплотнение в груди, не исчезает после кормления, без повышения температуры и покраснения. |
| Что делать? | Менять положение во время кормления, сцеживание, прикладывание льда, обращаться к маммологу, делать УЗИ, посев на микрофлору (бакпосев), цитологию выделений |
Железа плотная, повышена температура, болит, отек
| Что беспокоит? | Зависит от стадии – сначала болезненный очаг уплотнения, уменьшение количества молока, повышение температуры тела до 38 градусов. Далее очаг увеличивается, появляется отек кожи, подмышечных лимфоузлов, высокая температура, примеси в молоке. Далее присоединяются покраснение, усиливается отек, слабость, сонливость, сердцебиение, количество примесей увеличивается. |
| Возможные причины | Неопорожненный застой, створаживание молока и закупорка протока пробкой, проникновение инфекции через трещины приводит к маститу. |
| Как проявляется? | Зависит от стадии — болезненная, каменистой плотности, отекшая железа, покраснение кожи, повышена температура тела, симптомы общей интоксикации, лактация резко уменьшена. |
| Что делать? | Немедленно обращаться к врачу, часто требуется госпитализация и хирургическое лечение. |
В груди появилось уплотнение, не болит
| Что беспокоит | Резко возникшее мягкое и безболезненное образование в молочной железы, лактация не нарушена, состояние не меняется. |
| Возможные причины | Лактоцеле – острое накопление молока в перерастянутом протоке. |
| Как проявляется | Образование мягко-эластичное, безболезненное, появилось остро, лактация сохранена. |
| Что делать | Обращаться к маммологу, нужно УЗИ, аспирация содержимого с цитологией. |
Уплотнение в груди, кровянистые выделения
| Что беспокоит? | Безболезненное плотное образование без четких контуров на фоне нормальной лактации. |
| Возможные причины? | Подозрение на онкологический процесс на фоне гормональных изменений во время лактации. |
| Как проявляется? | Образование плотное, безболезненное, подмышечные лимфоузлы увеличены, лактация сохранена, есть кровянистые выделения из соска. |
| Что делать? | Обращаться к маммологу, нужно УЗИ, маммография, биопсия, цитология, гистология, комплексное обследование. |
Как не тратить драгоценное время кормящей матери впустую? В СМЦ предлагают:
• Консультации компетентного специалиста-маммолога, с опытом работы более 15 лет с кормящими мамами.
• Помощь в организации грудного вскармливания –по рядовым вопросам привлекаем нашего консультанта, в сложных ситуациях – с участием нашего маммолога.
• Полное обследование за 1-2 посещения –мы выполняем УЗИ, маммографию, бакпосевы, цитологическое и гистологическое исследования.
• Лечение кормящих согласно мировым стандартам: мы делаем лечебную тонкоигольную биопсию, лечебный массаж и сцеживание при лактостазах, проводим консервативное и хирургическое лечение.
3 вопроса кормящей мамы маммологу
1. Чем питаться кормящей маме?
Лучше всего, если ваш рацион будет полноценным, сбалансированным по белкам, жирам и углеводам. Выпивать жидкости желательно не менее 2 литров в сутки. Молоко будет у вас прибывать активнее, если перед кормлением выпить чашку теплого чая с молоком.
2. Какое белье носить?
Выбирайте по объему груди и качеству. Лучше всего — на широкой поддерживающей лямке, можно спортивного кроя. Ваш бюстгальтер не должен пережимать в подмышках и быть тесным под грудью. Состав ткани – хлопок.
3. Что делать, чтобы избежать трещин и мастита?
Следите за гигиеной. Наносите на соски крем на натуральной основе с заживляющим и увлажняющим эффектом после каждого кормления, желательно без резких запахов. Кормите по требованию. Чаще меняйте позу во время кормления. Если чувствуете, что грудь распирает — сцеживайте молоко. Обратитесь к консультанту по грудному вскармливанию.
Чаще меняйте позу во время кормления. Если чувствуете, что грудь распирает — сцеживайте молоко. Обратитесь к консультанту по грудному вскармливанию.
Вы даете ребенку все внимание и заботу. А он, кроме еды, нуждается в здоровой, уверенной, спокойной маме. Не стесняйтесь обращаться за помощью, задавайте вопросы, не теряйте время.
Предрассудки, связанные с грудным вскармливанием
Вместо вступления хочется сказать, что представления современных женщин о грудном вскармливании – это и есть собрание предрассудков. Они так распространены, что во многих книгах для будущих матерей и в журналах для родителей именно действия, основанные на предрассудках, описываются, как правильные и необходимые.
«Грудное вскармливание – это что-то невероятно сложное, практически никто не способен кормить долго, у всех всегда масса проблем и одни сплошные неудобства»
Нет ничего легче, удобнее, приятнее для матери и ребенка, и, кстати, дешевле, чем правильно организованное грудное вскармливание. Но что бы это было именно так, грудному вскармливанию нужно учиться. Лучшим учителем в этом деле может быть не книга и не журнал для родителей, а женщина, кормившая своего ребенка грудью, долго, больше года, и получавшая от этого положительные эмоции. Есть женщины, кормившие долго и воспринимавшие это как наказание. Например, одна мама кормила ребенка 1,5 года и все эти 1,5 года сцеживалась после каждого кормления, а когда она решила, что с нее довольно и решила отлучить ребенка, из-за неправильных действий у нее случился мастит. Теперь она всем рассказывает, что грудное вскармливание – это ад. Она ни одного дня не кормила своего ребенка правильно.
Но что бы это было именно так, грудному вскармливанию нужно учиться. Лучшим учителем в этом деле может быть не книга и не журнал для родителей, а женщина, кормившая своего ребенка грудью, долго, больше года, и получавшая от этого положительные эмоции. Есть женщины, кормившие долго и воспринимавшие это как наказание. Например, одна мама кормила ребенка 1,5 года и все эти 1,5 года сцеживалась после каждого кормления, а когда она решила, что с нее довольно и решила отлучить ребенка, из-за неправильных действий у нее случился мастит. Теперь она всем рассказывает, что грудное вскармливание – это ад. Она ни одного дня не кормила своего ребенка правильно.
«Грудное вскармливание портит форму груди»
Действительно, грудное вскармливание не улучшает форму груди, но грудь изменяется во время беременности. Именно тогда она увеличивается и тяжелеет, и, если этому способствует ее форма, «отвисает».
Что же происходит с грудью?
Во время лактации грудь меняется. Примерно через 1-1,5 месяца после родов, при стабильной лактации, становится мягкой, вырабатывает молоко практически только когда ребенок сосет. После окончания грудного вскармливания, через 1,5-3 или больше года после рождения малыша наступает инволюция молочной железы, лактация прекращается. Железа «засыпает» до следующего раза. В естественных условиях окончание грудного вскармливания всегда совпадает с уменьшением потребности ребенка в сосании груди. Грудь остается мягкой, неупругой. Форма груди во многом зависит от наличия в ней жировой ткани, количество которой уменьшается в процессе длительного грудного вскармливания. После окончания грудного вскармливания постепенно жировая ткань восстанавливается. Если женщина не кормит ребенка, инволюция молочной железы происходит в течение первого месяца после родов. Форма груди все равно не возвращается в состояние до беременности. И если подумать и разобраться, для чего вообще женщине грудь? Именно для грудного вскармливания.
После окончания грудного вскармливания, через 1,5-3 или больше года после рождения малыша наступает инволюция молочной железы, лактация прекращается. Железа «засыпает» до следующего раза. В естественных условиях окончание грудного вскармливания всегда совпадает с уменьшением потребности ребенка в сосании груди. Грудь остается мягкой, неупругой. Форма груди во многом зависит от наличия в ней жировой ткани, количество которой уменьшается в процессе длительного грудного вскармливания. После окончания грудного вскармливания постепенно жировая ткань восстанавливается. Если женщина не кормит ребенка, инволюция молочной железы происходит в течение первого месяца после родов. Форма груди все равно не возвращается в состояние до беременности. И если подумать и разобраться, для чего вообще женщине грудь? Именно для грудного вскармливания.
«Грудное вскармливание портит фигуру»
Многие женщины бояться поправиться во время кормления грудью. Но обычно женщина прибавляет в весе в основном во время беременности, а не тогда, когда кормит. Причем, если до беременности она старалась соответствовать неким модным стандартам, например 90-60-90, во время беременности она возвращается в свой вес, свою генетически заложенную физиологическую норму(а она может быть далека от модных стандартов) + всем известные 7-10кг на матку, плод, околоплодные воды, увеличившийся объем циркулирующей крови и еще по чуть-чуть на разные мелочи. Прибавка в весе во время беременности может быть значительной. Худеть многие женщины начинает после 6-8 месяца кормления, и постепенно, на втором, третьем году кормления она «cбрасывает» все, что накопила. Получается, что фигура от грудного вскармливания часто как раз улучшается.
Причем, если до беременности она старалась соответствовать неким модным стандартам, например 90-60-90, во время беременности она возвращается в свой вес, свою генетически заложенную физиологическую норму(а она может быть далека от модных стандартов) + всем известные 7-10кг на матку, плод, околоплодные воды, увеличившийся объем циркулирующей крови и еще по чуть-чуть на разные мелочи. Прибавка в весе во время беременности может быть значительной. Худеть многие женщины начинает после 6-8 месяца кормления, и постепенно, на втором, третьем году кормления она «cбрасывает» все, что накопила. Получается, что фигура от грудного вскармливания часто как раз улучшается.
Очень часто получается, что женщина, перестав кормить грудью через 1,5- 2 месяца после родов, начинает полнеть. Возможно, это связано с возникающим гормональным дисбалансом, т.к. ни одна женщина не рассчитана на столь быстрое прекращение лактации.
«Грудь к кормлению надо готовить». И далее следуют разнообразные рекомендации, от вшивания в бюстгальтер жестких тряпочек до советов мужу в конце беременности «рассасывать протоки» у жены
Грудь к кормлению готовить не нужно, она так устроена природой, что к моменту родов вполне готова к кормлению ребенка. Тряпочки, например, могут вызвать раздражение кожи. Всякие манипуляции с соском в конце беременности могут привезти к очень нежелательным последствиям из-за стимуляции рефлекса окситоцина: стимуляция соска – выброс окситоцина – сокращение под воздействием окситоцина мускулатуры матки – матка «в тонусе» – и, как наихудший вариант, стимуляция преждевременной родовой деятельности. И вообще, кто-нибудь видел кошку с тряпочкой в бюстгальтере, или обезьянку, делающую закаливающий массаж душем?
Тряпочки, например, могут вызвать раздражение кожи. Всякие манипуляции с соском в конце беременности могут привезти к очень нежелательным последствиям из-за стимуляции рефлекса окситоцина: стимуляция соска – выброс окситоцина – сокращение под воздействием окситоцина мускулатуры матки – матка «в тонусе» – и, как наихудший вариант, стимуляция преждевременной родовой деятельности. И вообще, кто-нибудь видел кошку с тряпочкой в бюстгальтере, или обезьянку, делающую закаливающий массаж душем?
«C плоским, а тем более втянутым соском кормление грудью невозможно»
Как это ни странно может показаться никогда не кормившим людям, но сосок для ребенка – это просто точка, из которой вытекает молоко. Если ребенок сосет в правильном положении, то сосок расположен на уровне мягкого неба и в собственно сосании не участвует. Ребенок сосет не сосок, а околососковый кружок – ареолу, массируя, сцеживая ее языком. Грудь с плоским или втянутым соском ребенку трудно удерживать во рту во время сосания и ему сложнее к ней присасываться. Маме следует проявлять терпение и настойчивость в первые дни после рождения ребенка. Любой ребенок отлично обучается сосать даже самую неудобную, с нашей точки зрения, грудь.
Маме следует проявлять терпение и настойчивость в первые дни после рождения ребенка. Любой ребенок отлично обучается сосать даже самую неудобную, с нашей точки зрения, грудь.
Сосок в процессе сосания изменяет форму, вытягивается и принимает более удобную форму для ребенка обычно за 3-4 недели. Существуют также различные приспособления, называемые «формирователи соска». Их одевают сразу после кормления, когда сосок стараниями ребенка немножко вытянут и носят до следующего прикладывания. Формирователи соска удерживают сосок в вытянутом состоянии. Но и без этих штучек вполне можно обойтись.
Маме с плоскими или втянутыми сосками очень важно сделать так, чтобы ее малыш после рождения никогда ничего не сосал, кроме маминой груди. Ребенок такой мамы, пососав бутылку или пустышку, быстро понимает, что это более удобный предмет для сосания и начинает отказываться от груди. В этой ситуации маме понадобится еще больше терпения и настойчивости.
«Нельзя держать новорождённого у груди больше 5 минут, а то будут трещины»
Ребенка нужно держать у груди столько, сколько ему необходимо. Кормление заканчивается тогда, когда ребенок сам отпускает грудь.
Кормление заканчивается тогда, когда ребенок сам отпускает грудь.
Если говорить о трещинах, то существуют только три группы причин, приводящих к их образованию
- Мама моет грудь перед каждым кормлением. Если она это делает (да еще с мылом, да еще помажет зеленкой после кормления – любимое занятие в российских роддомах, например) – она постоянно смывает защитный слой с ареолы, который вырабатывают специальные железы, расположенные вокруг соска, и сушит кожу. Эта защитная смазка существует как раз для того, чтобы предотвращать потерю влаги нежной кожей соска, она обладает бактерицидными свойствами и подавляет рост патогенных микроорганизмов и, что особенно важно для ребенка, пахнет примерно так же, как околоплодные воды. Чувствительная кожа некоторых женщин не может долго терпеть такое воздействие и начинает трескаться, даже при правильном прикладывании малыша.
-
Причины, связанные с неправильным положением и поведением ребенка у груди: ребенок неправильно приложен и сосет в неправильном положении.
 И если это действительно так, то и 5 минут через 3 часа достаточно для образования ссадин, а потом и трещин. Ребенок может правильно захватывать грудь, но в процессе сосания он может совершать различные действия, которые могут привезти к образованию трещин, если мама не знает, что эти действия нужно исправлять и не позволять ребенку так себя вести. Надо помнить, что ребенок раньше грудь не сосал, и не знает, как это делать (он знает только общий принцип сосания). К сожалению, большинство мам тоже не знают, как должен вести себя ребенок у груди, они этого никогда, или почти никогда не видели. Что же нельзя позволять делать ребенку? «Съезжать» на кончик соска. Особенно часто это происходит, если во время сосания ребенок не утыкается носиком в мамину грудь. Если мама почувствовала, что захват меняется, она должна попробовать прижать ребенка носиком к груди. Очень часто этого бывает достаточно, чтобы ребенок «наделся» правильно.
И если это действительно так, то и 5 минут через 3 часа достаточно для образования ссадин, а потом и трещин. Ребенок может правильно захватывать грудь, но в процессе сосания он может совершать различные действия, которые могут привезти к образованию трещин, если мама не знает, что эти действия нужно исправлять и не позволять ребенку так себя вести. Надо помнить, что ребенок раньше грудь не сосал, и не знает, как это делать (он знает только общий принцип сосания). К сожалению, большинство мам тоже не знают, как должен вести себя ребенок у груди, они этого никогда, или почти никогда не видели. Что же нельзя позволять делать ребенку? «Съезжать» на кончик соска. Особенно часто это происходит, если во время сосания ребенок не утыкается носиком в мамину грудь. Если мама почувствовала, что захват меняется, она должна попробовать прижать ребенка носиком к груди. Очень часто этого бывает достаточно, чтобы ребенок «наделся» правильно.
Если это не помогает, то надо забрать сосок и опять вложить его правильно. Малыш не должен ни одной минуты сосать грудь неправильно. Ему все равно, как сосать, он не знает, что он делает маме больно, не знает, что неправильное положения не позволяет ему высасывать достаточное количество молока, не знает, что при неправильном положении нет достаточной стимуляции маминой груди и не будет достаточной выработки молока. Нельзя позволять ребенку баловаться с соском. Ребенок, который научился съезжать на кончик соска, иногда начинает пропускать сосок через приоткрытые челюсти туда – сюда. Маме конечно, больно или неприятно, но в большинстве случаев мамы позволяют это проделывать «Лишь бы сосал…» они говорят… А зачем?!! Часто бывает, что дети, которые не чувствуют носиком прикосновения груди во время сосания, или не очень хорошо ее чувствуют, начинают совершать поисковые движения с соском во рту. Тут надо легонько прижать малыша к груди, чтобы он понял, что он уже на месте и искать больше ничего не нужно. Иногда, особенно, если у мамы длинные и большие соски, малыш захватывает грудь в несколько приемов, «забираясь» вверх за несколько движений.
Малыш не должен ни одной минуты сосать грудь неправильно. Ему все равно, как сосать, он не знает, что он делает маме больно, не знает, что неправильное положения не позволяет ему высасывать достаточное количество молока, не знает, что при неправильном положении нет достаточной стимуляции маминой груди и не будет достаточной выработки молока. Нельзя позволять ребенку баловаться с соском. Ребенок, который научился съезжать на кончик соска, иногда начинает пропускать сосок через приоткрытые челюсти туда – сюда. Маме конечно, больно или неприятно, но в большинстве случаев мамы позволяют это проделывать «Лишь бы сосал…» они говорят… А зачем?!! Часто бывает, что дети, которые не чувствуют носиком прикосновения груди во время сосания, или не очень хорошо ее чувствуют, начинают совершать поисковые движения с соском во рту. Тут надо легонько прижать малыша к груди, чтобы он понял, что он уже на месте и искать больше ничего не нужно. Иногда, особенно, если у мамы длинные и большие соски, малыш захватывает грудь в несколько приемов, «забираясь» вверх за несколько движений. Так бывает и в тех случаях, когда ребенок уже сосал соску и плохо открывает рот. Сосок травмируется так очень быстро. Что бы избежать этого, надо правильно вкладывать сосок в широко открытый рот, пронося собственно сосок мимо челюстей, как можно глубже. Мамы не умеют правильно забирать грудь.
Так бывает и в тех случаях, когда ребенок уже сосал соску и плохо открывает рот. Сосок травмируется так очень быстро. Что бы избежать этого, надо правильно вкладывать сосок в широко открытый рот, пронося собственно сосок мимо челюстей, как можно глубже. Мамы не умеют правильно забирать грудь.
Типичная картина для роддомов с раздельным пребыванием такая: маме принесли ребенка на 30 минут, малыш все правильно держал и хорошо сосал эти 30 минут, он бы еще пососал, но его пришли забирать и мама вытягивает (потихоньку или быстро) у него сосок изо рта. Шести таких вытаскиваний в сутки бывает достаточно для развития ссадины. Забирать сосок можно только предварительно разжав мизинцем челюсти (кончик пальца быстро ввести в уголок рта и повернуть – совсем не больно и никто не страдает).
Болезни кожи сосков. Чаще всего мамы сталкиваются с грибковым поражением кожи сосков – «молочницей». В этой ситуации чаше всего кожа выглядит «раздраженной», она может шелушиться, зудеть, могут появляться трещины, даже несмотря на правильное прикладывание, могут быть болезненные ощущения во время и после сосания, прокалывающие боли по ходу молочных протоков. Эта проблема решается обычно с применением специфического лечения и также не имеет ничего общего с темой подготовки груди к кормлению или временем нахождения ребенка у груди.
Эта проблема решается обычно с применением специфического лечения и также не имеет ничего общего с темой подготовки груди к кормлению или временем нахождения ребенка у груди.
«Пока нет молока, надо допаивать водой»
Первые сутки после родов у женщины в груди образуется жидкое молозиво, на вторые сутки оно становится густым, на 3-4 сутки может появиться переходное молоко, 7-10-18 день – молоко становиться зрелым. Молозива мало и оно гуще молока. Это является главным аргументом в большинстве российских роддомов в пользу допаивания и докармливания ребенка (а то он якобы страдает от голода и жажды).
Если бы ребенку сразу после рождения необходимы были бы большие объемы жидкости, то природа бы устроила женщину так, что она бы заливалась молозивом сразу после родов. Но ребенку совсем не нужна лишняя вода. Все что ему нужно он получает из молозива и молока! Вода, которая дается ребенку пока у мамы молозиво, буквально «смывает» молозиво из желудочно-кишечного тракта, лишая малыша необходимого для него действия молозива. Воду дают из бутылки, что приводит к «путанице сосков» у ребенка и может провоцировать отказ от груди. Вода вызывает ложное чувство насыщения и снижает потребность в сосании у ребенка. Если мы даем ребенку 100 г воды в сутки, он на 100 г меньше высасывает молока (это касается не только новорождённого). Почки новорождённого не готовы к большой нагрузке водой и начинают работать с перегрузкой. Список аргументов против можно продолжать, но и этих вполне достаточно.
Воду дают из бутылки, что приводит к «путанице сосков» у ребенка и может провоцировать отказ от груди. Вода вызывает ложное чувство насыщения и снижает потребность в сосании у ребенка. Если мы даем ребенку 100 г воды в сутки, он на 100 г меньше высасывает молока (это касается не только новорождённого). Почки новорождённого не готовы к большой нагрузке водой и начинают работать с перегрузкой. Список аргументов против можно продолжать, но и этих вполне достаточно.
«Пока нет молока, надо докармливать ребенка смесью, а то он теряет в весе, голодает»
Ребенок не рассчитан на получение чего-либо иного, кроме молозива и молока. В первые дни после рождения ему вполне хватает одного молозива. Потеря в весе ребенка первых суток жизни является физиологической нормой. Новорождённые теряют в первые два дня своей жизни до 6-8% веса при рождении. Большинство детей к 5-7 дню жизни восстанавливают свой вес или начинают прибавлять в весе. Докорм смесью в первые дни жизни ребенка – это ни что иное, как грубое вмешательство в функционирование организма малыша. Можно назвать это вмешательство метаболической катастрофой. Но в большинстве российских роддомов этому совершенно не придается значения!
Можно назвать это вмешательство метаболической катастрофой. Но в большинстве российских роддомов этому совершенно не придается значения!
Кроме того, введение докорма осуществляется через бутылку, что очень быстро приводит к «путанице сосков» и отказу ребенка от груди. Иногда бывает достаточно одного-двух кормлений из бутылки, что бы ребенок перестал брать грудь! Смесь вызывает чувство насыщения, долго задерживается в желудке, у ребенка уменьшается потребность в сосании груди, что приводит к уменьшению стимуляции груди и снижению выработки молока.
«Я кормлю ребенка по требованию! Он у меня требует через 3,5 часа!»
Кормление по требованию означает прикладывание ребенка к груди на каждое беспокойство или поисковые движения. Малыш нуждается в прикладываниях к груди вокруг каждого своего сна, он засыпает у груди и когда просыпается, ему дается грудь. Новорождённый ребенок на первой неделе своей жизни действительно может прикладываться относительно редко – 7-8 раз в сутки, но на второй неделе жизни интервалы между прикладываниями всегда сокращаются. Во время бодрствования ребенок может просить грудь до 4х раз в час, т.е. каждые 15 минут! Обычно ребенок, кормящейся по требованию прикладывается на первом месяце жизни 12 и больше раз в сутки, обычно 16-20 раз. Если ребенок первых месяцев жизни прикладывается меньше 12 раз, значит мама или не замечает его скромные просьбы, или игнорирует их (имеется в виду здоровый, физиологически зрелый ребенок).
Во время бодрствования ребенок может просить грудь до 4х раз в час, т.е. каждые 15 минут! Обычно ребенок, кормящейся по требованию прикладывается на первом месяце жизни 12 и больше раз в сутки, обычно 16-20 раз. Если ребенок первых месяцев жизни прикладывается меньше 12 раз, значит мама или не замечает его скромные просьбы, или игнорирует их (имеется в виду здоровый, физиологически зрелый ребенок).
В подавляющем большинстве случаев, в тот момент, когда ребенок начинает чаще просить грудь, мама решает, что ребенок голодает и вводит докорм. А ребенок просит грудь совсем не потому что голоден. Ему постоянно необходимо чувство подтверждения физического контакта с матерью. За время своей жизни в мамином животе он очень привык к следующему: тепло, тесно, слышу, как стучит сердце, дышат легкие, бурчит кишечник, чувствую запах и вкус околоплодных вод (заполняют нос и рот ребенка), почти все время сосу кулачок (учится сосать). Только в этих условиях малыш ощущает себя комфортно и безопасно. После родов он может попасть в подобные условия только если мама возьмет его на руки, приложит к груди и тогда ему опять станет тесно, тепло, он услышит знакомые ритмы, начнет сосать и ощутит знакомый запах и вкус (запах и вкус молока похожи на вкус и запах околоплодных вод). И новорождённый ребенок хочет попадать в такие условия как можно чаще. А современная мама ждет, не дождется, когда же увеличатся промежутки между кормлениями, когда же ребенок начнет есть через 3,5 – 4 часа, когда же он перестанет просыпаться ночью ??? Скорей бы!!! И, обычно, на робкие попытки ребенка попросить грудь отвечает пустышкой, погремушкой, дает водичку, разговаривает, развлекает. Ребенок чаще всего прикладывается к груди только тогда, когда просыпается. И он быстро соглашается с таким положением. Ребенок всегда принимает мамину позицию. Но тут маму и малыша ожидает «подводный камень» – недостаточная стимуляция груди и, как следствие, уменьшение количества молока.
После родов он может попасть в подобные условия только если мама возьмет его на руки, приложит к груди и тогда ему опять станет тесно, тепло, он услышит знакомые ритмы, начнет сосать и ощутит знакомый запах и вкус (запах и вкус молока похожи на вкус и запах околоплодных вод). И новорождённый ребенок хочет попадать в такие условия как можно чаще. А современная мама ждет, не дождется, когда же увеличатся промежутки между кормлениями, когда же ребенок начнет есть через 3,5 – 4 часа, когда же он перестанет просыпаться ночью ??? Скорей бы!!! И, обычно, на робкие попытки ребенка попросить грудь отвечает пустышкой, погремушкой, дает водичку, разговаривает, развлекает. Ребенок чаще всего прикладывается к груди только тогда, когда просыпается. И он быстро соглашается с таким положением. Ребенок всегда принимает мамину позицию. Но тут маму и малыша ожидает «подводный камень» – недостаточная стимуляция груди и, как следствие, уменьшение количества молока.
«Кормление по требованию – это кошмар! Невозможно сутками сидеть и кормить ребенка!»
Так говорят мамы, не умеющие кормить. При правильно организованном кормлении мама отдыхает! Она лежит, расслаблена, обнимает малыша, малыш посасывает. Что может быть лучше? Большинство же женщин не могут подобрать удобную позу, сидят, ребенка держат неловко, затекает спина или рука, если кормит лежа, то обычно «нависает» над ребенком на локте, затекают локоть и спина. Да еще если ребенок плохо берет грудь, маме больно… О каком удовольствии тут можно говорить? В первые месяц – полтора после родов, когда ребенок прикладывается хаотично, без выраженного режима, сосет часто и подолгу, мама может хорошо себя чувствовать, только если грудное вскармливание организовано правильно, маме удобно кормить, она умеет это делать стоя, лежа и сидя и даже двигаясь.
При правильно организованном кормлении мама отдыхает! Она лежит, расслаблена, обнимает малыша, малыш посасывает. Что может быть лучше? Большинство же женщин не могут подобрать удобную позу, сидят, ребенка держат неловко, затекает спина или рука, если кормит лежа, то обычно «нависает» над ребенком на локте, затекают локоть и спина. Да еще если ребенок плохо берет грудь, маме больно… О каком удовольствии тут можно говорить? В первые месяц – полтора после родов, когда ребенок прикладывается хаотично, без выраженного режима, сосет часто и подолгу, мама может хорошо себя чувствовать, только если грудное вскармливание организовано правильно, маме удобно кормить, она умеет это делать стоя, лежа и сидя и даже двигаясь.
«После каждого кормления надо сцеживать остатки молока, иначе молоко пропадет»
Нет, не надо сцеживаться после каждого кормления при правильно организованном грудном вскармливании. Если кормить ребенка 6 раз в сутки и не сцеживаться, действительно, молоко может пропасть очень быстро. Если сцеживаться после каждого кормления, то можно какое-то время поддержать лактацию. Сроки различны, но редко это больше полугода, случаи кормления на таком поведении больше года единичны.
Если сцеживаться после каждого кормления, то можно какое-то время поддержать лактацию. Сроки различны, но редко это больше полугода, случаи кормления на таком поведении больше года единичны.
При кормлении ребенка по требованию молока всегда у мамы столько, сколько нужно ребенку и потребности в сцеживании после каждого прикладывания нет. Чтобы новорождённый полностью высасывал грудь, он в течение 2-3 часов прикладывается к одной груди, следующие 2-3 часа – к другой. Где–то после 3х месяцев, когда ребенок уже прикладывается относительно редко, ему может потребоваться в одно прикладывание вторая грудь, тогда следующий раз он прикладывается к той, которая была последней.
В регулярном сцеживании после кормления есть один неприятный «подводный камень», о котором даже большинство врачей не в курсе. Он называется лактазная недостаточность. Когда мама сцеживается после кормления, она сцеживает как раз «заднее» жирное молоко, относительно небогатое молочным сахаром, лактозой. Кормит же она ребенка преимущественно передней порцией, которая и накапливается в груди между редкими кормлениями. В передней порции лактозы много. Ребенок кормится «одной лактозой», желудочно-кишечный тракт ребенка через какое-то время перестает справляться с такими объемами лактозы. Развивается лактазная недостаточность (Лактаза- фермент, который занимается расщеплением лактозы – молочного сахара, его начинает не хватать). Это одна из причин развития лактазной недостаточности; вторая, например такая: мама дает ребенку две груди в одно кормление. Но об этом отдельно.
В передней порции лактозы много. Ребенок кормится «одной лактозой», желудочно-кишечный тракт ребенка через какое-то время перестает справляться с такими объемами лактозы. Развивается лактазная недостаточность (Лактаза- фермент, который занимается расщеплением лактозы – молочного сахара, его начинает не хватать). Это одна из причин развития лактазной недостаточности; вторая, например такая: мама дает ребенку две груди в одно кормление. Но об этом отдельно.
«В одно кормление надо давать ребенку две груди»
Нет, не обязательно давать две груди. Новорождённый ребенок может прикладываться в течение 1,5-3 часов к одной груди. Потом 1,5-3 часа к другой (например, малыш проснулся, чуь-чуть пососал и больше не хочет, но через 30 минут он захотел еще немножко пососать. Через 20 минут он пососал подольше, и уснул; все эти прикладывания были из одной груди; когда малыш проснется, можно предложить ему другую грудь). Это нам нужно, чтобы ребенок высасывал грудь до конца, и получал «переднее» и «заднее» молоко в сбалансированном количестве. Если ребенка в середине кормления переложить к другой груди, он недополучит «заднего» молока, богатого жирами. Он высосет из одной груди преимущественно переднюю порцию и из другой добавит того же. Переднее молоко богато лактозой, через какое-то время ребенок может перестать справляться с нагрузкой лактозой. Развивается лактозная непереносимость.
Если ребенка в середине кормления переложить к другой груди, он недополучит «заднего» молока, богатого жирами. Он высосет из одной груди преимущественно переднюю порцию и из другой добавит того же. Переднее молоко богато лактозой, через какое-то время ребенок может перестать справляться с нагрузкой лактозой. Развивается лактозная непереносимость.
Перекладывание ребенка от одной груди к другой может вызвать гиперлактацию у некоторых женщин, а если мама еще и сцеживает обе груди после каждого кормления… Бывают такие мамы. Свернуть излишки молока иногда бывает сложнее, чем добавить недостающее… В некоторых случаях кормить в одно кормление из двух грудей приходится для стимуляции лактации при нехватке молока. Подрастающему малышу, чаще всего после 3-4 месяцев могут понадобиться две груди в одно кормление. Тогда следующее прикладывание начинают с той груди, которая была последней.
«Чем больше пьешь жидкости, тем больше молока»
Есть мамы, которые стараются пить как можно больше иногда до 5 литров жидкости в день. А кормящей матери надо пить только столько, сколько хочется. По жажде. Мама не должна испытывать жажду. А если пьется вода специально, да еще больше 3-3,5 л в сутки, лактация может начать подавляться.
А кормящей матери надо пить только столько, сколько хочется. По жажде. Мама не должна испытывать жажду. А если пьется вода специально, да еще больше 3-3,5 л в сутки, лактация может начать подавляться.
«Сосать кулачок очень вредно»
Весь конец беременности ребёнок сосал кулачок, так он учился сосать. Сосание кулачка – одна из врожденных привычек новорождённого. После родов ребенок начинает сосать кулачок, как только он попадает ему в рот. В 3-4 месяца кулачок – это первое, что малыш может самостоятельно засунуть себе в рот. Он может сделать что-то самостоятельно!!! Это замечательно! И в этом возрасте многие малыши начинают активно сосать свои пальцы и кулачки. В этом нет ничего страшного. Маме нужно только немножко понаблюдать за малышом. Если малыш с кулачком играет, то пососет, то перестанет, его можно от этого занятия не отвлекать. Если малыш начинает кулачок активно насасывать, значит малышу захотелось пососать по-настоящему, предложите ему грудь. Если потребность в сосании ребенка полностью удовлетворяется грудью, то сосать кулачок ребенок перестает к 5-6 месяцам. (Потом, месяцев в 6-7, он начинает «искать зубки», но это уже совсем другое поведение). Кулачок ребенок сосет почти также, как грудь, широко раскрывая ротик. У некоторых малышей наблюдается очень забавное поведение, когда, присосавшись к груди, малыш пытается и кулачок в рот засунуть…
(Потом, месяцев в 6-7, он начинает «искать зубки», но это уже совсем другое поведение). Кулачок ребенок сосет почти также, как грудь, широко раскрывая ротик. У некоторых малышей наблюдается очень забавное поведение, когда, присосавшись к груди, малыш пытается и кулачок в рот засунуть…
«Мой ребенок требует пустышку»
Ребенок не рассчитан природой на сосание чего-либо кроме груди (и кулачка, в крайнем случае). К пустышке ребенка всегда приучают. Есть дети, которые сразу выталкивают пустышку языком. А есть такие, которые начинают ее сосать. Есть мамы, которые придерживают пустышку пальцем, чтобы ее ребенок не выталкивал. Обычно первый раз ребенку пустышка попадает тогда, когда он проявил беспокойство и мама не знает, как его успокоить. Чтобы успокоится, ребенку нужно сосать грудь, ну не дали грудь, дали что-то другое, придется сосать то, что дают…
«Ребенок часто просит грудь, значит голодный, мало ему молока»
Как уже говорилось выше, новорождённый ребенок просит, чтобы его прикладывали часто совсем не потому, что он голоден. Он хочет сосать, хочет к маме. Ему постоянно требуется подтверждение психоэмоционального и физического контакта с матерью.
Он хочет сосать, хочет к маме. Ему постоянно требуется подтверждение психоэмоционального и физического контакта с матерью.
«Хватает или нет молока, узнаем на контрольном вскармливании»
Ничего мы не узнаем на контрольном вскармливании (ребенка взвешивают до и после кормления, высчитывают разницу и узнают, сколько он высосал за кормление). Потому, что:
- Ребенок, кормящийся по требованию, постоянно высасывает разные порции молока. В одно прикладывание 5мл, в другое – 50, в третье – 150. Можно попасть на 5 мл. (Однажды я взвесила свою дочку после 30ти минутного сосания. Она потяжелела на 14 г. За первый месяц своей жизни она набрала 1200 г – а что бы мне сказал участковый педиатр, если бы это было контрольное вскармливание в поликлинике?)
- Новорождённый рассчитан на поступление маленьких порций молока, но часто. Подавляющее большинство новорождённых в условиях кормления 6-7 раз в сутки все равно высасывают маленькие порции молока, а не 6 раз по 120 мл.
 И они конечно же недоедают. Начинают плохо прибавлять или останавливаются в наборе веса, или вообще теряют вес.
И они конечно же недоедают. Начинают плохо прибавлять или останавливаются в наборе веса, или вообще теряют вес.
Достаточное или нет количество молока, можно узнать двумя способами:
Тест на мокрые пеленки. (Это именно тест на мокрые пеленки, а не на использованные памперсы, т.к. нужно знать именно число мочеиспусканий). Если ребенок старше 7 дней писает больше 6-8 раз в сутки, моча у него светлая, прозрачная, без запаха, значит он получает достаточный объем молока. Обычно ребенок писает во время бодрствования каждые 15-30 минут. Если мама пользуется памперсами, но хочет узнать, хватает или нет молока, надо снять памперсы с ребенка на три часа. Если малыш за три часа пописает 3-4 раза и больше, то можно не считать дальше. Если пописал 3 раза и меньше, считаем за 6 часов. Если за шесть часов пописал 4-5 раз и больше, можно дальше не считать, если меньше 4 – считаем дальше. И так далее… Прибавка в весе за неделю (для ребенка старше 7 дней) должна быть от 125 до 500 г.
«Если часто прикладывать, ребенок все высосет быстро, грудь все время мягкая – нет молока. Надо «копить» молоко к кормлению»
При кормлении ребенка по требованию грудь становится мягкой примерно через месяц после начала кормления, когда лактация становится стабильной. Молоко начинает вырабатываться только, когда ребенок сосет. Грудь никогда не бывает «пустой», в ответ на сосание ребенка в ней все время образуется молоко. Если же мама старается наполнить грудь к кормлению, ждет, пока грудь «нальется», она постепенно уменьшает такими действиями количество молока. Чем больше мама прикладывает ребенка, тем больше молока, а не наоборот.
«Желудок должен отдыхать»
А желудок у ребенка и не очень-то работает. Молоко там только створаживается и довольно быстро эвакуируется в кишечник, где и происходит собственно переваривание и всасывание. Это предрассудок из старой песни о кормлении по режиму через 3 часа. У новорождённого нет часов. Ни одно млекопитающее не делает равномерных промежутков в кормлении своих новорождённых. Организм ребенка приспособлен к непрерывному поступлению материнского молока, и отдыхать ему совсем не нужно.
Организм ребенка приспособлен к непрерывному поступлению материнского молока, и отдыхать ему совсем не нужно.
«После каждого кормления ребенка надо 20 минут держать вертикально»
Не надо держать ребенка вертикально после каждого прикладывания, особенно если ребенок уснул. Большую часть времени малыш лежит на боку. Если он срыгнет немножко, то просто под щекой меняется пелёночка. Вертикально надо держать искусственника, чтобы он не разлил залитые в него 120г. А мы говорим о грудничках, кормящихся по требованию и получающих небольшие порции маминого молочка. Кроме того, кардиальному сфинктеру желудка необходима тренировка, которую он может получить, только если ребенок лежит.
«Ночью надо спать»
Ночью надо не только спать, но грудь сосать. Большинство новорождённых детей так устроено, что спит с 10-11 вечера до 3-4 часов утра, потом начинает просыпаться и просить грудь. У ребенка первого месяца жизни прикладываний в под утренние часы (с 3 до 8) бывает обычно 4-6.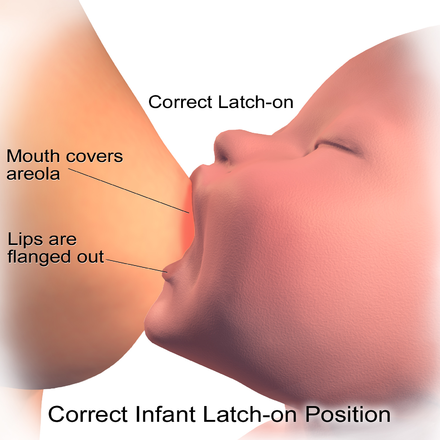 Ночные кормления при правильно организованном грудном вскармливании выглядят примерно так: малыш забеспокоился, мама приложила его к груди, малыш спит посасывая и мама тоже спит, через какое-то время он отпускает грудь и спит дальше более крепко. И таких эпизодов случается за ночь 4-6. Всё это легко организовать, если мама спит вместе со своим ребенком, а для этого ей надо уметь кормить лежа в удобной позе.
Ночные кормления при правильно организованном грудном вскармливании выглядят примерно так: малыш забеспокоился, мама приложила его к груди, малыш спит посасывая и мама тоже спит, через какое-то время он отпускает грудь и спит дальше более крепко. И таких эпизодов случается за ночь 4-6. Всё это легко организовать, если мама спит вместе со своим ребенком, а для этого ей надо уметь кормить лежа в удобной позе.
Если ребенок спит отдельно от матери, в собственной кроватке, то он перестает просыпаться для подутренних кормлений, иногда уже через неделю после родов, иногда к 1,5-2 месяцам. Большинство современных мам воспринимают это с облегчением, т.к. для них закончилась, наконец ночная беготня туда-сюда, клевание носом сидя в кресле или на кровати над посасывающим ребенком, а некоторые еще и сцеживались по ночам… И здесь их ждет подводный камень под названием недостаточная стимуляция пролактина и, как следствие, снижение количества молока. Мама и ее ребенок – это замечательная саморегулирующаяся система. В то время, как у малыша появляется потребность пососать под утро, у его мамы образуется максимальное количество пролактина, как раз примерно с 3 до 8 утра.
В то время, как у малыша появляется потребность пососать под утро, у его мамы образуется максимальное количество пролактина, как раз примерно с 3 до 8 утра.
Пролактин все время присутствует в женском организме в небольших количествах, значительно его концентрация в крови возрастает после того, как ребенок начинает сосать грудь, больше всего его получается именно в под утренние часы с 3до 8 утра. Выработкой молока пролактин, появившийся под утро, занимается днем. Получается, кто ночью сосет, стимулирует пролактин своей мамы и обеспечивает себе достойное количество молока днем. А кому ночью пососать не удается, тот довольно быстро может остается без молока днем. Ни одно млекопитающее не делает ночной перерыв в кормлении своих детей.
«У меня от «нервов» пропало молоко»
Образование молока зависит от гормона пролактина, количество которого зависит от количества прикладываний ребенка и больше ни от чего. Переживания матери по какому-либо поводу на него влияния не оказывают. А вот выделение молока из груди зависит от гормона окситоцина, который занимается тем, что способствует сокращению мышечных клеток вокруг долек железы и способствует тем самым вытеканию молока. Количество этого гормона очень зависит от психологического состояния женщины. Если она испугана, устала, испытывает боль или любое другое неудобство во время кормления – окситоцин работать перестает и молоко перестает выделяться из груди. Его не может высосать ребенок, не сцеживает молокоотсос, и руками не выходит…
А вот выделение молока из груди зависит от гормона окситоцина, который занимается тем, что способствует сокращению мышечных клеток вокруг долек железы и способствует тем самым вытеканию молока. Количество этого гормона очень зависит от психологического состояния женщины. Если она испугана, устала, испытывает боль или любое другое неудобство во время кормления – окситоцин работать перестает и молоко перестает выделяться из груди. Его не может высосать ребенок, не сцеживает молокоотсос, и руками не выходит…
Проявление «рефлекса окситоцина» наблюдала каждая кормящая женщина: когда мама слышит плач ребенка (причем не обязательно собственного), у нее начинает подтекать молоко. Организм подсказывает матери, что пора прикладывать ребенка. В ситуации стресса или испуга ничего такого не наблюдается. (Связь с древним инстинктом самосохранения: если женщина бежит от тигра и от нее пахнет подтекающим молоком, тигр быстрее ее найдет и съест, поэтому, пока она в страхе бежит по джунглям с ребенком под мышкой молоко не подтекает, когда она доберется до безопасной пещеры – и спокойно устроится кормить ребенка, молоко опять пойдет. )
)
Современные стрессовые ситуации работают также, как те тигры. Чтобы молоко опять стало вытекать, надо стараться во время кормления расслабляться, думать только о ребенке. Можно пить успокаивающие травы, хорошо помогает массаж плеч, спокойный разговор. Все, что помогает расслабиться. А большинство современных мам не способны расслабиться во время кормления, им неудобно сидеть или лежать, кормить бывает больно – все это препятствует проявлению рефлекса окситоцина – молоко остается в груди, что и приводит к уменьшению лактации.
«Ребенок слишком толстый, надо ограничить число кормлений и давать воду»
Ребенок на грудном вскармливании прибавляет от 125 до 500г в неделю, или от 500 до 2000 г в месяц. Обычно к 6ти месяцам ребенок, родившийся с весом 3-3,5 кг, весит около 8 кг. Темп прибавки очень индивидуальный, никогда не идет речи о «перекорме», активно прибавляющие в весе дети быстро растут в длину и выглядят пропорционально. Дети, прибавляющие на первом полугодии жизни по 1,5-2 кг ежемесячно, на втором полугодии обычно резко снижают прибавку в весе и к году могут весить 12-14 кг. Никогда нет необходимости ограничивать число кормлений, и, тем более, давать воду.
Никогда нет необходимости ограничивать число кормлений, и, тем более, давать воду.
«Ребенку не хватает питательных веществ, с 4 месяцев нужен прикорм»
Потребность в иной пище проявляется у ребенка примерно 6ти месячного возраста, когда он начинает активно интересоваться, что же там все едят. И если мама, берет с собой малыша за стол, он начинает активно интересоваться содержимым его тарелки. Такое поведение называется активный пищевой интерес, и оно свидетельствует о том, что ребенок готов к знакомству с новой пищей и можно его начинать. Тем не менее, грудное молоко остается основным питанием ребенка на первому году жизни, а во многих случаях и в начале второго, содержит абсолютно все необходимые ребенку питательные вещества и многое другое.
«У кормящей матери должна быть строгая диета»
Еда должна быть привычной. Предпочтительно не использовать в рационе экзотические продукты питания, не свойственные для «родной» климатической зоны. У кормящей матери могут появляться интересные пищевые потребности и их надо удовлетворять так же, как и желания беременной женщины. Женщина должна есть по аппетиту, а не всовывать в себя пищу за двоих. Ну и, конечно же, нужно стараться питаться здоровой пищей. Не использовать продукты, содержащие консерванты, красители и прочие не полезные вещества.
Женщина должна есть по аппетиту, а не всовывать в себя пищу за двоих. Ну и, конечно же, нужно стараться питаться здоровой пищей. Не использовать продукты, содержащие консерванты, красители и прочие не полезные вещества.
«Ребенка надо кормить не больше года, потом в молоке все равно ничего полезного нет»
После года лактации качество молока совсем не ухудшается. Молоко продолжает оставаться источником всех необходимых питательных веществ для ребенка, а кроме того, поставляет ферменты, помогающие ребенку усваивать пищу, содержит средства иммунной защиты малыша, и очень много других веществ, которых нет ни в искусственных смесях, ни в детском питании, ни в пище взрослых (гормоны, факторы роста тканей, биологически активные вещества и многое, многое другое).
И не надо забывать, что грудное вскармливание, это не только питание, это особенный способ общения мамы и малыша. Прикладывание к груди необходимо не только чтобы поесть, но и, например, что бы спокойно уснуть, или получить утешение, поддержку в трудную минуту. Все это необходимо не только на первом году жизни.
Все это необходимо не только на первом году жизни.
Лилия Казакова, врач-педиатр,
руководитель службы консультантов по грудному вскармливанию и уходу за ребенком.
Болит грудь при кормлении – есть ли повод для беспокойства?
Впервые приложив малыша к груди, она может чувствовать дискомфорт. У некоторых, неприятные ощущения в грудной области сохраняются надолго. Небольшое недомогание, которое длится несколько дней, или боль в первые дни грудного кормления – вещь совершенно нормальная. Но если боль не проходит или появляются другие сопутствующие симптомы (изменение цвета, уплотнения, температура) – это уже повод обратится за консультацией к врачу.
Повышение температуры может свидетельствовать о воспалительном процессе в организме матери.
Почему при кормлении возникает боль?
Среди причин выделяют естественные и патологические. В первом случае грудь может болеть по вполне безопасным и невинным причинам, которые сводятся к одному – организм перестроился и в груди появилось молоко. Неприятные ощущения в виде боли, дискомфорта, покалывания возникают из-за быстрого прибывания молока, а также так называемых подтеканий. Кроме того, нежная кожа может травмироваться или покрываться трещинами при захвате ее малышом.
Неприятные ощущения в виде боли, дискомфорта, покалывания возникают из-за быстрого прибывания молока, а также так называемых подтеканий. Кроме того, нежная кожа может травмироваться или покрываться трещинами при захвате ее малышом.
Если мама достаточно часто и правильно прикладывает ребенка к грудной области, то болезненные ощущения должны постепенно сойти на нет. Если же боль в грудной области сохраняется или появляется позже, чем при первых кормлениях, необходимо обратиться к доктору, чтобы узнать, почему она возникла.
Естественные причины, почему болит железа при ГВ:
- За счет окситоцина и пролактина после родов выработается молоко. Молочные железы увеличиваются и наливаются. В первые дни ребенок не может «высосать» все, поэтому они могут болеть.
- Нежной коже нужно привыкнуть к крепкому захвату детского ротика, из-за чего область этого «захвата» может болеть.
- Лактация формируется в первые 3 месяца – до этого времени могут случаться приливы, тогда железы начинают болеть
Что можно сделать, так это кормить ребенка по требованию.
Если появляются новые симптомы – озноб, чувство, что железы горят – нужно обратиться к врачу.
Почему грудь мягкая?
Когда грудное вскармливание проводится как обычно, но женщина вдруг почувствовала, что ее молочная железа стала мягкой, она паникует. Стоит сразу сказать, что мягкая железа – это обычное явление при грудном кормлении. Такое состояние свойственно раннему этапу лактации, когда проводится грудное вскармливание в первые месяцы. В это время организм еще не определился, сколько «еды» требуется малышу и дает его чрезмерно.
Мягкой железа может быть до двухмесячного возраста малыша, когда молоко просто вытекает прямо в рот ребенку. Вскоре грудное вскармливание будет иметь совсем другой характер. Скоро лактация перейдёт в новую фазу, когда молока станет меньше, но в достаточном для ребенка, имеющего грудной возраст, количестве. Нет опасности для кормилицы в том случае, если железа мягкая, но не болит и не наблюдется уплотнений.
Как правильно прикладывать ребенка?
Сейчас этому почти никогда не учат в роддомах, и неопытные кормилицы совершают ошибки при грудном кормлении. А потом у них горят соски при вскармливании или появляется острая боль в грудной области в первые минуты кормления. Гореть они могут по разным причинам, но, чтобы этого не допустить, следует придерживаться некоторых правил.
А потом у них горят соски при вскармливании или появляется острая боль в грудной области в первые минуты кормления. Гореть они могут по разным причинам, но, чтобы этого не допустить, следует придерживаться некоторых правил.
Чтобы грудной ребенок лежал правильно, нужно:
- провести соском по его нижней губе – он рефлекторно широко раскроет ротик;
- притянуть голову малыша к себе и «надеть» ротик на сосок так, чтобы ареола была практически не видна, а сосок находился у корня языка;
- если не получается, нужно стянуть соски, вместе с ареолой, большим и указательным пальцами, и вложить в рот малышу.
Таким образом, железы престанут гореть, а ваш малыш вдоволь накушается.
У многих мам появляется вопрос, есть ли разница, какой грудью кормить. Левая грудь или правая – не имеет значения, к какой прикладывать ребенка, имеющего грудной возраст. В данном случае все зависит от количества молока.
Левая грудь или правая – не имеет значения, к какой прикладывать ребенка, имеющего грудной возраст. В данном случае все зависит от количества молока.
Боль при кормлении: почему возникает и как лечить?
Что нужно сделать, если болит под грудью или в груди во время или после кормления? Почему это происходит и стоит ли волноваться? В большинстве случаев, виновата банальная неопытность мамы или физиология. Разберемся подробнее.
Травмы сосков
Тонкая кожа легко травмируется (в основном, из-за неправильного захвата), появляются трещины. В этом случае они буквально соски при грудном вскармливании и любом другом раздражении. Это самая распространенная причина грудной боли, поэтому, мамам, страдающим от нее, рекомендуют обследоваться на предмет трещин и микротравм.
Вазоспазм груди
Если во время вскармливания грудь начинает сильно болеть, и характер боли жгучий или пульсирующий, возможно это вазоспазм. В пользу данной причины свидетельствуют также побеление тканей молочной железы после грудного вскармливания, твердые и болезненные соски. Причина вазоспазма (или синдрома Рейно) – спазм кровеносных сосудов. Чтобы избавиться от него, надо прекратить переохлаждаться и правильно кормить ребенка, имеющего грудной возраст. Маме также следует провериться на наличие аутоимунных заболеваний.
Причина вазоспазма (или синдрома Рейно) – спазм кровеносных сосудов. Чтобы избавиться от него, надо прекратить переохлаждаться и правильно кормить ребенка, имеющего грудной возраст. Маме также следует провериться на наличие аутоимунных заболеваний.
Проблемы, связанные с продуцированием молока
Рефлекс выделения молока изначально появляется и на крик малыша, и при его прикладывании. Когда этот рефлекс сводится на нет, и молочная железа, будь то левая или правая, вырабатывает молоко медленным образом, это может стать причиной, что данная область начинает очень болеть.
Некоторые женщины страдают от боли и имеют опасения по поводу дальнейшего грудного кормления, что становится преградой для правильного функционирования рефлекса по выработке молока. Такое состояние вызывается стрессами, дискомфортом, когда проводится грудное вскармливание, прикормом или пустышкой. В результате, новорожденному становится тяжело сосать, а его мама чувствует, как сильно болит ее молочная железа.
Молочница
Если молочная железа начинает очень болеть и во время, и после кормления, а вокруг рта ребенка образуется белый налет, грудной малыш плачет и отказывается есть – это молочница. Она возникает из-за грибка кандиды. В этом случае микроорганизм поражает молочные протоки, и эффективным является только медикаментозное лечение под наблюдением.
Закупорка молочных протоков и мастит
Если мама заметила уплотнение, молочная железа стала горячей на ощупь, хотя температура тела в норме или очень болит только одна грудь, например, левая – следует провериться на наличие лактостаза. Он возникает из-за застоя молока, например, если постоянно используется только левая или только правая молочная железа либо мама неправильно сцеживает молоко. Горят молочные железы из-за застоя молока в протоках.
Чтобы избавится от чувства, что все горит, нужно контролировать количество выделяемого молока, и, если что-то остается – сцеживать. Если же появилось уплотнение, то от него также поможет избавиться правильное прикладывание малыша.
Еще одна причина – тесное белье или постоянное сдавливание, травмы (удары). Закупорка молоком и вызывает уплотнение груди и болевые ощущения. Самый простой способ избавиться от уплотнения – это почаще прикладывать ребенка к больной груди. Помогут от такой проблемы как уплотнение также холодные компрессы на области грудной клетки после кормления.
Если же есть повышение температуры и болят груди – возможно, это мастит. Кстати, в это время может показаться, что железы горят. Это серьезное заболевание, при котором образуется абсцесс, из-за чего в молоке появляется гной и то и время скачет температура. Возникает из-за застоя молока или инфекции, которая проникает через микроранки на сосках. В таком случае грудное вскармливание следует прекратить и срочно обратиться в больницу.
Чтобы груди не болели во время вскармливания, маме нужно научиться соблюдать базовые правила: правильно прикладывать ребенка, сцеживаться, носить качественное и удобное белье. А если и появился дискомфорт при грудном вскармливании, всегда поможет медицинская консультация.
ЛАКТОСТАЗ: причины, механизм развития, лечение и профилактика
Главная > Статьи > ЛАКТОСТАЗ: причины, механизм развития, лечение и профилактика
Лактостаз является следствием дисфункции молочных желез у женщин при грудном вскармливании между выработкой и выделением молока, приводящей к застою молока.
Лактостаз многими специалистами рассматривается как количественное несоответствие между повышенной или часто нормальной выработкой молока и его недостаточным оттоком.
Записаться на прием к маммологу.
ПРИЧИНЫ ЛАКТОСТАЗА
I. Повышенная секреция молока
Избыточная выработка молока заключается в том, что вырабатывается больше молока, чем это требуется для ребенка. Обычно нормализация между выработкой молока и его оттоком наступает в течение первых 2 недель после рождения ребенка.
II. Анатомо-физиологические факторы возникновения лактостаза
1. Варианты строения молочных желез. Это касается, прежде всего, женщин с большой, провисающей грудью. Ребенок не может полностью опустошить молочные протоки, что приводит к формированию застоя молока.
Ребенок не может полностью опустошить молочные протоки, что приводит к формированию застоя молока.
2. Аномальное строение соска молочной железы. Невыраженные, особенно плоские соски не позволяют ребенку правильно захватывать и держать сосок. В этом случае, молочные железы кормящей матери недостаточно опорожняются, что в конечном результате может привести к лактостазу.
3. Анатомическое строение протоков молочных желез. При узких и извилистых молочных протоках, особенно их сочетании, резко повышается вероятность развития лактостаза.
4. «Молочная пробка». Закупорка «молочной пробкой» одного или нескольких млечных протоков приводит к механическому прекращению оттока молока и является причиной лактостаза на фоне проводимого грудного вскармливания.
5. Трещины соска и ареолы. Повреждение целостности кожи на сосках молочных желез приводит к затруднению грудного вскармливания, вплоть до отказа от него, повышается вероятность развития не только лактостаза.
6. Диффузная фиброзно-кистозная мастопатия. Отмечено, что при мастопатии в молочных железах разрастается фиброзная ткань, которая имеет очень плотную структуру и может сдавливать протоки молочных желез, нарушая отток молока при грудном вскармливании.
Диффузная фиброзно-кистозная мастопатия. Отмечено, что при мастопатии в молочных железах разрастается фиброзная ткань, которая имеет очень плотную структуру и может сдавливать протоки молочных желез, нарушая отток молока при грудном вскармливании.
7. Травмы молочных желез. Различные виды травм (ушибы, удары в результате падений и т.д.) молочной железы ведут к нарушению морфологии и функционированию проточно-дольковой системы и формированию застоя молока.
8. Переохлаждение молочных желез. Сильное переохлаждение ведет к тому, что молочные протоки сильно сужаются, что резко затрудняет отток молока и может способствовать развитию лактостаза.
III. Поведенческие факторы возникновения лактостаза
1. Неправильное прикладывание ребёнка к груди, когда не все дольки находятся в равном «физиологическом положении» может привести к передавливанию молочных протоков. Это ведёт к быстрому развитию не только лактостаза, то и к травмированию соска с появлением трещин.
2. Недостаточное опорожнение груди, как и нерегулярное опорожнение груди с высокой вероятностью может закончиться застоем молока.
Недостаточное опорожнение груди, как и нерегулярное опорожнение груди с высокой вероятностью может закончиться застоем молока.
Слишком большие временные промежутки во время грудного вскармливания, превышающие 3 часа, часто ведут к застойным явлениям.
3. Дополнительное сцеживание молока может привести к дополнительной его выработке, которую ребенок не осилит, что может привести к возникновению лактостаза.
IV. Другие факторы
1. Тесное нижнее белье. Ношение тесного нижнего белья, в особенности бюстгальтера, приводит к пережатию молочных протоков и к застою молока.
2. Стресс и недосыпание могут привести к физиологическому сужению протоков, нарушению оттока, в результате чего появляются очаги застоя молока в молочных железах.
3. Тяжелый физический труд может привести к пережатию молочных протоков, к затруднению оттока молока у кормящей матери, результатом чего может стать лактостаз.
4. Сон на животе также может привести к пережатию молочных протоков и к застою молока.
МЕХАНИЗМ РАЗВИТИЯ ЛАКТОСТАЗА
Формирование лактостаза характерно для первородящих женщин в первые недели и месяцы после родов. Причем лактостаз в первые дни после родов патогенетически отличается от застоя молока при проводимом регулярном грудном вскармливании.
В первые дни после родов быстрое снижение уровня плацентарных стероидов на фоне резкого повышения секреции пролактина приводит с одной стороны к накоплению молока в альвеолах молочной железы, с другой стороны вызывает отек тканей молочной железы и сдавление её протоков. Ситуация осложняется отсутствием стимуляции сосково-ареолярной зоны, ранним прикладыванием ребенка в первые часы после родов и сцеживания молочных желез, что в сумме отражается в низкой продукции окситоцина и парезе млечных протоков. В результате недостатка окситоцина молоко застаивается в альвеолах и не поступает в молочные протоки. Все эти явления в итоге приводят к отеку, нагрубанию и болезненности молочных желез.
Установлено, что независимо от причины возникновения, некупированный лактостаз патогенетически протекает по стандартной схеме и, как правило, завершается маститом.
ЛЕЧЕНИЕ ЛАКТОСТАЗА
Терапия лактостаза комплексная и включает в себя изменение режима и кратности кормления, проведение консервативной терапии.
Режим и методика грудного вскармливания при лактостазе.
Следует отказаться на время от попеременного кормления грудью в пользу кормления двумя грудями через каждые 1,5–2 часа, при необходимости интервал кормления следует сократить до часа. Обязательными являются ночные кормления.
Роль, техника сцеживания.
Сцеживание остается важным звеном борьбы и при лактостазе должно проводиться не только аккуратно, но и технически правильно.
С этой целью для преодоления лактостаза показал свою эффективность молокоотсос, перед применением которого необходимо провести мягкий и нежный массаж проблемных участков, тепловые процедуры.
При лактостазе сцеживание проводится до состояния комфорта, а не до «последней капли», чтобы не усилить выработку и приток молока.
Правила сцеживания при лактостазе. Следует обхватить молочную железу с уплотнением одноименной рукой так, чтобы она лежала на ладони, большой палец сверху, остальные поддерживают и приподнимают её. При этом молоко будет оттекать безболезненно, сосок не будет травмироваться. Одновременно другой свободной рукой проводится массаж области уплотнения в направлении от периферии к центру молочной железы, освобождая её от молока.
При этом молоко будет оттекать безболезненно, сосок не будет травмироваться. Одновременно другой свободной рукой проводится массаж области уплотнения в направлении от периферии к центру молочной железы, освобождая её от молока.
Облегчает сцеживание прием таблетки но-шпы за 20–30 минут до кормления, теплая грелка, приложенная к груди и сцеживание после кормления ребенка. Можно проводить эти мероприятия и делать это под тёплым душем.
Следует отметить, что сильное сдавливание молочных желез при грубом сцеживании может привести к травматизации дольково-протоковой системы молочных желез и может привести к развитию мастита.
Изменение позы ребенка и матери во время кормления при лактостазе
При лактостазе нужно использовать позы, способствующие освобождению молочной железы от молока в тех областях, где оно застоялось. В таких случаях часто эффективным оказывается кормление из-под руки.
Массаж молочных желез
При проведении массажа молочных желез все движения должны быть мягкими, плавными, по направлению от основания груди к соскам.
Тепловые и холодовые процедуры
Для достижения эффекта перед кормлением и сцеживанием рекомендуется принимать теплый душ, либо прикладывать на молочные железы влажные теплые салфетки, что способствует улучшению оттока молока. После кормления используют холодовые аппликации на 10–15 минут, что позволяет уменьшить выработку молока.
Мази и компрессы
Задача всех мазей и компрессов уменьшить отек молочной железы и улучшить отток молока, снимая спазм млечных протоков. Используются сульфат магнезии, мази: траумель С, малавит.
Применение ультразвука
Для купирования лактостаза применяется ультразвук, обычно назначается 3–4 процедуры, датчиком ультразвукового аппарата для физиотерапии делается массаж молочной железы над уплотнением, после этого необходимо молоко сразу сцедить.
Медикаментозное уменьшение секреции молока
Схема лечения лактостаза 1. Назначается бромокриптин (парлодел) по 2,5 мг 2 раза в сут. в течение 2–3 дней. Добавляется бережное сцеживание молочных желез через 2–3 часа после начала приема препарата в течение 1–2 дней, грудное вскармливание – через 1 час.
Схема лечения лактостаза 2. Назначается достинекс 1 мг по ? табл. 1 раз в день в течение 1–2 дней, грудное вскармливание – через 1 час.
Схема лечения лактостаза 3. Накожные аппликации 2,5 г 1% прожестожель гель 1 раз в день в течение 2 дней, дополнительно проводится сцеживание молочных желез – через 15–20 мин после аппликации, грудное вскармливание – через 1 час.
Оптимальное сочетание: бромокриптин + прожестожель, достинекс + окситоцин.
Окситоцин при лактостазе
При выраженном лактостазе можно использовать сублингвальное введение препарата по 2 капли за 15 мин. до кормления. В редких случаях используют внутримышечное введение окситоцина однократнов дозировке 0,2–0,3 мл.
Антибиотики при лактостазе не показаны.
НПВС. Прием парацетамола и других препаратов нестероидных противовоспалительных средств (НПВС) возможен, особенно при выраженном болевом синдроме и на грудное вскармливание не влияет.
Медикаментозное подавление лактации
При отсутствии ожидаемого эффекта в течение 1,5–2 суток следует проводить тщательную дифференциально-диагностическую процедуру для исключения лактационного мастита. С этой целью обязательно повторное проведение УЗИ молочных желез с пункционной биопсией проблемного участка молочной железы толстой иглой.
С этой целью обязательно повторное проведение УЗИ молочных желез с пункционной биопсией проблемного участка молочной железы толстой иглой.
Если применение всех мероприятий при лактостазе неэффективно, более того имеется угроза развития или развился мастит, встает вопрос о полном прекращении лактации.
Более известно и наиболее часто на практике с этой целью применяется бромокриптин по схеме: по 2,5 мг 2–3 раза в сутки в течение 3–5 дней. Лактация прекращается за пару дней при приеме таблеток по схеме.
Из современных препаратов с этой целью применяется достинекс в дозировке 1 табл. 1 раз в день в течение 2-х дней. Лактация обычно прекращается за 1 сутки. Редко из-за неэффективного подавления лактации приходится продлевать курс лечения до 3-х дней.
ПРОФИЛАКТИКА ЛАКТОСТАЗА
1. Правильное положение ребенка у груди позволяет кормящей женщине избежать многих проблем и осложнений.
Признаки правильного прикладывания:
- Тишина во время кормления (за исключением звуков, сопровождающих глотание ребенком порции молока).
 Другие звуки, в частности «цоканье» или «чмоканье» свидетельствуют о нарушенном вакууме и недостаточно эффективном сосании.
Другие звуки, в частности «цоканье» или «чмоканье» свидетельствуют о нарушенном вакууме и недостаточно эффективном сосании. - Рот ребенка широко раскрыт (угол не менее 130–140?), подбородок плотно прижат к груди матери, нижняя губа полностью вывернута, язык прикрывает нижнюю десну и виден в углу рта.
- Матери не больно кормить, сосок по окончании кормления равномерно вытянут, имеет форму цилиндра. Деформированный сосок говорит о нарушенной технике прикладывания.
2. Критерии правильного сосания:
- Ребенок сосет медленно, ритмично, глубоко.
- Нет втягивания воздуха (со звуком) и раздувания щек.
- У ребенка во время сосания ритмично двигаются уши.
3. Признаки неправильного сосания:
- Ребенок сосет (“жует”) только сосок; язык новорожденного взаимодействует только с кончиком соска.
- Губы (десны) надавливают только на сосок, а не на всю ареолу.
- Губы всасываются внутрь ротовой полости.
4. Кормление по требованию ребенка. Необходимо прикладывать его к груди по любому поводу, предоставив возможность сосать грудь, когда он хочет и сколько хочет. Это очень важно не только для насыщения ребенка, но и для его ощущения комфорта и защищенности.
Необходимо прикладывать его к груди по любому поводу, предоставив возможность сосать грудь, когда он хочет и сколько хочет. Это очень важно не только для насыщения ребенка, но и для его ощущения комфорта и защищенности.
5. Продолжительность кормления регулирует ребенок. Не следует отрывать ребенка от груди раньше, чем он сам отпустит сосок. Это может привести к недостаточному опорожнению молочной железы.
6. Ночные кормления ребенка обеспечивают устойчивую лактацию и предохраняют женщину от застоя молока. Кроме того, ночное молоко считается наиболее полноценным.
7. При раздельном грудном вскармливании по очереди двумя грудями промежуток времени между кормлениями не должен превышать 3 часа, включая ночной период. При появлении застойных явлений промежуток нужно сокращать до 2 часов, или вовсе перейти на грудное вскармливание двумя грудями.
8. При склонности к развитию лактостаза каждое кормление надо проводить из обеих молочных желез, при этом заканчивают кормление той же грудью, с которой начинали. Такая техника кормления способствует лучшему опорожнению и дренированию молочных желез, исключает травмирование сосков, а также препятствует заглатыванию ребенком воздуха.
Такая техника кормления способствует лучшему опорожнению и дренированию молочных желез, исключает травмирование сосков, а также препятствует заглатыванию ребенком воздуха.
9. Не следует перекладывать ребенка ко второй груди раньше, чем он высосет первую грудь, это может привести к застою молока.
10. При наличии трещин следует применять средства, способствующие скорейшему заживлению (бепантен, пурелан 100, авент и др.)
11. Для профилактики образования трещин следует исключить частое мытье грудей до и после кормления.
Частое мытье груди приводит к удалению защитного слоя жиров ареолы и соска, что приводит к образованию трещин. Молочные железы следует мыть не чаще 1 раза в день во время гигиенического душа. Если женщина принимает душ реже, то и в этом случае следует протирать перед кормлением влажной салфеткой без использования мыла.
12. Дополнительное сцеживание молока. При правильно организованном грудном вскармливании молока вырабатывается ровно столько, сколько нужно ребенку, поэтому необходимости в сцеживании после каждого кормления не возникает. Необходимость сцеживания появляется при недостаточном отсасывании его ребенком и/или застое молока.
Необходимость сцеживания появляется при недостаточном отсасывании его ребенком и/или застое молока.
Мастит: симптомы, лечение и профилактика
Мастит — это воспаление ткани молочной железы. В результате в груди появляются уплотнения и она становится болезненной. Мастит — это очень неприятное состояние для кормящей мамы, но, к счастью, есть способы от него избавиться и облегчить дискомфорт. Из этой статьи вы узнаете, как проявляются признаки мастита, почему он развивается и какие есть методы профилактики и лечения.
И кстати, не забудьте прочесть нашу статью «Грудное вскармливание: 19 советов» — советы из нее помогут избежать встречи с маститом.
Что такое мастит?
Если грудь не опорожняется полностью, в молочных протоках происходит застой молока и грудь воспаляется — это состояние и называется маститом. При мастите в груди могут образоваться уплотнения, появляется чувство распирания и боли. Мастит у кормящих мам называется «лактационный мастит».
Мастит у кормящих мам называется «лактационный мастит».
Признаки лактационного мастита
Часто для мам первые кормления оказываются достаточно болезненными. Как же отличить мастит от обычного набухания в груди и дискомфорта? Вот какие симптомы бывают при мастите:
гриппозное состояние: повышение температуры тела, слабость, озноб
Постоянные болезненные ощущения в груди, усиливающиеся при кормлении
уплотнение в одной груди
покраснения на коже груди
увеличение объема молочной железы
грудь становится горячей на ощупь
чувство жжения при кормлении
Причины лактационного мастита
Есть ряд факторов, которые повышают риск возникновения мастита:
Ошибки в технике кормления грудью. Если мама не чередует позы для кормления или грудь не опорожняется полностью, в молочных протоках может образоваться застой молока.

Забитые протоки. Если образуется застой молока, в груди появляется болезненное уплотнение. И если проток вовремя не освобождается от молока, может развиться инфекция.
Трещины или молочные пузыри на сосках. Через трещины на сосках и волдыри может попасть инфекция. Волдырь на груди выглядит как маленькая белая пробочка рядом с соском, еще такие волдыри называют молочными пузырями. Молочный пузырь — это не то же самое, что натертость на ареоле из-за неправильного прикладывания малыша. Такой пузырь заполнен молоком (или прозрачной серозной жидкостью) и препятствует оттоку молока из соска.
Избыточная выроботка молока.
Резкое прекращение грудного вскармливания.
Сдавливание груди. Ношение слишком туго сидящего бюстгальтера или сдавливание ручкой тяжелой сумки могут препятствовать здоровому оттоку молока.
Ослабленный иммунитет. Когда мы испытываем стресс, переутомление и/или плохо питаемся, наш иммунитет ослабевает и мы становимся более подвержены инфекциям, в том числе маститу.

Предыдущие маститы.
Курение.
Когда следует обратиться к врачу
Мастит важно начать лечить как можно раньше. При первых симптомах обратитесь к врачу или консультанту по грудному вскармливанию. Повышение температуры, гной или кровь в молоке, красные полоски на груди — эти симптомы говорят об ухудшении состояния. Если мастит не лечить, может развиться абсцесс.
Лечение лактационного мастита
При мастите врач обычно выписывает антибиотик, безопасный при грудном вскармливании. Улучшение наблюдается через день-два с начала приема лекарств. Но даже если симптомы прошли, обязательно пропейте весь курс медикаментов, назначенных врачом.
При мастите не нужно прерывать кормление грудью. Воспаление не отражается на молоке, а регулярные кормления помогут быстрее распрощаться с маститом. Врач может также порекомендовать болеутоляющее средство для облегчения дискомфорта. Если мастит не проходит или повторяется, обратитесь к врачу повторно.
Если мастит не проходит или повторяется, обратитесь к врачу повторно.
Дополнительно к лечению, назначенному врачом, попробуйте следующее:
Пейте достаточно жидкости и отдыхайте при любой возможности.
Старайтесь целиком опорожнять грудь при каждом кормлении. Если кормить грудью больно, попробуйте сцеживать молоко вручную или с помощью молокоотсоса.
Не уменьшайте частоту кормлений, так как тогда молока может стать меньше, а мастит будет беспокоить длительное время. Прочтите нашу статью о том, как увеличить количество грудного молока.
Старайтесь не пропускать кормления. Если что-то нарушает обычный «график» (например, вы вышли на работу после декрета), сцеживайте молоко примерно в то же время, когда обычно кормите ребенка.
Прикладывайте влажный или сухой теплый компресс к груди перед кормлением или сцеживанием. Можно также принять теплый душ или опустить грудь в раковину, наполненную теплой водой.

Пока грудь теплая, мягко помассируйте ее, а затем покормите ребенка или сцедите молоко. Можно также попробовать массировать грудь очень легкими движениями во время кормления.
Походите без бюстгальтера в свободных топах.
Популярный совет народной медицины при распирании в груди — прикладывать капустный лист. Но эффективность этого способа не подтверждена. Горячие и холодные компрессы более эффективны для уменьшения дискомфорта при нагрубании груди, одном из симптомов мастита.
Можно ли продолжать кормить грудью при мастите
При мастите инфекция не попадает в молоко, и оно не может навредить малышу. И хотя кормления при мастите могут быть для мамы болезненными, постарайтесь не прекращать кормить грудью. Чем чаще малыш будет сосать грудь, в которой возник застой, тем быстрее удастся его ликвидировать. Также продолжать кормить нужно для укрепления иммунитета ребенка, так как грудное молоко обладает антибактериальными свойствами.
Редко, но иногда кормление грудью при лактационном мастите может быть чересчур болезненным. Тогда попробуйте приложить малыша к здоровой груди, а под грудь с маститом подложите тканевую салфетку или маленькое полотенце дли впитывания капающего молока. Возможно, после того как больная грудь частично опорожнится, давление уменьшится и кормить из нее будет не так больно. Также можно попробовать сцедить молоко и покормить малыша либо сохранить на будущее.
Дискомфорт от мастита может расстраивать и отбивать желание кормить грудью. Но при своевременном лечении симптомы мастита быстро проходят, и мама с малышом снова могут получать радость от пользы и самого процесса грудного вскармливания.
Профилактика лактационного мастита
Вот что следует делать для профилактики мастита:
Чередуйте позы для кормления, чтобы грудь равномерно опорожнялась.
Убедитесь, что малыш правильно захватывает сосок.

Давайте малышу оставаться у груди столько, сколько ему хочется.
Старайтесь не пропускать кормления. Например, если вы обычно кормите ребенка каждые два часа, придерживайтесь этого графика.
Перед кормлением примите теплый душ или приложите к груди полотенце, намоченное в теплой воде. Это способствует более свободному оттоку молока и полезно не только при мастите.
Когда вы решите завершать грудное вскармливание и отлучать ребенка от груди, делайте это постепенно. Обратитесь за советом к врачу или консультанту по грудному вскармливанию.
Часто задаваемые вопросы
Можно ли кормить грудью при мастите?
Да. Продолжайте кормить грудью, и это поможет быстрее избавиться от мастита. Ваше грудное молоко также укрепляет иммунитет ребенка.
Как лечить мастит домашними средствами?
Пейте много жидкости.

Отдыхайте.
Опорожняйте полностью грудь при каждом кормлении.
Кормите так же часто, как и обычно.
Прикладывайте к груди теплый компресс.
Согрев грудь, мягко массируйте область застоя перед кормлением и во время него.
Ходите без бюстгальтера в свободных топах.
Какие первые признаки мастита?
Уплотнение в одной груди.
Ноющая боль в груди.
Покраснение кожи груди в области воспаления.
Чувство усталости, ломоты в теле.
Повышенная температура тела.
Что будет, если мастит не лечить?
Если не провести лечение вовремя, состояние ухудшается и в больной груди может развиться абсцесс. Абсцесс вскрывают хирургическим путем.
Кормление грудью или сцеживание при мастите может даваться маме очень непросто. Постарайтесь быть терпеливы и снисходительны к себе в этот момент. Следуя рекомендациям врачей и дополнительно применяя и домашние средства, вы быстро поправитесь и снова будете наслаждаться близостью с малышом во время кормлений.
Следуя рекомендациям врачей и дополнительно применяя и домашние средства, вы быстро поправитесь и снова будете наслаждаться близостью с малышом во время кормлений.
Грудное вскармливание / Грудное вскармливание / Полезная информация / Детская поликлиника / Подразделения КДМЦ
Путеводитель по грудному вскармливанию
Мамочка, твое молочко, всегда такое, какое я хочу: то оно наполнено ароматом весенних трав, то сладкое, как мед, то легкое, как роса, то обволакивающее, как белые облака. Сколько раз оно исцеляло меня и я становился снова сильным, или окутывало меня сладкой дремой, когда я сильно уставал. У твоей груди я слышал и пение жаворонка высоко в небе, и шепот листьев в березовой роще, и осенний дождь за окном, и перезвон свиристелей в зимний день.
Даже через много лет я буду это помнить, мы будем это помнить…
Э.Ибрагимова
Опубликовано в спецвыпуске журнала «Лиза.Мой ребенок» спецвыпуск 01/2016
Многие мамы, ожидая первого малыша, серьезно задумываются о том, как будут проходить роды, и реже задумываются о том, как будут кормить малыша. Между тем, роды — это совсем небольшой отрезок времени, а все остальное время жизни с малышом будет посвящено налаживанию отношений с ним посредством ГВ.
Между тем, роды — это совсем небольшой отрезок времени, а все остальное время жизни с малышом будет посвящено налаживанию отношений с ним посредством ГВ.
Некоторые будущие мамы сомневаются, стоит ли им вообще кормить грудью.
Давайте сначала рассмотрим их предположения:
- ГВ портит форму груди?
Форма груди меняется во время беременности. Наоборот, при кормлении более года и плавном отлучении от груди-грудь приобретает практически «добеременную» форму. Согласно исследованиям -курение сильнее влияет на форму груди, чем кормление.
- Невозможно будет уйти от ребенка?
Первые 3 месяца возможны краткие (1-1,5ч) расставания с ребенком, с 3 месяцев отлучки могут быть подольше, после 9 месяцев мама может выйти работать и на полный рабочий день, оставляя ребенку сцеженное молоко.
- Если мама понервничает или сильно устанет, то молоко «перегорает» или становится плохим для ребенка?
В молочной железе нет никаких условий для «перегорания» молока. При кормлении грудью у женщины в кровь выделяются эндорфины и ГВ помогает ей легче переносить стрессы и является лучшей профилактикой депрессии. Да и сам ребенок успокаивается у груди, даже если перед этим увидит необычное поведение мамы.
При кормлении грудью у женщины в кровь выделяются эндорфины и ГВ помогает ей легче переносить стрессы и является лучшей профилактикой депрессии. Да и сам ребенок успокаивается у груди, даже если перед этим увидит необычное поведение мамы.
- Смесь практически то же самое, что грудное молоко?
Чтобы у женщин возникло такое сомнение-сильно постарались производители детских смесей, вкладывающие миллионы долларов в рекламу и взятки.
Давайте посмотрим на несколько отличий кормления грудью и кормления смесью:
| ГВ | Смесь |
Экономичность | бесплатно | около 100 т.р. в первый год жизни ребенка. Если потребуются гипоаллергенные смеси, то около 240 т.р. |
Количество веществ | более 700! | 30- 50 |
Стволовые клетки | есть | нет |
Антитела от болезней | есть | нет |
Факторы роста для дозревания кишечника | достаточно | мало |
Эффект от применения | нормальное дозревание ЖКТ, нормальное становление иммунной системы | запор, диарея, увеличение риска многих заболеваний: аллергии, проблем с ЖКТ, различных инфекций, диабета и пр. |
Белки | легко усваиваемая сыворотка
| тяжело перевариваемые казеиновые сгустки
|
Изменение состава | подстраивается под потребности младенца (изменяется в зависимости от времени года, времени суток, возраста малыша и пр) | состав одинаковый для всех детей |
Витамины и минералы | легко усваиваются | низкая всасываемость |
Доступность | не нужно готовить | необходимо ходить в магазины, стерилизовать бутылочку, разводить смесь водой и пр. |
Лишние вещества | нет | случаи заражения сальмонеллой, радиоактивными частицами и т.п. |
Эмоциональная связь между мамой и ребенком | сильная | слабая |
И этот список отличий можно продолжить.
Представьте, разве может ребенку бутылочка со смесью заменить счастливые минуты у маминой груди?
- ГВ-только для избранных?
При наличии информации и помощи практически любая женщина может успешно и долго кормить грудью. И Вы сможете!
Какая же информация может Вам помочь?
Во-первых, сразу после родов (до проведения измерений) необходимо обеспечить контакт «кожа-к-коже»новорожденного и матери (метод, который подразумевает нахождение обнаженного ребенка на животе или груди матери), ребенок должен быть обсушен, укрыт сухой пеленкой, длительность контакта – минимум 40 минут, оптимально-2 ч и более.(Это право мамы и ребенка закреплено и в Методическом письме Министерства здравоохранения и социального развития РФ от 13 июля 2011 г. N 15-4/10/2-6796 «Об организации работы службы родовспоможения в условиях внедрения современных перинатальных технологий»).
Почему это важно:
а) При этом организм малыша заселяют те же бактерии, что обитают на теле его матери. Это в комплексе с ГВ считается важной профилактикой аллергических заболеваний.
Это в комплексе с ГВ считается важной профилактикой аллергических заболеваний.
б) Если новорожденного разделяют с мамой сразу после родов , он становится уязвим для агрессивной больничной флоры, резко возрастает риск внутрибольничных инфекций.
в) Это успокаивает малыша и маму, ведь они оба испытывают сильный стресс в родах.
г) Ребенок с большей вероятностью сможет взять грудь правильно (особенно если роды прошли без применения лекарств).
Во-вторых, приложить ребенка к груди в течение первого часа после родов. Не паникуйте, если ребенок не взял грудь сразу. Дети должны есть тогда, когда они показывают, что готовы, и если ребенок будет в тесном контакте с матерью, она заметит эту готовность. Рекомендуемая длительность прикладывания-не менее 20 минут с каждой груди.
Первой пищей малыша должно быть молозиво. Молозиво — секрет молочных желёз, который вырабатывается во время беременности и первые 3–5 дней после родов (до прихода молока). Это насыщенная густая жидкость от светло-желтого до апельсинового цвета. Не пугайтесь, что молозива мало. Молозиво очень концентрировано, поэтому ребенку нужны совсем капли.
Это насыщенная густая жидкость от светло-желтого до апельсинового цвета. Не пугайтесь, что молозива мало. Молозиво очень концентрировано, поэтому ребенку нужны совсем капли.
Почему это важно:
А) Молозиво содержит в несколько раз больше белка, чем зрелое молоко, особенно иммуноглобулина A. Иммуноглобулины отвечают за защиту младенца от инфекций и аллергенов, благодаря специальным механизмам они быстро всасываются в желудке и кишечнике малыша.
Б) Обладает слабительными свойствами, чтобы помочь малышу поскорее избавиться от первородного стула — мекония, а также снижает риск появления физиологической желтухи у малыша.
В) У мамы срабатывает рефлекс окситоцина, что способствует сокращению матки и более быстрому восстановлению после родов.
В-третьих, правильное расположение ребенка у груди и правильное прикладывание к груди. Остановимся на ключевых моментах.
Например, Вы кормите сидя. Как держать ребенка:
а) Тело и голова ребенка находятся на одной линии.
б) Живот малыша должен быть развернут к животу мамы и касаться его.
в) Нужно поддерживать ВСЁ тело ребенка.
Ребенок подносится к груди НОСОМ к соску, чтобы за грудью нужно было тянуться. Когда он широко откроет рот-прижимаем малыша к себе.
Если хорошо приложить ребенка не удалось, аккуратно введите мизинец в уголок рта и разожмите десны, извлеките грудь.
Как выглядит правильное прикладывание? Ротик малыша открыт широко ; губки вывернуты наружу ; его подбородок касается груди матери ; радиус захвата ареолы составляет 2- 3 см от основания соска ; кроме глотания, сопения и равномерного дыхания не слышно других звуков (причмокивание и т.п.) ; маме НЕ больно.
Есть множество поз для кормления-сидя, лежа, под рукой, расслабленное кормление и др.
Нюанс: на хорошее сосание груди влияет уздечка под языком у малыша, попросите педиатра в роддоме проверить ее. Если она окажется короткой-лучше сразу ее подрезать.
В-четвертых, частые кормления грудью. Обычно применяется термин «по требованию», что вводит многих мам в заблуждение. Многие думают, что ребенок «требует», когда плачет. Вместе с тем, плач-это уже последнее, на что решается голодный ребенок.
Обычно применяется термин «по требованию», что вводит многих мам в заблуждение. Многие думают, что ребенок «требует», когда плачет. Вместе с тем, плач-это уже последнее, на что решается голодный ребенок.
Признаки готовности к сосанию у новорожденного:
У ребенка напрягаются мышцы, например, он сжимает кулаки и сгибает руки в локтях.
Ребенок вертится, крутится и выгибает спину.
Ребенок издает разные звуки .
Ребенок тянет руки ко рту (даже если глаза закрыты, может сосать свою руку).
Если рука ребенка оказывается рядом с лицом, он поворачивается в сторону руки, тыкается, открывает рот.
Новорожденный в первые 3 месяца жизни может захотеть приложиться 15-25 раз в сутки. Ведь желудок у него очень маленький (на 1 сутки после родов — 5-7 мл, на 3 сутки — 22-27 мл, на 7 сутки — 45-60 мл) и грудное молоко быстро усваивается. Помимо получения питания, ребенок находит и успокоение у маминой груди. Поэтому не рекомендуется кормить ребенка «по режиму»-например, раз в 3 часа или ограничивать его время пребывания у груди-например, кормить не более 15 минут. Решающее значение для успешной лактации имеют ночные кормления – благодаря им уровень пролактина поддерживается на необходимом уровне.
Решающее значение для успешной лактации имеют ночные кормления – благодаря им уровень пролактина поддерживается на необходимом уровне.
Почему важны частые прикладывания:
а) В груди повышается количество рецепторов к пролактину, что способствует в дальнейшем достаточной выработке молока.
б) Способствует более спокойному приходу молока, без выраженных симптомов нагрубания.
в) При кормлении «по режиму» высок риск, что ребенок обидится на маму (ведь на его потребности реагируют не сразу) и будет беспокойно вести себя у груди.
В-пятых, ребенку не рекомендуется давать пустышки.
Почему это важно:
а) Пустышки искусственно отодвигают время кормления, что приводит к плохому набору веса и уменьшению выработки молока.
б) Ребенок находит успокоение не у маминой груди, а в силиконовом предмете и может отказаться от груди .
в) Портит захват груди, что приводит к трещинам, лактостазам.
В-шестых, если нужно применять докорм сцеженным молоком и/или смесью, то исключить применение бутылочек.
Почему это важно:
А) Ребенок привыкает к сильному и постоянному потоку молока из бутылочки и начинает беспокойно вести себя у груди, «лениться» сосать.
Б) При сосании бутылочки и груди используются разные группы мышц, поэтому часто портится захват груди, ребенок плохо высасывает молоко, хуже набирает вес.
В-седьмых, совместный сон мамы и ребенка.
Спать вместе с малышом совершенно нормально. Ребенка нельзя избаловать вниманием или слишком много держать на руках. Чем больше детей держат на руках, чем больше им уделяют внимания, тем лучше они растут. Присутствие матери, ее запах постоянно призывает его почаще сосать грудь, а значит высасывать больше молока.
Родителям на Западе советуют оставлять ребенка «прокричаться» перед сном, чтобы воспитать независимого, привыкшего к одиночеству и способного успокаивать самого себя ребенка. Однако современные исследования показывают, что в этом случае мозгу ребенка наносится непоправимый ущерб.
Безопасный сон:
- Ребенок должен спать на чистой и жесткой поверхности.
- Избегайте спать с ребенком, если Вы чрезмерно устали .
- Не оставляйте малыша без присмотра во взрослой постели.
- В холодное время года накрывайтесь несколькими слоями тонкого постельного белья вместо одного толстого слоя.
- В постели не должны быть домашние животные
- В комнате, где спит ребенок, никто не должен курить.(Более подробно о совместном сне можно почитать в статье «Совместный сон с малышом», автор- Джеймс МакКенна).
Теперь рассмотрим некоторые частые случаи:
- Отрицательный резус-фактор у матери или несовместимость по группе крови не является противопоказанием к ГВ. Не является противопоказанием и резус-конфликт, конфликт по группе крови или гемолитическая болезнь новорожденного. Резус-антитела разрушаются в желудочном соке новорожденного. Исследования показывают также, что у детей с гемолитической болезнью ГВ не увеличивает распад эритроцитов, красных кровяных телец.

- Введение антирезусного иммуноглобулина для предотвращения резус-конфликтов в последующих беременностях у матери с отрицательным резус-фактором не является противопоказанием к ГВ. Антирезусный иммуноглобулин почти не проникает в грудное молоко. Большинство иммуноглобулинов разрушаются в желудочном соке новорожденного.
- Можно ли кормить грудью при желтушке?
Даже при выраженной физиологической желтухе у детей в первые дни жизни нельзя отказываться от ГВ. Раннее прикладывание ребенка к груди и частые кормления являются важным фактором профилактики желтухи, поскольку молозиво, обладая слабительным эффектом, приводит к более быстрому отхождению мекония (первородного кала). При недостаточном питании новорожденного ребенка желтуха может быть более интенсивной и длительной в связи со сгущением желчи. (источник-НАЦИОНАЛЬНАЯ ПРОГРАММА ОПТИМИЗАЦИИ ВСКАРМЛИВАНИЯ ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ В РОССИЙСКОЙ ФЕДЕРАЦИИ, стр.17).
Абсолютно бессмысленно в такой ситуации давать ребенку воду, глюкозу, активированный уголь, смекту и т. п. – от этого активность ферментов печени, функция которых снижена, не повысится. В некоторых случаях может потребоваться проведение фототерапии специальными лампами, которые обычно можно взять в аренду из роддома домой.
п. – от этого активность ферментов печени, функция которых снижена, не повысится. В некоторых случаях может потребоваться проведение фототерапии специальными лампами, которые обычно можно взять в аренду из роддома домой.
- Что делать, если вы разлучены с ребенком?
Рекомендуется сцеживаться минимум восемь раз в сутки. Неважно, получится ли что-то сцедить или нет, стимуляция груди важна для поддержания и увеличения количества молока.
Если в роддоме нет совместного пребывания, или же малыша по каким-то медицинским причинам забрали в детское отделение — не стесняйтесь навещать его и кормить там! Если это позволяет Ваше и его состояние, постарайтесь, чтобы малыша кормили только молозивом, а затем грудным молоком.
Постарайтесь, чтобы докорм давали не из бутылочки, а из ложки, пипетки или шприца без иголки.
«Приход» молока.
Молоко приходит на 3-4 сутки после родов, реже — на 5-7. Ваша грудь становится горячей, тяжелой, плотной./82096038-56a6fcb83df78cf772914c0d.jpg) Если мама ранее редко прикладывала ребенка к груди, то может случиться нагрубание. При этом помните, что можно обойтись без боли и грубого расцеживания. Действовать по схеме: тепло — легкий массаж — снятие отека с ареолы — немного сцедить — приложить ребенка — холодный компресс.
Если мама ранее редко прикладывала ребенка к груди, то может случиться нагрубание. При этом помните, что можно обойтись без боли и грубого расцеживания. Действовать по схеме: тепло — легкий массаж — снятие отека с ареолы — немного сцедить — приложить ребенка — холодный компресс.
«Жесткое» расцеживание, которое часто применяется в роддоме, приводит к сильному отеку и ухудшению ситуации. Не рекомендуются спиртовые компрессы, мазь Вишневского и т.п.
Как снять отек с ареолы? Используйте технику — Смягчение Давлением, которую ввела в практику консультант международного уровня Джин Коттерман.
Надо равномерно и бережно надавить на ареолу по направлению к грудной клетке и удерживать давление не меньше полной минуты (до 2-3 минут).
Как правильно сцедить? Пальцы ставятся на границу ареолы и белой кожи. Вначале пальцы нажимают в направлении грудной клетки: Вы как бы захватываете заполненные молоком протоки, которые лежат под ареолой, и только потом прокатываетесь по ним пальцами. Важно: пальцы не ерзают по коже, на ней они стоят на одном месте.
Важно: пальцы не ерзают по коже, на ней они стоят на одном месте.
Как узнать, хватает ли ребенку молока?
Новорождённые теряют в первые два дня своей жизни до 6-10% веса при рождении. Это является физиологической нормой. Большинство детей к 5-7 дню жизни восстанавливают свой вес или начинают прибавлять в весе.
- «Тест на мокрые пеленки».
Норма мочеиспусканий (за сутки) ребенка возрастом до 10 дней=количество дней+1.
Т.е., например, малыш 2 дней отроду, которому достаточно молока, писает 3 раза в сутки.
Малыши старше 10 дней отроду должны писать в сутки 12 раз и более.
Данные расчеты верны, если нет допаивания водой и нет капельниц.
- Набор веса. Норма прибавки веса малышей в первые 6 месяцев жизни — от 500 до 2000 г в месяц.
Набор рассчитывается не от веса при рождении, а от минимального (обычно это вес при выписке). Если прибавка в весе менее 150гр в неделю-советуем обратиться к специалистам по ГВ АКЕВ и педиатру.
- Грудной ребенок должен опорожнять кишечник минимум 3-4 раза в сутки (примерно до 3-6 недель). Затем стул урежается — до 1 раза в день или реже.
Все остальные признаки-плач малыша, из груди мало сцеживается, молоко не подтекает и т.п.-не являются надежными признаками достаточности/нехватки молока.
Образ жизни кормящей мамы:
- Уход: грудь рекомендуется мыть 1-2 раза в день во время приема общего душа (просто водой, без мыла).
- Диета: не стоит сидеть на «сухом пайке», меню должно быть разнообразным и здоровым (без употребления химических добавок), кушать-по аппетиту. В больших количествах не стоит употреблять цельное молоко, красные овощи и фрукты, экзотические фрукты. Воду, чай употреблять по жажде.
- Спорт: умеренные занятия спортом можно начинать уже спустя 6 недель после родов.
Не переживайте, если в роддоме не всё получилось сделать. Кормление все равно можно наладить. После выписки из роддома Вы можете попросить помочь Вам опытную кормящую маму или специалистов по ГВ из крупных ассоциаций.
Ибрагимова Эльвира, специалист по ГВ в г.Набережные Челны Ассоциации консультантов по естественному вскармливанию (АКЕВ), Республика Татарстан
При подготовке статьи были использованы материалы ВОЗ, листовки Ла Лече Лиги, статьи Дж.Ньюмана ( в переводе В.Нестеровой), консультантов АКЕВ: Л.Казаковой, Я.Яковлева, И.Рюховой, Е.Савосиной, О.Гутюм, Н.Заславской, М.Гудановой.
Запуск грудного вскармливания или его восстановление. Как это организовать
По мнению ученых практически любая женщина способна к выработке грудного молока, и может начать его продуцировать даже независимо от факта беременности и родов. Все, что для этого необходимо — высокая мотивация, получение необходимой информации и стимуляция молочных желез.
Лучший способ стимуляции выработки молока — это сосание ребенком груди. Чем чаще и дольше ребенок сосет грудь, тем больше вырабатывается молока. При этом важно, чтобы малыш был правильно приложен к груди, т. е. захватывал не только выступающую часть соска, но и ареолу вокруг него. Дети, которые никогда не кормились из груди или получали питание через бутылочку с соской, нуждаются в дополнительном контроле за правильностью прикладывания.
е. захватывал не только выступающую часть соска, но и ареолу вокруг него. Дети, которые никогда не кормились из груди или получали питание через бутылочку с соской, нуждаются в дополнительном контроле за правильностью прикладывания.
Подтверждением тому, что стимуляция молочных желез сосанием или сцеживанием приводит к выработке молока, есть практика использования в домашнем хозяйстве млекопитающих животных — коз, коров, которых регулярно доят и, тем самым, стимулируют к производству молока.
Важнейшими требованиями для успешного запуска производства молока или его восстановления (релактации) являются:
— твердое желание женщины возобновить лактацию
— стимуляция молочных желез.
Со стороны ребенка факторами, определяющими успех, выступают:
— готовность сосать грудь. Важно помочь ребенку в прикладывании к груди. Как показывает опыт, если грудное вскармливание было прекращено полностью, 74% младенцев первоначально отказываются сосать грудь, преимущественно по причине неумения приложиться к груди.
— возраст. Чем моложе ребенок (особенно, если ему меньше 3-х месяцев), тем вероятность успеха выше. Младенцы первых 2-3 недель жизни охотнее соглашаются сосать грудь, в которой немного молока, чем те, кто постарше. Но, тем не менее, есть примеры релактации с ребенком старше 12 месяцев.
— промежуток времени с того момента, когда грудное вскармливание было прекращено. Обычно, чем меньше этот промежуток, тем вероятность успеха выше. Но в отношении детей старшего возраста также отмечено более легкое возобновление грудного вскармливания через больший промежуток времени.
— способ кормления с того времени, когда грудное вскармливание было прекращено. Кормление из бутылочки с соской усложняет возврат к грудному вскармливанию.
Важно прекратить практику кормления из бутылочки с соской для того, чтобы преодолеть нежелание ребенка сосать.
— некоторые причины, по которым было прекращено кормление грудью: укороченная уздечка языка, отказ от груди, сложности с прикладыванием к груди, частое беспокойство ребенка (связанное с коликами, гастро-эзофагеальным рефлюксом).
Все эти причины должны быть идентифицированы и устранены, чтобы снова не вмешиваться в грудное вскармливание.
— гестационный возраст (срок беременности, на котором ребенок был рожден). Если ребенок был рожден с низким весом или раньше срока, то это часто сопровождается практикой искусственного вскармливания и ограничением контакта с матерью. На сегодня известно, что с помощью метода кенгуру можно организовать полное грудное вскармливание детей с весом от 1300 г и с 32-недельного возраста, т.е. искусственное вскармливание таких детей чаще бывает необоснованным.
— факт введения прикорма. Если прикорм вводится до 6-и месяцев, это может вытеснять грудное вскармливание.
Со стороны матери факторами, определяющими успех, выступают:
— мотивация. Чаще всего мотивация обусловлена заботой о здоровье ребенка, желанием обеспечить ему лучшее питание и гармонизировать с ним взаимоотношения.
— промежуток времени с того момента, когда грудное вскармливание было прекращено. Чем этот промежуток меньше, тем вероятность успеха выше. Тем не менее, есть примеры возобновления лактации через 15-20 лет после последнего опыта кормления грудью, в т.ч. после наступления менопаузы (полного прекращения месячных).
Чем этот промежуток меньше, тем вероятность успеха выше. Тем не менее, есть примеры возобновления лактации через 15-20 лет после последнего опыта кормления грудью, в т.ч. после наступления менопаузы (полного прекращения месячных).
— состояние груди. Такие сложности, как втянутые или плоские соски, операции на груди, могут усложнять прикладывание ребенка к груди для релактации. Но профессиональная поддержка помогает матери преодолеть эти трудности.
— возможность активно и свободно (без ограничений) контактировать с ребенком. Маме будет необходимо обеспечить свободный доступ ребенка к груди и кормить грудью в любой момент, когда ребенок проявит интерес и готовность. Уход за ребенком мама должна полностью взять на себя и обеспечивать частый контакт кожа-к-коже. Также она должна быть полностью освобождена на эти несколько недель от всех остальных обязанностей и от работы вне дома. В противном случае успех вряд ли будет возможен.
— поддержка со стороны семьи, окружения, системы здравоохранения.
— предыдущий опыт лактации. Например, 11 из 12 женщин, никогда прежде не кормивших грудью, достигали адекватной лактации на 5-13 день после начала индукции (запуска) лактации.
Время, которое потребуется для возобновления продукции грудного молока.
Процесс обычно занимает от нескольких дней до нескольких недель, и в каждом конкретном случае сложно предсказать точное время. Кто-то из женщин так и не сможет запустить лактацию для обеспечения исключительно грудного вскармливания, а кто-то справится с этим за несколько дней. Обычно среди тех, кто прекратил лактацию достаточно давно, релактация с производством большого количества молока занимает 4-6 недель, в то время как небольшие его порции начинают появляться уже через несколько дней. Первое молоко приходит на 2-6-й день, частичная релактация возможна на 4-28-й день, а полная — через 7-60 дней. Мамы должны быть терпеливы и не иметь «нормативов» ожиданий на предмет того, сколько и когда молока у них появиться.
На протяжении всего времени релактации ребенок должен получать питание из чашки.
Как кормить из чашки
— удерживайте ребенка в положении сидя или полусидя у себя на руках
— поднесите небольшую чашку с молоком к губам ребенка. Расположите чашку на нижней губе, края чашки при этом касаются внешней части верхней губы младенца.
— слегка наклоните чашку таким образом, чтобы края молока достигли губ младенца. Младенец сосредоточится, откроет рот и глаза. Низковесные при рождении малыши начинают лакать молоко с помощью языка. Рожденные в срок или младенцы постарше засасывают молоко и могут разливать его.
— не заливайте молоко в рот ребенку. Просто держите чашку с молоком на нижней губе и предоставьте малышу возможность действовать самостоятельно.
— когда ребенок насытиться, он закроет рот и будет отказываться пить молоко. Если он не съест положенного количества, то, возможно, в следующее кормление он съест больше, или может понадобиться кормить его чаще.
— измеряйте потребляемое ребенком за 24 ч, а не за каждое кормление.
В качестве альтернативы чашке для кормления младенца могут использоваться шприц без иглы, мерный пластиковый стаканчик (предназначенный для отпуска медикаментов), стеклянные флаконы из-под пенициллина или других медикаментов.
Возможно, будет удобнее перед кормлением подготовить сразу несколько наполненных молоком (для удобства — не до краев) флаконов, чтобы затем не тратить время на их повторное заполнение и не отвлекать ребенка от еды.
Практические рекомендации (необходимые действия) для релактации.
1. Стимуляция сосков и груди
Если ребенок не отказывается сосать грудь, то:
— прикладывайте его к груди так часто, как он того желает. Это должны быть каждые 1-2 ч, если возможно; не менее 8-12 раз в сутки
— организуйте безопасный совместный ночной сон с ребенком для обеспечения ночных кормлений грудью (рекомендуемый вариант — кроватка малыша находится вплотную с Вашей, при этом бортик детской кроватки, прилегающий к Вашей кровати, опущен до уровня Вашей кровати или полностью снят). Ночные кормления грудью повышают продукцию молока, а контакт с мамой провоцирует желание ребенка сосать грудь
Ночные кормления грудью повышают продукцию молока, а контакт с мамой провоцирует желание ребенка сосать грудь
— прикладывайте ребенка к обеим грудям в одно кормление, минимум на 10-15 минут к каждой груди. Мама может предлагать каждую грудь более 1 раза, если ребенок готов ее сосать
— проверьте правильность прикладывания к груди для предупреждения травмирования сосков и эффективного удаления молока из груди
— избегайте использования пустышек и бутылочек с соской, т.к. это снижает желание ребенка сосать грудь и уменьшает стимуляцию груди
— кормите ребенка из чашки, или другим альтернативным способом.
Если ребенок не готов или не умеет сосать грудь, то:
— проверьте – здоров ли ребенок, нет ли у него анатомических дефектов, которые необходимо устранить
— обеспечьте неограниченный контакт кожа-к-коже с ребенком и продолжайте предлагать ребенку грудь в любое время, когда он проявит интерес
— ребенок может сосать охотнее, если предложить ему кормиться с помощью системы для докорма у груди или «капельным» методом
— стимулируйте грудь сцеживаниями – вручную или с помощью молокоотсоса
— избегайте использования пустышки и бутылочки с соской, кормите ребенка при необходимости из чашки или другим альтернативным способом.
Система для докорма у груди предназначена для того, чтобы поддерживать постоянный поток молока, в то время как ребенок сосет и стимулирует грудь и сосок.
Как кормить из системы для докорма у груди:
— используйте назогастральный зонд (трубку) и чашку, в которой будет находиться молоко
— прорежьте небольшое отверстие сбоку на трубке возле ее конца, т.е. той части, которая будет находиться во рту у ребенка (это будет дополнение к отверстию на конце трубки) – таким образом молоко будет лучше течь из трубки
— приготовьте молоко в чашке в количестве, необходимом для одного кормления
— один конец трубки прикрепите над соском таким образом, чтобы младенец мог сосать одновременно грудь и трубку. С помощью липкой ленты закрепите трубку возле соска
— опустите другой конец трубки в чашку с молоком
— можно завязать узел на трубке, если она достаточно широка или поместить на ней зажим. Это будет контролировать поток молока таким образом, чтобы младенец не завершил кормление слишком быстро
— контролируйте поток молока таким образом, чтобы каждое кормление длилось по возможности около 30 мин (подъем чашки с молоком на более высокий уровень ускоряет поток молока, опускание – замедляет).
— давайте возможность младенцу сосать в любое время, когда он готов
— мойте и стерилизуйте трубку и чашку после каждого использования. Каждые несколько дней заменяйте трубку на новую.
Назогастральный зонд может продаваться в аптеке под названием «катетер питательный для младенцев» и иметь разный размер (диаметр). Важно, чтобы диаметр был небольшим, т.е. трубка была достаточно узкой. Кроме того, фирма «Медела» предлагает готовую систему для докорма у груди, правда, достаточно дорогую.
«Капельная» техника может быть использована в начале релактаци, чтобы заинтересовать младенца в сосании груди. В дальнейшем лучше перейти к использованию системы для докорма у груди. При «капельной» технике молоко (или его заменитель) медленно выливается мамой на грудь, стекает по ней и капает с соска.
2. Сцеживание груди
Если младенец абсолютно не готов или не способен сосать грудь, маме необходимо самостоятельно стимулировать грудь с помощью сцеживания вручную или молокоотсосом. Молоко необходимо сцеживать 8-12 раз в сутки (приблизительное количество кормлений младенца первых дней жизни). С помощью только сцеживания молоко может появиться в груди через 1-6 недель. Более частое сцеживание приводит к скорейшему приходу молока. Иногда может потребоваться сцеживание груди после ее сосания младенцем. Процедура сцеживания должна занимать не менее 20 минут – 5 минут мама сцеживает одну грудь, 5 минут – другую, а потом снова повторяет процедуру. При этом маму не должно смущать отсутствие молока при сцеживании – значение имеет время, в течение которого грудь получает стимуляцию.
Молоко необходимо сцеживать 8-12 раз в сутки (приблизительное количество кормлений младенца первых дней жизни). С помощью только сцеживания молоко может появиться в груди через 1-6 недель. Более частое сцеживание приводит к скорейшему приходу молока. Иногда может потребоваться сцеживание груди после ее сосания младенцем. Процедура сцеживания должна занимать не менее 20 минут – 5 минут мама сцеживает одну грудь, 5 минут – другую, а потом снова повторяет процедуру. При этом маму не должно смущать отсутствие молока при сцеживании – значение имеет время, в течение которого грудь получает стимуляцию.
3. Контакт кожа-к-коже
Младенцы, которые никогда не кормились грудью или которые отказались от груди, часто начинают спонтанно кормиться грудью, если им предоставляется возможность быть в контакте кожа-к-коже и при этом не побуждают прикладываться к груди. Прикосновения ребенка также влияют на маму – на деятельность ее нейро-эндокринной системы и на секрецию ключевого гормона лактации – пролактина, повышая ее.
Пока происходит становление лактации у мамы, ребенок должен получать заместительное питание. Количество предлагаемого питания определяют из расчета 150 мл на 1 кг веса ребенка в сутки, распределив его на 8 кормлений. Способ дачи – только альтернативный — через чашку или систему для докорма у груди. Когда продукция молока повышается, количество докорма, соответственно, уменьшают. При этом ведут постоянный мониторинг набора веса ребенком.
Если все предпринятые меры не возымели должного эффекта, рассматривают возможность использования средств фармакологии. Но при этом важно понимать, что хоть некоторые препараты и могут оказывать стимулирующий эффект на производство молока, сами по себе они не способны полностью индуцировать лактацию.
Необходимой остается стимуляция груди. Среди рекомендуемых фармакопрепаратов — гормональные средства и препарат «Метаклопрамид». Их использование оправдано лишь в случае, когда физиологические меры стимуляции груди испробованы на протяжении минимум 2 недель, а релактация при этом не наступила. «Метаклопрамид» назначают в количестве 10 мг трижды в день на протяжении 1-2 недель. Прием препарата должен быть отменен не позже, чем через 2 недели, а если лактация возобновилась, то и раньше. Назначение препарата должно осуществляться лечащим доктором.
«Метаклопрамид» назначают в количестве 10 мг трижды в день на протяжении 1-2 недель. Прием препарата должен быть отменен не позже, чем через 2 недели, а если лактация возобновилась, то и раньше. Назначение препарата должно осуществляться лечащим доктором.
Использование природных средств стимуляции продукции молока (пива, чеснока, трав) не нашли научного подтверждения.
4. Создание особых доброжелательных к маме условий
Питание. Хорошее питание часто рассматривают как необходимое условие для адекватной лактации. Но исследования показали, что повышенное потребление пищи не приводит к повышению продукции молока. Тем не менее, адекватное питание рекомендовано для сохранения собственного здоровья матери и для лактации. При этом нет необходимости делать акцент на особой диете кормящей матери — дополнительные 500 ккал к обычному рациону питания женщины покроют повышенные энергозатраты в период лактации.
Питьевой режим. Повышение потребления жидкости кормящей мамой до недавнего времени рекомендовалось для повышения продукции молока, хотя доказательств последнего так и не появилось. Чрезмерное потребление жидкости — больше, чем продиктовано чувством жажды, — наоборот, ассоциируется с уменьшением продукции молока. Доказано, что кормящая мама испытывает повышенную жажду вследствие того, что ее организм таким образом получает возможность возместить потерю жидкости с грудным молоком.
Чрезмерное потребление жидкости — больше, чем продиктовано чувством жажды, — наоборот, ассоциируется с уменьшением продукции молока. Доказано, что кормящая мама испытывает повышенную жажду вследствие того, что ее организм таким образом получает возможность возместить потерю жидкости с грудным молоком.
Отдых. Основное преимущество дополнительного свободного времени – это возможность беспрепятственно обеспечивать доступ ребенка к груди в любое время, когда он выкажет готовность. Хотя при этом нет необходимости в постельном режиме.
Отпуск на работе. Для женщин, которые работают вне дома, существует риск того, что они не смогут прикладывать ребенка к груди достаточно часто. Если это представляется возможным, организуйте 1-2-хнедельный отпуск для мамы.
5. Мониторинг количества потребляемой ребенком пищи.
Контроль за весом ребенка. Регулярное взвешивание — наиболее надежный способ определения – достаточно ли ребенок получает пищи. Важно, чтобы взвешивание проводилось не реже, но и не чаще, чем 1 раз в неделю. Выделяют особую категорию младенцев, т.н. «голодных счастливцев», которые могут никак не демонстрировать чувство голода. «Контрольное взвешивание» — до и после кормления, является не только не показательным, но и потенциально вредоносным, т.к. провоцирует неоправданное беспокойство у мам. Взвешивание должно подтвердить, что младенец после 10 дня жизни и до 9-и месяцев набирает в весе минимум 125 г в неделю или 500 г в месяц.
Важно, чтобы взвешивание проводилось не реже, но и не чаще, чем 1 раз в неделю. Выделяют особую категорию младенцев, т.н. «голодных счастливцев», которые могут никак не демонстрировать чувство голода. «Контрольное взвешивание» — до и после кормления, является не только не показательным, но и потенциально вредоносным, т.к. провоцирует неоправданное беспокойство у мам. Взвешивание должно подтвердить, что младенец после 10 дня жизни и до 9-и месяцев набирает в весе минимум 125 г в неделю или 500 г в месяц.
Изменения, обращающие на себя внимание. Мама может отметить новые ощущения в груди – чувство наливания, упругости, подтекание молока, появившаяся возможность его сцедить. Наиболее достоверный признак повышения продукции молока – уменьшение потребления младенцем докорма при стабильной прибавке в весе. Но этот признак нельзя считать надежным, если он проявляется кратковременно, т.к. количество потребляемого ребенком докорма может меняться день ото дня. Если же тенденция прослеживается достаточно долго, то это заслуживает доверия.
Мочеиспускание и стул. Частое мочеиспускание (более 6 раз в сутки) является индикатором достаточного потребления жидкости. Нормой также является отхождение желто-коричневого стула у младенцев первых четырех недель жизни до нескольких раз в день. По завершении первого месяца частота стула может уменьшиться до 1 раза в сутки, а в редких случаях — до 1 раза в 7-10 дней (количество стула при этом значительно больше). Консистенция и окраска стула изменяются, когда в рационе ребенка появляются другие продукты питания. У детей на искусственном вскармливании стул более крутой. По мере повышения продукции молока у матери стул младенца может становится более мягким.
Активность. Если ребенок спонтанно просыпается каждые 2-3 часа для кормления и расходует энергию на разного рода активность в соответствии с возрастом, скорей всего, он получает достаточно питания. В свою очередь чрезмерное спокойствие и «нетребовательность» младенца может быть вызвана его бессилием вследствие дефицита питания.
6. Оценка продукции грудного молока.
Для этого необходимо:
— оценить общую потребность младенца в питании в соответствии с возрастом и весом
— вычесть количество докорма, потребляемое младенцем.
Разница будет составлять количество молока, которое потребляет ребенок и, соответственно, производит мама.
7. Уменьшение количества докорма
Требуемое количество докорма. Важнейшим приоритетом является обеспечение потребления младенцем питательных веществ, необходимых для общего роста и развития. Продолжать дачу докорма в больших количества или достаточно долго будет предпочтительнее, нежели резко преждевременно уменьшить его количество.
Первоначально ребенок должен получать 150 мл заменителя грудного молока на 1 кг веса в течение суток. По мере повышения продукции грудного молока количество докорма может быть уменьшено — обычно на 50 мл в день каждые несколько дней.
Как уменьшать количество докорма. В некоторых случаях младенцы сами дают понять, что они нуждаются в меньшем количестве докорма, отказываясь от докорма или отказываясь сосать вторую грудь.
В некоторых случаях маме нужно попробовать самой уменьшить количество докорма. Уменьшение количества докорма может также быть необходимым для того, чтобы поддерживать у младенца «энтузиазм» для сосания груди чаще и активней. Но мама не должна форсировать события, чтобы младенец не был чересчур голодным или слабым для того, чтобы сосать эффективно.
Один из способов уменьшения количества докорма:
— уменьшить количество докорма на 50 мл в день (за 24 ч)
— это количество может быть разделено на несколько кормлений: например, уменьшить 5 эпизодов докорма на 10 мл каждый, или уменьшить на 25 мл два кормления
— продолжать предлагать уменьшенное количество докорма на протяжении последующих нескольких дней
— если своим поведением ребенок дает понять, что получает достаточно питания, за неделю набирает 125 г веса или больше, снова уменьшайте количество докорма
— если ребенок проявляет признаки голода или не набирает вес к концу недели, не уменьшайте количество докорма – продолжайте предлагать то же количество докорма еще 1 неделю
— если на протяжении следующей недели ребенок продолжает проявлять признаки голода и не набирает вес, вернитесь к прежнему количеству докорма.
Докорм можно предлагать не в каждое кормление. Чаще кормление только грудью оказывается достаточным в ночное или предутреннее время, когда грудь сильнее наливается. Докорм можно использовать позже в течение дня.
Заключение. Возобновление производства молока (релактация) возможна практически у любой женщины, если последняя адекватно мотивирована и поддержана. Возраст, положение, предыдущий опыт грудного вскармливания при этом не имеют решающего значения. Пробуйте, и у Вас все получится!
Подготовлено Юлией Савельевой на основе материалов Всемирной организации охраны здоровья.
http://www.who.int/child_adolescent_health/documents/who_chs_cah_98_14/en/
Изменения груди после беременности и во время кормления грудью
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Изменения груди можно ожидать во время и после беременности, независимо от того, кормит женщина грудью или нет. Общие симптомы после родов включают набухание груди, которое относится к ощущению полноты, а также болезненность или утечку сосков.
Хотя многие изменения груди происходят естественным образом после родов, важно обсудить с врачом любые необычные или тревожные симптомы.
Симптомы, требующие медицинской помощи, включают боль в груди, сопровождающуюся лихорадкой, или стойкое уплотнение в груди, которое вызывает ямочку на коже.
Ниже мы перечисляем некоторые из наиболее частых изменений груди, которые происходят после беременности и во время кормления грудью, и объясняем, когда кому-то следует обратиться к врачу.
Изменения груди и сосков могут начаться на очень ранних сроках беременности и продолжаться на протяжении всей беременности. Эти изменения объясняются гормонами и увеличением кровотока.
Ранние симптомы могут включать:
- болезненность груди
- быстрый рост ткани груди
- болезненные или тяжелые груди
- заметные синие вены под кожей
Во втором триместре общие изменения груди включают:
изменения груди во время последнего триместра включают продолжающееся увеличение груди и протекающие соски, а также развитие растяжек на коже.
После родов изменения груди продолжают происходить. Наиболее распространены следующие:
Утечка
Примерно через 3-5 дней после родов поступает молоко. Хорошим показателем этого является то, что молозиво — густая желтая жидкость, которая может быть первой пищей ребенка — становится светлее. цвет и более жидкий по консистенции.
У некоторых женщин наблюдается подтекание из сосков в течение первых нескольких дней после появления молока. Это может произойти:
- , когда ребенок плачет
- , когда его грудь очень полна
- , когда он испытывает сильные эмоции
- без очевидной причины
Протекание часто уменьшается после первых нескольких недель, хотя некоторые люди испытывают это дольше.
Одноразовые или многоразовые прокладки для груди могут впитывать это молоко и предотвращать его просвечивание через одежду. Многоразовые прокладки для груди доступны в Интернете.
Набухание груди
Полная грудь — это обычная часть опыта после родов. Медицинское название наполнения груди — нагрубание, и это происходит при поступлении молока. Женщина также может испытывать:
- тяжелые, твердые груди
- теплая на ощупь кожа
- уплотнения в ткани груди
- дискомфорт
Полную грудь часто сопровождают протекающие соски.
Кормящим женщинам следует стараться кормить чаще, так как более частое выделение молока снижает сытость. В течение нескольких дней симптомы набухания должны уменьшиться, поскольку выработка молока начинает снижаться в соответствии с потребностями ребенка.
Те, кто кормят из бутылочки, должны избегать выделения молока из груди в это время, потому что это приведет к тому, что организм будет производить больше молока.
Вместо этого для удобства можно обернуть грудь полотенцем. Пакеты со льдом также могут помочь уменьшить боль и чувство жара в груди.Пакеты со льдом можно приобрести в Интернете.
Во время кормления грудью могут произойти другие связанные изменения. К ним относятся:
Ощущения покалывания
Кормящие женщины могут заметить покалывание в груди, когда младенцы начинают кормить грудью. Это может указывать на «спад» молока — молоко выходит в протоки, чтобы ребенок мог его выпить. Со временем эти ощущения могут стать менее заметными.
Может быть невозможно почувствовать, как вытекает молоко, а присутствие покалывания не отражает количество молока, которое получает ребенок.
Увеличенный размер чашки
Обычно грудь остается увеличенной, по крайней мере, в течение первых нескольких месяцев кормления грудью. Они, как правило, становятся мягче и опорожняются сразу после кормления и могут немного уменьшиться после того, как ребенок начнет есть твердую пищу.
Как правило, грудь остается увеличенной до окончания грудного вскармливания. Затем они могут вернуться к своему первоначальному размеру, стать меньше, чем раньше, или остаться немного больше — все тела реагируют по-разному.
Больные или потрескавшиеся соски
На начальных этапах кормления грудью некоторые женщины испытывают боль в сосках.Это происходит, когда женщина и ребенок приспосабливаются к процессу кормления грудью.
Когда младенцы не захватывают сосок правильно или сосут очень сильно, это может вызвать трещины, кровотечение или образование пузырей на сосках.
Крем для сосков или грудное молоко могут успокоить болезненные соски. Однако, если боль не исчезнет, можно проконсультироваться с врачом или консультантом по грудному вскармливанию.
Крем для сосков можно приобрести в Интернете.
Поделиться на Pinterest Женщина может обнаружить, что форма ее груди навсегда изменится после беременности.
Многие женщины обнаруживают, что их грудь никогда не выглядит так, как до беременности.
Они могут быть больше или меньше, больше провисать или опускаться, на них появляются растяжки. Соски тоже могут выглядеть иначе. Одна грудь также может измениться больше, чем другая.
Когда грудь возвращается к своему состоянию перед беременностью, размер варьируется от человека к человеку. В общем, грудь имеет тенденцию возвращаться к своему первоначальному размеру, когда тело восстанавливает свой вес перед беременностью.
Однако форма груди может навсегда измениться.Это связано с тем, что набухание, которое происходит при поступлении грудного молока, может ослабить связки в груди, в результате чего грудь обвиснет.
Некоторые женщины считают, что если они кормят из бутылочки, они не испытают изменений груди после беременности. Это неправда, потому что беременность, а не кормление грудью, вызывает большинство изменений груди.
Факторы, которые оказывают более значительное влияние на грудь, чем грудное вскармливание, включают:
- возраст
- генетика
- прибавка в весе во время беременности
- количество беременностей, которые женщина имела
- , будучи курильщицей
- размер груди до беременность
Несколько осложнений со стороны груди и сосков могут возникнуть после беременности и кормления грудью.К ним относятся:
Мастит
Это инфекция, которая возникает из-за закупорки молочного протока. Обычно он развивается только в одной груди за раз. Признаки и симптомы мастита включают:
- дискомфорт
- область твердой опухоли
- красные полосы на коже груди
- горячая кожа вокруг закупоренного протока
- сильная боль в груди
- лихорадка
- гной или кровь в грудном молоке
Мастит чаще всего встречается в первые 3 недели после родов, хотя может возникнуть в любое время во время кормления грудью.У женщин, кормящих из бутылочки, также может развиться мастит вскоре после поступления молока, поскольку они не выделяют молоко из груди.
Умеренный или тяжелый мастит обычно требует лечения антибиотиками. При отсутствии лечения мастит может перерасти в абсцесс груди.
Грибковая инфекция
У кормящих грудью женщин может развиться дрожжевая инфекция в одном или обоих сосках. Обычно это происходит при трещинах сосков.
Симптомы включают:
Грибковая инфекция может перейти к ребенку.Если это произойдет, у них может быть:
- белых пятен на языке или во рту
- трудности с кормлением, такие как отрывание груди и плач
- сыпь от подгузников
рак груди
Поделиться на PinterestЕсли у женщины есть любые опасения по поводу ее груди после беременности, ей следует поговорить с врачом.
Рак груди, связанный с беременностью, возникает во время беременности или в первый год после родов. Исследования показывают, что он поражает примерно 1 из 3000 беременных женщин.
Исследования, проведенные в 2019 году, показывают, что молодые женщины, недавно родившие, имеют несколько повышенный риск рака груди, хотя беременность со временем может снизить риск рака груди.
Важно обратиться за медицинской помощью при появлении необычных изменений груди, таких как:
- болезненные, стойкие или увеличивающиеся в размерах уплотнения
- необычные выделения из сосков
- ямочки или морщинки на коже на груди
Всем, кто обеспокоен изменениями груди, которые происходят после беременности, во время или после кормления грудью, следует поговорить со своим врачом.
Немедленно обратитесь за медицинской помощью, если развиваются какие-либо симптомы мастита, особенно если симптомы тяжелые или не улучшаются в течение 24 часов.
Врач должен исследовать любые уплотнения в груди, необычные изменения кожи или сосков, поскольку они могут указывать на рак.
Большинство женщин испытывают изменения груди после беременности, независимо от того, кормят ли они грудью.
Даже если грудь никогда не вернется в состояние перед беременностью, большинство изменений носят косметический характер, а это означает, что они не являются проблемой со здоровьем.
Однако иногда изменения груди могут указывать на инфекцию или рак. Оба требуют дальнейшего обследования и незамедлительного лечения.
Регулярные самообследования груди могут помочь людям лучше узнать свою грудь, что может помочь им выявить необычные изменения на ранней стадии.
Уход за грудью при грудном вскармливании
Вы заметите, что ваша грудь сильно меняется во время беременности и кормления грудью. Ваши ареолы могут потемнеть и стать больше, а гормоны беременности заставляют молочную ткань в груди расти и готовиться к выработке грудного молока.Затем, после рождения вашего ребенка, производство грудного молока ускоряется, и ваша грудь начинает наполняться грудным молоком.
Если вы кормите грудью и / или сцеживаете молоко, грудь не требует особого лечения, но особенно важны надлежащий уход, осведомленность и гигиена, чтобы помочь вам чувствовать себя более комфортно и предотвратить некоторые потенциальные проблемы с грудным вскармливанием, такие как инфекция или болезненность сосков.
Грудное вскармливание Уход за грудью
На самом деле нет ничего особенного, что вам нужно делать для вашей груди, когда вы кормите грудью, кроме элементарной чистоты, мониторинга баланса влаги вашей кожи (слишком сухая может вызвать растрескивание, а слишком влажная может привести к размножению микробов) и замечать любые изменения, которые может потребовать внимания.
Когда ваша грудь наполняется грудным молоком, вы можете почувствовать набухание груди, болезненность, покалывание и подтекание грудного молока. Все это нормальные явления, которым может помочь тщательный уход за грудью, который также сведет к минимуму другие виды дискомфорта и поможет предотвратить инфекцию.
Соблюдайте правила гигиены
Вымойте руки перед тем, как прикасаться к груди. Следите за чистотой груди и сосков, ежедневно промывая их теплой водой под душем или ванной.Также не используйте мыло на груди. Мыло может вызывать сухость, трещины и раздражение кожи. Он также может удалить натуральные масла, вырабатываемые железами Монтгомери, расположенными на темных участках вокруг сосков. Эти масла помогают поддерживать чистоту и увлажнение сосков и ареол.
Часто меняйте прокладки для груди
Если вы используете прокладки для груди или ватные квадраты внутри бюстгальтера, чтобы впитать грудное молоко из протекающих грудей, не забудьте сменить их, когда они станут влажными, поскольку сырость может вызвать рост микробов.Чистые и сухие прокладки для кормления могут помочь предотвратить воспаление сосков, молочницу или мастит.
Носите поддерживающий бюстгальтер
Выберите поддерживающий бюстгальтер для кормления или обычный бюстгальтер, который хорошо сидит, но не слишком узкий. Хлопок — отличный выбор ткани, так как он позволяет вашей коже дышать.
Убедитесь, что ваш ребенок правильно прикладывается к груди
Хорошее прикладывание к груди с самого первого кормления грудью и очень частое кормление — по крайней мере, каждые 2–3 часа — могут помочь предотвратить развитие болезненных проблем с грудью, таких как болезненность сосков, набухание груди, закупорка молочных протоков и мастит.
Правильно извлеките ребенка из груди
Когда вы будете готовы снять ребенка с груди, не отрывайте его. Вместо этого поместите палец в угол его рта, чтобы аккуратно прервать сосание между его ртом и вашей грудью.
Лечить больные соски
После кормления ребенка грудью, чтобы вылечить (и предотвратить) воспаление сосков, нанесите безопасный крем для сосков или немного грудного молока на соски и ареолу, а затем дайте им высохнуть на воздухе.Если у вас болят соски, поговорите со своим врачом или консультантом по грудному вскармливанию об использовании очищенных ланолиновых или гидрогелевых подушечек, чтобы успокоить грудь.
Держитесь подальше от любых лосьонов, кремов или спреев, предварительно не обсудив их с вашим лечащим врачом, поскольку некоторые продукты могут нанести вред вашему ребенку, закупорить молочные протоки или еще больше вызвать раздражение кожи.
Лечить нагрубание
Если ваша грудь становится болезненно переполненной, твердой и опухшей, вы можете использовать холодные листья капусты или холодные компрессы, чтобы уменьшить воспаление и облегчить боль.Также может помочь частое сцеживание или кормление грудью для снятия давления.
Ежемесячное самообследование груди
Даже если вы кормите грудью, важно проверять свою грудь каждый месяц. Когда грудь полна молока, это нормально, но она должна исчезнуть после кормления грудью, сцеживания или массажа груди. Если вы заметили опухоль, которая не проходит сама по себе в течение нескольких дней, обратитесь к врачу для проверки.
Уход за грудью при сцеживании
Уход за грудью при использовании молокоотсоса практически такой же, как и при кормлении грудью, с некоторыми дополнительными компонентами, специфичными для сцеживания:
Убедитесь, что фланцы насоса подходят для установки
Хотя стандартный нагрудный щиток или фланец, который надевается на грудь и соски, может подойти для вашей груди, правильная подгонка важна.Существуют и другие размеры, соответствующие разным размерам груди и сосков, чтобы обеспечить правильное расположение сосков и их прилегание к ареоле. Если вы используете слишком маленький или слишком большой, вы можете снизить эффективность сцеживания и, возможно, получить травму груди и / или болезненность сосков.
Держите все в чистоте
Всегда мойте руки и тщательно очищайте детали насоса каждый раз перед сцеживанием, чтобы предотвратить заражение.
Уход за грудью при отлучении от груди
Ваше тело по-прежнему будет вырабатывать грудное молоко, даже если вы решите не кормить грудью или отлучите ребенка от груди.При постепенном отлучении от груди особого ухода не требуется. Количество грудного молока будет постепенно уменьшаться по мере уменьшения потребности ребенка или сцеживающего молока. Если отлучение от груди происходит внезапно, родители могут предпринять несколько шагов по уходу за грудью.
Для высыхания грудного молока в груди может потребоваться несколько недель или месяцев. Вот несколько советов по уходу за грудью, если вы хотите перестать вырабатывать грудное молоко.
- Спросите своего врача о лекарстве , таком как Тайленол или Мотрин, для облегчения боли.
- Не прикасайтесь к груди или соскам. Регулярная стимуляция груди и сосков заставляет ваше тело продолжать вырабатывать молоко.
- Приложите к груди холодный компресс , чтобы снять отек и снять дискомфорт. Также можно использовать холодные капустные листья.
- Сцеживайте грудное молоко вручную или сцеживайте его вручную , чтобы снять некоторое давление, если ваша грудь болезненно переполнена. Просто не сцеживайте много и часто, иначе вы будете продолжать вырабатывать больше грудного молока.
- Используйте прокладки для груди или хлопчатобумажную ткань, чтобы удалить протечки.
- Носите поддерживающий бюстгальтер , но не плотно, так как сужение может быть болезненным.
Слово Verywell
Уход за грудью во время кормления грудью может помочь вам оставаться здоровым и предотвратить проблемы с грудью, которые могут привести к проблемам с грудным вскармливанием. Если у вас есть какие-либо опасения по поводу своей груди или ухода за ней, обратитесь за помощью к своему врачу, консультанту по грудному вскармливанию или в местную группу по грудному вскармливанию.
Грудное вскармливание и аномалии груди
Кормящие матери могут столкнуться с множеством возможных проблем с грудью. Большинство проблем с грудью встречаются часто и не вызывают беспокойства. Но некоторые проблемы с грудью могут быть признаком чего-то более опасного.
Очень важно как можно скорее понять и выявить любые проблемы, с которыми вы сталкиваетесь с грудью. Быстро позаботившись о проблемах с грудью, когда они возникают, вы можете предотвратить их перерастание в более сложные проблемы, которые могут помешать грудному вскармливанию вашего ребенка и вашему будущему здоровью.
Асимметрия груди
Обычно есть три ситуации, когда у кормящей женщины может быть асимметрия груди или неровная грудь:
Небольшая разница в размере груди
Одна грудь может быть немного больше другой, но это не вызывает беспокойства. Когда вы кормите грудью, это нормально. Часто это результат того, как ребенок кормит грудью. Грудь, которой вы собираетесь начать следующее кормление, будет полнее и больше, чем грудь, которую вы использовали для начала последнего кормления.
Большая разница в размере зверя
Одна грудь может быть значительно больше другой, и с этой стороны вырабатывается гораздо больше грудного молока. Иногда у женщины в одной груди образуется больше молочной ткани, чем в другой. Или, если у вас была операция на груди или лечение рака груди на одной груди, эта грудь может не производить столько грудного молока. Когда одна грудь не вырабатывает много грудного молока, а другая делает, грудь будет выглядеть неровной.
Но если ваш врач говорит, что это безопасно и одна грудь может производить грудное молоко, вы можете кормить ребенка грудью с этой стороны.Также вполне возможно получить здоровый запас грудного молока только из одной груди. Вам просто нужно, чтобы врач следил за весом и здоровьем вашего ребенка. Если все в порядке, нет причин, по которым нельзя кормить грудью только с одной стороны.
Одностороннее предпочтение
Иногда одна грудь больше другой, потому что ваш ребенок начал отдавать предпочтение одной стороне или вы кормите грудью больше с одной стороны, чем с другой. Вы или ваш ребенок можете развивать предпочтение груди по многим причинам, например, грудное вскармливание с одной стороны из-за комфорта или сосредоточение внимания на своей менее доминирующей стороне, чтобы вы могли печатать, готовить или заниматься другими делами во время кормления ребенка.
Когда ребенок или кормящая мама предпочитает одну сторону другой, выработка грудного молока может замедлиться на той стороне, которую ребенок не хочет, и из-за этого грудь будет казаться меньше.
Недоразвитая грудь
Если у вас гипопластическая (недоразвитая) грудь, вы родились с ней. Это проблема груди, при которой железистая (вырабатывающая молоко) ткань груди не полностью развивается. Недоразвитая грудь может быть широко расставленной, длинной или тонкой, и вы можете не знать о ней, пока не забеременеете и не родите ребенка.
Если ваш врач скажет вам, что у вас недостаточно железистой ткани в груди, вы все равно можете кормить грудью. Однако вырабатывать достаточно грудного молока может быть сложно, поэтому вам может потребоваться подкормка вашего ребенка.
Шишки в груди
Ваша кормящая грудь может казаться бугристой, особенно когда она переполнена. И, конечно же, нервничать, когда что-то чувствуется в груди, естественно. Но постарайтесь помнить, что большинство шишек, которые вы чувствуете при кормлении грудью, вовсе не опасны.
Шишки в груди делятся на три основные категории:
- Доброкачественное заболевание груди : Доброкачественное означает безвредное. Если у вас есть доброкачественное уплотнение или уплотнение в груди, вы можете почувствовать отек и нежность, боль в груди или общую опухоль в груди.
- Рак груди : Лишь небольшой процент опухолей груди, обнаруживаемых у кормящих женщин, оказывается раком. Рак груди имеет тенденцию проявляться в виде безболезненной шишки только с одной стороны.Обычно он твердый, твердый и плотный. Границы образования будут неровными, и его будет трудно перемещать, потому что оно прикреплено к окружающей ткани груди.
- Фиброаденома : Фиброаденома — это опухоль в ткани груди, которая НЕ является раком. Он может ощущаться как единая безболезненная масса, но на ощупь он твердый, твердый, эластичный и эластичный. Эта масса может двигаться, может быть круглой, овальной или состоять из множества долей. Обычно она имеет размер от одного до трех сантиметров.
Другие возможные проблемы
Некоторые из распространенных проблем с грудью, которые могут возникнуть во время кормления грудью, включают:
- Абсцесс груди : Абсцесс груди — редкое осложнение инфекции груди. Это карман жидкости, который скапливается в одной области груди. Однако были случаи, когда у женщин было два в одной груди. Вашему врачу, возможно, придется удалить жидкость с помощью иглы, или вам может потребоваться небольшая операция.
- Набухание груди : Набухание груди — одна из самых распространенных проблем грудного вскармливания.Это вызвано увеличением жидкости в груди, включая грудное молоко, кровь и лимфу. Набухание может быть болезненным и мешать ребенку брать грудь и кормить грудью. Вы можете лечить набухание груди, очень часто кормя грудью, используя молокоотсос для снятия чрезмерного давления в груди, прикладывая холодные компрессы или листья капусты к груди для комфорта и принимая безрецептурные обезболивающие, такие как тайленол или мотрин, если необходимо. .
- Галактоцеле : галактоцеле — это киста, заполненная молоком, которая часто является результатом закупорки молочного протока.Врач может осушить галактоцеле, удалив молочную жидкость с помощью иглы.
- Мастит : Мастит — это воспаление (опухоль) ткани груди. Это вызывает боль, припухлость и покраснение пораженного участка груди. Это также может вызвать симптомы гриппа. Возможно, вам потребуется принять антибиотик, если есть инфекция, поэтому позвоните своему врачу. Вы можете начать выздоравливать от мастита в течение 48 часов, если вы много отдыхаете, принимаете лекарства и очень часто кормите грудью.
- Побледнение сосков : Побледнение сосков происходит из-за внезапного нарушения притока крови к соскам. Соски белеют и могут гореть. Затем, когда кровоток возвращается, соски постепенно возвращаются к своему первоначальному цвету. Побледнение сосков может быть очень болезненным. Чтобы лечить побледнение сосков, убедитесь, что ваш ребенок хорошо сосет грудь, постарайтесь предотвратить болезненные, потрескавшиеся и поврежденные соски и согрейте грудь.
- Забитые молочные протоки : Закупоренные молочные протоки представляют собой твердые, нежные комки, которые образуются в молочных протоках и блокируют поток грудного молока.Заблокированные протоки обычно очищаются менее чем за день при частом кормлении грудью или сцеживании, чтобы удалить грудное молоко из груди.
Изменения груди
Если вы заметили какие-либо из этих изменений груди, обратитесь к врачу для осмотра. Раннее обнаружение потенциальных проблем с грудью с большей вероятностью приведет к успешному лечению.
- Изменение направления соска : Если сосок выглядит так, как будто его тянут в другом направлении, это может быть признаком рака груди.
- Ямочка на груди : Широкая неглубокая ямочка на груди свидетельствует о втягивании кожи. Ямочка может быть вызвана укорочением связок Купера, что может быть признаком воспаления или рака груди.
- Фиксация : Наклонитесь вперед и осмотрите грудь на предмет неровностей, деформации или уменьшения подвижности. При инвазивном раке груди фиброз «фиксирует» или прикрепляет грудь к нижележащим мышцам.
- Втягивание соска : Втягивание соска назад может быть безвредным (большинство ретракций) или злокачественным (иногда связано с раком груди). Не путайте втянутые соски с втянутыми сосками.
- Видный венозный узор (вены) : Для кормящих женщин нормально иметь видимые вены на груди, особенно когда грудь переполнена. Однако, если вены выступают только с одной стороны, это может указывать на определенные типы опухолей молочной железы.
Аномальные выделения из сосков
При грудном вскармливании выделяются нормальные выделения из сосков:
Затем есть выделения из сосков, которые могут быть более опасными.Он может включать:
- Кровянистые выделения : Кровянистые выделения могут быть нормальным явлением, но также могут быть признаком того, что что-то не так. Незлокачественные новообразования, называемые внутрипротоковыми папилломами, могут вызывать водянистые, кровянистые выделения, а некоторые виды рака груди, такие как протоковая карцинома, также могут вызывать кровянистые выделения из сосков.
- Гнойные выделения (гной) : Густая бесцветная жидкость, вытекающая из соска, может быть признаком инфекции или эктазии протока молочной железы.
Иногда аномальные выделения из сосков могут быть похожи на нормальные выделения из сосков, и может быть трудно отличить то, что нормально, а что нет.
Если вы заметили какие-либо изменения или у вас возникли какие-либо опасения, всегда лучше поговорить со своим врачом. Расскажите своему врачу о том, что вы видели, и он осмотрит вашу грудь. Ваш врач также может отправить вас на дополнительное обследование, если это необходимо. Ваш врач поможет вам выяснить, что вызывает ваши симптомы, и успокоит ваш разум.
Кожные заболевания
Кожа на груди также подвержена множеству проблем, в том числе:
- Экзема, псориаз и дерматит : Эти кожные заболевания вызывают появление красных, приподнятых пятен на коже, которые могут вызывать раздражение, зуд или боль. Хотя это может быть неудобно для вас, эти проблемы не вредны для вашего ребенка, чтобы вы могли продолжать кормить грудью, если вы страдаете от этих заболеваний.
- Герпес : Вирус герпеса на груди может проявляться в виде небольших красных шишек, пузырей, заполненных жидкостью, или язв. Вы не должны кормить грудью, если у вас есть активные герпетические поражения на груди. Герпес крайне опасен для грудничков. Как только ваши поражения высохнут и исчезнут, и вы получите одобрение от врача, вы сможете возобновить грудное вскармливание.
- Ядовитый плющ, дуб и сумах : Масла этих растений могут вызвать зудящую красную сыпь с пузырями, наполненными жидкостью. Вы не должны кормить грудью, пока не вылечитесь от этих состояний.
- Молочница : Молочница — это грибковая инфекция.Если вы заболели молочницей, вы можете увидеть белые пятна на коже или соски могут выглядеть красными или блестящими. Молочница также может появиться глубоко в груди. У вас может не быть никаких симптомов снаружи груди, но внутри вы можете почувствовать острую боль. Вы можете продолжать кормить грудью, если у вас молочница, но вам следует немедленно обратиться за лечением как для вас, так и для вашего ребенка.
Слово Verywell
Во время кормления грудью большинство проблем с грудью, с которыми вы столкнетесь, являются обычными.Хотя они могут быть неудобными или даже болезненными, обычно в них не о чем беспокоиться. Вы можете распознать любые потенциальные проблемы с грудью, узнав о том, что нормально для вашего тела, и регулярно осматривая грудь.
Если вы заметили что-то, что вам не нравится, немедленно обратитесь к врачу. Чем раньше вы узнаете, что происходит, и начнете лечение, тем лучше для вас и вашего ребенка. Кроме того, всегда лучше проверить все и оставить все в покое, чем подождать и узнать, что вам следовало позвонить своему врачу раньше.
Грудь во время беременности и кормления грудью
ВВЕДЕНИЕ
Преимущества и недостатки грудного вскармливания обсуждаются на протяжении многих лет. Частота грудного вскармливания в Соединенных Штатах и других высокоразвитых странах мира значительно снизилась с 1950-х до второй половины 1960-х годов. Однако с акцентом на натуральные продукты питания и естественные процессы в 1970-х годах интерес к грудному вскармливанию возобновился и возродился.Осознание преимуществ грудного вскармливания было усилено разрушительными последствиями попыток перехода от традиционных методов грудного вскармливания к кормлению смесями в развивающихся странах. Отсутствие надлежащих средств для стерилизации искусственных молочных смесей в сочетании с тем фактом, что в этих смесях отсутствуют многие вещества, важные для устойчивости младенца к инфекциям, привело к значительному увеличению младенческой смертности и заболеваемости в этих странах.
Возобновился интерес к научным исследованиям грудного молока, и эти исследования продемонстрировали его многочисленные уникальные свойства.Значительные различия в питании грудного молока человека и коровьего молока или смесей коровьего молока, уникальные иммунологически активные компоненты грудного молока, психологическая польза для матери и ребенка, снижение затрат и усилий, необходимых для грудного вскармливания, и возможность сокращения заболеваемость фиброзно-кистозной болезнью и защита кормящей матери от последующего развития рака груди и яичников — это лишь некоторые из областей текущего исследования и интереса.Только с пониманием физиологической основы производства грудного молока и быстро растущего объема данных о грудном молоке практикующие врачи могут должным образом обучать своих пациентов и помогать им в более здоровом и более удовлетворяющем опыте раннего материнства.
МАММОГЕНЕЗ
Анатомические изменения
Маммогенез — это процесс роста и развития молочной железы при подготовке к производству молока. Этот процесс начинается, когда молочная железа подвергается воздействию эстрогена в период полового созревания, и завершается в третьем триместре беременности.До беременности грудь состоит преимущественно из жировой ткани без обширного развития желез или протоков. Под влиянием непрерывно повышающихся концентраций эстрогена, прогестерона и пролактина во время беременности в груди увеличивается содержание воды, электролитов и жира. Это увеличение общего объема груди составляет примерно 3/4 фунта (0,338 кг) на грудь. Увеличение объема сопровождается заметным увеличением кровоснабжения груди; расширенные подкожные вены молочной железы становятся заметными, и кровоток увеличивается вдвое.Размер и пигментация сосков также увеличиваются под влиянием повышения концентрации эстрогена. Сальные железы Монтгомери по периферии ареол сильно увеличиваются; во время лактации они производят секрет, важный для кондиционирования и смазки сосков.
Обследование сосков имеет особое значение на ранних сроках беременности для выявления пациенток с действительно втянутым соском как можно раньше, поскольку это состояние может затруднить или сделать невозможным грудное вскармливание.Спайки под соска, вызванные маститом или травмой низкой степени, могут связывать сосок с подлежащей стромой груди, так что выворот соска не происходит при стимуляции соска (рис. 1). Псевдо перевернутый сосок при стимуляции становится прямым и выпуклым, тогда как истинный перевернутый сосок втягивается. Настоящий втянутый сосок встречается редко, но его следует выявить и лечить во время беременности. Пациенту следует как можно чаще растягивать ареолы с противоположными пальцами, помещенными в положениях на 9 и 3 часа и в положениях на 12 и 6 часов, чтобы разрушить сращения под сосков (упражнения Хоффмана).Кроме того, во время беременности следует носить щиток для сосков под бюстгальтером, чтобы соски медленно выдвигались вперед и наружу. Когда это лечение начинают на ранних сроках беременности, оно почти всегда является корректирующим и позволяет без проблем кормить грудью. Хотя для коррекции втянутых сосков описаны различные хирургические методы, до сих пор не существует надежного хорошего решения, позволяющего избежать риска эстетических и функциональных проблем. 1
Рис.1. Различие между истинными и псевдоинвертированными сосками |
Окончательный размер молочных желез в срок зависит от многих факторов (например, , размер до беременности, распределение молочного жира, количество установленных начальных долек, паритет, возраст). Важно убедить пациента в том, что размер железы мало влияет на ее функциональные возможности. Такое успокоение во время беременности может иметь большое значение для облегчения многих эффектов тревоги и чувства неполноценности, подавляющих лактацию, особенно у первородящих, которые никогда не пытались кормить грудью.
Гормональные эффекты
Общая экскреция эстрогена увеличивается с 20–20 000 мг в сутки между ранними и поздними сроками беременности. Это отражает повышение уровня эстрогена в плазме, что в значительной степени стимулирует ветвление протоков, начавшееся в период полового созревания, и дифференцировку эпителиальных клеток на протоковые, ацинарные и миоэпителиальные элементы. По мере расширения ацинарно-протоковая система замещает большую часть жировой ткани груди и организовывается в зрелые функциональные долько-альвеолярно-протоковые единицы, окруженные гипертрофированными миоэпителиальными элементами (рис.2). Помимо воздействия на сами клетки молочной железы, эстроген стимулирует синтез и высвобождение пролактина лактотрофами гипофиза. Повышение уровня пролактина, по-видимому, необходимо для того, чтобы эстроген оказывал свое биологическое воздействие на молочную железу. Кроме того, пролактин индуцирует ферменты, необходимые для секреторной активности ацинаров, наблюдаемой после родов. Уровень пролактина повышается с 20–200 нг / мл во время беременности.
Рис.2.Рост и развитие груди при беременности. Протоковые, альвеолярные и миоэпителиальные элементы подвергаются выраженной гиперплазии при подготовке к лактации. Пролиферация протоков преимущественно контролируется эстрогеном (E), тогда как ацинарная дифференцировка — это эффект прогестерона (P), которому способствует эстроген. |
Секреция прогестерона увеличивается с 3–300 мг / день во время беременности. В присутствии эстрогена и пролактина прогестерон стимулирует пролиферацию ацинаров и подавляет синтез лактозы.Высокие концентрации эстрогена и прогестерона в плазме крови перед родами подавляют активные секреторные эффекты пролактина на альвеолярный эпителий молочных желез.
Было показано, что помимо регулирующей роли половых стероидных гормонов, все больший список местных факторов роста модулируют выживаемость и апоптоз молочной железы. Стимулирующая роль в пролиферации и / или дифференцировке эпителиальных клеток молочной железы предполагается для большинства факторов роста, включая эпидермальный фактор роста, трансформирующий фактор роста альфа и инсулиноподобные факторы роста. 2 Специфические эффекты инсулина и плацентарного лактогена на маммогенез еще предстоит полностью выяснить. На культуре тканей ясно показано, что инсулин необходим эстрогену, прогестерону и пролактину для стимуляции роста эпителиальных клеток молочной железы. 3 У крыс с диабетом, получавших аллоксан, также было показано снижение секреции молока. Человеческий плацентарный лактоген (HPL), также называемый хорионическим соматомаммотропином человека, представляет собой плацентарный белковый гормон, который оказывает как лактогенный, так и соматотропный эффекты, которые могут напрямую способствовать маммогенезу или действовать путем конкурентного ингибирования рецепторов пролактина в ткани молочной железы во время беременности, чтобы задерживать выработку молока до момента родов. . 4
Начальная стимуляция эпителия молочных желез происходит в течение первых нескольких недель беременности. Ко второму триместру в альвеолах ацинарных желез в небольших количествах появляется молозиво, первое молоко, что отражает начало синтеза белка под влиянием пролактина. К третьему триместру альвеолы содержат значительное количество молозива, эпителиальные клетки насыщены каплями жира, а жировая ткань груди заметно уменьшается и заменяется функционирующими железистыми единицами.
ЛАКТОГЕНЕЗ
Эпителий молочных желез остается пресекреторной тканью до резкого снижения концентрации эстрогена и прогестерона в плазме, которое происходит во время родов. Без ингибирующего влияния прогестерона на эпителий молочной железы пролактин и другие гормоны, участвующие в инициации выработки молока, могут оказывать свое действие на ацинарные клетки. К 4–5 дню после родов концентрации эстрогена и прогестерона в плазме ниже нормальных уровней фолликулярной фазы, и переход ацинарного эпителия из пресекреторного в секреторное состояние завершается.Яичники, по-видимому, не нужны для начала или поддержания лактации, потому что овариэктомия не влияет на этот процесс.
Для начала производства молока (лактогенеза) у человека требуется 2–5 дней. Это время, необходимое для полного секреторного созревания ацинарного эпителия. Подавление лактогенеза перед доставкой, по-видимому, является следствием высоких уровней циркулирующего прогестерона, который конкурентно ингибирует связывание кортизола с внутриклеточным рецептором.Это предотвращает синергетическое действие кортизола с пролактином, вызывающее выработку молока. 5 Быстрое падение прогестерона после доставки позволяет связывать кортизол и продолжать лактогенез. Введение больших доз прогестерона в ближайшем послеродовом периоде подавляет выработку молока. Однако после завершения секреторной трансформации ацинарного эпителия половые стероиды неэффективны для остановки лактогенеза.
Пролактин и кортизол необходимы для лактогенеза, а гормон роста, инсулин и тироксин играют факультативную роль.Пролактин, пептидный гормон с молекулярной массой 23 500, вырабатывается лактотрофами гипофиза. Хотя первоначально считалось, что он почти идентичен гормону роста и HPL, дальнейшие исследования продемонстрировали множество структурных и функциональных характеристик, уникальных для пролактина. Пролактин специфически связывается с рецептором на поверхности альвеолярного эпителия, стимулируя синтез молекул информационной РНК (мРНК), которые необходимы для производства белков молока и других необходимых ферментов. 6 , 7 Например, производство мРНК для синтеза казеина, важного молочного белка, инициируется синергическим действием пролактина и кортизола. Пролактин также вызывает повышенную активность галактозилтрансферазы, лактозосинтетазы и γ-лактальбумина.
Высокий уровень пролактина, достигнутый под действием эстрогена во время беременности, не сохраняется после родов. Концентрация пролактина после родов быстро снижается, и нормальные уровни у небеременных достигаются примерно через 7 недель после родов как у кормящих, так и у нелактирующих матерей.Однако «скачки» пролактина происходят в течение 15 минут после стимуляции сосков во время кормления грудью. Пик этих скачков составляет 100–200 нг / мл в течение первой недели, 25–250 нг / мл в течение второй – четвертой недель и менее 20–40 нг / мл в дальнейшем.
Сосание стимулирует сенсорные рецепторы в соске, которые активируют нервные импульсы; эти импульсы передаются через грудные нервы 4, 5 и 6 в спиноталамические тракты спинного мозга, заканчиваясь нейронами среднего мозга. Импульсы от среднего мозга передаются в гипоталамус, что приводит к снижению уровня ингибирующего пролактин фактора (вероятно, дофамина), который освобождает лактотрофов от ингибирующего влияния катехоламинов.Это позволяет синтезировать и высвобождать пролактин.
При отсутствии пролактина лактация не наступает. Гипофизэктомия, послеродовой некроз гипофиза, деструктивные заболевания гипоталамо-гипофизарной системы и прием агонистов дофамина (например, бромокриптина, L-допа) приводят к нарушению лактации. Повышенные концентрации пролактина, по-видимому, имеют особое значение в процессе лактогенеза, тогда как только нормальные уровни у небеременных, по-видимому, необходимы для поддержания уже начатой лактации.
Единственным другим специфическим гормоном, необходимым для лактогенеза, является окситоцин. Окситоцин — это октапептид, вырабатываемый супраоптическим и паравентрикулярным ядрами гипоталамуса и хранящийся в задней доле гипофиза. Он высвобождается после кормления грудью, стимулирует сенсорные волокна в соске. Импульсы, которые активируют его высвобождение, передаются по тем же путям, что и импульсы высвобождения пролактина до уровня среднего мозга (рис. 3). В этот момент пути разделяются, и импульсы, контролирующие высвобождение окситоцина, перемещаются в супраоптическое и паравентрикулярное ядра, где они стимулируют как синтез, так и высвобождение окситоцина.Окситоцин выделяется из нервных пузырей (тельца сельди) в нервных окончаниях задней доли гипофиза. Эти нейровезикулы расположены рядом с плотной сосудистой сетью, дренирующей эту область. Через бета-рецепторы окситоцин заставляет миоэпителиальные клетки сокращаться, что приводит к выделению молока в млечные протоки и пазухи, чтобы его можно было удалить при сосании. Высвобождение окситоцина становится у кормящей женщины условной реакцией, требующей только визуальной стимуляции или сознательного мышления.Такого условного высвобождения пролактина не было продемонстрировано.
Рис. 3. Синтез и высвобождение пролактина и окситоцина во время лактации. Хотя импульсы, возникающие в сенсорных терминалах сосков, проходят по общим путям в средний мозг, они активируют разные ядра в гипоталамусе. |
Было показано, что только упомянутые гормоны имеют важное значение для лактогенеза. Нормальные уровни гормона щитовидной железы, инсулина, гормона роста и паратиреоидного гормона, по-видимому, способствуют, но не требуются в других концентрациях, кроме нормальных, небеременных. 8
ИНГИБИРОВАНИЕ ЛАКТАЦИИ
Успех целенаправленного подавления лактации зависит от подавления процесса лактогенеза. Поскольку лактогенез не начинается у человека до тех пор, пока не произойдет быстрое снижение уровня эстрогена и прогестерона во время родов, и поскольку для его завершения требуется 2–3 дня, можно подавить лактогенез за счет использования экзогенных стероидов для поддержания относительно высокого уровня циркуляции. уровни в этот критический период после родов.Введение половых стероидов после завершения лактогенеза мало влияет на лактацию. Прием эстрогена или прогестерона по отдельности практически не влияет на лактогенез или лактацию; когда их вводят в комбинации, их эффективность в снижении надоев зависит от дозы. Один из возможных способов действия, который уже был предложен, заключается в том, что прогестерон в присутствии эстрогена может конкурентно ингибировать комплекс кортизол-рецептор, необходимый для образования грубого эндоплазматического ретикулума и синтеза белка.После образования этого комплекса прогестерон не влияет на лактацию. 9
В 1980-х годах бромокриптин был предложен в качестве лекарственного средства для подавления лактации. Как агонист дофаминовых рецепторов, бромокриптин очень эффективен при снижении уровня пролактина в послеродовом периоде и подавлении лактации. 10 Типичная доза составляет 2,5 мг два-три раза в день на срок до 2 недель. Совсем недавно было обнаружено, что каберголин, пролактинснижающий препарат длительного действия, дает результаты, сравнимые с результатами бромокриптина.Каберголин назначают однократно в дозе 1 мг в течение 24 часов после родов. 11 Эти препараты в настоящее время не рекомендуются для подавления лактации.
Побочные эффекты обоих препаратов включают головокружение, гипотонию, головную боль, тошноту и сонливость. Больше женщин сообщают о побочных эффектах при приеме бромокриптина (26%), чем при приеме каберголина (16%). Эти лекарства могут быть связаны с серьезными побочными реакциями, и нефармакологические методы являются методом выбора для подавления лактации.
Некоторые общие поддерживающие меры по подавлению лактации, по мнению многих, столь же эффективны, как и медикаментозная терапия. Эти поддерживающие меры значительно способствуют успешному подавлению лактации. Использование повязок для груди или узкого бюстгальтера, носимого 24 часа в сутки; периодическое наложение пакета со льдом; использование анальгетиков при необходимости; отказ от чая, кофе и фенотиазиновых транквилизаторов; и, что наиболее важно, отказ от стимуляции сосков обычно приводит к прекращению лактации через 1 неделю после родов.Стимуляция сосков — чрезвычайно важный фактор в период лактации. Даже после приема лекарств, таких как эстроген или прогестерон, для большинства пациентов возможно удовлетворительное кормление грудью, потому что постоянное кормление грудью в конечном итоге преодолевает тормозящее влияние лекарства.
В настоящее время, когда грудное вскармливание нежелательно, обычно применяются консервативные поддерживающие меры. Стероидные препараты, бромокриптин или каберголин сегодня редко назначают для подавления лактации.
ГАЛАКТОПОЭЗ
Галактопоэз — это поддержание молочной продуктивности после того, как она установилась в результате завершения лактогенеза.Единственным наиболее важным фактором успешного галактопоэза является регулярное и частое удаление молока из молочной железы. Удаление молока стимулирует дальнейшую секрецию молока, по крайней мере, по трем механизмам. Во-первых, регулярное кормление грудью способствует регулярному синтезу и высвобождению как пролактина, так и окситоцина, которые необходимы для непрерывной секреции молока. Во-вторых, грудь способна хранить молоко не более 48 часов, прежде чем произойдет существенное снижение продуктивности. Это снижение выработки молока вызвано уменьшенной стимуляцией железистого эпителия пролактином и сосудистым застоем, вызванным повышенным внутримаммарным давлением в результате расширения молочных протоков и альвеол из-за накопленного молока.Приток крови к молочным железам значительно снижается из-за этого повышенного внутримаммарного давления, что снижает снабжение питательными веществами и гормонами, необходимыми для производства молока. В-третьих, как и у других молочных животных, количество вырабатываемого за день молока довольно тесно связано с потребностью (т. Е. Количеством молока, удаленного в предыдущий день), если удовлетворяются пищевые и гормональные потребности. Нормальные уровни пролактина (5–20 нг / мл) с резкими скачками пролактина и окситоцина во время кормления грудью также необходимы для поддержания нормальной молочной продуктивности.
Катехоламины, высвобождаемые во время стресса и тревоги, напрямую противодействуют действию окситоцина на миоэпителиальные клетки, а норэпинефрин вызывает сужение сосудов, что оказывает влияние на выработку молока, подобное тому, которое возникает при неспособности вывести молоко. Следовательно, психологическое состояние кормящей женщины имеет решающее значение для поддержания адекватной молочной продуктивности.
Связь между материнским поведением и лактацией была уточнена в исследованиях сосательного рефлекса у грызунов.Используя выборочное размещение поражений в серотонинергических путях в мозгу крысы, исследователи обнаружили, что сосательный стимул вызывает как рефлекторное поведение матери при кормлении, так и всплески выброса пролактина. Эти два рефлекса возникают по разным афферентным путям. Избирательное разрушение любого из путей приводит к резкому снижению роста крысят, что свидетельствует о необходимости соответствующего материнского поведения для успешной лактации. 12
Наконец, важность адекватного питания для кормящей женщины невозможно переоценить.Диета в период лактации даже больше, чем в третьем триместре беременности. 13 Значительное увеличение потребления белков, углеводов, липидов, минералов и калорий необходимо поддерживать на протяжении всей лактации, если необходимо производить достаточное количество молока. 14 Неадекватное питание влияет на объем производимого молока, а не на его составляющие. Молоко имеет те же концентрации основных ингредиентов, когда диетическое потребление недостаточное, но эти ингредиенты взяты из материнских запасов.Если в рационе содержится недостаточное количество кальция, например, запасы материнской кости используются до тех пор, пока в секретируемом молоке не будет достигнут нормальный уровень. Однако объем производимого молока значительно уменьшается, если мать плохо питается.
АМЕНОРЕЯ И БЕСПЛОДИЕ
Исследования документально подтвердили более медленное возвращение овуляции и регулярных менструаций у кормящих женщин после беременности. Продолжительность лактационной аменореи значительно варьируется и частично зависит от частоты и продолжительности кормления грудью.Не существует схемы, гарантирующей ановуляцию и бесплодие для всех женщин. В заявлении о консенсусе относительно использования грудного вскармливания для планирования семьи сделан вывод о том, что до 98% женщин имеют защиту от беременности в течение 6 месяцев после родов, если они полностью кормят грудью и страдают аменореей. 15 В то время как грудное вскармливание приводит к аменорее и задерживает восстановление фертильности, продолжительность задержки не может быть надежно предсказана или обнаружена. 16 Таким образом, у большинства кормящих женщин менструация возобновляется в течение 6–9 месяцев.Поскольку у кормящих женщин овуляция может наступить уже через 6–8 недель после родов, всем кормящим женщинам следует рассмотреть возможность применения противозачаточных средств.
ЧЕЛОВЕЧЕСКОЕ МОЛОКО
Молозиво и переходное молоко
После устранения подавляющего влияния эстрогена и прогестерона пролактин стимулирует альвеолярные эпителиальные клетки, чтобы начать активную секрецию первого молока, молозива. Молозиво перемещается в млечные протоки и пазухи за счет сокращения миоэпителиальных клеток под действием окситоцина и удаляется при кормлении грудью.Водная фаза молока — это преимущественно раствор лактозы. Когда прогестерон отменяется, послеродовая лактоза секретируется в просвет ацинара и осмотически включает воду, в результате чего получается раствор, изосмотический с плазмой. Следовательно, лактоза является основным фактором, влияющим на объем молока. По содержанию электролитов водная вода молока аналогична содержанию внутриклеточной жидкости (то есть с высоким содержанием калия и относительно низким содержанием натрия и хлоридов). Адекватное поступление глюкозы в альвеолярные клетки также важно для продолжения производства молока.
Молозиво вырабатывается в течение первых 3-5 дней после родов за счет секреции как апокринной (апикальная дегенерация), так и мерокринной (трансмембранный транспорт) секреции. Он содержит белки, минералы и витамины, липиды, углеводы, а также химические и клеточные иммунологические факторы, имеющие большое значение для выживания новорожденного, даже несмотря на то, что трансплацентарный переход иммуноглобулинов обеспечивает пассивный иммунитет плоду, в то время как в утробе матери и для первого через несколько недель после рождения. У многих видов животных, таких как жвачные, трансплацентарный перенос иммуноглобулинов отсутствует, и новорожденный полностью зависит от иммуноглобулинов, присутствующих в молозиве.Хотя человеческий младенец изначально менее уязвим, послеродовое молозиво обеспечивает чрезвычайно важные иммуноглобулины и другие противомикробные вещества, которые действуют локально в кишечном тракте против потенциальных патогенов.
В целом молозиво представляет собой вязкую жидкость желтого цвета, составляющую примерно 25 мл / день. Он богат витамином А, пигмент которого придает ему желтый цвет. Содержание белка и минералов в молозиве значительно выше, чем в зрелом молоке, и половина общего белка идентична гамма-глобулину, в первую очередь иммуноглобулину типа А.Этот иммуноглобулин представляет собой уникальную двойную молекулу, связанную дисульфидными мостиками, что значительно снижает его гидролиз и метаболизм в кишечном тракте. Молозиво содержит иммунологически активные лимфоциты и моноциты, интерферон, фактор, облегчающий удаление кишечного мекония, и фактор, стимулирующий полезные микроорганизмы Lactobacillus bifidus в кишечном тракте.
Производство переходного молока начинается после первой недели лактации и продолжается до третьей недели после родов.Содержание иммуноглобулина и общего белка в этом молоке меньше, чем в молозиве, тогда как содержание лактозы, липидов, водорастворимых витаминов и калорий больше. К концу второй недели послеродового периода количество вырабатываемого молока увеличивается со 100–500 мл.
Зрелое молоко
Зрелое грудное молоко во многих отношениях отличается от коровьего молока и заменителей молока на основе коровьего молока. Грудное молоко содержит 1,2 г / 100 мл белка, что вдвое меньше, чем в коровьем молоке. Основное различие заключается в содержании казеина, которого в материнском молоке значительно меньше.Относительно низкое содержание казеина способствует образованию творога в кишечнике младенца. Это увеличивает усвояемость молока и поддерживает высокую кислотность желудочного сока, что приводит к усилению антимикробного действия. Поскольку содержание незаменимых аминокислот в грудном молоке практически такое же, как и в плазме человека, перенос из кишечного тракта в плазму довольно эффективен. Кроме того, грудное молоко богато аминокислотой таурина, которая может иметь большое значение для развития нервной системы, особенно у недоношенных детей.Наконец, грудное молоко содержит несколько специфических факторов роста, которые отсутствуют в коровьем молоке, как будет показано ниже. 17
Содержание углеводов в грудном молоке составляет примерно 7 г / 100 мл, что почти вдвое больше, чем в коровьем молоке. Основным углеводом молока является лактоза, которая, по-видимому, выполняет несколько функций. Он способствует росту флоры L. bifidus , которая поддерживает высокую кислотность кишечника, подавляет рост патогенных бактерий и максимизирует всасывание кальция.Гидролиз лактозы приводит к образованию галактозы, которая необходима для производства цереброзидов, используемых в синтезе миелина.
Липиды присутствуют в материнском молоке в концентрации 3,7 г / 100 мл. Они действуют как основной источник энергии для растущего младенца. Эмульгированный липид в материнском молоке намного мельче, чем в коровьем молоке, и активность липазы также намного выше. Оба эти фактора облегчают переваривание грудного молока младенцем.
Грудное молоко содержит около 200 мг / 100 мл минералов, что составляет одну треть от содержания минералов в коровьем молоке.Основное различие заключается в концентрации натрия.
Витамина А может быть недостаточно в материнском молоке, если мать плохо питается. Точно так же витамин D, вероятно, следует дополнить через 3–4 месяца после родов. Поскольку коровье молоко содержит вдвое меньше витамина А, витамина D и железа, чем грудное молоко, наблюдается более ранняя тенденция к дефициту роста и анемии, когда ребенок содержится на коровьем молоке. Первоначально содержание витамина С в коровьем молоке ниже, чем в грудном молоке, и процесс нагревания еще больше снижает его концентрацию.
Человеческое молозиво и зрелое молоко содержат несколько факторов роста. Наиболее важным из этих факторов, составляющим приблизительно 75% стимулирующей рост активности молока, является фактор роста эпидермиса человека (EGF). Концентрация EGF наиболее высока в молозиве и падает при переходе к зрелому молоку, но остается обнаруживаемой на протяжении всей лактации. 17 Инсулиноподобный фактор роста I (IGF-I), еще один мощный фактор роста, также присутствует в материнском молоке. В отличие от EGF, концентрация IGF-I в грудном молоке увеличивается в течение первых 6 недель после родов. 18 Данные показывают, что грудное молоко от женщин, родивших недоношенных детей, может содержать гораздо более высокие концентрации EGF и других факторов роста. 19 Это представляет собой уникальную адаптацию к преждевременным родам и подразумевает, что недоношенному ребенку может быть полезно материнское грудное молоко, а не объединенное грудное молоко или смесь.
Антимикробные факторы
Антимикробные составляющие грудного молока начали ценить только недавно. Грудное молоко содержит многочисленные противовоспалительные цитокины, антиоксиданты, ингибиторы протеаз и простагландины, которые помогают защитить грудного ребенка. 20 Как упоминалось ранее, иммуноглобулин оказывает местное действие против патогенных бактерий и вирусов. Производство иммуноглобулина у матери — это динамический процесс, который непрерывно производит иммуноглобулины как против патогенов, которым мать подвергается независимо, так и против патогенов, переданных от младенца матери до того, как произошло клиническое инфицирование младенца. Это дает начало местной иммунной системе в кишечном тракте младенца, которая остается актуальной в отношении потенциальных патогенов в окружающей среде.
Бифид-фактор в грудном молоке в 40–100 раз больше, чем в коровьем молоке. Он состоит из группы сахаридов, которые стимулируют рост и доминирование флоры L. bifidus в кишечном тракте младенца. К концу первой недели 55% бактерий, которые можно культивировать из кишечного тракта грудного ребенка, составляют L. bifidus , тогда как колиформные организмы преобладают у детей, находящихся на искусственном вскармливании. Подкисляя кишечник, бифидная флора создает устойчивость к Staphylococcus aureus, Shigella, простейшим и патогенным колиформным организмам.
Лактоферрин и трансферрин, благодаря своим железосвязывающим и хелатирующим свойствам, соответственно, обладают бактериостатическим действием против колиформных организмов. Наконец, лизоцим (мурамидаза), присутствующий в значительных концентрациях в грудном молоке человека, является бактериолитическим по отношению к энтеробактериям и грамположительным организмам.
Кормление грудью: ПРИНЦИПЫ И ПРАКТИКА
Среди детей, родившихся в 2004 году, 21 штат США достиг национальной цели Здоровые люди 2010 — 75% матерей начали грудное вскармливание. 21 Резкое возрождение грудного вскармливания потребовало от врача, заботящегося о пациентах репродуктивного возраста, получить глубокие знания о лактации и грудном вскармливании. Продуманные и обоснованные советы кормящей матери значительно увеличивают удовлетворенность грудью матери и общую пользу для младенца.
Кормление здорового зрелого младенца должно начинаться во время родов или вскоре после них. Раньше младенца прикладывали к груди матери сразу после родов, чтобы вызвать сокращения матки для изгнания плаценты и гемостаза.Кроме того, прикладывание младенца к груди матери после родов также может повысить прочность связи между матерью и младенцем.
Начальный период кормления должен быть коротким (2–3 минуты на каждую грудь с интервалом в 2–4 часа) с небольшим увеличением продолжительности каждый день. Уход может осуществляться на регулярной основе (каждые 4 часа) или по запросу. В течение первой недели до 10 дней кормления грудью младенец не будет брать все молоко из груди, а оставшееся следует удалить путем отсасывания, чтобы максимизировать выработку молока и минимизировать симптомы боли и нагрубания.К 2 неделям после родов объем регулируется спросом и предложением. Ночные кормления обычно необходимы в течение первого послеродового месяца, но для большинства младенцев от них можно постепенно отказаться в течение второго месяца. Время кормления следует увеличить до 10 минут на каждую грудь, потому что 5–6 минут — это все, что обычно требуется для опорожнения груди. Чрезмерное кормление может вызвать трещины на сосках и мастит.
Причины трудностей
Самая большая причина трудностей с кормлением грудью или кормлением грудью — это беспокойство.Это беспокойство может быть вторичным по отношению к страхам недостаточности, связанным с размером груди, к беспокойству о способности производить достаточное количество молока (обычно во время первой беременности или если такая проблема возникла при кормлении грудью предыдущего ребенка) или к бессознательным или сознательным негативным переживаниям по поводу уход. Стресс и беспокойство, вызываемые этими чувствами, связаны с повышенным производством катехоламинов, что подавляет стимуляцию миоэпителиальных клеток окситоцином и вызывает сужение сосудов, которое снижает поступление окситоцина и пролактина к ацинарным клеткам груди.Это состояние похоже на психологическое бессилие; физиологический механизм не нарушен, но существует вегетативный блок, который возникает в психике и подавляет нормальную физиологическую функцию. Лечение этой трудности — консультирование, образование и поддержка. Такие группы, как Лига Лече, Кормящие матери и Образовательная ассоциация по вопросам родовспоможения, являются чрезвычайно полезными группами поддержки для молодой кормящей матери или матери, испытывающей трудности с кормлением. Поддержка, оказываемая такими группами, — это обычно все, что необходимо для успешного грудного вскармливания.Когда необходима медикаментозная терапия, хлорпромазин в дозе 25 мг (три раза в день) в течение 3–10 дней помогает расслабить тревожную мать и увеличить выработку пролактина и, следовательно, выработку молока. Точно так же умеренное содержание теофиллина в кофе и чае может стимулировать выработку пролактина и увеличить секрецию молока. Расстроенная, обеспокоенная мать и голодный младенец — плохая комбинация. Матери, кормящей грудью впервые, настоятельно рекомендуется хорошее дородовое образование и поддержка со стороны внимательной медсестры-акушерки или группы поддержки.
Помимо беспокойства, существует несколько других, менее распространенных причин недостаточного количества молока. Комбинированные противозачаточные таблетки были причастны к уменьшению выработки молока и могут быть вредными для младенца, хотя стандартные комбинированные таблетки умеренной или низкой дозировки, используемые сегодня, не уменьшают количество молока или уменьшают количество молока или вызывают какие-либо нежелательные явления. эффекты у младенца. Ранее использовавшиеся таблетки с высокими дозами эстрогена в некоторой степени снижали секрецию молока.
У заядлого курильщика (одна или несколько пачек в день) циркулирующий уровень никотина достаточен для подавления синтеза и высвобождения пролактина. Значительные концентрации никотина также обнаруживаются в грудном молоке и нежелательны для развивающегося ребенка. Поэтому курение сигарет кормящей маме противопоказано.
Иногда у матери не хватает молока в результате недостаточного потребления калорий и питательных веществ с пищей. Диетические ограничения могут привести к недостаточному потреблению калорий для удовлетворения потребности кормящих женщин в 3000 калорий в день (таблица 1).Если есть опасения по поводу уменьшения количества молока, важно учитывать диетические привычки женщины. Недавние исследования показывают, что умеренная потеря веса (менее 2 кг в месяц) и физические упражнения не влияют на объем или состав молока. 22
Таблица 1. Потребности в питании во время ранней беременности и кормления грудью
Суточные потребности | Ранняя беременность | ккал) | 2100 | 3000 |
Белок (г) | 55 | 85 | ||
| 9000 80 | ||||
Углеводы (г) | 330 | 480 | ||
Кальций (г) | 0.8 | 1,3 | ||
Железо (мг) | 15 | 20 | ||
Витамин A (IU) | 000 | 000 | 000 | |
Витамин D (МЕ) | 200 | 400 |
Редкие случаи олигогалактии и агалактии, вызванные неспособностью гипофиза вырабатывать пролактия.Этот сбой может возникнуть в результате гипоталамо-гипофизарного заболевания или послеродового некроза гипофиза. При подозрении на такое состояние требуется серия провокационных тестов для определения гипофизарной недостаточности. Тест на стимуляцию высвобождающего гормона кортикотропина (CRH) определяет чувствительность гипофизарно-надпочечниковой системы. Точно так же тест на стимуляцию тиреотропин-рилизинг-гормона (TRH) определяет, может ли гипофиз вырабатывать и выделять тиреотропный гормон и пролактин.TRH вводится в дозе 100 мкг, а кровь на пролактин берется через 0, 0,5, 1, 2 и 3 часа. Если уровень пролактина в крови увеличится хотя бы вдвое, лактотрофы гипофиза не повреждены.
Одним из наиболее частых состояний, возникающих во время кормления грудью, является болезненность сосков. Соски могут потрескаться или покрыться синяками, а также кровоточить. Пренатальная подготовка может уменьшить болезненность. Захватывая ареолу, осторожно вытягивая ее наружу и перекручивая сосок между большим и указательным пальцами, подготавливает грудь к сосанию и уменьшает болезненность.Как только грудное вскармливание началось, болезненность можно уменьшить, используя правильное положение ребенка, ограничивая время сосания, не связанное с питанием, избегая нагрубания груди и применяя имеющуюся в продаже мазь для кормления грудью.
Закупорка протоков, проявляющаяся в виде болезненного уплотнения в груди, может возникать при неполном опорожнении груди. Тепло и массаж, а также частое кормление грудью могут способствовать дренажу протоков.
Набухание обычно происходит через 3–4 дня после родов и может повлиять на способность младенца брать грудь и есть.Управление включает регулярное кормление из обеих грудей и использование сцеживания или ручного сцеживания перед кормлением. Если дискомфорт значительный, могут потребоваться анальгетики.
Мастит поражает до 3% кормящих грудью женщин. 23 Когда определенная область упругости и покраснения развивается без системных симптомов (например, лихорадка, недомогание), это состояние обычно можно удовлетворительно лечить с помощью местного нагрева и продолжения кормления с обеих грудей. При развитии системных симптомов следует применять антибактериальную терапию против резистентных штаммов стафилококка в течение 7–10 дней.Нет необходимости прекращать кормление во время лечения, и кормление следует продолжать с обеих грудей. Иногда мастит может переходить в дискретный абсцесс, который не поддается лечению антибиотиками или местной терапией и требует хирургического дренирования. Даже в этой ситуации целеустремленная мать может спокойно продолжать кормить грудью.
Преимущества
Возможные преимущества грудного вскармливания многочисленны. Описано приобретение у младенца устойчивости к кишечным и респираторным бактериальным и вирусным инфекциям. 24 Младенцы с риском развития аллергии могут также получить пользу от грудного вскармливания. Задержка контакта с чужеродными белками может быть полезной. Кроме того, грудное молоко содержит секреторный иммуноглобулин А, который может ограничивать всасывание потенциально аллергенных соединений из кишечника младенца. Младенцы, находящиеся на грудном вскармливании, лишь в редких случаях приобретают изнурительное состояние энтеропатического акродерматита, редкого аутосомно-рецессивного нарушения метаболизма цинка, вызывающего везикулярную сыпь на нижних конечностях и отверстиях тела с рецидивирующей диареей.Хотя коровье молоко содержит более высокие концентрации цинка, биодоступность цинка в грудном молоке выше и обеспечивает временную защиту от заболевания. Младенцы, которых кормят из бутылочки, проявляют это состояние в течение первых нескольких дней жизни или в течение нескольких дней или недель после отлучения от груди. 25 Уникальная аминокислота грудного молока, таурин, и ее возможная польза для недоношенных детей в отношении развития нервной системы уже были описаны. Материнский тироксин переносится с грудным молоком к младенцу и предотвращает разрушительное развитие кретинизма, которое возникает, когда гипотиреоз не диагностируется во время продолжающегося нервного развития ребенка в критические первые месяцы после рождения.
Высокая концентрация холестерина в грудном молоке является предметом интенсивных исследований на протяжении многих лет. У младенцев, находящихся на грудном вскармливании, как правило, выше общий уровень липидов, чем у младенцев, находящихся на искусственном вскармливании. Однако множественные поперечные и когортные исследования показывают, что взрослые, которые кормились исключительно грудью, имеют значительно более низкие концентрации циркулирующего холестерина, чем контрольные пациенты, которые находились на искусственном вскармливании. 26 Предполагается, что воздействие на младенца высоких уровней холестерина индуцирует ферменты, необходимые в более позднем возрасте для обработки пищевых холестериновых нагрузок. 27 Оказывает ли этот умеренный эффект какое-либо долгосрочное клиническое воздействие, остается неясным.
Ожирение в детстве и в зрелом возрасте может иметь свои корни в раннем вскармливании. Перекармливание младенца и последующее последующее ожирение гораздо реже встречаются у детей, находящихся на грудном вскармливании, чем у детей, находящихся на искусственном вскармливании. Однако исследования, приведшие к такому выводу, не учитывали важные переменные, такие как потребление твердой пищи.
Понятие связи матери и ребенка было определено относительно недавно.Связанные с этим модели поведения, по-видимому, устанавливаются довольно скоро после рождения, если они вообще устанавливаются, и последствия для них продолжительны. Несколько исследований показали, что связь матери и ребенка может влиять на психосоциальное поведение, способность к обучению и языковые способности в дальнейшей жизни. По крайней мере, это способствует более счастливым отношениям между матерью и ребенком с самого начала и, возможно, более здоровым и счастливым отношениям между родителями и детьми в последующие годы.
Недоношенность
Вопрос о том, кормить ли недоношенного ребенка грудью, обсуждался в течение многих лет.Безусловно, слабого и больного недоношенного ребенка, который физически не способен к адекватному сосанию, следует кормить наименее напряженным и наиболее полезным методом. Однако в настоящее время большинство отделений неонатальной помощи признают потенциальные иммунологические, связанные с развитием, экономические и психологические преимущества грудного вскармливания даже для очень недоношенных. Клинические исследования, проведенные в детских садах по всему миру, показали, что у недоношенных детей, вскармливаемых грудным молоком, снижена частота различных инфекций по сравнению с детьми, получавшими детские смеси. 28 В связи с их уникальными физиологическими потребностями обогащение сцеженного грудного молока может быть показано для младенцев с очень низкой массой тела при рождении. Больницы и врачи должны рекомендовать грудное молоко недоношенным и другим детям из группы высокого риска либо путем прямого грудного вскармливания, либо с использованием сцеженного молока матери, и это следует поощрять как можно раньше. 29
Индуцированная лактация
Возможность суррогатной лактации для усыновленного ребенка вызывает растущий интерес.Хотя могут потребоваться добавки, основной целью индуцированной лактации является питание, а не питание. Рекомендуется стимуляция груди и сосков за 2 месяца до рождения ребенка. Лекарства, повышающие уровень пролактина в сыворотке, такие как хлорпромазин или метаклопромид, могут быть полезны при начале грудного вскармливания. Интраназальный окситоцин, вызывающий расслабляющую реакцию, также может быть полезным в течение первых нескольких недель. Подобные методы могут быть полезны для релаксации, когда недоношенность или болезнь младенца задерживают кормление грудью. 30
Состав грудного молока у женщин с индуцированной лактацией кажется нормальным. Объем грудного молока может быть ограничен, и может потребоваться добавление донорского грудного молока или смеси. Значительная поддержка со стороны семьи, практикующего врача и консультанта по грудному вскармливанию жизненно важна для успеха искусственной лактации.
Отлучение от груди и инволюция
Процесс инволюции, который начинается с уменьшающейся частоты кормления грудью или отлучением от груди, занимает приблизительно 3 месяца.Рекомендуется медленное, а не резкое прекращение лактации как для ребенка, так и для матери. Если отлучение от груди происходит постепенно, у матери будет меньше сопротивления и меньше симптомов нагрубания и дискомфорта для матери. Уменьшение частоты кормления грудью увеличивает количество грудного молока, остающегося в груди, что приводит к застою сосудов и атрофии альвеол. Меньшее количество пролактина также вырабатывается при уменьшении количества сосаний, что еще больше снижает синтез молока. Основное изменение, которое происходит во время инволюции, — это уменьшение размера альвеолярно-долевых протоков, а не количественная потеря этих единиц, как это происходит во время менопаузальной инволюции.Менопаузальная инволюция также включает потерю эластичных поддерживающих тканей и уменьшение жировой прослойки груди, ни одно из которых не происходит в какой-либо значительной степени при постлактационной инволюции. К 3 месяцам после прекращения лактации грудь максимально уменьшилась. Поскольку они сохраняют часть увеличенной жировой ткани и элементов соединительной ткани, образовавшихся во время беременности, они остаются немного больше, чем их размер до беременности.
ПРЕПАРАТЫ И МОЛОКО
Относительно мало известно о появлении в грудном молоке множества лекарств, представленных сегодня на рынке. 31 Небольшая доступная информация указывает на то, что лекарства откладываются в грудном молоке так же, как они откладываются в других органах и тканях. Лекарства, попадающие в организм матери, диффундируют или переносятся из материнской плазмы в альвеолярные клетки груди. Скорость и количество транспорта зависят от концентрации несвязанного лекарственного средства в кровотоке матери, его молекулярного размера, а также его растворимости в липидах или состояния ионизации. Лекарства в плазме либо связаны с белками-носителями, либо свободны.Только свободное соединение активно в диффузионном смысле. Небольшие (молекулярная масса менее 200) водорастворимые препараты свободно проходят из плазмы матери в альвеолярные клетки груди и в грудное молоко в просвете альвеол. Поскольку основным препятствием для диффузии лекарственного средства является обнаженный липид клеточной мембраны, чем менее ионизирована и / или более липидорастворима молекула, тем легче она проходит в альвеолярные клетки, а затем в молоко. Как правило, можно предположить, что любое лекарство, проглоченное матерью, в той или иной степени обнаруживается с грудным молоком; обычно общее количество препарата в грудном молоке составляет менее 1% от количества, попадающего в организм матери.Для большинства лекарств хроническое употребление их матерью, которое подвергает ребенка постоянному воздействию лекарства, может причинить наибольший вред.
Преобладающим симптомом многих лекарств является рвота, диарея или кожная сыпь. Каждый раз, когда эти симптомы возникают у грудного ребенка, следует выяснить, принимала ли мать лекарство в анамнезе. Кормление грудью не рекомендуется женщинам, получающим радиоактивные изотопы или химиотерапевтические препараты. Прием алкоголя может вызвать седативный эффект или даже нарушение двигательной функции у младенца.Поскольку алкоголь растворим в жирах, он содержится в молоке в той же концентрации, что и в сыворотке крови матери. И седативные средства, и стимуляторы легко появляются в грудном молоке и приводят к появлению гиперактивных или гипоактивных младенцев. Выведение антитиреоидных соединений с грудным молоком является значительным и может вызвать гипотиреоз и зоб у детей, подвергшихся хроническому воздействию. Одним из наиболее вредных препаратов, содержащихся в грудном молоке, является резерпин, который вызывает затруднение дыхания и плохое сосание из-за заложенности носа.Гепарин из-за его высокой молекулярной массы и кумадин из-за его высокой степени связывания с белками вряд ли вызовут у младенца дискразию, связанную с кровотечением; младенческое протромбиновое время и частичное тромбопластиновое время в норме.
Литий выделяется с грудным молоком, потенциально вызывая отравление литием у младенца. Сообщалось, что эрготамин вызывает рвоту, диарею и судороги у новорожденных, находящихся на грудном вскармливании. Уровни противосудорожных препаратов, таких как тегретол и фенитоин, в сыворотке крови матери должны тщательно контролироваться, чтобы избежать чрезмерного воздействия на ребенка.Фенобарбитал очень медленно выводится новорожденным и может вызывать значительный седативный эффект при применении матерью.
Комбинированные оральные контрацептивы в прошлом были противопоказаны кормящим матерям, поскольку хроническое воздействие довольно высоких доз соединений эстрогена и прогестерона значительно подавляло выработку молока. С появлением таблеток с низкими дозами и контрацептивов с преобладанием прогестерона их влияние на молочную продуктивность вызывает меньше опасений. Некоторые исследования действительно предполагают ограниченное влияние на объем молока даже при использовании низких доз оральных контрацептивов.После установления лактации эффект оказывается минимальным, что позволяет кормящим женщинам использовать оральные контрацептивы. Контрацептивы, содержащие только прогестерон, также были выбраны, чтобы избежать какого-либо подавляющего эффекта комбинированных таблеток на лактацию. Небольшая стимуляция груди младенца, вызванная приемом внутрь эстрогена и наблюдаемая в прошлом при использовании таблеток с более высокими дозами, редко наблюдается при применении таблеток с низкой дозой. Когда это действительно происходит, это обратимо после прекращения приема таблеток. Неизвестно о каких-либо долгосрочных эффектах воздействия комбинации эстрогена и прогестинов на младенца.Младенцы, которых выкармливали матери в 1950-х годах во время первоначальных испытаний противозачаточных таблеток в Пуэрто-Рико, не были обнаружены в молодом возрасте, чтобы иметь более высокую частоту каких-либо отклонений, чем в контрольной популяции, не подвергавшейся воздействию.
В целом, однако, кормящей матери следует избегать приема всех необязательных лекарств. Когда лекарство необходимо, принимаемая концентрация и продолжительность лечения должны быть минимальными. Если есть сомнения в возможном действии препарата, кормление грудью следует временно прекратить, а грудь подвергнуть сцеживанию.
ПОТЕНЦИАЛЬНАЯ ОПАСНОСТЬ, СВЯЗАННАЯ С МОЛОКОМ
Большинство женщин могут кормить грудью своих младенцев. При надлежащем образовании, поддержке и заверениях лишь незначительное меньшинство не может удовлетворительно кормить грудью. С другой стороны, существуют определенные недостатки грудного молока, определенные группы пациентов, которым не следует кормить грудью, и определенные потенциально пагубные долгосрочные последствия грудного вскармливания, которые еще четко не определены.
С точки зрения питания, витамин A, витамин B 12 и фолиевая кислота обычно обычно присутствуют в грудном молоке на пограничных уровнях, и их количество значительно снижается у пациентов с плохим диетическим питанием.Например, витамин А необходим для роста эпителия и образования зрительных пигментов, и его содержание в грудном молоке экономически неблагополучных матерей может быть уменьшено на половину необходимого количества. Эти витамины, наряду с железом, вероятно, следует добавлять в качестве добавок в рацион грудного ребенка.
У некоторых младенцев есть генетическая недостаточность фермента, необходимого для метаболизма галактозы, что приводит к галактоземии с характерными клиническими симптомами умственной отсталости, увеличения печени и селезенки с асцитом и катарактой.Это состояние в значительной степени обратимо, когда прекращается воздействие галактозы или ее предшественника, лактозы, на младенца. Следует выяснить семейный анамнез галактоземии, и младенцев с таким анамнезом следует обследовать на наличие этого заболевания в раннем возрасте.
Женщинам, которые постоянно принимают потенциально токсичные лекарства, не следует планировать кормление грудью. К таким лекарствам относятся антитиреоидные соединения, антиметаболиты, литий и резерпин. Алкоголики, наркоманы и кумиры, скорее всего, будут иметь недостаточное питание для успешного и здорового грудного вскармливания, а перенос алкоголя и вызывающих привыкание наркотиков младенцу с грудным молоком является дополнительным противопоказанием для этих групп.
Кормление грудью на фоне гипербилирубинемии создало некоторую путаницу. Первоначальная связь кормления грудью с появлением тяжелой и продолжительной гипербилирубинемии в возрасте 10–15 дней встречается нечасто и требует прекращения грудного вскармливания до тех пор, пока концентрация билирубина не вернется к нормальному уровню. Гораздо более частая физиологическая гипербилирубинемия появляется на второй или третий день после родов, в критический период выделения молока и завершения лактогенеза, но на это не влияет грудное вскармливание, и это не должно быть противопоказанием к нему.
Относительно новой проблемой является влияние загрязненной окружающей среды на грудное молоко и грудного ребенка. Возможность заражения грудного молока такими вредными соединениями, как пестициды, полихлорированные бифенилы и полибромированные дифенилы, остается в значительной степени неизвестной, а частота и долгосрочная значимость не определены. Образованная и сознательная мать, заботящаяся о том, чтобы предоставить своему ребенку наиболее естественную и незагрязненную среду для роста, сталкивается с дилеммой: она не знает, кормить ли ребенка из бутылочки в надежде избежать возможного воздействия этих соединений или подвергнуться риску. ухаживает за своим младенцем, несмотря на возможное загрязнение окружающей среды, чтобы обеспечить это несметное количество полезных веществ, содержащихся в материнском молоке.На данный момент нет никаких указаний на то, что возможное присутствие этих соединений в грудном молоке имеет какой-либо пагубный эффект; до тех пор, пока не появятся такие данные, грудное молоко остается предпочтительным питательным веществом для роста человеческого младенца.
Кормление грудью женщин, инфицированных вирусом иммунодефицита человека (ВИЧ), вызвало новую озабоченность по поводу безопасности младенцев. Вирусные элементы могут быть изолированы в материнском молоке, и многочисленные отчеты документально подтверждают передачу ВИЧ через грудное вскармливание.Хотя риск передачи во время беременности трудно отделить от риска, связанного с кормлением грудью, метаанализ показал, что у детей, вскармливаемых грудью, уровень инфицирования выше, чем у детей, вскармливаемых из бутылочки. 32 Первичная ВИЧ-инфекция у женщины в послеродовом периоде, вероятно, представляет наибольший риск для младенца из-за высокой вирусной нагрузки во время начальной инфекции. В развивающихся странах, где питание детей грудного возраста является критической проблемой, озабоченность по поводу ВИЧ-инфекции создает серьезную дилемму для здоровья.Защита младенцев с помощью противовирусной терапии изучается, но способность этих лекарств предотвращать передачу инфекции еще не известна.
Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы женщины и медицинские работники знали о потенциальном риске заражения ВИЧ во время беременности и кормления грудью. Защита от инфекции имеет решающее значение для кормящей грудью женщины, находящейся в группе риска. Всем женщинам рекомендуется пройти тестирование на ВИЧ. ВОЗ не рекомендует кормить грудью ВИЧ-инфицированных женщин.В отделениях интенсивной терапии новорожденных следует соблюдать осторожность при работе с грудным молоком из-за возможности заражения ВИЧ. Наконец, банкам грудного молока рекомендуется проводить строгие проверки доноров молока. 33
Грудь во время беременности и кормления грудью
МАММОГЕНЕЗАнатомические изменения
Маммогенез — это процесс роста и развития молочной железы при подготовке к производству молока. Этот процесс начинается, когда молочная железа подвергается воздействию эстрогена в период полового созревания, и завершается в третьем триместре беременности.До беременности грудь состоит преимущественно из жировой ткани без обширного развития желез или протоков. Под влиянием непрерывно повышающихся концентраций эстрогена, прогестерона и пролактина во время беременности в груди увеличивается содержание воды, электролитов и жира. Это увеличение общего объема груди составляет примерно 3/4 фунта (0,338 кг) на грудь. Увеличение объема сопровождается заметным увеличением кровоснабжения груди; расширенные подкожные вены молочной железы становятся заметными, и кровоток увеличивается вдвое.Размер и пигментация сосков также увеличиваются под влиянием повышения концентрации эстрогена. Сальные железы Монтгомери по периферии ареол сильно увеличиваются; во время лактации они производят секрет, важный для кондиционирования и смазки сосков.
Обследование сосков имеет особое значение на ранних сроках беременности для выявления пациенток с действительно втянутым соском как можно раньше, поскольку это состояние может затруднить или сделать невозможным грудное вскармливание.Спайки под соска, вызванные маститом или травмой низкой степени, могут связывать сосок с подлежащей стромой груди, так что выворот соска не происходит при стимуляции соска (рис. 1). Псевдо перевернутый сосок при стимуляции становится прямым и выпуклым, тогда как истинный перевернутый сосок втягивается. Настоящий втянутый сосок встречается редко, но его следует выявить и лечить во время беременности. Пациенту следует как можно чаще растягивать ареолы с противоположными пальцами, помещенными в положениях на 9 и 3 часа и в положениях на 12 и 6 часов, чтобы разрушить сращения под сосков (упражнения Хоффмана).Кроме того, во время беременности следует носить щиток для сосков под бюстгальтером, чтобы соски медленно выдвигались вперед и наружу. Когда это лечение начинают на ранних сроках беременности, оно почти всегда является корректирующим и позволяет без проблем кормить грудью. Хотя для коррекции втянутых сосков описаны различные хирургические методы, до сих пор не существует надежного хорошего решения, позволяющего избежать риска эстетических и функциональных проблем. 1
Рис.1. Различие между истинными и псевдоинвертированными сосками |
Окончательный размер молочных желез в срок зависит от многих факторов (например, , размер до беременности, распределение молочного жира, количество установленных начальных долек, паритет, возраст). Важно убедить пациента в том, что размер железы мало влияет на ее функциональные возможности. Такое успокоение во время беременности может иметь большое значение для облегчения многих эффектов тревоги и чувства неполноценности, подавляющих лактацию, особенно у первородящих, которые никогда не пытались кормить грудью.
Гормональные эффекты
Общая экскреция эстрогена увеличивается с 20–20 000 мг в сутки между ранними и поздними сроками беременности. Это отражает повышение уровня эстрогена в плазме, что в значительной степени стимулирует ветвление протоков, начавшееся в период полового созревания, и дифференцировку эпителиальных клеток на протоковые, ацинарные и миоэпителиальные элементы. По мере расширения ацинарно-протоковая система замещает большую часть жировой ткани груди и организовывается в зрелые функциональные долько-альвеолярно-протоковые единицы, окруженные гипертрофированными миоэпителиальными элементами (рис.2). Помимо воздействия на сами клетки молочной железы, эстроген стимулирует синтез и высвобождение пролактина лактотрофами гипофиза. Повышение уровня пролактина, по-видимому, необходимо для того, чтобы эстроген оказывал свое биологическое воздействие на молочную железу. Кроме того, пролактин индуцирует ферменты, необходимые для секреторной активности ацинаров, наблюдаемой после родов. Уровень пролактина повышается с 20–200 нг / мл во время беременности.
Рис.2.Рост и развитие груди при беременности. Протоковые, альвеолярные и миоэпителиальные элементы подвергаются выраженной гиперплазии при подготовке к лактации. Пролиферация протоков преимущественно контролируется эстрогеном (E), тогда как ацинарная дифференцировка — это эффект прогестерона (P), которому способствует эстроген. |
Секреция прогестерона увеличивается с 3–300 мг / день во время беременности. В присутствии эстрогена и пролактина прогестерон стимулирует пролиферацию ацинаров и подавляет синтез лактозы.Высокие концентрации эстрогена и прогестерона в плазме крови перед родами подавляют активные секреторные эффекты пролактина на альвеолярный эпителий молочных желез.
Было показано, что помимо регулирующей роли половых стероидных гормонов, все больший список местных факторов роста модулируют выживаемость и апоптоз молочной железы. Стимулирующая роль в пролиферации и / или дифференцировке эпителиальных клеток молочной железы предполагается для большинства факторов роста, включая эпидермальный фактор роста, трансформирующий фактор роста альфа и инсулиноподобные факторы роста. 2 Специфические эффекты инсулина и плацентарного лактогена на маммогенез еще предстоит полностью выяснить. На культуре тканей ясно показано, что инсулин необходим эстрогену, прогестерону и пролактину для стимуляции роста эпителиальных клеток молочной железы. 3 У крыс с диабетом, получавших аллоксан, также было показано снижение секреции молока. Человеческий плацентарный лактоген (HPL), также называемый хорионическим соматомаммотропином человека, представляет собой плацентарный белковый гормон, который оказывает как лактогенный, так и соматотропный эффекты, которые могут напрямую способствовать маммогенезу или действовать путем конкурентного ингибирования рецепторов пролактина в ткани молочной железы во время беременности, чтобы задерживать выработку молока до момента родов. . 4
Начальная стимуляция эпителия молочных желез происходит в течение первых нескольких недель беременности. Ко второму триместру в альвеолах ацинарных желез в небольших количествах появляется молозиво, первое молоко, что отражает начало синтеза белка под влиянием пролактина. К третьему триместру альвеолы содержат значительное количество молозива, эпителиальные клетки насыщены каплями жира, а жировая ткань груди заметно уменьшается и заменяется функционирующими железистыми единицами.
ЛАКТОГЕНЕЗЭпителий молочных желез остается пресекреторной тканью до резкого снижения концентрации эстрогена и прогестерона в плазме, которое происходит во время родов. Без ингибирующего влияния прогестерона на эпителий молочной железы пролактин и другие гормоны, участвующие в инициации выработки молока, могут оказывать свое действие на ацинарные клетки. К 4–5 дню после родов концентрации эстрогена и прогестерона в плазме ниже нормальных уровней фолликулярной фазы, и переход ацинарного эпителия из пресекреторного в секреторное состояние завершается.Яичники, по-видимому, не нужны для начала или поддержания лактации, потому что овариэктомия не влияет на этот процесс.
Для начала производства молока (лактогенеза) у человека требуется 2–5 дней. Это время, необходимое для полного секреторного созревания ацинарного эпителия. Подавление лактогенеза перед доставкой, по-видимому, является следствием высоких уровней циркулирующего прогестерона, который конкурентно ингибирует связывание кортизола с внутриклеточным рецептором.Это предотвращает синергетическое действие кортизола с пролактином, вызывающее выработку молока. 5 Быстрое падение прогестерона после доставки позволяет связывать кортизол и продолжать лактогенез. Введение больших доз прогестерона в ближайшем послеродовом периоде подавляет выработку молока. Однако после завершения секреторной трансформации ацинарного эпителия половые стероиды неэффективны для остановки лактогенеза.
Пролактин и кортизол необходимы для лактогенеза, а гормон роста, инсулин и тироксин играют факультативную роль.Пролактин, пептидный гормон с молекулярной массой 23 500, вырабатывается лактотрофами гипофиза. Хотя первоначально считалось, что он почти идентичен гормону роста и HPL, дальнейшие исследования продемонстрировали множество структурных и функциональных характеристик, уникальных для пролактина. Пролактин специфически связывается с рецептором на поверхности альвеолярного эпителия, стимулируя синтез молекул информационной РНК (мРНК), которые необходимы для производства белков молока и других необходимых ферментов. 6 , 7 Например, производство мРНК для синтеза казеина, важного молочного белка, инициируется синергическим действием пролактина и кортизола. Пролактин также вызывает повышенную активность галактозилтрансферазы, лактозосинтетазы и γ-лактальбумина.
Высокий уровень пролактина, достигнутый под действием эстрогена во время беременности, не сохраняется после родов. Концентрация пролактина после родов быстро снижается, и нормальные уровни у небеременных достигаются примерно через 7 недель после родов как у кормящих, так и у нелактирующих матерей.Однако «скачки» пролактина происходят в течение 15 минут после стимуляции сосков во время кормления грудью. Пик этих скачков составляет 100–200 нг / мл в течение первой недели, 25–250 нг / мл в течение второй – четвертой недель и менее 20–40 нг / мл в дальнейшем.
Сосание стимулирует сенсорные рецепторы в соске, которые активируют нервные импульсы; эти импульсы передаются через грудные нервы 4, 5 и 6 в спиноталамические тракты спинного мозга, заканчиваясь нейронами среднего мозга. Импульсы от среднего мозга передаются в гипоталамус, что приводит к снижению уровня ингибирующего пролактин фактора (вероятно, дофамина), который освобождает лактотрофов от ингибирующего влияния катехоламинов.Это позволяет синтезировать и высвобождать пролактин.
При отсутствии пролактина лактация не наступает. Гипофизэктомия, послеродовой некроз гипофиза, деструктивные заболевания гипоталамо-гипофизарной системы и прием агонистов дофамина (например, бромокриптина, L-допа) приводят к нарушению лактации. Повышенные концентрации пролактина, по-видимому, имеют особое значение в процессе лактогенеза, тогда как только нормальные уровни у небеременных, по-видимому, необходимы для поддержания уже начатой лактации.
Единственным другим специфическим гормоном, необходимым для лактогенеза, является окситоцин. Окситоцин — это октапептид, вырабатываемый супраоптическим и паравентрикулярным ядрами гипоталамуса и хранящийся в задней доле гипофиза. Он высвобождается после кормления грудью, стимулирует сенсорные волокна в соске. Импульсы, которые активируют его высвобождение, передаются по тем же путям, что и импульсы высвобождения пролактина до уровня среднего мозга (рис. 3). В этот момент пути разделяются, и импульсы, контролирующие высвобождение окситоцина, перемещаются в супраоптическое и паравентрикулярное ядра, где они стимулируют как синтез, так и высвобождение окситоцина.Окситоцин выделяется из нервных пузырей (тельца сельди) в нервных окончаниях задней доли гипофиза. Эти нейровезикулы расположены рядом с плотной сосудистой сетью, дренирующей эту область. Через бета-рецепторы окситоцин заставляет миоэпителиальные клетки сокращаться, что приводит к выделению молока в млечные протоки и пазухи, чтобы его можно было удалить при сосании. Высвобождение окситоцина становится у кормящей женщины условной реакцией, требующей только визуальной стимуляции или сознательного мышления.Такого условного высвобождения пролактина не было продемонстрировано.
Рис. 3. Синтез и высвобождение пролактина и окситоцина во время лактации. Хотя импульсы, возникающие в сенсорных терминалах сосков, проходят по общим путям в средний мозг, они активируют разные ядра в гипоталамусе. |
Было показано, что только упомянутые гормоны важны для лактогенеза. Нормальные уровни гормона щитовидной железы, инсулина, гормона роста и паратиреоидного гормона, по-видимому, способствуют, но не требуются в других концентрациях, кроме нормальных, небеременных. 8
ИНГИБИРОВАНИЕ ЛАКТАЦИИУспех целенаправленного подавления лактации зависит от подавления процесса лактогенеза. Поскольку лактогенез не начинается у человека до тех пор, пока не произойдет быстрое снижение уровня эстрогена и прогестерона во время родов, и поскольку для его завершения требуется 2–3 дня, можно подавить лактогенез за счет использования экзогенных стероидов для поддержания относительно высокого уровня циркуляции. уровни в этот критический период после родов.Введение половых стероидов после завершения лактогенеза мало влияет на лактацию. Прием эстрогена или прогестерона по отдельности практически не влияет на лактогенез или лактацию; когда их вводят в комбинации, их эффективность в снижении надоев зависит от дозы. Один из возможных способов действия, который уже был предложен, заключается в том, что прогестерон в присутствии эстрогена может конкурентно ингибировать комплекс кортизол-рецептор, необходимый для образования грубого эндоплазматического ретикулума и синтеза белка.После образования этого комплекса прогестерон не влияет на лактацию. 9
В 1980-х годах бромокриптин был предложен в качестве лекарственного средства для подавления лактации. Как агонист дофаминовых рецепторов, бромокриптин очень эффективен при снижении уровня пролактина в послеродовом периоде и подавлении лактации. 10 Типичная доза составляет 2,5 мг два-три раза в день на срок до 2 недель. Совсем недавно было обнаружено, что каберголин, пролактинснижающий препарат длительного действия, дает результаты, сравнимые с результатами бромокриптина.Каберголин назначают однократно в дозе 1 мг в течение 24 часов после родов. 11 Эти препараты в настоящее время не рекомендуются для подавления лактации.
Побочные эффекты обоих препаратов включают головокружение, гипотонию, головную боль, тошноту и сонливость. Больше женщин сообщают о побочных эффектах при приеме бромокриптина (26%), чем при приеме каберголина (16%). Эти лекарства могут быть связаны с серьезными побочными реакциями, и нефармакологические методы являются методом выбора для подавления лактации.
Некоторые общие поддерживающие меры по подавлению лактации, по мнению многих, столь же эффективны, как и медикаментозная терапия. Эти поддерживающие меры значительно способствуют успешному подавлению лактации. Использование повязок для груди или узкого бюстгальтера, носимого 24 часа в сутки; периодическое наложение пакета со льдом; использование анальгетиков при необходимости; отказ от чая, кофе и фенотиазиновых транквилизаторов; и, что наиболее важно, отказ от стимуляции сосков обычно приводит к прекращению лактации через 1 неделю после родов.Стимуляция сосков — чрезвычайно важный фактор в период лактации. Даже после приема лекарств, таких как эстроген или прогестерон, для большинства пациентов возможно удовлетворительное кормление грудью, потому что постоянное кормление грудью в конечном итоге преодолевает тормозящее влияние лекарства.
В настоящее время, когда грудное вскармливание нежелательно, обычно применяются консервативные поддерживающие меры. Стероидные препараты, бромокриптин или каберголин сегодня редко назначают для подавления лактации.
ГАЛАКТОПОЭЗГалактопоэз — это поддержание молочной продуктивности после того, как она установилась в результате завершения лактогенеза.Единственным наиболее важным фактором успешного галактопоэза является регулярное и частое удаление молока из молочной железы. Удаление молока стимулирует дальнейшую секрецию молока, по крайней мере, по трем механизмам. Во-первых, регулярное кормление грудью способствует регулярному синтезу и высвобождению как пролактина, так и окситоцина, которые необходимы для непрерывной секреции молока. Во-вторых, грудь способна хранить молоко не более 48 часов, прежде чем произойдет существенное снижение продуктивности. Это снижение выработки молока вызвано уменьшенной стимуляцией железистого эпителия пролактином и сосудистым застоем, вызванным повышенным внутримаммарным давлением в результате расширения молочных протоков и альвеол из-за накопленного молока.Приток крови к молочным железам значительно снижается из-за этого повышенного внутримаммарного давления, что снижает снабжение питательными веществами и гормонами, необходимыми для производства молока. В-третьих, как и у других молочных животных, количество вырабатываемого за день молока довольно тесно связано с потребностью (т. Е. Количеством молока, удаленного в предыдущий день), если удовлетворяются пищевые и гормональные потребности. Нормальные уровни пролактина (5–20 нг / мл) с резкими скачками пролактина и окситоцина во время кормления грудью также необходимы для поддержания нормальной молочной продуктивности.
Катехоламины, высвобождаемые во время стресса и тревоги, напрямую противодействуют действию окситоцина на миоэпителиальные клетки, а норэпинефрин вызывает сужение сосудов, что оказывает влияние на выработку молока, подобное тому, которое возникает при неспособности вывести молоко. Следовательно, психологическое состояние кормящей женщины имеет решающее значение для поддержания адекватной молочной продуктивности.
Связь между материнским поведением и лактацией была уточнена в исследованиях сосательного рефлекса у грызунов.Используя выборочное размещение поражений в серотонинергических путях в мозгу крысы, исследователи обнаружили, что сосательный стимул вызывает как рефлекторное поведение матери при кормлении, так и всплески выброса пролактина. Эти два рефлекса возникают по разным афферентным путям. Избирательное разрушение любого из путей приводит к резкому снижению роста крысят, что свидетельствует о необходимости соответствующего материнского поведения для успешной лактации. 12
Наконец, важность адекватного питания для кормящей женщины невозможно переоценить.Диета в период лактации даже больше, чем в третьем триместре беременности. 13 Значительное увеличение потребления белков, углеводов, липидов, минералов и калорий необходимо поддерживать на протяжении всей лактации, если необходимо производить достаточное количество молока. 14 Неадекватное питание влияет на объем производимого молока, а не на его составляющие. Молоко имеет те же концентрации основных ингредиентов, когда диетическое потребление недостаточное, но эти ингредиенты взяты из материнских запасов.Если в рационе содержится недостаточное количество кальция, например, запасы материнской кости используются до тех пор, пока в секретируемом молоке не будет достигнут нормальный уровень. Однако объем производимого молока значительно уменьшается, если мать плохо питается.
АМЕНОРЕЯ И БЕСПЛОДИЕИсследования документально подтвердили более медленное возобновление овуляции и регулярных менструаций у кормящих женщин после беременности. Продолжительность лактационной аменореи значительно варьируется и частично зависит от частоты и продолжительности кормления грудью.Не существует схемы, гарантирующей ановуляцию и бесплодие для всех женщин. В заявлении о консенсусе относительно использования грудного вскармливания для планирования семьи сделан вывод о том, что до 98% женщин имеют защиту от беременности в течение 6 месяцев после родов, если они полностью кормят грудью и страдают аменореей. 15 В то время как грудное вскармливание приводит к аменорее и задерживает восстановление фертильности, продолжительность задержки не может быть надежно предсказана или обнаружена. 16 Таким образом, у большинства кормящих женщин менструация возобновляется в течение 6–9 месяцев.Поскольку у кормящих женщин овуляция может наступить уже через 6–8 недель после родов, всем кормящим женщинам следует рассмотреть возможность применения противозачаточных средств.
ЧЕЛОВЕЧЕСКОЕ МОЛОКОМолозиво и переходное молоко
После устранения подавляющего влияния эстрогена и прогестерона пролактин стимулирует альвеолярные эпителиальные клетки, чтобы они начали активную секрецию первого молока, молозива. Молозиво перемещается в млечные протоки и пазухи за счет сокращения миоэпителиальных клеток под действием окситоцина и удаляется при кормлении грудью.Водная фаза молока — это преимущественно раствор лактозы. Когда прогестерон отменяется, послеродовая лактоза секретируется в просвет ацинара и осмотически включает воду, в результате чего получается раствор, изосмотический с плазмой. Следовательно, лактоза является основным фактором, влияющим на объем молока. По содержанию электролитов водная вода молока аналогична содержанию внутриклеточной жидкости (то есть с высоким содержанием калия и относительно низким содержанием натрия и хлоридов). Адекватное поступление глюкозы в альвеолярные клетки также важно для продолжения производства молока.
Молозиво вырабатывается в течение первых 3-5 дней после родов за счет секреции как апокринной (апикальная дегенерация), так и мерокринной (трансмембранный транспорт) секреции. Он содержит белки, минералы и витамины, липиды, углеводы, а также химические и клеточные иммунологические факторы, имеющие большое значение для выживания новорожденного, даже несмотря на то, что трансплацентарный переход иммуноглобулинов обеспечивает пассивный иммунитет плоду, в то время как в утробе матери и для первого через несколько недель после рождения. У многих видов животных, таких как жвачные, трансплацентарный перенос иммуноглобулинов отсутствует, и новорожденный полностью зависит от иммуноглобулинов, присутствующих в молозиве.Хотя человеческий младенец изначально менее уязвим, послеродовое молозиво обеспечивает чрезвычайно важные иммуноглобулины и другие противомикробные вещества, которые действуют локально в кишечном тракте против потенциальных патогенов.
В целом молозиво представляет собой вязкую жидкость желтого цвета, составляющую примерно 25 мл / день. Он богат витамином А, пигмент которого придает ему желтый цвет. Содержание белка и минералов в молозиве значительно выше, чем в зрелом молоке, и половина общего белка идентична гамма-глобулину, в первую очередь иммуноглобулину типа А.Этот иммуноглобулин представляет собой уникальную двойную молекулу, связанную дисульфидными мостиками, что значительно снижает его гидролиз и метаболизм в кишечном тракте. Молозиво содержит иммунологически активные лимфоциты и моноциты, интерферон, фактор, облегчающий удаление кишечного мекония, и фактор, стимулирующий полезные микроорганизмы Lactobacillus bifidus в кишечном тракте.
Производство переходного молока начинается после первой недели лактации и продолжается до третьей недели после родов.Содержание иммуноглобулина и общего белка в этом молоке меньше, чем в молозиве, тогда как содержание лактозы, липидов, водорастворимых витаминов и калорий больше. К концу второй недели послеродового периода количество вырабатываемого молока увеличивается со 100–500 мл.
Зрелое молоко
Зрелое грудное молоко во многих отношениях отличается от коровьего молока и заменителей молока на основе коровьего молока. Грудное молоко содержит 1,2 г / 100 мл белка, что вдвое меньше, чем в коровьем молоке. Основное различие заключается в содержании казеина, которого в материнском молоке значительно меньше.Относительно низкое содержание казеина способствует образованию творога в кишечнике младенца. Это увеличивает усвояемость молока и поддерживает высокую кислотность желудочного сока, что приводит к усилению антимикробного действия. Поскольку содержание незаменимых аминокислот в грудном молоке практически такое же, как и в плазме человека, перенос из кишечного тракта в плазму довольно эффективен. Кроме того, грудное молоко богато аминокислотой таурина, которая может иметь большое значение для развития нервной системы, особенно у недоношенных детей.Наконец, грудное молоко содержит несколько специфических факторов роста, которые отсутствуют в коровьем молоке, как будет показано ниже. 17
Содержание углеводов в грудном молоке составляет примерно 7 г / 100 мл, что почти вдвое больше, чем в коровьем молоке. Основным углеводом молока является лактоза, которая, по-видимому, выполняет несколько функций. Он способствует росту флоры L. bifidus , которая поддерживает высокую кислотность кишечника, подавляет рост патогенных бактерий и максимизирует всасывание кальция.Гидролиз лактозы приводит к образованию галактозы, которая необходима для производства цереброзидов, используемых в синтезе миелина.
Липиды присутствуют в материнском молоке в концентрации 3,7 г / 100 мл. Они действуют как основной источник энергии для растущего младенца. Эмульгированный липид в материнском молоке намного мельче, чем в коровьем молоке, и активность липазы также намного выше. Оба эти фактора облегчают переваривание грудного молока младенцем.
Грудное молоко содержит около 200 мг / 100 мл минералов, что составляет одну треть от содержания минералов в коровьем молоке.Основное различие заключается в концентрации натрия.
Витамина А может быть недостаточно в материнском молоке, если мать плохо питается. Точно так же витамин D, вероятно, следует дополнить через 3–4 месяца после родов. Поскольку коровье молоко содержит вдвое меньше витамина А, витамина D и железа, чем грудное молоко, наблюдается более ранняя тенденция к дефициту роста и анемии, когда ребенок содержится на коровьем молоке. Первоначально содержание витамина С в коровьем молоке ниже, чем в грудном молоке, и процесс нагревания еще больше снижает его концентрацию.
Человеческое молозиво и зрелое молоко содержат несколько факторов роста. Наиболее важным из этих факторов, составляющим приблизительно 75% стимулирующей рост активности молока, является фактор роста эпидермиса человека (EGF). Концентрация EGF наиболее высока в молозиве и падает при переходе к зрелому молоку, но остается обнаруживаемой на протяжении всей лактации. 17 Инсулиноподобный фактор роста I (IGF-I), еще один мощный фактор роста, также присутствует в материнском молоке. В отличие от EGF, концентрация IGF-I в грудном молоке увеличивается в течение первых 6 недель после родов. 18 Данные показывают, что грудное молоко от женщин, родивших недоношенных детей, может содержать гораздо более высокие концентрации EGF и других факторов роста. 19 Это представляет собой уникальную адаптацию к преждевременным родам и подразумевает, что недоношенному ребенку может быть полезно материнское грудное молоко, а не объединенное грудное молоко или смесь.
Антимикробные факторы
Антимикробные составляющие грудного молока начали ценить только недавно. Грудное молоко содержит многочисленные противовоспалительные цитокины, антиоксиданты, ингибиторы протеаз и простагландины, которые помогают защитить грудного ребенка. 20 Как упоминалось ранее, иммуноглобулин оказывает местное действие против патогенных бактерий и вирусов. Производство иммуноглобулина у матери — это динамический процесс, который непрерывно производит иммуноглобулины как против патогенов, которым мать подвергается независимо, так и против патогенов, переданных от младенца матери до того, как произошло клиническое инфицирование младенца. Это дает начало местной иммунной системе в кишечном тракте младенца, которая остается актуальной в отношении потенциальных патогенов в окружающей среде.
Бифид-фактор в грудном молоке в 40–100 раз больше, чем в коровьем молоке. Он состоит из группы сахаридов, которые стимулируют рост и доминирование флоры L. bifidus в кишечном тракте младенца. К концу первой недели 55% бактерий, которые можно культивировать из кишечного тракта грудного ребенка, составляют L. bifidus , тогда как колиформные организмы преобладают у детей, находящихся на искусственном вскармливании. Подкисляя кишечник, бифидная флора создает устойчивость к Staphylococcus aureus, Shigella, простейшим и патогенным колиформным организмам.
Лактоферрин и трансферрин, благодаря своим железосвязывающим и хелатирующим свойствам, соответственно, обладают бактериостатическим действием против колиформных организмов. Наконец, лизоцим (мурамидаза), присутствующий в значительных концентрациях в грудном молоке человека, является бактериолитическим по отношению к энтеробактериям и грамположительным организмам.
Кормление грудью: ПРИНЦИПЫ И ПРАКТИКАСреди детей, родившихся в 2004 году, в 21 штате США была достигнута национальная цель Здоровые люди 2010 — 75% матерей начали грудное вскармливание. 21 Резкое возрождение грудного вскармливания потребовало от врача, заботящегося о пациентах репродуктивного возраста, получить глубокие знания о лактации и грудном вскармливании. Продуманные и обоснованные советы кормящей матери значительно увеличивают удовлетворенность грудью матери и общую пользу для младенца.
Кормление здорового зрелого младенца должно начинаться во время родов или вскоре после них. Раньше младенца прикладывали к груди матери сразу после родов, чтобы вызвать сокращения матки для изгнания плаценты и гемостаза.Кроме того, прикладывание младенца к груди матери после родов также может повысить прочность связи между матерью и младенцем.
Начальный период кормления должен быть коротким (2–3 минуты на каждую грудь с интервалом в 2–4 часа) с небольшим увеличением продолжительности каждый день. Уход может осуществляться на регулярной основе (каждые 4 часа) или по запросу. В течение первой недели до 10 дней кормления грудью младенец не будет брать все молоко из груди, а оставшееся следует удалить путем отсасывания, чтобы максимизировать выработку молока и минимизировать симптомы боли и нагрубания.К 2 неделям после родов объем регулируется спросом и предложением. Ночные кормления обычно необходимы в течение первого послеродового месяца, но для большинства младенцев от них можно постепенно отказаться в течение второго месяца. Время кормления следует увеличить до 10 минут на каждую грудь, потому что 5–6 минут — это все, что обычно требуется для опорожнения груди. Чрезмерное кормление может вызвать трещины на сосках и мастит.
Причины трудностей
Самая большая причина трудностей с кормлением грудью или кормлением грудью — это беспокойство.Это беспокойство может быть вторичным по отношению к страхам недостаточности, связанным с размером груди, к беспокойству о способности производить достаточное количество молока (обычно во время первой беременности или если такая проблема возникла при кормлении грудью предыдущего ребенка) или к бессознательным или сознательным негативным переживаниям по поводу уход. Стресс и беспокойство, вызываемые этими чувствами, связаны с повышенным производством катехоламинов, что подавляет стимуляцию миоэпителиальных клеток окситоцином и вызывает сужение сосудов, которое снижает поступление окситоцина и пролактина к ацинарным клеткам груди.Это состояние похоже на психологическое бессилие; физиологический механизм не нарушен, но существует вегетативный блок, который возникает в психике и подавляет нормальную физиологическую функцию. Лечение этой трудности — консультирование, образование и поддержка. Такие группы, как Лига Лече, Кормящие матери и Образовательная ассоциация по вопросам родовспоможения, являются чрезвычайно полезными группами поддержки для молодой кормящей матери или матери, испытывающей трудности с кормлением. Поддержка, оказываемая такими группами, — это обычно все, что необходимо для успешного грудного вскармливания.Когда необходима медикаментозная терапия, хлорпромазин в дозе 25 мг (три раза в день) в течение 3–10 дней помогает расслабить тревожную мать и увеличить выработку пролактина и, следовательно, выработку молока. Точно так же умеренное содержание теофиллина в кофе и чае может стимулировать выработку пролактина и увеличить секрецию молока. Расстроенная, обеспокоенная мать и голодный младенец — плохая комбинация. Матери, кормящей грудью впервые, настоятельно рекомендуется хорошее дородовое образование и поддержка со стороны внимательной медсестры-акушерки или группы поддержки.
Помимо беспокойства, существует несколько других, менее распространенных причин недостаточного количества молока. Комбинированные противозачаточные таблетки были причастны к уменьшению выработки молока и могут быть вредными для младенца, хотя стандартные комбинированные таблетки умеренной или низкой дозировки, используемые сегодня, не уменьшают количество молока или уменьшают количество молока или вызывают какие-либо нежелательные явления. эффекты у младенца. Ранее использовавшиеся таблетки с высокими дозами эстрогена в некоторой степени снижали секрецию молока.
У заядлого курильщика (одна или несколько пачек в день) циркулирующий уровень никотина достаточен для подавления синтеза и высвобождения пролактина. Значительные концентрации никотина также обнаруживаются в грудном молоке и нежелательны для развивающегося ребенка. Поэтому курение сигарет кормящей маме противопоказано.
Иногда у матери не хватает молока в результате недостаточного потребления калорий и питательных веществ с пищей. Диетические ограничения могут привести к недостаточному потреблению калорий для удовлетворения потребности кормящих женщин в 3000 калорий в день (таблица 1).Если есть опасения по поводу уменьшения количества молока, важно учитывать диетические привычки женщины. Недавние исследования показывают, что умеренная потеря веса (менее 2 кг в месяц) и физические упражнения не влияют на объем или состав молока. 22
Таблица 1. Требования к питанию во время ранней беременности и кормления грудью
Суточные потребности | Ранняя беременность |
9048 9048 (ккал) | 2100 | 3000 |
Белок (г) | 55 | 85 | ||
80 | ||||
Углеводы (г) | 330 | 480 | ||
Кальций (г) | 0.8 | 1,3 | ||
Железо (мг) | 15 | 20 | ||
Витамин A (IU) | 000 | 000 | 000 | |
Витамин D (МЕ) | 200 | 400 |
Редкие случаи олигогалактии и агалактии, вызванные неспособностью гипофиза вырабатывать пролактия.Этот сбой может возникнуть в результате гипоталамо-гипофизарного заболевания или послеродового некроза гипофиза. При подозрении на такое состояние требуется серия провокационных тестов для определения гипофизарной недостаточности. Тест на стимуляцию высвобождающего гормона кортикотропина (CRH) определяет чувствительность гипофизарно-надпочечниковой системы. Точно так же тест на стимуляцию тиреотропин-рилизинг-гормона (TRH) определяет, может ли гипофиз вырабатывать и выделять тиреотропный гормон и пролактин.TRH вводится в дозе 100 мкг, а кровь на пролактин берется через 0, 0,5, 1, 2 и 3 часа. Если уровень пролактина в крови увеличится хотя бы вдвое, лактотрофы гипофиза не повреждены.
Одним из наиболее частых состояний, возникающих во время кормления грудью, является болезненность сосков. Соски могут потрескаться или покрыться синяками, а также кровоточить. Пренатальная подготовка может уменьшить болезненность. Захватывая ареолу, осторожно вытягивая ее наружу и перекручивая сосок между большим и указательным пальцами, подготавливает грудь к сосанию и уменьшает болезненность.Как только грудное вскармливание началось, болезненность можно уменьшить, используя правильное положение ребенка, ограничивая время сосания, не связанное с питанием, избегая нагрубания груди и применяя имеющуюся в продаже мазь для кормления грудью.
Закупорка протоков, проявляющаяся в виде болезненного уплотнения в груди, может возникать при неполном опорожнении груди. Тепло и массаж, а также частое кормление грудью могут способствовать дренажу протоков.
Набухание обычно происходит через 3–4 дня после родов и может повлиять на способность младенца брать грудь и есть.Управление включает регулярное кормление из обеих грудей и использование сцеживания или ручного сцеживания перед кормлением. Если дискомфорт значительный, могут потребоваться анальгетики.
Мастит поражает до 3% кормящих грудью женщин. 23 Когда определенная область упругости и покраснения развивается без системных симптомов (например, лихорадка, недомогание), это состояние обычно можно удовлетворительно лечить с помощью местного нагрева и продолжения кормления с обеих грудей. При развитии системных симптомов следует применять антибактериальную терапию против резистентных штаммов стафилококка в течение 7–10 дней.Нет необходимости прекращать кормление во время лечения, и кормление следует продолжать с обеих грудей. Иногда мастит может переходить в дискретный абсцесс, который не поддается лечению антибиотиками или местной терапией и требует хирургического дренирования. Даже в этой ситуации целеустремленная мать может спокойно продолжать кормить грудью.
Преимущества
Возможные преимущества грудного вскармливания многочисленны. Описано приобретение у младенца устойчивости к кишечным и респираторным бактериальным и вирусным инфекциям. 24 Младенцы с риском развития аллергии могут также получить пользу от грудного вскармливания. Задержка контакта с чужеродными белками может быть полезной. Кроме того, грудное молоко содержит секреторный иммуноглобулин А, который может ограничивать всасывание потенциально аллергенных соединений из кишечника младенца. Младенцы, находящиеся на грудном вскармливании, лишь в редких случаях приобретают изнурительное состояние энтеропатического акродерматита, редкого аутосомно-рецессивного нарушения метаболизма цинка, вызывающего везикулярную сыпь на нижних конечностях и отверстиях тела с рецидивирующей диареей.Хотя коровье молоко содержит более высокие концентрации цинка, биодоступность цинка в грудном молоке выше и обеспечивает временную защиту от заболевания. Младенцы, которых кормят из бутылочки, проявляют это состояние в течение первых нескольких дней жизни или в течение нескольких дней или недель после отлучения от груди. 25 Уникальная аминокислота грудного молока, таурин, и ее возможная польза для недоношенных детей в отношении развития нервной системы уже были описаны. Материнский тироксин переносится с грудным молоком к младенцу и предотвращает разрушительное развитие кретинизма, которое возникает, когда гипотиреоз не диагностируется во время продолжающегося нервного развития ребенка в критические первые месяцы после рождения.
Высокая концентрация холестерина в грудном молоке является предметом интенсивных исследований на протяжении многих лет. У младенцев, находящихся на грудном вскармливании, как правило, выше общий уровень липидов, чем у младенцев, находящихся на искусственном вскармливании. Однако множественные поперечные и когортные исследования показывают, что взрослые, которые кормились исключительно грудью, имеют значительно более низкие концентрации циркулирующего холестерина, чем контрольные пациенты, которые находились на искусственном вскармливании. 26 Предполагается, что воздействие на младенца высоких уровней холестерина индуцирует ферменты, необходимые в более позднем возрасте для обработки пищевых холестериновых нагрузок. 27 Оказывает ли этот умеренный эффект какое-либо долгосрочное клиническое воздействие, остается неясным.
Ожирение в детстве и в зрелом возрасте может иметь свои корни в раннем вскармливании. Перекармливание младенца и последующее последующее ожирение гораздо реже встречаются у детей, находящихся на грудном вскармливании, чем у детей, находящихся на искусственном вскармливании. Однако исследования, приведшие к такому выводу, не учитывали важные переменные, такие как потребление твердой пищи.
Понятие связи матери и ребенка было определено относительно недавно.Связанные с этим модели поведения, по-видимому, устанавливаются довольно скоро после рождения, если они вообще устанавливаются, и последствия для них продолжительны. Несколько исследований показали, что связь матери и ребенка может влиять на психосоциальное поведение, способность к обучению и языковые способности в дальнейшей жизни. По крайней мере, это способствует более счастливым отношениям между матерью и ребенком с самого начала и, возможно, более здоровым и счастливым отношениям между родителями и детьми в последующие годы.
Недоношенность
Вопрос о том, кормить ли недоношенного ребенка грудью, обсуждался в течение многих лет.Безусловно, слабого и больного недоношенного ребенка, который физически не способен к адекватному сосанию, следует кормить наименее напряженным и наиболее полезным методом. Однако в настоящее время большинство отделений неонатальной помощи признают потенциальные иммунологические, связанные с развитием, экономические и психологические преимущества грудного вскармливания даже для очень недоношенных. Клинические исследования, проведенные в детских садах по всему миру, показали, что у недоношенных детей, вскармливаемых грудным молоком, снижена частота различных инфекций по сравнению с детьми, получавшими детские смеси. 28 В связи с их уникальными физиологическими потребностями обогащение сцеженного грудного молока может быть показано для младенцев с очень низкой массой тела при рождении. Больницы и врачи должны рекомендовать грудное молоко недоношенным и другим детям из группы высокого риска либо путем прямого грудного вскармливания, либо с использованием сцеженного молока матери, и это следует поощрять как можно раньше. 29
Индуцированная лактация
Возможность суррогатной лактации для усыновленного ребенка вызывает растущий интерес.Хотя могут потребоваться добавки, основной целью индуцированной лактации является питание, а не питание. Рекомендуется стимуляция груди и сосков за 2 месяца до рождения ребенка. Лекарства, повышающие уровень пролактина в сыворотке, такие как хлорпромазин или метаклопромид, могут быть полезны при начале грудного вскармливания. Интраназальный окситоцин, вызывающий расслабляющую реакцию, также может быть полезным в течение первых нескольких недель. Подобные методы могут быть полезны для релаксации, когда недоношенность или болезнь младенца задерживают кормление грудью. 30
Состав грудного молока у женщин с индуцированной лактацией кажется нормальным. Объем грудного молока может быть ограничен, и может потребоваться добавление донорского грудного молока или смеси. Значительная поддержка со стороны семьи, практикующего врача и консультанта по грудному вскармливанию жизненно важна для успеха искусственной лактации.
Отлучение от груди и инволюция
Процесс инволюции, который начинается с уменьшающейся частоты кормления грудью или отлучением от груди, занимает приблизительно 3 месяца.Рекомендуется медленное, а не резкое прекращение лактации как для ребенка, так и для матери. Если отлучение от груди происходит постепенно, у матери будет меньше сопротивления и меньше симптомов нагрубания и дискомфорта для матери. Уменьшение частоты кормления грудью увеличивает количество грудного молока, остающегося в груди, что приводит к застою сосудов и атрофии альвеол. Меньшее количество пролактина также вырабатывается при уменьшении количества сосаний, что еще больше снижает синтез молока. Основное изменение, которое происходит во время инволюции, — это уменьшение размера альвеолярно-долевых протоков, а не количественная потеря этих единиц, как это происходит во время менопаузальной инволюции.Менопаузальная инволюция также включает потерю эластичных поддерживающих тканей и уменьшение жировой прослойки груди, ни одно из которых не происходит в какой-либо значительной степени при постлактационной инволюции. К 3 месяцам после прекращения лактации грудь максимально уменьшилась. Поскольку они сохраняют часть увеличенной жировой ткани и элементов соединительной ткани, образовавшихся во время беременности, они остаются немного больше, чем их размер до беременности.
ЛЕКАРСТВЕННЫЕ СРЕДСТВА И МОЛОКООтносительно мало известно о появлении в грудном молоке множества лекарств, представленных сегодня на рынке. 31 Небольшая доступная информация указывает на то, что лекарства откладываются в грудном молоке так же, как они откладываются в других органах и тканях. Лекарства, попадающие в организм матери, диффундируют или переносятся из материнской плазмы в альвеолярные клетки груди. Скорость и количество транспорта зависят от концентрации несвязанного лекарственного средства в кровотоке матери, его молекулярного размера, а также его растворимости в липидах или состояния ионизации. Лекарства в плазме либо связаны с белками-носителями, либо свободны.Только свободное соединение активно в диффузионном смысле. Небольшие (молекулярная масса менее 200) водорастворимые препараты свободно проходят из плазмы матери в альвеолярные клетки груди и в грудное молоко в просвете альвеол. Поскольку основным препятствием для диффузии лекарственного средства является обнаженный липид клеточной мембраны, чем менее ионизирована и / или более липидорастворима молекула, тем легче она проходит в альвеолярные клетки, а затем в молоко. Как правило, можно предположить, что любое лекарство, проглоченное матерью, в той или иной степени обнаруживается с грудным молоком; обычно общее количество препарата в грудном молоке составляет менее 1% от количества, попадающего в организм матери.Для большинства лекарств хроническое употребление их матерью, которое подвергает ребенка постоянному воздействию лекарства, может причинить наибольший вред.
Преобладающим симптомом многих лекарств является рвота, диарея или кожная сыпь. Каждый раз, когда эти симптомы возникают у грудного ребенка, следует выяснить, принимала ли мать лекарство в анамнезе. Кормление грудью не рекомендуется женщинам, получающим радиоактивные изотопы или химиотерапевтические препараты. Прием алкоголя может вызвать седативный эффект или даже нарушение двигательной функции у младенца.Поскольку алкоголь растворим в жирах, он содержится в молоке в той же концентрации, что и в сыворотке крови матери. И седативные средства, и стимуляторы легко появляются в грудном молоке и приводят к появлению гиперактивных или гипоактивных младенцев. Выведение антитиреоидных соединений с грудным молоком является значительным и может вызвать гипотиреоз и зоб у детей, подвергшихся хроническому воздействию. Одним из наиболее вредных препаратов, содержащихся в грудном молоке, является резерпин, который вызывает затруднение дыхания и плохое сосание из-за заложенности носа.Гепарин из-за его высокой молекулярной массы и кумадин из-за его высокой степени связывания с белками вряд ли вызовут у младенца дискразию, связанную с кровотечением; младенческое протромбиновое время и частичное тромбопластиновое время в норме.
Литий выделяется с грудным молоком, потенциально вызывая отравление литием у младенца. Сообщалось, что эрготамин вызывает рвоту, диарею и судороги у новорожденных, находящихся на грудном вскармливании. Уровни противосудорожных препаратов, таких как тегретол и фенитоин, в сыворотке крови матери должны тщательно контролироваться, чтобы избежать чрезмерного воздействия на ребенка.Фенобарбитал очень медленно выводится новорожденным и может вызывать значительный седативный эффект при применении матерью.
Комбинированные оральные контрацептивы в прошлом были противопоказаны кормящим матерям, поскольку хроническое воздействие довольно высоких доз соединений эстрогена и прогестерона значительно подавляло выработку молока. С появлением таблеток с низкими дозами и контрацептивов с преобладанием прогестерона их влияние на молочную продуктивность вызывает меньше опасений. Некоторые исследования действительно предполагают ограниченное влияние на объем молока даже при использовании низких доз оральных контрацептивов.После установления лактации эффект оказывается минимальным, что позволяет кормящим женщинам использовать оральные контрацептивы. Контрацептивы, содержащие только прогестерон, также были выбраны, чтобы избежать какого-либо подавляющего эффекта комбинированных таблеток на лактацию. Небольшая стимуляция груди младенца, вызванная приемом внутрь эстрогена и наблюдаемая в прошлом при использовании таблеток с более высокими дозами, редко наблюдается при применении таблеток с низкой дозой. Когда это действительно происходит, это обратимо после прекращения приема таблеток. Неизвестно о каких-либо долгосрочных эффектах воздействия комбинации эстрогена и прогестинов на младенца.Младенцы, которых выкармливали матери в 1950-х годах во время первоначальных испытаний противозачаточных таблеток в Пуэрто-Рико, не были обнаружены в молодом возрасте, чтобы иметь более высокую частоту каких-либо отклонений, чем в контрольной популяции, не подвергавшейся воздействию.
В целом, однако, кормящей матери следует избегать приема всех необязательных лекарств. Когда лекарство необходимо, принимаемая концентрация и продолжительность лечения должны быть минимальными. Если есть сомнения в возможном действии препарата, кормление грудью следует временно прекратить, а грудь подвергнуть сцеживанию.
ПОТЕНЦИАЛЬНАЯ ОПАСНОСТЬ, СВЯЗАННАЯ С МОЛОКОМБольшинство женщин могут кормить грудью своих младенцев. При надлежащем образовании, поддержке и заверениях лишь незначительное меньшинство не может удовлетворительно кормить грудью. С другой стороны, существуют определенные недостатки грудного молока, определенные группы пациентов, которым не следует кормить грудью, и определенные потенциально пагубные долгосрочные последствия грудного вскармливания, которые еще четко не определены.
С точки зрения питания, витамин A, витамин B 12 и фолиевая кислота обычно обычно присутствуют в грудном молоке на пограничных уровнях, и их количество значительно снижается у пациентов с плохим диетическим питанием.Например, витамин А необходим для роста эпителия и образования зрительных пигментов, и его содержание в грудном молоке экономически неблагополучных матерей может быть уменьшено на половину необходимого количества. Эти витамины, наряду с железом, вероятно, следует добавлять в качестве добавок в рацион грудного ребенка.
У некоторых младенцев есть генетическая недостаточность фермента, необходимого для метаболизма галактозы, что приводит к галактоземии с характерными клиническими симптомами умственной отсталости, увеличения печени и селезенки с асцитом и катарактой.Это состояние в значительной степени обратимо, когда прекращается воздействие галактозы или ее предшественника, лактозы, на младенца. Следует выяснить семейный анамнез галактоземии, и младенцев с таким анамнезом следует обследовать на наличие этого заболевания в раннем возрасте.
Женщинам, которые постоянно принимают потенциально токсичные лекарства, не следует планировать кормление грудью. К таким лекарствам относятся антитиреоидные соединения, антиметаболиты, литий и резерпин. Алкоголики, наркоманы и кумиры, скорее всего, будут иметь недостаточное питание для успешного и здорового грудного вскармливания, а перенос алкоголя и вызывающих привыкание наркотиков младенцу с грудным молоком является дополнительным противопоказанием для этих групп.
Кормление грудью на фоне гипербилирубинемии создало некоторую путаницу. Первоначальная связь кормления грудью с появлением тяжелой и продолжительной гипербилирубинемии в возрасте 10–15 дней встречается нечасто и требует прекращения грудного вскармливания до тех пор, пока концентрация билирубина не вернется к нормальному уровню. Гораздо более частая физиологическая гипербилирубинемия появляется на второй или третий день после родов, в критический период выделения молока и завершения лактогенеза, но на это не влияет грудное вскармливание, и это не должно быть противопоказанием к нему.
Относительно новой проблемой является влияние загрязненной окружающей среды на грудное молоко и грудного ребенка. Возможность заражения грудного молока такими вредными соединениями, как пестициды, полихлорированные бифенилы и полибромированные дифенилы, остается в значительной степени неизвестной, а частота и долгосрочная значимость не определены. Образованная и сознательная мать, заботящаяся о том, чтобы предоставить своему ребенку наиболее естественную и незагрязненную среду для роста, сталкивается с дилеммой: она не знает, кормить ли ребенка из бутылочки в надежде избежать возможного воздействия этих соединений или подвергнуться риску. ухаживает за своим младенцем, несмотря на возможное загрязнение окружающей среды, чтобы обеспечить это несметное количество полезных веществ, содержащихся в материнском молоке.На данный момент нет никаких указаний на то, что возможное присутствие этих соединений в грудном молоке имеет какой-либо пагубный эффект; до тех пор, пока не появятся такие данные, грудное молоко остается предпочтительным питательным веществом для роста человеческого младенца.
Кормление грудью женщин, инфицированных вирусом иммунодефицита человека (ВИЧ), вызвало новую озабоченность по поводу безопасности младенцев. Вирусные элементы могут быть изолированы в материнском молоке, и многочисленные отчеты документально подтверждают передачу ВИЧ через грудное вскармливание.Хотя риск передачи во время беременности трудно отделить от риска, связанного с кормлением грудью, метаанализ показал, что у детей, вскармливаемых грудью, уровень инфицирования выше, чем у детей, вскармливаемых из бутылочки. 32 Первичная ВИЧ-инфекция у женщины в послеродовом периоде, вероятно, представляет наибольший риск для младенца из-за высокой вирусной нагрузки во время начальной инфекции. В развивающихся странах, где питание детей грудного возраста является критической проблемой, озабоченность по поводу ВИЧ-инфекции создает серьезную дилемму для здоровья.Защита младенцев с помощью противовирусной терапии изучается, но способность этих лекарств предотвращать передачу инфекции еще не известна.
Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы женщины и медицинские работники знали о потенциальном риске заражения ВИЧ во время беременности и кормления грудью. Защита от инфекции имеет решающее значение для кормящей грудью женщины, находящейся в группе риска. Всем женщинам рекомендуется пройти тестирование на ВИЧ. ВОЗ не рекомендует кормить грудью ВИЧ-инфицированных женщин.В отделениях интенсивной терапии новорожденных следует соблюдать осторожность при работе с грудным молоком из-за возможности заражения ВИЧ. Наконец, банкам грудного молока рекомендуется проводить строгие проверки доноров молока. 33
Грудь во время беременности и кормления грудью
МАММОГЕНЕЗАнатомические изменения
Маммогенез — это процесс роста и развития молочной железы при подготовке к производству молока. Этот процесс начинается, когда молочная железа подвергается воздействию эстрогена в период полового созревания, и завершается в третьем триместре беременности.До беременности грудь состоит преимущественно из жировой ткани без обширного развития желез или протоков. Под влиянием непрерывно повышающихся концентраций эстрогена, прогестерона и пролактина во время беременности в груди увеличивается содержание воды, электролитов и жира. Это увеличение общего объема груди составляет примерно 3/4 фунта (0,338 кг) на грудь. Увеличение объема сопровождается заметным увеличением кровоснабжения груди; расширенные подкожные вены молочной железы становятся заметными, и кровоток увеличивается вдвое.Размер и пигментация сосков также увеличиваются под влиянием повышения концентрации эстрогена. Сальные железы Монтгомери по периферии ареол сильно увеличиваются; во время лактации они производят секрет, важный для кондиционирования и смазки сосков.
Обследование сосков имеет особое значение на ранних сроках беременности для выявления пациенток с действительно втянутым соском как можно раньше, поскольку это состояние может затруднить или сделать невозможным грудное вскармливание.Спайки под соска, вызванные маститом или травмой низкой степени, могут связывать сосок с подлежащей стромой груди, так что выворот соска не происходит при стимуляции соска (рис. 1). Псевдо перевернутый сосок при стимуляции становится прямым и выпуклым, тогда как истинный перевернутый сосок втягивается. Настоящий втянутый сосок встречается редко, но его следует выявить и лечить во время беременности. Пациенту следует как можно чаще растягивать ареолы с противоположными пальцами, помещенными в положениях на 9 и 3 часа и в положениях на 12 и 6 часов, чтобы разрушить сращения под сосков (упражнения Хоффмана).Кроме того, во время беременности следует носить щиток для сосков под бюстгальтером, чтобы соски медленно выдвигались вперед и наружу. Когда это лечение начинают на ранних сроках беременности, оно почти всегда является корректирующим и позволяет без проблем кормить грудью. Хотя для коррекции втянутых сосков описаны различные хирургические методы, до сих пор не существует надежного хорошего решения, позволяющего избежать риска эстетических и функциональных проблем. 1
Рис.1. Различие между истинными и псевдоинвертированными сосками |
Окончательный размер молочных желез в срок зависит от многих факторов (например, , размер до беременности, распределение молочного жира, количество установленных начальных долек, паритет, возраст). Важно убедить пациента в том, что размер железы мало влияет на ее функциональные возможности. Такое успокоение во время беременности может иметь большое значение для облегчения многих эффектов тревоги и чувства неполноценности, подавляющих лактацию, особенно у первородящих, которые никогда не пытались кормить грудью.
Гормональные эффекты
Общая экскреция эстрогена увеличивается с 20–20 000 мг в сутки между ранними и поздними сроками беременности. Это отражает повышение уровня эстрогена в плазме, что в значительной степени стимулирует ветвление протоков, начавшееся в период полового созревания, и дифференцировку эпителиальных клеток на протоковые, ацинарные и миоэпителиальные элементы. По мере расширения ацинарно-протоковая система замещает большую часть жировой ткани груди и организовывается в зрелые функциональные долько-альвеолярно-протоковые единицы, окруженные гипертрофированными миоэпителиальными элементами (рис.2). Помимо воздействия на сами клетки молочной железы, эстроген стимулирует синтез и высвобождение пролактина лактотрофами гипофиза. Повышение уровня пролактина, по-видимому, необходимо для того, чтобы эстроген оказывал свое биологическое воздействие на молочную железу. Кроме того, пролактин индуцирует ферменты, необходимые для секреторной активности ацинаров, наблюдаемой после родов. Уровень пролактина повышается с 20–200 нг / мл во время беременности.
Рис.2.Рост и развитие груди при беременности. Протоковые, альвеолярные и миоэпителиальные элементы подвергаются выраженной гиперплазии при подготовке к лактации. Пролиферация протоков преимущественно контролируется эстрогеном (E), тогда как ацинарная дифференцировка — это эффект прогестерона (P), которому способствует эстроген. |
Секреция прогестерона увеличивается с 3–300 мг / день во время беременности. В присутствии эстрогена и пролактина прогестерон стимулирует пролиферацию ацинаров и подавляет синтез лактозы.Высокие концентрации эстрогена и прогестерона в плазме крови перед родами подавляют активные секреторные эффекты пролактина на альвеолярный эпителий молочных желез.
Было показано, что помимо регулирующей роли половых стероидных гормонов, все больший список местных факторов роста модулируют выживаемость и апоптоз молочной железы. Стимулирующая роль в пролиферации и / или дифференцировке эпителиальных клеток молочной железы предполагается для большинства факторов роста, включая эпидермальный фактор роста, трансформирующий фактор роста альфа и инсулиноподобные факторы роста. 2 Специфические эффекты инсулина и плацентарного лактогена на маммогенез еще предстоит полностью выяснить. На культуре тканей ясно показано, что инсулин необходим эстрогену, прогестерону и пролактину для стимуляции роста эпителиальных клеток молочной железы. 3 У крыс с диабетом, получавших аллоксан, также было показано снижение секреции молока. Человеческий плацентарный лактоген (HPL), также называемый хорионическим соматомаммотропином человека, представляет собой плацентарный белковый гормон, который оказывает как лактогенный, так и соматотропный эффекты, которые могут напрямую способствовать маммогенезу или действовать путем конкурентного ингибирования рецепторов пролактина в ткани молочной железы во время беременности, чтобы задерживать выработку молока до момента родов. . 4
Начальная стимуляция эпителия молочных желез происходит в течение первых нескольких недель беременности. Ко второму триместру в альвеолах ацинарных желез в небольших количествах появляется молозиво, первое молоко, что отражает начало синтеза белка под влиянием пролактина. К третьему триместру альвеолы содержат значительное количество молозива, эпителиальные клетки насыщены каплями жира, а жировая ткань груди заметно уменьшается и заменяется функционирующими железистыми единицами.
ЛАКТОГЕНЕЗЭпителий молочных желез остается пресекреторной тканью до резкого снижения концентрации эстрогена и прогестерона в плазме, которое происходит во время родов. Без ингибирующего влияния прогестерона на эпителий молочной железы пролактин и другие гормоны, участвующие в инициации выработки молока, могут оказывать свое действие на ацинарные клетки. К 4–5 дню после родов концентрации эстрогена и прогестерона в плазме ниже нормальных уровней фолликулярной фазы, и переход ацинарного эпителия из пресекреторного в секреторное состояние завершается.Яичники, по-видимому, не нужны для начала или поддержания лактации, потому что овариэктомия не влияет на этот процесс.
Для начала производства молока (лактогенеза) у человека требуется 2–5 дней. Это время, необходимое для полного секреторного созревания ацинарного эпителия. Подавление лактогенеза перед доставкой, по-видимому, является следствием высоких уровней циркулирующего прогестерона, который конкурентно ингибирует связывание кортизола с внутриклеточным рецептором.Это предотвращает синергетическое действие кортизола с пролактином, вызывающее выработку молока. 5 Быстрое падение прогестерона после доставки позволяет связывать кортизол и продолжать лактогенез. Введение больших доз прогестерона в ближайшем послеродовом периоде подавляет выработку молока. Однако после завершения секреторной трансформации ацинарного эпителия половые стероиды неэффективны для остановки лактогенеза.
Пролактин и кортизол необходимы для лактогенеза, а гормон роста, инсулин и тироксин играют факультативную роль.Пролактин, пептидный гормон с молекулярной массой 23 500, вырабатывается лактотрофами гипофиза. Хотя первоначально считалось, что он почти идентичен гормону роста и HPL, дальнейшие исследования продемонстрировали множество структурных и функциональных характеристик, уникальных для пролактина. Пролактин специфически связывается с рецептором на поверхности альвеолярного эпителия, стимулируя синтез молекул информационной РНК (мРНК), которые необходимы для производства белков молока и других необходимых ферментов. 6 , 7 Например, производство мРНК для синтеза казеина, важного молочного белка, инициируется синергическим действием пролактина и кортизола. Пролактин также вызывает повышенную активность галактозилтрансферазы, лактозосинтетазы и γ-лактальбумина.
Высокий уровень пролактина, достигнутый под действием эстрогена во время беременности, не сохраняется после родов. Концентрация пролактина после родов быстро снижается, и нормальные уровни у небеременных достигаются примерно через 7 недель после родов как у кормящих, так и у нелактирующих матерей.Однако «скачки» пролактина происходят в течение 15 минут после стимуляции сосков во время кормления грудью. Пик этих скачков составляет 100–200 нг / мл в течение первой недели, 25–250 нг / мл в течение второй – четвертой недель и менее 20–40 нг / мл в дальнейшем.
Сосание стимулирует сенсорные рецепторы в соске, которые активируют нервные импульсы; эти импульсы передаются через грудные нервы 4, 5 и 6 в спиноталамические тракты спинного мозга, заканчиваясь нейронами среднего мозга. Импульсы от среднего мозга передаются в гипоталамус, что приводит к снижению уровня ингибирующего пролактин фактора (вероятно, дофамина), который освобождает лактотрофов от ингибирующего влияния катехоламинов.Это позволяет синтезировать и высвобождать пролактин.
При отсутствии пролактина лактация не наступает. Гипофизэктомия, послеродовой некроз гипофиза, деструктивные заболевания гипоталамо-гипофизарной системы и прием агонистов дофамина (например, бромокриптина, L-допа) приводят к нарушению лактации. Повышенные концентрации пролактина, по-видимому, имеют особое значение в процессе лактогенеза, тогда как только нормальные уровни у небеременных, по-видимому, необходимы для поддержания уже начатой лактации.
Единственным другим специфическим гормоном, необходимым для лактогенеза, является окситоцин. Окситоцин — это октапептид, вырабатываемый супраоптическим и паравентрикулярным ядрами гипоталамуса и хранящийся в задней доле гипофиза. Он высвобождается после кормления грудью, стимулирует сенсорные волокна в соске. Импульсы, которые активируют его высвобождение, передаются по тем же путям, что и импульсы высвобождения пролактина до уровня среднего мозга (рис. 3). В этот момент пути разделяются, и импульсы, контролирующие высвобождение окситоцина, перемещаются в супраоптическое и паравентрикулярное ядра, где они стимулируют как синтез, так и высвобождение окситоцина.Окситоцин выделяется из нервных пузырей (тельца сельди) в нервных окончаниях задней доли гипофиза. Эти нейровезикулы расположены рядом с плотной сосудистой сетью, дренирующей эту область. Через бета-рецепторы окситоцин заставляет миоэпителиальные клетки сокращаться, что приводит к выделению молока в млечные протоки и пазухи, чтобы его можно было удалить при сосании. Высвобождение окситоцина становится у кормящей женщины условной реакцией, требующей только визуальной стимуляции или сознательного мышления.Такого условного высвобождения пролактина не было продемонстрировано.
Рис. 3. Синтез и высвобождение пролактина и окситоцина во время лактации. Хотя импульсы, возникающие в сенсорных терминалах сосков, проходят по общим путям в средний мозг, они активируют разные ядра в гипоталамусе. |
Было показано, что только упомянутые гормоны важны для лактогенеза. Нормальные уровни гормона щитовидной железы, инсулина, гормона роста и паратиреоидного гормона, по-видимому, способствуют, но не требуются в других концентрациях, кроме нормальных, небеременных. 8
ИНГИБИРОВАНИЕ ЛАКТАЦИИУспех целенаправленного подавления лактации зависит от подавления процесса лактогенеза. Поскольку лактогенез не начинается у человека до тех пор, пока не произойдет быстрое снижение уровня эстрогена и прогестерона во время родов, и поскольку для его завершения требуется 2–3 дня, можно подавить лактогенез за счет использования экзогенных стероидов для поддержания относительно высокого уровня циркуляции. уровни в этот критический период после родов.Введение половых стероидов после завершения лактогенеза мало влияет на лактацию. Прием эстрогена или прогестерона по отдельности практически не влияет на лактогенез или лактацию; когда их вводят в комбинации, их эффективность в снижении надоев зависит от дозы. Один из возможных способов действия, который уже был предложен, заключается в том, что прогестерон в присутствии эстрогена может конкурентно ингибировать комплекс кортизол-рецептор, необходимый для образования грубого эндоплазматического ретикулума и синтеза белка.После образования этого комплекса прогестерон не влияет на лактацию. 9
В 1980-х годах бромокриптин был предложен в качестве лекарственного средства для подавления лактации. Как агонист дофаминовых рецепторов, бромокриптин очень эффективен при снижении уровня пролактина в послеродовом периоде и подавлении лактации. 10 Типичная доза составляет 2,5 мг два-три раза в день на срок до 2 недель. Совсем недавно было обнаружено, что каберголин, пролактинснижающий препарат длительного действия, дает результаты, сравнимые с результатами бромокриптина.Каберголин назначают однократно в дозе 1 мг в течение 24 часов после родов. 11 Эти препараты в настоящее время не рекомендуются для подавления лактации.
Побочные эффекты обоих препаратов включают головокружение, гипотонию, головную боль, тошноту и сонливость. Больше женщин сообщают о побочных эффектах при приеме бромокриптина (26%), чем при приеме каберголина (16%). Эти лекарства могут быть связаны с серьезными побочными реакциями, и нефармакологические методы являются методом выбора для подавления лактации.
Некоторые общие поддерживающие меры по подавлению лактации, по мнению многих, столь же эффективны, как и медикаментозная терапия. Эти поддерживающие меры значительно способствуют успешному подавлению лактации. Использование повязок для груди или узкого бюстгальтера, носимого 24 часа в сутки; периодическое наложение пакета со льдом; использование анальгетиков при необходимости; отказ от чая, кофе и фенотиазиновых транквилизаторов; и, что наиболее важно, отказ от стимуляции сосков обычно приводит к прекращению лактации через 1 неделю после родов.Стимуляция сосков — чрезвычайно важный фактор в период лактации. Даже после приема лекарств, таких как эстроген или прогестерон, для большинства пациентов возможно удовлетворительное кормление грудью, потому что постоянное кормление грудью в конечном итоге преодолевает тормозящее влияние лекарства.
В настоящее время, когда грудное вскармливание нежелательно, обычно применяются консервативные поддерживающие меры. Стероидные препараты, бромокриптин или каберголин сегодня редко назначают для подавления лактации.
ГАЛАКТОПОЭЗГалактопоэз — это поддержание молочной продуктивности после того, как она установилась в результате завершения лактогенеза.Единственным наиболее важным фактором успешного галактопоэза является регулярное и частое удаление молока из молочной железы. Удаление молока стимулирует дальнейшую секрецию молока, по крайней мере, по трем механизмам. Во-первых, регулярное кормление грудью способствует регулярному синтезу и высвобождению как пролактина, так и окситоцина, которые необходимы для непрерывной секреции молока. Во-вторых, грудь способна хранить молоко не более 48 часов, прежде чем произойдет существенное снижение продуктивности. Это снижение выработки молока вызвано уменьшенной стимуляцией железистого эпителия пролактином и сосудистым застоем, вызванным повышенным внутримаммарным давлением в результате расширения молочных протоков и альвеол из-за накопленного молока.Приток крови к молочным железам значительно снижается из-за этого повышенного внутримаммарного давления, что снижает снабжение питательными веществами и гормонами, необходимыми для производства молока. В-третьих, как и у других молочных животных, количество вырабатываемого за день молока довольно тесно связано с потребностью (т. Е. Количеством молока, удаленного в предыдущий день), если удовлетворяются пищевые и гормональные потребности. Нормальные уровни пролактина (5–20 нг / мл) с резкими скачками пролактина и окситоцина во время кормления грудью также необходимы для поддержания нормальной молочной продуктивности.
Катехоламины, высвобождаемые во время стресса и тревоги, напрямую противодействуют действию окситоцина на миоэпителиальные клетки, а норэпинефрин вызывает сужение сосудов, что оказывает влияние на выработку молока, подобное тому, которое возникает при неспособности вывести молоко. Следовательно, психологическое состояние кормящей женщины имеет решающее значение для поддержания адекватной молочной продуктивности.
Связь между материнским поведением и лактацией была уточнена в исследованиях сосательного рефлекса у грызунов.Используя выборочное размещение поражений в серотонинергических путях в мозгу крысы, исследователи обнаружили, что сосательный стимул вызывает как рефлекторное поведение матери при кормлении, так и всплески выброса пролактина. Эти два рефлекса возникают по разным афферентным путям. Избирательное разрушение любого из путей приводит к резкому снижению роста крысят, что свидетельствует о необходимости соответствующего материнского поведения для успешной лактации. 12
Наконец, важность адекватного питания для кормящей женщины невозможно переоценить.Диета в период лактации даже больше, чем в третьем триместре беременности. 13 Значительное увеличение потребления белков, углеводов, липидов, минералов и калорий необходимо поддерживать на протяжении всей лактации, если необходимо производить достаточное количество молока. 14 Неадекватное питание влияет на объем производимого молока, а не на его составляющие. Молоко имеет те же концентрации основных ингредиентов, когда диетическое потребление недостаточное, но эти ингредиенты взяты из материнских запасов.Если в рационе содержится недостаточное количество кальция, например, запасы материнской кости используются до тех пор, пока в секретируемом молоке не будет достигнут нормальный уровень. Однако объем производимого молока значительно уменьшается, если мать плохо питается.
АМЕНОРЕЯ И БЕСПЛОДИЕИсследования документально подтвердили более медленное возобновление овуляции и регулярных менструаций у кормящих женщин после беременности. Продолжительность лактационной аменореи значительно варьируется и частично зависит от частоты и продолжительности кормления грудью.Не существует схемы, гарантирующей ановуляцию и бесплодие для всех женщин. В заявлении о консенсусе относительно использования грудного вскармливания для планирования семьи сделан вывод о том, что до 98% женщин имеют защиту от беременности в течение 6 месяцев после родов, если они полностью кормят грудью и страдают аменореей. 15 В то время как грудное вскармливание приводит к аменорее и задерживает восстановление фертильности, продолжительность задержки не может быть надежно предсказана или обнаружена. 16 Таким образом, у большинства кормящих женщин менструация возобновляется в течение 6–9 месяцев.Поскольку у кормящих женщин овуляция может наступить уже через 6–8 недель после родов, всем кормящим женщинам следует рассмотреть возможность применения противозачаточных средств.
ЧЕЛОВЕЧЕСКОЕ МОЛОКОМолозиво и переходное молоко
После устранения подавляющего влияния эстрогена и прогестерона пролактин стимулирует альвеолярные эпителиальные клетки, чтобы они начали активную секрецию первого молока, молозива. Молозиво перемещается в млечные протоки и пазухи за счет сокращения миоэпителиальных клеток под действием окситоцина и удаляется при кормлении грудью.Водная фаза молока — это преимущественно раствор лактозы. Когда прогестерон отменяется, послеродовая лактоза секретируется в просвет ацинара и осмотически включает воду, в результате чего получается раствор, изосмотический с плазмой. Следовательно, лактоза является основным фактором, влияющим на объем молока. По содержанию электролитов водная вода молока аналогична содержанию внутриклеточной жидкости (то есть с высоким содержанием калия и относительно низким содержанием натрия и хлоридов). Адекватное поступление глюкозы в альвеолярные клетки также важно для продолжения производства молока.
Молозиво вырабатывается в течение первых 3-5 дней после родов за счет секреции как апокринной (апикальная дегенерация), так и мерокринной (трансмембранный транспорт) секреции. Он содержит белки, минералы и витамины, липиды, углеводы, а также химические и клеточные иммунологические факторы, имеющие большое значение для выживания новорожденного, даже несмотря на то, что трансплацентарный переход иммуноглобулинов обеспечивает пассивный иммунитет плоду, в то время как в утробе матери и для первого через несколько недель после рождения. У многих видов животных, таких как жвачные, трансплацентарный перенос иммуноглобулинов отсутствует, и новорожденный полностью зависит от иммуноглобулинов, присутствующих в молозиве.Хотя человеческий младенец изначально менее уязвим, послеродовое молозиво обеспечивает чрезвычайно важные иммуноглобулины и другие противомикробные вещества, которые действуют локально в кишечном тракте против потенциальных патогенов.
В целом молозиво представляет собой вязкую жидкость желтого цвета, составляющую примерно 25 мл / день. Он богат витамином А, пигмент которого придает ему желтый цвет. Содержание белка и минералов в молозиве значительно выше, чем в зрелом молоке, и половина общего белка идентична гамма-глобулину, в первую очередь иммуноглобулину типа А.Этот иммуноглобулин представляет собой уникальную двойную молекулу, связанную дисульфидными мостиками, что значительно снижает его гидролиз и метаболизм в кишечном тракте. Молозиво содержит иммунологически активные лимфоциты и моноциты, интерферон, фактор, облегчающий удаление кишечного мекония, и фактор, стимулирующий полезные микроорганизмы Lactobacillus bifidus в кишечном тракте.
Производство переходного молока начинается после первой недели лактации и продолжается до третьей недели после родов.Содержание иммуноглобулина и общего белка в этом молоке меньше, чем в молозиве, тогда как содержание лактозы, липидов, водорастворимых витаминов и калорий больше. К концу второй недели послеродового периода количество вырабатываемого молока увеличивается со 100–500 мл.
Зрелое молоко
Зрелое грудное молоко во многих отношениях отличается от коровьего молока и заменителей молока на основе коровьего молока. Грудное молоко содержит 1,2 г / 100 мл белка, что вдвое меньше, чем в коровьем молоке. Основное различие заключается в содержании казеина, которого в материнском молоке значительно меньше.Относительно низкое содержание казеина способствует образованию творога в кишечнике младенца. Это увеличивает усвояемость молока и поддерживает высокую кислотность желудочного сока, что приводит к усилению антимикробного действия. Поскольку содержание незаменимых аминокислот в грудном молоке практически такое же, как и в плазме человека, перенос из кишечного тракта в плазму довольно эффективен. Кроме того, грудное молоко богато аминокислотой таурина, которая может иметь большое значение для развития нервной системы, особенно у недоношенных детей.Наконец, грудное молоко содержит несколько специфических факторов роста, которые отсутствуют в коровьем молоке, как будет показано ниже. 17
Содержание углеводов в грудном молоке составляет примерно 7 г / 100 мл, что почти вдвое больше, чем в коровьем молоке. Основным углеводом молока является лактоза, которая, по-видимому, выполняет несколько функций. Он способствует росту флоры L. bifidus , которая поддерживает высокую кислотность кишечника, подавляет рост патогенных бактерий и максимизирует всасывание кальция.Гидролиз лактозы приводит к образованию галактозы, которая необходима для производства цереброзидов, используемых в синтезе миелина.
Липиды присутствуют в материнском молоке в концентрации 3,7 г / 100 мл. Они действуют как основной источник энергии для растущего младенца. Эмульгированный липид в материнском молоке намного мельче, чем в коровьем молоке, и активность липазы также намного выше. Оба эти фактора облегчают переваривание грудного молока младенцем.
Грудное молоко содержит около 200 мг / 100 мл минералов, что составляет одну треть от содержания минералов в коровьем молоке.Основное различие заключается в концентрации натрия.
Витамина А может быть недостаточно в материнском молоке, если мать плохо питается. Точно так же витамин D, вероятно, следует дополнить через 3–4 месяца после родов. Поскольку коровье молоко содержит вдвое меньше витамина А, витамина D и железа, чем грудное молоко, наблюдается более ранняя тенденция к дефициту роста и анемии, когда ребенок содержится на коровьем молоке. Первоначально содержание витамина С в коровьем молоке ниже, чем в грудном молоке, и процесс нагревания еще больше снижает его концентрацию.
Человеческое молозиво и зрелое молоко содержат несколько факторов роста. Наиболее важным из этих факторов, составляющим приблизительно 75% стимулирующей рост активности молока, является фактор роста эпидермиса человека (EGF). Концентрация EGF наиболее высока в молозиве и падает при переходе к зрелому молоку, но остается обнаруживаемой на протяжении всей лактации. 17 Инсулиноподобный фактор роста I (IGF-I), еще один мощный фактор роста, также присутствует в материнском молоке. В отличие от EGF, концентрация IGF-I в грудном молоке увеличивается в течение первых 6 недель после родов. 18 Данные показывают, что грудное молоко от женщин, родивших недоношенных детей, может содержать гораздо более высокие концентрации EGF и других факторов роста. 19 Это представляет собой уникальную адаптацию к преждевременным родам и подразумевает, что недоношенному ребенку может быть полезно материнское грудное молоко, а не объединенное грудное молоко или смесь.
Антимикробные факторы
Антимикробные составляющие грудного молока начали ценить только недавно. Грудное молоко содержит многочисленные противовоспалительные цитокины, антиоксиданты, ингибиторы протеаз и простагландины, которые помогают защитить грудного ребенка. 20 Как упоминалось ранее, иммуноглобулин оказывает местное действие против патогенных бактерий и вирусов. Производство иммуноглобулина у матери — это динамический процесс, который непрерывно производит иммуноглобулины как против патогенов, которым мать подвергается независимо, так и против патогенов, переданных от младенца матери до того, как произошло клиническое инфицирование младенца. Это дает начало местной иммунной системе в кишечном тракте младенца, которая остается актуальной в отношении потенциальных патогенов в окружающей среде.
Бифид-фактор в грудном молоке в 40–100 раз больше, чем в коровьем молоке. Он состоит из группы сахаридов, которые стимулируют рост и доминирование флоры L. bifidus в кишечном тракте младенца. К концу первой недели 55% бактерий, которые можно культивировать из кишечного тракта грудного ребенка, составляют L. bifidus , тогда как колиформные организмы преобладают у детей, находящихся на искусственном вскармливании. Подкисляя кишечник, бифидная флора создает устойчивость к Staphylococcus aureus, Shigella, простейшим и патогенным колиформным организмам.
Лактоферрин и трансферрин, благодаря своим железосвязывающим и хелатирующим свойствам, соответственно, обладают бактериостатическим действием против колиформных организмов. Наконец, лизоцим (мурамидаза), присутствующий в значительных концентрациях в грудном молоке человека, является бактериолитическим по отношению к энтеробактериям и грамположительным организмам.
Кормление грудью: ПРИНЦИПЫ И ПРАКТИКАСреди детей, родившихся в 2004 году, в 21 штате США была достигнута национальная цель Здоровые люди 2010 — 75% матерей начали грудное вскармливание. 21 Резкое возрождение грудного вскармливания потребовало от врача, заботящегося о пациентах репродуктивного возраста, получить глубокие знания о лактации и грудном вскармливании. Продуманные и обоснованные советы кормящей матери значительно увеличивают удовлетворенность грудью матери и общую пользу для младенца.
Кормление здорового зрелого младенца должно начинаться во время родов или вскоре после них. Раньше младенца прикладывали к груди матери сразу после родов, чтобы вызвать сокращения матки для изгнания плаценты и гемостаза.Кроме того, прикладывание младенца к груди матери после родов также может повысить прочность связи между матерью и младенцем.
Начальный период кормления должен быть коротким (2–3 минуты на каждую грудь с интервалом в 2–4 часа) с небольшим увеличением продолжительности каждый день. Уход может осуществляться на регулярной основе (каждые 4 часа) или по запросу. В течение первой недели до 10 дней кормления грудью младенец не будет брать все молоко из груди, а оставшееся следует удалить путем отсасывания, чтобы максимизировать выработку молока и минимизировать симптомы боли и нагрубания.К 2 неделям после родов объем регулируется спросом и предложением. Ночные кормления обычно необходимы в течение первого послеродового месяца, но для большинства младенцев от них можно постепенно отказаться в течение второго месяца. Время кормления следует увеличить до 10 минут на каждую грудь, потому что 5–6 минут — это все, что обычно требуется для опорожнения груди. Чрезмерное кормление может вызвать трещины на сосках и мастит.
Причины трудностей
Самая большая причина трудностей с кормлением грудью или кормлением грудью — это беспокойство.Это беспокойство может быть вторичным по отношению к страхам недостаточности, связанным с размером груди, к беспокойству о способности производить достаточное количество молока (обычно во время первой беременности или если такая проблема возникла при кормлении грудью предыдущего ребенка) или к бессознательным или сознательным негативным переживаниям по поводу уход. Стресс и беспокойство, вызываемые этими чувствами, связаны с повышенным производством катехоламинов, что подавляет стимуляцию миоэпителиальных клеток окситоцином и вызывает сужение сосудов, которое снижает поступление окситоцина и пролактина к ацинарным клеткам груди.Это состояние похоже на психологическое бессилие; физиологический механизм не нарушен, но существует вегетативный блок, который возникает в психике и подавляет нормальную физиологическую функцию. Лечение этой трудности — консультирование, образование и поддержка. Такие группы, как Лига Лече, Кормящие матери и Образовательная ассоциация по вопросам родовспоможения, являются чрезвычайно полезными группами поддержки для молодой кормящей матери или матери, испытывающей трудности с кормлением. Поддержка, оказываемая такими группами, — это обычно все, что необходимо для успешного грудного вскармливания.Когда необходима медикаментозная терапия, хлорпромазин в дозе 25 мг (три раза в день) в течение 3–10 дней помогает расслабить тревожную мать и увеличить выработку пролактина и, следовательно, выработку молока. Точно так же умеренное содержание теофиллина в кофе и чае может стимулировать выработку пролактина и увеличить секрецию молока. Расстроенная, обеспокоенная мать и голодный младенец — плохая комбинация. Матери, кормящей грудью впервые, настоятельно рекомендуется хорошее дородовое образование и поддержка со стороны внимательной медсестры-акушерки или группы поддержки.
Помимо беспокойства, существует несколько других, менее распространенных причин недостаточного количества молока. Комбинированные противозачаточные таблетки были причастны к уменьшению выработки молока и могут быть вредными для младенца, хотя стандартные комбинированные таблетки умеренной или низкой дозировки, используемые сегодня, не уменьшают количество молока или уменьшают количество молока или вызывают какие-либо нежелательные явления. эффекты у младенца. Ранее использовавшиеся таблетки с высокими дозами эстрогена в некоторой степени снижали секрецию молока.
У заядлого курильщика (одна или несколько пачек в день) циркулирующий уровень никотина достаточен для подавления синтеза и высвобождения пролактина. Значительные концентрации никотина также обнаруживаются в грудном молоке и нежелательны для развивающегося ребенка. Поэтому курение сигарет кормящей маме противопоказано.
Иногда у матери не хватает молока в результате недостаточного потребления калорий и питательных веществ с пищей. Диетические ограничения могут привести к недостаточному потреблению калорий для удовлетворения потребности кормящих женщин в 3000 калорий в день (таблица 1).Если есть опасения по поводу уменьшения количества молока, важно учитывать диетические привычки женщины. Недавние исследования показывают, что умеренная потеря веса (менее 2 кг в месяц) и физические упражнения не влияют на объем или состав молока. 22
Таблица 1. Требования к питанию во время ранней беременности и кормления грудью
Суточные потребности | Ранняя беременность |
9048 9048 (ккал) | 2100 | 3000 |
Белок (г) | 55 | 85 | ||
80 | ||||
Углеводы (г) | 330 | 480 | ||
Кальций (г) | 0.8 | 1,3 | ||
Железо (мг) | 15 | 20 | ||
Витамин A (IU) | 000 | 000 | 000 | |
Витамин D (МЕ) | 200 | 400 |
Редкие случаи олигогалактии и агалактии, вызванные неспособностью гипофиза вырабатывать пролактия.Этот сбой может возникнуть в результате гипоталамо-гипофизарного заболевания или послеродового некроза гипофиза. При подозрении на такое состояние требуется серия провокационных тестов для определения гипофизарной недостаточности. Тест на стимуляцию высвобождающего гормона кортикотропина (CRH) определяет чувствительность гипофизарно-надпочечниковой системы. Точно так же тест на стимуляцию тиреотропин-рилизинг-гормона (TRH) определяет, может ли гипофиз вырабатывать и выделять тиреотропный гормон и пролактин.TRH вводится в дозе 100 мкг, а кровь на пролактин берется через 0, 0,5, 1, 2 и 3 часа. Если уровень пролактина в крови увеличится хотя бы вдвое, лактотрофы гипофиза не повреждены.
Одним из наиболее частых состояний, возникающих во время кормления грудью, является болезненность сосков. Соски могут потрескаться или покрыться синяками, а также кровоточить. Пренатальная подготовка может уменьшить болезненность. Захватывая ареолу, осторожно вытягивая ее наружу и перекручивая сосок между большим и указательным пальцами, подготавливает грудь к сосанию и уменьшает болезненность.Как только грудное вскармливание началось, болезненность можно уменьшить, используя правильное положение ребенка, ограничивая время сосания, не связанное с питанием, избегая нагрубания груди и применяя имеющуюся в продаже мазь для кормления грудью.
Закупорка протоков, проявляющаяся в виде болезненного уплотнения в груди, может возникать при неполном опорожнении груди. Тепло и массаж, а также частое кормление грудью могут способствовать дренажу протоков.
Набухание обычно происходит через 3–4 дня после родов и может повлиять на способность младенца брать грудь и есть.Управление включает регулярное кормление из обеих грудей и использование сцеживания или ручного сцеживания перед кормлением. Если дискомфорт значительный, могут потребоваться анальгетики.
Мастит поражает до 3% кормящих грудью женщин. 23 Когда определенная область упругости и покраснения развивается без системных симптомов (например, лихорадка, недомогание), это состояние обычно можно удовлетворительно лечить с помощью местного нагрева и продолжения кормления с обеих грудей. При развитии системных симптомов следует применять антибактериальную терапию против резистентных штаммов стафилококка в течение 7–10 дней.Нет необходимости прекращать кормление во время лечения, и кормление следует продолжать с обеих грудей. Иногда мастит может переходить в дискретный абсцесс, который не поддается лечению антибиотиками или местной терапией и требует хирургического дренирования. Даже в этой ситуации целеустремленная мать может спокойно продолжать кормить грудью.
Преимущества
Возможные преимущества грудного вскармливания многочисленны. Описано приобретение у младенца устойчивости к кишечным и респираторным бактериальным и вирусным инфекциям. 24 Младенцы с риском развития аллергии могут также получить пользу от грудного вскармливания. Задержка контакта с чужеродными белками может быть полезной. Кроме того, грудное молоко содержит секреторный иммуноглобулин А, который может ограничивать всасывание потенциально аллергенных соединений из кишечника младенца. Младенцы, находящиеся на грудном вскармливании, лишь в редких случаях приобретают изнурительное состояние энтеропатического акродерматита, редкого аутосомно-рецессивного нарушения метаболизма цинка, вызывающего везикулярную сыпь на нижних конечностях и отверстиях тела с рецидивирующей диареей.Хотя коровье молоко содержит более высокие концентрации цинка, биодоступность цинка в грудном молоке выше и обеспечивает временную защиту от заболевания. Младенцы, которых кормят из бутылочки, проявляют это состояние в течение первых нескольких дней жизни или в течение нескольких дней или недель после отлучения от груди. 25 Уникальная аминокислота грудного молока, таурин, и ее возможная польза для недоношенных детей в отношении развития нервной системы уже были описаны. Материнский тироксин переносится с грудным молоком к младенцу и предотвращает разрушительное развитие кретинизма, которое возникает, когда гипотиреоз не диагностируется во время продолжающегося нервного развития ребенка в критические первые месяцы после рождения.
Высокая концентрация холестерина в грудном молоке является предметом интенсивных исследований на протяжении многих лет. У младенцев, находящихся на грудном вскармливании, как правило, выше общий уровень липидов, чем у младенцев, находящихся на искусственном вскармливании. Однако множественные поперечные и когортные исследования показывают, что взрослые, которые кормились исключительно грудью, имеют значительно более низкие концентрации циркулирующего холестерина, чем контрольные пациенты, которые находились на искусственном вскармливании. 26 Предполагается, что воздействие на младенца высоких уровней холестерина индуцирует ферменты, необходимые в более позднем возрасте для обработки пищевых холестериновых нагрузок. 27 Оказывает ли этот умеренный эффект какое-либо долгосрочное клиническое воздействие, остается неясным.
Ожирение в детстве и в зрелом возрасте может иметь свои корни в раннем вскармливании. Перекармливание младенца и последующее последующее ожирение гораздо реже встречаются у детей, находящихся на грудном вскармливании, чем у детей, находящихся на искусственном вскармливании. Однако исследования, приведшие к такому выводу, не учитывали важные переменные, такие как потребление твердой пищи.
Понятие связи матери и ребенка было определено относительно недавно.Связанные с этим модели поведения, по-видимому, устанавливаются довольно скоро после рождения, если они вообще устанавливаются, и последствия для них продолжительны. Несколько исследований показали, что связь матери и ребенка может влиять на психосоциальное поведение, способность к обучению и языковые способности в дальнейшей жизни. По крайней мере, это способствует более счастливым отношениям между матерью и ребенком с самого начала и, возможно, более здоровым и счастливым отношениям между родителями и детьми в последующие годы.
Недоношенность
Вопрос о том, кормить ли недоношенного ребенка грудью, обсуждался в течение многих лет.Безусловно, слабого и больного недоношенного ребенка, который физически не способен к адекватному сосанию, следует кормить наименее напряженным и наиболее полезным методом. Однако в настоящее время большинство отделений неонатальной помощи признают потенциальные иммунологические, связанные с развитием, экономические и психологические преимущества грудного вскармливания даже для очень недоношенных. Клинические исследования, проведенные в детских садах по всему миру, показали, что у недоношенных детей, вскармливаемых грудным молоком, снижена частота различных инфекций по сравнению с детьми, получавшими детские смеси. 28 В связи с их уникальными физиологическими потребностями обогащение сцеженного грудного молока может быть показано для младенцев с очень низкой массой тела при рождении. Больницы и врачи должны рекомендовать грудное молоко недоношенным и другим детям из группы высокого риска либо путем прямого грудного вскармливания, либо с использованием сцеженного молока матери, и это следует поощрять как можно раньше. 29
Индуцированная лактация
Возможность суррогатной лактации для усыновленного ребенка вызывает растущий интерес.Хотя могут потребоваться добавки, основной целью индуцированной лактации является питание, а не питание. Рекомендуется стимуляция груди и сосков за 2 месяца до рождения ребенка. Лекарства, повышающие уровень пролактина в сыворотке, такие как хлорпромазин или метаклопромид, могут быть полезны при начале грудного вскармливания. Интраназальный окситоцин, вызывающий расслабляющую реакцию, также может быть полезным в течение первых нескольких недель. Подобные методы могут быть полезны для релаксации, когда недоношенность или болезнь младенца задерживают кормление грудью. 30
Состав грудного молока у женщин с индуцированной лактацией кажется нормальным. Объем грудного молока может быть ограничен, и может потребоваться добавление донорского грудного молока или смеси. Значительная поддержка со стороны семьи, практикующего врача и консультанта по грудному вскармливанию жизненно важна для успеха искусственной лактации.
Отлучение от груди и инволюция
Процесс инволюции, который начинается с уменьшающейся частоты кормления грудью или отлучением от груди, занимает приблизительно 3 месяца.Рекомендуется медленное, а не резкое прекращение лактации как для ребенка, так и для матери. Если отлучение от груди происходит постепенно, у матери будет меньше сопротивления и меньше симптомов нагрубания и дискомфорта для матери. Уменьшение частоты кормления грудью увеличивает количество грудного молока, остающегося в груди, что приводит к застою сосудов и атрофии альвеол. Меньшее количество пролактина также вырабатывается при уменьшении количества сосаний, что еще больше снижает синтез молока. Основное изменение, которое происходит во время инволюции, — это уменьшение размера альвеолярно-долевых протоков, а не количественная потеря этих единиц, как это происходит во время менопаузальной инволюции.Менопаузальная инволюция также включает потерю эластичных поддерживающих тканей и уменьшение жировой прослойки груди, ни одно из которых не происходит в какой-либо значительной степени при постлактационной инволюции. К 3 месяцам после прекращения лактации грудь максимально уменьшилась. Поскольку они сохраняют часть увеличенной жировой ткани и элементов соединительной ткани, образовавшихся во время беременности, они остаются немного больше, чем их размер до беременности.
ЛЕКАРСТВЕННЫЕ СРЕДСТВА И МОЛОКООтносительно мало известно о появлении в грудном молоке множества лекарств, представленных сегодня на рынке. 31 Небольшая доступная информация указывает на то, что лекарства откладываются в грудном молоке так же, как они откладываются в других органах и тканях. Лекарства, попадающие в организм матери, диффундируют или переносятся из материнской плазмы в альвеолярные клетки груди. Скорость и количество транспорта зависят от концентрации несвязанного лекарственного средства в кровотоке матери, его молекулярного размера, а также его растворимости в липидах или состояния ионизации. Лекарства в плазме либо связаны с белками-носителями, либо свободны.Только свободное соединение активно в диффузионном смысле. Небольшие (молекулярная масса менее 200) водорастворимые препараты свободно проходят из плазмы матери в альвеолярные клетки груди и в грудное молоко в просвете альвеол. Поскольку основным препятствием для диффузии лекарственного средства является обнаженный липид клеточной мембраны, чем менее ионизирована и / или более липидорастворима молекула, тем легче она проходит в альвеолярные клетки, а затем в молоко. Как правило, можно предположить, что любое лекарство, проглоченное матерью, в той или иной степени обнаруживается с грудным молоком; обычно общее количество препарата в грудном молоке составляет менее 1% от количества, попадающего в организм матери.Для большинства лекарств хроническое употребление их матерью, которое подвергает ребенка постоянному воздействию лекарства, может причинить наибольший вред.
Преобладающим симптомом многих лекарств является рвота, диарея или кожная сыпь. Каждый раз, когда эти симптомы возникают у грудного ребенка, следует выяснить, принимала ли мать лекарство в анамнезе. Кормление грудью не рекомендуется женщинам, получающим радиоактивные изотопы или химиотерапевтические препараты. Прием алкоголя может вызвать седативный эффект или даже нарушение двигательной функции у младенца.Поскольку алкоголь растворим в жирах, он содержится в молоке в той же концентрации, что и в сыворотке крови матери. И седативные средства, и стимуляторы легко появляются в грудном молоке и приводят к появлению гиперактивных или гипоактивных младенцев. Выведение антитиреоидных соединений с грудным молоком является значительным и может вызвать гипотиреоз и зоб у детей, подвергшихся хроническому воздействию. Одним из наиболее вредных препаратов, содержащихся в грудном молоке, является резерпин, который вызывает затруднение дыхания и плохое сосание из-за заложенности носа.Гепарин из-за его высокой молекулярной массы и кумадин из-за его высокой степени связывания с белками вряд ли вызовут у младенца дискразию, связанную с кровотечением; младенческое протромбиновое время и частичное тромбопластиновое время в норме.
Литий выделяется с грудным молоком, потенциально вызывая отравление литием у младенца. Сообщалось, что эрготамин вызывает рвоту, диарею и судороги у новорожденных, находящихся на грудном вскармливании. Уровни противосудорожных препаратов, таких как тегретол и фенитоин, в сыворотке крови матери должны тщательно контролироваться, чтобы избежать чрезмерного воздействия на ребенка.Фенобарбитал очень медленно выводится новорожденным и может вызывать значительный седативный эффект при применении матерью.
Комбинированные оральные контрацептивы в прошлом были противопоказаны кормящим матерям, поскольку хроническое воздействие довольно высоких доз соединений эстрогена и прогестерона значительно подавляло выработку молока. С появлением таблеток с низкими дозами и контрацептивов с преобладанием прогестерона их влияние на молочную продуктивность вызывает меньше опасений. Некоторые исследования действительно предполагают ограниченное влияние на объем молока даже при использовании низких доз оральных контрацептивов.После установления лактации эффект оказывается минимальным, что позволяет кормящим женщинам использовать оральные контрацептивы. Контрацептивы, содержащие только прогестерон, также были выбраны, чтобы избежать какого-либо подавляющего эффекта комбинированных таблеток на лактацию. Небольшая стимуляция груди младенца, вызванная приемом внутрь эстрогена и наблюдаемая в прошлом при использовании таблеток с более высокими дозами, редко наблюдается при применении таблеток с низкой дозой. Когда это действительно происходит, это обратимо после прекращения приема таблеток. Неизвестно о каких-либо долгосрочных эффектах воздействия комбинации эстрогена и прогестинов на младенца.Младенцы, которых выкармливали матери в 1950-х годах во время первоначальных испытаний противозачаточных таблеток в Пуэрто-Рико, не были обнаружены в молодом возрасте, чтобы иметь более высокую частоту каких-либо отклонений, чем в контрольной популяции, не подвергавшейся воздействию.
В целом, однако, кормящей матери следует избегать приема всех необязательных лекарств. Когда лекарство необходимо, принимаемая концентрация и продолжительность лечения должны быть минимальными. Если есть сомнения в возможном действии препарата, кормление грудью следует временно прекратить, а грудь подвергнуть сцеживанию.
ПОТЕНЦИАЛЬНАЯ ОПАСНОСТЬ, СВЯЗАННАЯ С МОЛОКОМБольшинство женщин могут кормить грудью своих младенцев. При надлежащем образовании, поддержке и заверениях лишь незначительное меньшинство не может удовлетворительно кормить грудью. С другой стороны, существуют определенные недостатки грудного молока, определенные группы пациентов, которым не следует кормить грудью, и определенные потенциально пагубные долгосрочные последствия грудного вскармливания, которые еще четко не определены.
С точки зрения питания, витамин A, витамин B 12 и фолиевая кислота обычно обычно присутствуют в грудном молоке на пограничных уровнях, и их количество значительно снижается у пациентов с плохим диетическим питанием.Например, витамин А необходим для роста эпителия и образования зрительных пигментов, и его содержание в грудном молоке экономически неблагополучных матерей может быть уменьшено на половину необходимого количества. Эти витамины, наряду с железом, вероятно, следует добавлять в качестве добавок в рацион грудного ребенка.
У некоторых младенцев есть генетическая недостаточность фермента, необходимого для метаболизма галактозы, что приводит к галактоземии с характерными клиническими симптомами умственной отсталости, увеличения печени и селезенки с асцитом и катарактой.Это состояние в значительной степени обратимо, когда прекращается воздействие галактозы или ее предшественника, лактозы, на младенца. Следует выяснить семейный анамнез галактоземии, и младенцев с таким анамнезом следует обследовать на наличие этого заболевания в раннем возрасте.
Женщинам, которые постоянно принимают потенциально токсичные лекарства, не следует планировать кормление грудью. К таким лекарствам относятся антитиреоидные соединения, антиметаболиты, литий и резерпин. Алкоголики, наркоманы и кумиры, скорее всего, будут иметь недостаточное питание для успешного и здорового грудного вскармливания, а перенос алкоголя и вызывающих привыкание наркотиков младенцу с грудным молоком является дополнительным противопоказанием для этих групп.
Кормление грудью на фоне гипербилирубинемии создало некоторую путаницу. Первоначальная связь кормления грудью с появлением тяжелой и продолжительной гипербилирубинемии в возрасте 10–15 дней встречается нечасто и требует прекращения грудного вскармливания до тех пор, пока концентрация билирубина не вернется к нормальному уровню. Гораздо более частая физиологическая гипербилирубинемия появляется на второй или третий день после родов, в критический период выделения молока и завершения лактогенеза, но на это не влияет грудное вскармливание, и это не должно быть противопоказанием к нему.
Относительно новой проблемой является влияние загрязненной окружающей среды на грудное молоко и грудного ребенка. Возможность заражения грудного молока такими вредными соединениями, как пестициды, полихлорированные бифенилы и полибромированные дифенилы, остается в значительной степени неизвестной, а частота и долгосрочная значимость не определены. Образованная и сознательная мать, заботящаяся о том, чтобы предоставить своему ребенку наиболее естественную и незагрязненную среду для роста, сталкивается с дилеммой: она не знает, кормить ли ребенка из бутылочки в надежде избежать возможного воздействия этих соединений или подвергнуться риску. ухаживает за своим младенцем, несмотря на возможное загрязнение окружающей среды, чтобы обеспечить это несметное количество полезных веществ, содержащихся в материнском молоке.На данный момент нет никаких указаний на то, что возможное присутствие этих соединений в грудном молоке имеет какой-либо пагубный эффект; до тех пор, пока не появятся такие данные, грудное молоко остается предпочтительным питательным веществом для роста человеческого младенца.
Кормление грудью женщин, инфицированных вирусом иммунодефицита человека (ВИЧ), вызвало новую озабоченность по поводу безопасности младенцев. Вирусные элементы могут быть изолированы в материнском молоке, и многочисленные отчеты документально подтверждают передачу ВИЧ через грудное вскармливание.Хотя риск передачи во время беременности трудно отделить от риска, связанного с кормлением грудью, метаанализ показал, что у детей, вскармливаемых грудью, уровень инфицирования выше, чем у детей, вскармливаемых из бутылочки. 32 Первичная ВИЧ-инфекция у женщины в послеродовом периоде, вероятно, представляет наибольший риск для младенца из-за высокой вирусной нагрузки во время начальной инфекции. В развивающихся странах, где питание детей грудного возраста является критической проблемой, озабоченность по поводу ВИЧ-инфекции создает серьезную дилемму для здоровья.Защита младенцев с помощью противовирусной терапии изучается, но способность этих лекарств предотвращать передачу инфекции еще не известна.
Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы женщины и медицинские работники знали о потенциальном риске заражения ВИЧ во время беременности и кормления грудью. Защита от инфекции имеет решающее значение для кормящей грудью женщины, находящейся в группе риска. Всем женщинам рекомендуется пройти тестирование на ВИЧ. ВОЗ не рекомендует кормить грудью ВИЧ-инфицированных женщин.В отделениях интенсивной терапии новорожденных следует соблюдать осторожность при работе с грудным молоком из-за возможности заражения ВИЧ. Наконец, банкам грудного молока рекомендуется проводить строгие проверки доноров молока. 33
Проблемы и дискомфорт при кормлении грудью
Как вы можете справиться с проблемами и дискомфортом при кормлении грудью?
Грудное молоко — лучшая еда для младенцев первого года жизни. Но кормить грудью не всегда легко.У вас могут возникнуть проблемы или дискомфорт при кормлении грудью. Не позволяйте им сбивать вас с толку! Они обычны для кормящих мам. Вы можете кое-что сделать, чтобы почувствовать себя лучше и сделать кормление грудью более комфортным.
Грудное вскармливание не должно повредить. Если да, сообщите об этом своему врачу или консультанту по грудному вскармливанию. Возможно, вам просто понадобится небольшая помощь, чтобы разобраться. Попросите своего врача, медсестер и консультанта по грудному вскармливанию убедиться, что грудное вскармливание идет хорошо, прежде чем вы выпишетесь из больницы.Они могут помочь вам, когда вы и ваш ребенок будете дома. Консультант по грудному вскармливанию обучен помогать женщинам в кормлении грудью, даже женщинам, имеющим проблемы с грудным вскармливанием.
Вы можете получить помощь в грудном вскармливании от множества разных людей:
- Ваш лечащий врач и воспитатель вашего ребенка
- A Консультант по грудному вскармливанию . Вы можете найти консультанта по грудному вскармливанию у своего врача или в больнице. Или обратитесь в Международную ассоциацию консультантов по грудному вскармливанию.
- A ровесник по грудному вскармливанию . Это женщина, которая кормила грудью собственных детей и хочет помочь и поддержать кормящих матерей. У нее есть подготовка, чтобы помочь женщинам кормить грудью, но не столько, сколько у консультанта по грудному вскармливанию. Вы можете найти равного консультанта через местную программу питания WIC. Или посетите womenshealth.gov/breastfeeding или позвоните в Национальную горячую линию по грудному вскармливанию по телефону (800) 994-9662.
- A Группа поддержки грудного вскармливания . Это группа женщин, которые помогают и поддерживают друг друга в период грудного вскармливания.Попросите вашего поставщика услуг найти группу поблизости от вас. Или отправляйтесь в La Leche League.
- Друзья и члены семьи , имеющие опыт грудного вскармливания
- Ваш партнер
Что делать, если после кесарева сечения вы заболели?
Кесарево сечение (также называемое кесаревым сечением) — это операция, при которой ваш ребенок рождается через разрез, который врач делает в животе и матке (матке). Вы можете чувствовать боль и усталость после кесарева сечения, но вы все равно можете кормить грудью.Вот что вы можете сделать:
- Спросите своего врача, медсестру или консультанта по грудному вскармливанию, как держать ребенка во время кормления грудью, чтобы защитить ваш кесарево сечение (разрез).
- Держите ребенка с собой в больничной палате, чтобы вам не приходилось много двигаться, чтобы забрать его.
- Принимайте обезболивающее точно в соответствии с предписаниями врача. Ваш врач гарантирует, что любое лекарство, которое вы принимаете, безопасно для вашего ребенка во время кормления грудью. Не начинайте и не прекращайте принимать какие-либо лекарства, не посоветовавшись предварительно со своим врачом.
Что такое нагрубание груди?
Это когда ваша грудь набухает и наполняется молоком. Они могут быть болезненными и болезненными. В большинстве случаев дискомфорт проходит после того, как вы начнете регулярно кормить грудью. Вот несколько способов помочь с нагрубанием:
- Кормите грудью часто. Пока ваш ребенок находится в захвате и хорошо кормит, позволяйте ему есть столько, сколько он хочет. Если вы не думаете, что у вашего ребенка хороший захват, сообщите об этом своему врачу или консультанту по грудному вскармливанию.Хороший захват позволяет ребенку выводить из груди больше молока.
- Постарайтесь не пропускать кормления и не пропускать длительные промежутки времени между кормлениями. Не пропускайте ночные кормления.
- Сцеживайте (выпускайте) небольшое количество молока с помощью молокоотсоса или вручную перед кормлением грудью. Ручное сцеживание — это когда вы массируете грудь руками, чтобы выпустить грудное молоко. Попросите своего врача или консультанта по грудному вскармливанию показать вам, как сцеживать грудное молоко вручную.
- Если у вас действительно болит грудь, кладите на нее холодные компрессы между кормлениями.Сообщите своему врачу, если у вас сильная боль.
- Не принимайте обезболивающие или другие лекарства, не посоветовавшись предварительно со своим врачом.
Что вы можете сделать с болью в сосках?
Многие женщины чувствуют боль в сосках, когда впервые начинают кормить грудью. Если ваши соски потрескались и болят, возможно, вам придется изменить положение, в котором вы кормите грудью. Если у вас болят соски:
- Убедитесь, что ваш ребенок полностью сцеплен. Если она не цепляется за руку, снимите ее с груди и попробуйте еще раз.
- Меняйте позу каждый раз при кормлении грудью.
- Поливайте соски свежим грудным молоком после каждого кормления. Так же, как грудное молоко полезно для вашего ребенка, оно может помочь и вам. Или используйте кремы, предназначенные только для кормления грудью. Спросите у своего провайдера, какой тип использовать.
- Вымойте соски чистой водой. Не используйте сильнодействующее мыло или шампуни, которые могут коснуться ваших сосков.
- Не носите обтягивающие бюстгальтеры или одежду, которая давит на соски.
- Если вы используете прокладки для кормления, меняйте их, когда они намокнут.
- Если боль не проходит, сообщите об этом своему врачу или консультанту по грудному вскармливанию.
Что делать, если у вас течет грудь?
Из груди может течь молоко, особенно сразу после родов. Это обычное дело и не причинит вреда ни вам, ни вашему ребенку. Вот как справиться с протекающей грудью:
- Старайтесь не пропускать кормления и не делайте длительные перерывы между кормлениями. Не пропускайте ночные кормления.
- Надавите на грудь, скрестив руки на груди.
- Используйте сцеживание вручную, чтобы удалить молоко из груди.
- Вставьте в бюстгальтер прокладки для бюстгальтера, чтобы впитать вытекшее молоко. Спите в бюстгальтере для кормления на случай, если грудь протекает ночью.
Что такое закупоренные воздуховоды?
Грудное молоко может забиваться в протоках молочной железы. Ваша грудь может болеть или выглядеть красной. Вы можете почувствовать твердое пятно в груди. Вы можете почувствовать, что ваша грудь не опорожняется полностью при кормлении грудью. Вот что вы можете сделать, чтобы помочь с закупоренными воздуховодами:
- Перед тем, как кормить грудью, помассируйте больную грудь, особенно там, где чувствуете твердое место.
- Начинайте каждое кормление с больной груди. Это может причинить боль, но поможет вывести из груди все молоко. Кормите больную грудь как можно дольше.
- Изменить положение при кормлении грудью.
- После того, как ваш ребенок покормит, используйте ручное сцеживание, чтобы выпустить оставшееся молоко из груди.
- Примите теплый душ или положите на грудь теплые влажные полотенца.
- Не носите тесную одежду, бюстгальтеры или бюстгальтеры на косточках.
- Если твердое пятно в груди сохраняется более нескольких дней, или если у вас жар или сильная боль, сообщите об этом своему врачу.
Что такое мастит?
Мастит — это инфекция груди. Это может произойти, если у вас закупорен проток, вы пропускаете или откладываете кормление грудью, или если ваша грудь набухает. Вы можете почувствовать нежное или болезненное твердое место в груди, теплое на ощупь. Область может быть красной. У вас может быть жар, озноб, ломота или боль. Вот что делать, если у вас инфекция груди:
- Не прекращайте кормить ребенка грудью, даже если у вас болит грудь. Инфекция не причиняет вреда ребенку.Более частое кормление грудью может помочь избавиться от инфекции. Или используйте молокоотсос, чтобы сцеживать молоко из инфицированной груди.
- Примите теплый душ или положите теплые полотенца на грудь.
- Если у вас сильная боль или температура, позвоните своему врачу.
- Если ваш врач прописывает антибиотик для лечения инфекции, принимайте его точно так, как вам советует врач. Принимайте все лекарство, пока оно не исчезнет. Ваш врач должен убедиться, что антибиотик безопасен для вашего ребенка. Не начинайте и не прекращайте принимать какие-либо лекарства во время грудного вскармливания без разрешения врача.
Что такое спутанность сосков?
Путаница сосков — это когда кормящий ребенок испытывает проблемы с захватом и сосанием после того, как ему дали бутылочку или пустышку.

 Увеличение подмышечных лимфоузлов с одной или обеих сторон. Кровянистые выделения из сосков одной или обеих желез.
Увеличение подмышечных лимфоузлов с одной или обеих сторон. Кровянистые выделения из сосков одной или обеих желез. И они конечно же недоедают. Начинают плохо прибавлять или останавливаются в наборе веса, или вообще теряют вес.
И они конечно же недоедают. Начинают плохо прибавлять или останавливаются в наборе веса, или вообще теряют вес. Другие звуки, в частности «цоканье» или «чмоканье» свидетельствуют о нарушенном вакууме и недостаточно эффективном сосании.
Другие звуки, в частности «цоканье» или «чмоканье» свидетельствуют о нарушенном вакууме и недостаточно эффективном сосании.





