что это, опасно ли для женщины и как этого избежать
Матка – это мышечный орган у женщины, который выполняет функцию плодовместилища, т.е. предназначен для вынашивания беременности и рождения ребенка. Любая оплодотворенная и начавшая делиться яйцеклетка (зигота), имплантация (прикрепление) которой наступает за пределами матки, называется внематочной беременностью.
Внема́точная бере́менность – это серьёзное осложнение беременности. Она опасна для здоровья матери из-за высокого риска развития внутрибрюшного кровотечения. Внематочную беременность относят к состояниям, требующим неотложной медицинской помощи, так как без лечения она может привести к смертельному исходу.
Причиной внематочной беременности часто служат хронические воспалительные заболевания малого таза, эндометриоз, аномалия строения маточных труб, а также в последнее время внематочная беременность может возникать как осложнение вспомогательных репродуктивных технологий. Риск возникновения данной патологии равняется 2% в популяции.
Риск возникновения данной патологии равняется 2% в популяции.
Классифицируют внематочную беременность по месту ее прикрепления. Так различают трубную беременность – 98% всех внематочных беременностей, яичниковую беременность 1%, абдоминальную или брюшную 1%.
Существует три ступени в определении беременности раннего срока:
- Так при задержке очередной менструации на 3-4 дня мы можем диагностировать так называемую биохимическую беременность (по данным теста ХГЧ крови), когда размер будущего плодного яйца настолько мал, что визуализировать его невозможно ни каким методом
- Далее через 10-12 дней задержки и ХГЧ 1200-1500 ЕД/мл мы можем визуализировать плодное яйцо в полости матки при помощи современных УЗИ аппаратов (которые есть в клинике клинике Медси Санкт-Петербург). При отсутствии плодного яйца в полости матки специалист назначит Вам повторный прием через 2-3 дня с контрольным выполнением УЗИ и тестом крови на ХГЧ – при росте ХГЧ и отсутствии плодного яйца в полости матки врач своевременно заподозрит наличие внематочной беременности, и примет необходимые меры по предотвращению осложнений
- Третий важный момент – это появление сердцебиений эмбриона (это происходит через 18-20 дней задержки очередной менструации)
При отсутствии столь пристального внимания за развитием беременности при беременности раннего срока пациентку должны насторожить такие симптомы как:
- Боль: она может быть ноющей, схваткообразной или режущей.
 Возникает боль внизу живота на одной стороне, а при излитии крови в брюшную полость может отдавать в задний проход, подложечную область и плечи. Мочеиспускание и опорожнение кишечника также могут быть болезненными
Возникает боль внизу живота на одной стороне, а при излитии крови в брюшную полость может отдавать в задний проход, подложечную область и плечи. Мочеиспускание и опорожнение кишечника также могут быть болезненными - Кровотечение: несмотря на то, что при внематочной беременности кровотечение из поврежденных сосудов происходит в брюшную полость, часто при этом возникает и маточное кровотечение в связи с падением уровня прогестерона. Кровотечение может напоминать менструацию, но в большинстве случаев кровянистые выделения бывают скудными и продолжаются длительно. Обильное маточное кровотечение встречается крайне редко
Оба эти симптома являются показанием для обращения за неотложной помощью, вызова бригады скорой помощи (которая есть в клинике Медси Санкт-Петербург) и при необходимости госпитализации с обследованием и лечением.
Лечение внематочной беременности только хирургическое. К нему прибегают при установленном диагнозе при неосложненной внематочной беременности без кровотечения (в случаях своевременной диагностики) или при наличии клинических проявлений и продолжающемся кровотечении.
В клинике Медси Санкт-Петербург 99% операций выполняемых при внематочной беременности выполняются лапароскопическим доступом. При развитии беременности в маточной трубе производят ее удаление вместе с плодным яйцом.
С целью оказания неотложной помощи в клинике есть все необходимое: это и лаборатория, обеспечивающая быструю диагностику и сверхсовременные лапароскопические операционные со специально обученным персоналом, и реанимация в случае массивной кровопотери, а так же комфортный стационар с одноместными палатами и палатами класса люкс. Клиника Медси Санкт-Петербург работает 24 часа в сутки, 7 дней в неделю – мы готовы Вам помочь.
что это такое. Ее лечение, профилактика в клинике — Клиника ISIDA Киев, Украина
https://isida.ua/test-drive/
Клиника ISIDA, имея более чем 25-летний опыт лечения бесплодия, много внимания уделяет просветительской и профилактической работе. Ведь многих случаев бесплодия могло бы и не быть, если бы все женщины были достаточно осведомлены о факторах, которые могут оказать на их женское здоровье самое негативное, тяжело излечиваемое влияние.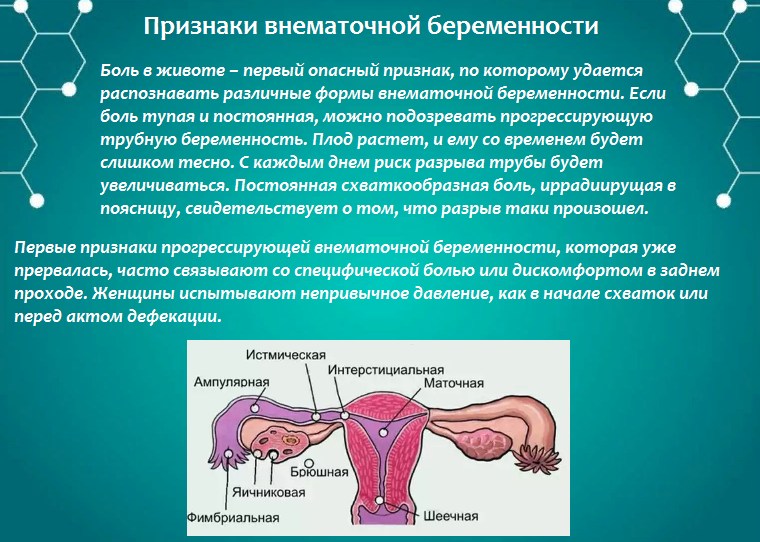
Одним из таких факторов является внематочная беременность, следствием которой нередко бывает невозможность зачать ребенка естественным путем. О том, что такое внематочная беременность, о ее симптомах, опасностях и способах профилактики рассказывает врач акушер-гинеколог клиники ISIDA Зализняк Елена Викторовна.
Что такое внематочная беременность
Термин «внематочная беременность» говорит сам за себя. Внематочная беременность – это беременность, которая развивается «вне матки». А где? Чаще всего (в 99% случаев) – в маточной трубе, иногда в яичниках и крайне редко, но все-таки возможен и такой вариант – в брюшной полости.
О причинах внематочной беременности мы расскажем в этой статье чуть ниже, а пока что обозначим опасность внематочной беременности.
Чем опасна внематочная беременность
Скажем сразу: внематочную беременность сохранить невозможно. Речь идет только о том, насколько сильно пострадает репродуктивное здоровье женщины. А иногда, в самых тяжелых случаях – о спасении ее жизни.
А иногда, в самых тяжелых случаях – о спасении ее жизни.
Дело в том, что, прикрепившись в «неположенном месте», оплодотворенная яйцеклетка начинает развиваться, как и при обычной, маточной беременности. Увеличиваясь в размере, в конце концов разрывает маточную трубу, яичник или сосуд, вызывая сильную боль внизу живота и внутрибрюшное кровотечение. С этого момента счет идет на минуты – чем раньше будет сделана операция, тем больше шансов на то, что следующая беременность будет благополучной.
Внематочная беременность – что делать
Первое, что делается в любой клинике при поступлении в нее женщины с острой болью внизу живота – это исключается внематочная беременность. Если же предположение о внематочной беременности подтверждается, никакого другого решения, кроме как немедленная операция, быть не может. В зависимости от срока внематочной беременности и состояния женщины (степени внутренних повреждений) операция может быть лапароскопической или полостной. В первом случае вероятность сохранить маточные трубы (а значит, и возможность самостоятельно забеременеть спустя какое-то время) намного выше.
Как определить внематочную беременность
Женщины нередко задаются вопросом «Показывает ли тест внематочную беременность». Тест, скорее всего, покажет, что женщина беременна. Но является ли беременность маточной или внематочной, определить с помощью теста невозможно. Более того, и к огромному сожалению – однозначных, очевидных для самой женщины, симптомов внематочной беременности на ее ранних сроках не существует. После прикрепления яйцеклетки вне матки у женщины, как и при обычной беременности, прекращаются месячные, нагрубают молочные железы, может появиться тошнота и легкое головокружение.
Повреждение маточной трубы обычно происходит на 4-6 недели беременности, этому могут предшествовать тянущие боли внизу живота, кровянистые выделения, может ощущаться боль во время полового акта.
Ни в коем случае не пропускайте эти первые признаки внематочной беременности! Обратитесь к врачу. Только опытному специалисту, вооруженному хорошей диагностической аппаратурой и высокоточными методами лабораторного исследования, под силу диагностировать внематочную беременность до того, как плодное яйцо разорвет маточную трубу и вызовет сильное кровотечение.
Диагностика внематочной беременности в условиях клиники
Повторим: внематочная беременность случается в 1-2% всех случаев беременностей. Диагностировать ее до появления симптомов внематочной беременности (напомним – это резкая боль внизу живота, кровотечение, слабость, тошнота, падение артериального давления) довольно сложно. УЗИ с целью определить внематочную, дополнительные лабораторные анализы делаются обычно лишь в том случае, если у женщины ранее была внематочная беременность. Или если врач наблюдает женщину в течение длительного времени и хорошо осведомлен о рисках, которые возникают каждый раз при попытке стать мамой.
При подозрении на внематочную беременность врач назначает УЗ-исследование и определение уровня хорионического гонадотропина человека (ХГЧ). Анализ ХГЧ для диагностики внематочной беременности необходимо делать в динамике (каждые 48 часов). Дело в том, что при внематочной беременности его уровень растет медленнее, чем при нормальной беременности.
Кто в группе риска на возникновение внематочной беременности
В группе риска на возникновение внематочной беременности находятся женщины со следующими проблемами со здоровьем:
* хроническое воспаление, вызванное хламидийной инфекцией, микоплазмой или уреаплазмой, абортом;
эндометриоз;
врожденные аномалии матки и маточных труб;
опухоли внутренних половых органов;
нарушения гормонального баланса в организме, заболевания гормональной системы;
проблемы невынашивания беременности.
Как избежать внематочной беременности
Лучшая профилактика внематочной беременности – это:
внимательное отношение к своему репродуктивному здоровью,
подготовка к беременности;
обращение к врачу уже на 4-7 день после задержки менструации.
В клинике ISIDA разработан целый ряд комплексных программ, которые помогают вовремя выявить и устранить предпосылки для возникновения внематочной беременности. Это программы:
Это программы:
Комплексное обследование Check-up – это всестороннее обследование, включающее комплекс клинических и лабораторных обследований для женщин разного возраста. Особенно рекомендуется женщинам старше 35 лет.
Сексуальное здоровье – расширенный комплекс обследований на инфекции, передающиеся половым путем. Напомним: иногда причиной возникновения внематочной беременности являются инфекции, передающиеся половым путем. Своевременное выявление таких болезней является залогом эффективного лечения.
Планирование беременности – программа, которая позволяет оценить готовность женского организма к вынашиванию ребенка, выявить и устранить проблемы, которые могут помешать нормальному течению беременности.
Мечтаете о ребенке? Доверьте свою мечту специалистам клиники ISIDA. Позвоните по номерам 0800 60 80 80, +38 (044) 455 88 11 и запишитесь на прием. Или задайте нам свой вопрос с помощью специальной формы.
Как избежать внематочную беременность ?
Внематочная беременность — это патология, которая при подтверждении диагноза требует обязательного и незамедлительного оперативного вмешательства.
На ранних сроках беременности, особенно при наличии прогрессирующей внематочной беременности, поставить диагноз бывает крайне затруднительно. Это связано, во-первых, с тем, что на ранней стадии симптомы внематочной беременности не отличаются от обычной маточной. Во-вторых, внематочная беременность порой маскируется под ряд других заболеваний половых органов, органов малого таза и брюшной полости, что также крайне затрудняет диагностику и требует от врача наличия определенного опыта. При проведении диагностики первое, что необходимо сделать, — это уточнить наличие беременности. Самый быстрый способ — тест на беременность. С результатом положительного теста на беременность лучше как можно скорее обратиться к доктору. В последнее время уже при первом посещении для подтверждения факта беременности врач назначит ультразвуковое исследование, на котором можно установить локализацию — место расположения плодного яйца и диагностировать внематочную беременность.
Эти методы позволяют быстро принять решение, так как в большинстве случаев больные с внематочной беременностью обращаются после ее прерывания. Если у врача есть подозрения, то запишитесь на УЗИ и поскорее их развейте. Ну а если, что-то пошло действительно не так, то ранняя диагностика избавит от множества проблем.
Мифы о вреде УЗИ до сих пор в ходу у будущих мам и пап. Отказ некоторых родителей от проведения исследования медикам непонятен, ведь с помощью этого исследования можно выявить грубые пороки развития, хромосомную патологию, к примеру, синдром Дауна. Однако во всем хороша мера. Так, при нормальном течении беременности и отсутствии показаний Всемирная организация здравоохранения рекомендует делать УЗИ не более 3-4 раз за беременность.
Так, на сроке от 3-8 недель беременности с помощью исследования обычно подтверждается факт беременности и определяется место прикрепления плодного яйца. Далее выясняется жизнеспособность плода – врач по наличию сердечных сокращений и по двигательной активности дает заключение. На этом же УЗИ проводят измерение диаметра плодного пузыря и копчико-теменной размер плода, уточняют состояние будущей плаценты (хорион) и воды. Гинеколог может назначить повторное исследование (через 5 дней), если одна из вышеуказанных позиций не была выяснена
На этом же УЗИ проводят измерение диаметра плодного пузыря и копчико-теменной размер плода, уточняют состояние будущей плаценты (хорион) и воды. Гинеколог может назначить повторное исследование (через 5 дней), если одна из вышеуказанных позиций не была выяснена
Диагностика внематочной беременности
Дифференциальная диагностика: прогрессирующую трубную беременность чаще всего дифференцируют с маточной беременностью ранних сроков, с хроническим воспалением придатков, кистозным изменением яичника (ретенционной кистой). Помощь в дифференциальной диагностике может оказать «золотой стандарт»:
а) анализ мочи или крови на ХГ, при котором выявится несоответствие количества этого гормона должному при данном сроке маточной беременности, или отрицательный результат при дифференцировании с воспалительным процессом в области придатков, ретенционной кистой;
б) ультразвуковое исследование — отсутствие в полости матки трофобласта и обнаружение его вне полости.
Эндоскопическое исследование не входит в этот стандарт, поскольку лапароскопическое исследование не может обнаружить в трубе беременность раннего срока, так как малые размеры плодного яйца не приводят к видимой деформации маточной трубы.
Современная аппаратура УЗИ обычно позволяет выявить плодное яйцо в полости матки при значении ХГЧ от 1500 мМЕ/мл.
Визуализация плодного яйца в полости матки всегда возможна при значении ХГЧ выше 2000 мМЕ/мл. Это соответствует 4-5-й неделе после первого дня последней менструации.
Ультразвуковыми признаками внематочной беременности при трансвагинальном сканировании являются:
выявление образования с жидкостным включением в области придатков матки;
визуализация эмбриона в области придатков матки;
отсутствие плодного яйца в полости матки при значении сывороточного ХГЧ выше 1500-2000 мМЕ/мл.
В 2/3 случаев значение ХГЧ у женщин, обратившихся с симптомами внематочной беременности, превышает 2500 мМЕ/мл. При этом обычно возможно поставить диагноз внематочной беременности по данным УЗИ. В 1/3 случаев значение ХГЧ ниже указанного, и подозрение на внематочную беременность при УЗИ требует дополнительных диагностических мероприятий (определение сывороточного прогестерона, ХГЧ в динамике, контрольное УЗИ через 3-5 дней).
Анализ ХГЧ при внематочной беременности сам по себе ещё не указывает на неё, и даже сделанный однократно и имеющий отклонение от нормы тоже не говорит ни о чем. Слишком низкий уровень ХГЧ на срок предполагаемой беременности может быть и по другой причине, например, если была поздняя овуляция или вы ошибаетесь в сроках. Диагностическое значение имеет лишь динамика ХГЧ при внематочной беременности, при этом необходимо сдавать анализ несколько раз в течение нескольких дней. Врач, скорее всего, назначит вам сдачу анализа ХГЧ каждые 1-2 дня в течение нескольких дней. Норма ХГЧ при внематочной беременности сама по себе не соответствует сроку предполагаемой беременности, однако это ещё ни о чем не говорит. Результаты ХГЧ при внематочной беременности можно оценить лишь в сравнении. Так, если у вас обычная, прогрессирующая маточная беременность, каждые 2 дня количество ХГЧ в крови будет возрастать на минимум 30%, а то и в 2 раза в сравнении с исходной цифрой. Если же она патологическая, такого бурного роста не будет. Причиной замедленного роста ХГЧ является развитие плодного яйца в атипическом месте, не приспособленном к функции плодовместилища. Это приводит к отставанию в росте и активности хориона, что проявляется более низкими показателями ХГЧ. Очень важный момент. Все анализы надо сдавать в одной и той же лаборатории, потому что, сдавая их в разных клиниках, можно получить разные результаты из-за разных реактивов и способов проведения теста. Сам по себе этот анализ не имеет 100-% диагностического значения при этой патологии, однако, как факт, показывает внематочную беременность с 80% вероятностью. Сказать конкретно, какой ХГЧ при внематочной беременности должен быть на том или ином сроке – нельзя, потому что возможны ошибки в сроке беременности. Единственным точным способом поставить диагноз «внематочная беременность» остается сочетание данных УЗИ и показатели ХГЧ.
Причиной замедленного роста ХГЧ является развитие плодного яйца в атипическом месте, не приспособленном к функции плодовместилища. Это приводит к отставанию в росте и активности хориона, что проявляется более низкими показателями ХГЧ. Очень важный момент. Все анализы надо сдавать в одной и той же лаборатории, потому что, сдавая их в разных клиниках, можно получить разные результаты из-за разных реактивов и способов проведения теста. Сам по себе этот анализ не имеет 100-% диагностического значения при этой патологии, однако, как факт, показывает внематочную беременность с 80% вероятностью. Сказать конкретно, какой ХГЧ при внематочной беременности должен быть на том или ином сроке – нельзя, потому что возможны ошибки в сроке беременности. Единственным точным способом поставить диагноз «внематочная беременность» остается сочетание данных УЗИ и показатели ХГЧ.
Если вышеперечисленные методы не могут дать точного ответа на вопрос о том, есть внематочная беременность или нет, то при предполагаемом сроке беременности около 5-6 недель, проводят диагностическую лапароскопию (метод, при котором через небольшие отверстия в передней брюшной стенке вводятся инструменты и миниатюрная камера-лапароскоп), во время которой при подтверждении диагноза возможно проведение оперативного лечения.
Директор центра «Гинецей»
Кандидат медицинских наук
Магакян О.Г.
Новости «Мать и Дитя — ИДК»: УЗИ при беременности: с чего начать?
16.12.2016
Нужно ли делать УЗИ на ранних сроках, когда можно услышать сердцебиение и как избежать внематочной беременности, рассказала врач ультразвуковой диагностики Лариса Владимировна Старкова.
Когда же женщина должна отправиться на УЗИ? Как узнать, что уже пора?
— Как все обычно начинается для женщины? Конечно, первый звонок о беременности – это задержка менструации. Некоторые женщины относятся к этому спокойно и ждут, когда живот начнет расти, что подтвердит их предположение о беременности. А некоторые вообще не связывают это с беременностью. И они отчасти правы – задержка менструации не всегда связана с беременностью. Есть женщины, которые очень ждут задержку и уже через 1–2 дня после ожидаемой даты бегут на УЗИ для подтверждения беременности. Так как правильно поступать? Когда идти на УЗИ и идти ли вообще? Правильное решение: обратиться к вашему гинекологу, который даст вам все нужные рекомендации. А если вы не спешите с визитом к врачу, а решили сами удостовериться в беременности, то вы можете купить тест на беременность в аптеке или сдать кровь на ХГЧ (хорионический гонадотропин – гормон, выделяемый плацентой во время беременности), что более надежно и правильно. ХГЧ начинает продуцироваться с первых часов беременности. И если тесты положительные, а вам очень хочется убедиться в этом и своими глазами увидеть маленькое черное пятнышко в полости матки, то на УЗИ нужно приходить на сроке 5–6 недель беременности.
А если вы не спешите с визитом к врачу, а решили сами удостовериться в беременности, то вы можете купить тест на беременность в аптеке или сдать кровь на ХГЧ (хорионический гонадотропин – гормон, выделяемый плацентой во время беременности), что более надежно и правильно. ХГЧ начинает продуцироваться с первых часов беременности. И если тесты положительные, а вам очень хочется убедиться в этом и своими глазами увидеть маленькое черное пятнышко в полости матки, то на УЗИ нужно приходить на сроке 5–6 недель беременности.
На каком сроке уже можно увидеть плод?
— Срок беременности считается от первого дня последней менструации. На данном сроке мы можем увидеть плодное яйцо. А можем и не увидеть. Почему мы можем не увидеть плодное яйцо в полости матки? Во-первых, потому что оно еще туда не спустилось из маточной трубы, т. е. у вас овуляция произошла позже, чем у среднестатистической женщины. Во-вторых, оно (плодное яйцо), может, и не собирается спускаться, и это уже грозное осложнение – внематочная беременность. Что делать? Нам – отправить вас к гинекологу. Вам – идти на прием к гинекологу. Итак, мы увидели плодное яйцо в матке – все отлично. Если срок небольшой, то, соответственно, и плодное яйцо маленькое, и кроме черного кружка в полости матки мы ничего не видим.
А когда можно услышать сердцебиение будущего малыша?
— С увеличением срока беременности становятся доступны для визуализации желточный мешок и эмбрион. Очень большое значение имеет класс и разрешающая способность ультразвукового сканера. При исследовании полостным датчиком плодное яйцо, желточный мешок и эмбрион визуализируются раньше, чем при исследовании через переднюю брюшную стенку. Теперь мы можем говорить о сроке беременности, исходя из фетометрических данных, полученных при УЗИ. Пока не видно эмбриона, срок определяется по среднему внутреннему диаметру плодного яйца (среднее значение трех размеров плодного яйца, выполненных во взаимно перпендикулярных плоскостях). Как только мы увидим эмбрион, мы можем ставить срок беременности по его копчико-теменному размеру. Сердцебиение эмбриона, как правило, определяется при его размере 5 мм. Иногда раньше.
Стоит ли делать УЗИ на самых ранних сроках?
— Итак, на ранних сроках беременности, выполняя ультразвуковое исследование, мы можем установить факт наличия или отсутствия маточной беременности; определить точный срок беременности по копчико-теменному размеру эмбриона; определить живость плода – наличие сердцебиения. Но врач ультразвуковой диагностики должен еще и оценить все увиденное: форму и место имплантации (прикрепления) плодного яйца, форму и размеры желточного мешка, частоту сердечных сокращений и т. д. Таким образом, проведение УЗИ на ранних сроках беременности оправдано. Данное исследование дает возможность врачу акушеру-гинекологу правильно планировать тактику наблюдения за вами.
Записаться на УЗИ и приемы можно по телефону 8-800-600-9-006
Автор: Старкова Лариса Владимировна, заведующий отделением — врач ультразвуковой диагностики Клиники «Мать и Дитя — ИДК»
Внематочная беременность — диагностика, лапароскопическое удаление внематочной беременности, цена в СПб
Внематочная (эктопическая) беременность — один из самых грозных гинекологических диагнозов, до недавнего времени звучавший как приговор. В последнее время отмечается увеличение частоты внематочной беременности (в 3-5 раз за последние 20 лет по разным наблюдениям).
Факторы, увеличивающие вероятность развития внематочной беременности:
- Воспалительные заболевания половых органов. Следствием воспалительных заболеваний матки и её придатков являются отёк маточной трубы, сращения её слизистой оболочки, деформация трубы внешними спайками. Всё это приводит к непроходимости маточной трубы. Также поражается её сократительная функция, страдает транспортировка яйцеклетки. Из инфекций, передающихся половым путём, чаще других к внематочной беременности приводит хламидиоз.
- Опухоли придатков матки. Могут сдавливать маточную трубу, сужая её просвет.
- Эндометриоз.
- Ранее перенесённые операции на маточных трубах. Грубые вмешательства, в том числе и реконструктивные, повышают риск эктопической беременности, поэтому на современном этапе развития хирургической техники ошибочно выполнение чревосечений для восстановления маточных труб, а методом выбора являются лапароскопические вмешательства.
- Врождённые аномалии половых органов.
- Эндокринные заболевания.
Выделяют основные разновидности внематочной беременности по месту прикрепления и развития плодного яйца:
- Брюшная.
-
Трубная (встречается чаще других в 98% случаев). -
Яичниковая.
Чем опасна внематочная беременность?
При развитии беременности в маточной трубе с ростом эмбриона происходит перерастяжение стенки трубы, а затем её разрыв, сопровождающийся массивным внутрибрюшным кровотечением, угрожающим жизни больной. Такое состояние проявляется яркой картиной катастрофы в брюшной полости (появлением резкой боли внизу живота, бледности кожи, холодного, липкого пота, головокружения, слабости, потерей сознания) и не оставляет сомнений в диагнозе, однако порождает сомнения в успехе лечения. Чтобы избежать такого драматического поворота событий, нужно ориентироваться на ранние признаки заболевания, вовремя обращаться к врачу, оставляя тому возможность для своевременной диагностики и адекватного лечения. Из вышеперечисленного следует, что трубная беременность может быть нарушенной (при разрыве трубы) и прогрессирующей (при своевременной диагностике заболевания).
Когда следует заподозрить внематочную беременность?
Внематочная беременность проявляется задержкой менструации, болями в нижних отделах живота с иррадиацией в прямую кишку, кровянистыми выделениями из половых путей. Особенно при положительном тесте на беременность. В реальной жизни при задержке менструации женщина обращается к гинекологу для проверки своих радостных (или тревожных) подозрений. Обследование начинается с ультразвукового исследования и анализа крови на ХГ (хорионический гонадотропин — гормон, образующийся оболочками плода с самых ранних сроков беременности). На повышении ХГ, отсутствии, по данным УЗИ, плодного яйца в полости матки, а тем более обнаружении его в расширенной маточной трубе, основывается диагностика внематочной беременности.
Самым надёжным и достоверным методом диагностики является лапароскопия. Лапароскопический осмотр позволяет визуально оценить состояние матки, маточных труб, наличие и количество крови в брюшной полости. Помимо быстрого и точного диагноза, лапароскопия позволяет применить оптимальную, максимально щадящую здоровье женщины хирургическую тактику. До начала применения лапароскопии единственным методом лечения внематочной беременности было удаление трубы с плодным яйцом. Удаление второй маточной трубы навсегда лишало женщину возможности забеременеть самостоятельно. В настоящее время существуют возможности в некоторых ситуациях сохранить маточную трубу при помощи лапароскопии.
Желанная и долгожданная беременность
И вот задержка месячных, положительный тест на беременность! В радостных хлопотах женщина забывает посетить гинеколога. А ведь зачастую на ранних сроках очень трудно отличить маточную беременность от внематочной. По течению, внематочная беременность не отличается от маточной беременности, то есть может сопровождаться: токсикозом, сонливостью, увеличением и болезненностью молочных желез. Внематочная беременность — это прикрепление плодного яйца вне матки (в маточной трубе, яичнике, шейке матки, брюшине). Встречается в 2% от всех беременностей. Трубная беременность составляет 98% от всех внематочных беременностей.
Основными же признаками внематочной беременности являются:
боль внизу живота:
кровотечение (маточное, внутрибрюшное).
При разрыве трубы кровь изливается в брюшную полость, что ведет к раздражению брюшины и возникает болевой синдром. Боль внизу живота может быть ноющего, схваткообразного или режущего характера. Боль локализуется чаще всего с одной стороны живота (в зависимости от того, в какой трубе закрепилось плодное яйцо), может иррадиировать в задний проход. Кровотечение из половых путей связано с тем. что при прерывании внематочной беременности происходит снижение уровня прогестерона и. вследствии. чего происходит отторжение децидуальной ткани и начинается маточное кровотечение. Так же при прерывании внематочной беременности имеет место потеря сознания, бледностью кожных покровов, снижение АД. учащенный пульс. Все вышеперечисленные симптомы, говорят о прервавшейся внематочной беременности, которые возникают на 5-10 неделе беременности.
Таким образом, чтобы обезопасить себя от осложнений, необходимо пройти ультразвуковое обследование на предмет обнаружения плодного яйца в полости матки. Так как при задержке менструации. положительном тесте на беременность и отсутствие плодного яйца в полости матки по результатам УЗИ можно заподозрить внематочную беременность. Если у Вас появились первые признаки внематочной беременности, то откладывать визит к гинекологу не стоит, необходимо срочно обратиться за медицинской помощью. Самодиагностика и самолечение невозможно, так как могут привести к очень серьезным последствиям, а иногда и к смертельному исходу.
Предупредить внематочную беременность невозможно, но ранняя диагностика и своевременное оказание медицинской помощи помогут избежать многих осложнений, а самое главное дать женщине возможность иметь нормальную беременность в будущем.
Врач-гинеколог
«Клиники доктора Яковлева”
Тягун Ирина Анатольевна
Диагностика и лечение внематочной беременности
Диагностика и лечение внематочной беременности продолжает оставаться важной проблемой гинекологии. На сегодняшний день в лечении внематочной беременности методом выбора стали лапароскопические операции. В настоящее время существует несколько методов лечения внематочной беременности: медикаментозный, хирургический и их комбинация.
Гинекологическая клиника | Стационар | Гинекологические операции | Гинекология, цены | Запись на прием к гинекологу
Методы лечения внематочной беременности
Медикаментозное лечение внематочной беременности с помощью препаратов метотрексата и мифепристона может использоваться в малых сроках, при прогрессирующей беременности и дает пациенткам возможность избежать операции или снизить операционную травму маточной трубы. Однако данные консервативные методики имеют свои ограничения и нежелательные последствия, в связи с чем не нашли широкого применения в практической гинекологии.
Основной метод лечения внематочной беременности в «Клинической больнице» г. Екатеринбурга — хирургический. «Золотым» стандартом в диагностике и лечении внематочной беременности является видеолапароскопия. Более 90% операций выполняется лапароскопическим доступом. Большинство больных с геморрагическим шоком еще недавно оперировались путем лапаротомии. Однако все более расширяющееся и совершенствующееся использование лапароскопии в гинекологической хирургии и формирование когорты гинекологов, в совершенстве владеющих этим доступом меняет существующее положение. Преимущества лапароскопии очевидны — возможность значительно быстрее остановить кровотечение и меньшая травма, не усугубляющая и без того тяжелое состояние больной.
Однако, вид доступа и объем оперативного вмешательства всегда определяются индивидуально. Удаление маточной трубы (сальпингэктомию) проводят при выраженных ее изменениях при размерах плодного яйца более 5 см, при выраженном спаечном процессе 3-4 степени, при наличии эктопической беременности или реконструктивно-пластических операций на трубах в анамнезе, при разрыве трубы с продолжающимся кровотечением.
Проведение успешной операции
Органосохраняющие операции возможны при прогрессирующей или неразвивающейся трубной беременности, размерах плодного яйца не более 4 см, обязательном проведении мониторинга концентрации ХГЧ в крови после операции. При локализации плодного яйца в фимбриальном отделе маточной трубы производят его выдавливание (milking). При локализации плодного яйца в ампулярном отделе трубы производят продольную туботомию (рассечение стенки маточной трубы с удалением плодного яйца и сохранением трубы). Другие виды эктопической беременности (яичниковую, в рудиментарном роге матки, в интерстициальном отделе трубы) также можно оперировать лапароскопическим доступом. Эти операции требуют высокой квалификации эндоскопического хирурга. После лечения внематочной беременности по данным литературы до 50% последующих беременностей маточной локализации, 20% — эктопические беременности и 30% случаев заканчивается последующим бесплодием.
Примеры клинических случаев
Первая пациентка 32 лет, имеющая в анамнезе 1 трубную беременность с удалением маточной трубы в настоящее время вынашивает второго ребенка.
У пациентки 39 лет во время неотложной операции по удалению прервавшейся трубной беременности с внутрибрюшным кровотечением отмечено некоторое увеличение матки. При УЗИ-контроле в послеоперационном периоде диагностирована маточная беременность 6-7 нед. (трубная беременность подтверждена гистологически., чаще сочетание маточной и трубной беременности до недавнего времени встречались после ЭКО).
Третья пациентка 28 лет, имевшая в анамнезе 1 самостоятельные роды с последующей длительной гормональной контрацепцией до 2011г прооперирована в мае 2013г по поводу прогрессирующей трубной беременности — во время операции удалось сохранить трубу, разделить имеющиеся спайки и удалить узел миомы на ножке. Пациентка выписана в удовлетворительном состоянии с низкими цифрами ХГЧ.
Таким образом, преимущества лапароскопического доступа очевидны. Это хороший косметический эффект с отсутствием грубых видимых рубцов на животе, значительно меньшая операционная травма, а значит менее выраженный болевой синдром, меньшая длительность пребывания в стационаре (возможна выписка на 1-3 сутки), более короткая реабилитация. Значительно реже встречаются такие отдаленные последствия как грыжи и спаечный процесс.
Дополнительно для профилактики спаечного процесса используются рекомендуемые в современной хирургии антиспаечные барьеры.
Эндоскопические технологии продолжают совершенствоваться. Эндоскопическая хирургия ищет пути еще большей минимизации операционной травмы. Если стандартная лапароскопия выполняется из 3-4 проколов инструментами с троакарами 12-5 мм, то на сегодня появилось понятие минилапароскопии, когда используются инструменты всего 3-5 мм диаметром, часто даже не требующие дополнительного ушивания.
Однопортовая лапароскопия
Сегодня развивается еще одно направление миниинвазивной хирургии — однопортовая лапароскопия, предусматривающая только один небольшой разрез для введения инструментов. Несмотря на микроразрезы при лапароскопии имеется значительно более лучший обзор операционного поля, чем при открытой хирургии, изображение с помощью камер выводится на большие мониторы. Сегодня в нашей клинике используется современная видеолапароскопическая аппаратура «Karl Storz», «Olympus» с оптикой HD-качества для лучшей визуализации операционного поля с высоким разрешением.
Несмотря на столь прогрессивное развитие оперативных технологий хотелось бы напомнить о профилактике внематочной беременности. Это, во-первых, адекватная контрацепция (в первую очередь гормональная), препятствующая беременности любой локализации, а также исключающая вероятность аборта с его негативным влиянием на репродуктивную систему и наличием осложнений. Во-вторых профилактика, своевременное выявление и адекватное лечение воспалительных заболеваний половых органов.
Внематочная беременность | ACOG
Вспомогательные репродуктивные технологии: Группа методов лечения бесплодия, при которых яйцеклетка оплодотворяется спермой вне тела; затем оплодотворенная яйцеклетка переносится в матку.
Эндометриоз: Состояние, при котором ткань, выстилающая матку, находится за пределами матки, обычно на яичниках, фаллопиевых трубах и других структурах таза.
Фаллопиева трубка: Трубка, по которой яйцеклетка проходит от яичника к матке.
Общая анестезия: Использование препаратов, вызывающих сонливое состояние, для предотвращения боли во время операции.
Гормон: Вещество, вырабатываемое в организме клетками или органами, которое контролирует функцию клеток или органов.
Экстракорпоральное оплодотворение (ЭКО): Процедура, при которой яйцеклетка извлекается из яичника женщины, оплодотворяется в лаборатории спермой мужчины, а затем переносится в матку женщины для достижения беременности.
Лапароскопия: Хирургическая процедура, при которой лапароскоп вводится в полость таза через небольшой разрез.Лапароскоп используется для просмотра органов малого таза. С ним можно использовать другие инструменты для проведения хирургических операций.
Врач акушер-гинеколог (акушер-гинеколог): Врач со специальными навыками, подготовкой и образованием в области женского здоровья.
Воспалительное заболевание тазовых органов: Инфекция матки, маточных труб и близлежащих структур таза.
Инфекции, передаваемые половым путем (ИППП): Инфекции, передаваемые половым путем, включая хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Ультразвуковое исследование: Тест, в котором звуковые волны используются для исследования внутренних структур. Во время беременности его можно использовать для обследования плода.
Матка: Мышечный орган, расположенный в тазу женщины, который содержит и питает развивающийся плод во время беременности.
Как избежать второй внематочной беременности
Сообщенная частота трубной или внематочной беременности среди населения в целом составляет 1%. У женщин, перенесших внематочную беременность, риск повторной внематочной беременности обычно составляет от 10% до 15%.Хорошая новость заключается в том, что у большинства женщин, перенесших внематочную беременность, не будет другой. Плохая новость заключается в том, что нет никаких вариантов полностью устранить этот риск, кроме принятия. Все женщины, пытающиеся зачать ребенка, по своей природе подвержены риску внематочной беременности. Даже у женщин с отсутствующими или непроходимыми маточными трубами при ЭКО может возникнуть внематочная беременность, если эмбрион имплантируется в участок маточной трубы, находящийся внутри мышцы матки (это называется интерстициальной или роговой беременностью).Частота внематочной беременности после ЭКО обычно составляет от 1% до 2%, что намного ниже, чем 15% риск рецидива при спонтанной беременности.
К счастью, большинство внематочных беременностей легко диагностируются на очень ранних сроках беременности с помощью анализа гормонов крови на бета-хорионический гонадотропин (ХГЧ) в сочетании с трансвагинальным ультразвуковым исследованием. В настоящее время такая беременность редко остается невыявленной, что приводит к разрыву маточных труб, кровотечению или смерти. Большинство внематочных беременностей можно лечить с помощью медикаментов, используя низкие дозы метотрексата (вид химиотерапии, избирательно разрушающей ткани беременных), что позволяет избежать хирургического вмешательства.Эта медикаментозная терапия эффективна от 80% до 95%.
Комментарий Кристин:
У меня была внематочная беременность после курса кломида, который контролировал мой акушер. Я была на 8–9 неделе беременности и подумала, что у меня выкидыш, когда внематочная беременность была подтверждена на моем первом визите к врачу. К сожалению, лечение метотрексатом не помогло, и мне пришлось сделать операцию по удалению правой маточной трубы. После определения того, что моя оставшаяся трубка не была заблокирована посредством HSG, и с советом нашего нового RE, мы решили перейти к ЭКО.Этот вариант дает нам наибольшие шансы забеременеть и избежать еще одной внематочной беременности.
Когда я забеременела с помощью ЭКО, мой реаниматолог согласился на очень раннее ультразвуковое исследование, чтобы убедиться, что беременность наступила в моей матке. Я ценил, что мой RE понял мои опасения по поводу повторной внематочной беременности. Он относился ко мне как к человеку, вместо того, чтобы требовать от меня ждать до типичной 7-недельной отметки для проведения УЗИ.
Узнайте больше о нашей практике лечения бесплодия и вариантах внематочного лечения в Dominion Fertility.
Вся правда об уходе за внематочной беременностью | Ваша беременность имеет значение
Хотя внематочная беременность составляет от 1% до 2% всех беременностей, это состояние является основной причиной материнской смертности, связанной с беременностью, в первом триместре, обычно из-за отсутствия медицинского вмешательства. В США в период с 1998 по 2007 год 76 случаев смерти были связаны с внематочной беременностью.
Рекомендуется лечение. Если маточная труба разрывается, пациент, скорее всего, потеряет трубку.Некоторые пациенты могут также потерять яичник на этой стороне. В случае разрыва существует риск кровотечения в животе — сильного кровотечения, которое может привести к летальному исходу без немедленной медицинской помощи.
Ранняя внематочная беременность может закончиться выкидышем сама по себе. Однако в большинстве случаев это не так, и требуется медицинское вмешательство. Для лечения внематочной беременности врач порекомендует либо хирургическое вмешательство, либо лекарство под названием метотрексат. В редких случаях препарат может вызывать серьезные побочные эффекты, такие как кожные или печеночные реакции, поэтому важно обсудить с врачом наиболее подходящее лечение.
Симптомы внематочной беременности
При внематочной беременности будет зарегистрирован положительный домашний тест на беременность. Не будет ясно, будет ли беременность жизнеспособной до тех пор, пока не будет проведен один из ваших дородовых приемов в первом триместре, когда ультразвуковое исследование поможет определить место имплантации яйцеклетки.
Начальные признаки внематочной беременности аналогичны симптомам, которые иногда встречаются при здоровых ранних беременностях:
- Легкое вагинальное кровотечение
- Легкие спазмы в животе
- Пропущенный период
- Нежная грудь
Пациенты иногда не обращают внимания на эти симптомы, испытав им в предыдущей успешной беременности.Не каждый эпизод спазмов или легких пятен указывает на внематочную беременность. Другие могут подождать, пока их осмотрят при первом дородовом приеме.
Однако, если внематочная беременность развивается в течение нескольких недель, у пациентки, вероятно, будут более серьезные симптомы, такие как резкая боль в животе или тазу и головокружение.
Как распознать и лечить внематочную беременность
Если внематочная беременность растет и вызывает разрыв или сильное кровотечение маточной трубы или другого органа, в котором она прорастает, у вас могут быть более сильные боли в животе и кровотечение; , а также головокружение, бред, боли в плече или пониженное давление.
Пройдите диагностику.
Если ваш врач подозревает внематочную беременность, он обычно сначала измеряет уровень гормона беременности ХГЧ или хорионического гонадотропина человека в вашей крови. Уровень поможет вашему врачу определить, нормальная ли это беременность, а также беременность ли вы вообще, — сказала доктор Лоретта Страховски, доктор медицины, клинический профессор акушерства, гинекологии и репродуктивных наук Калифорнийского университета. Сан-Франциско. Ваш врач может повторить анализ крови позже, чтобы увидеть, повышается ли уровень гормона с ожидаемой скоростью нормальной беременности или нет.Ожидается, что на ранних сроках нормальной беременности уровень ХГЧ удвоится через 48 часов; если это внематочная болезнь, она не будет расти такими темпами.
Если вы беременны, ваш врач, скорее всего, одновременно сделает УЗИ (или направит вас в лабораторию или центр визуализации, где это делают), чтобы проверить, протекает ли ваша беременность там, где она должна быть — в вашей матке. В нормальных условиях врачи могут определить беременность в матке, когда ваш уровень ХГЧ достиг определенного порога. «Если мы не видим беременность в матке на этом уровне, то нас больше беспокоит внематочная беременность», — сказал д-р.Диуф. Возможно, вам придется снова прийти на дополнительные анализы крови, чтобы ваш врач мог контролировать ваш уровень ХГЧ и сделать еще одно УЗИ. «Диагноз не всегда ставится при первом посещении», — пояснил доктор Страховски.
Получите лечение.
Поскольку врачи не могут перенести внематочную беременность в нужное место в матке, вам, скорее всего, потребуется лечение, чтобы удалить беременность — либо с помощью лекарств, либо с помощью хирургического вмешательства.
Лекарства. Менее инвазивный вариант — это лекарства, которые ваш врач, скорее всего, попробует, если вы стабильны и не страдаете определенными заболеваниями, такими как заболевания почек или печени.Чаще всего используется метотрексат, химиотерапевтический препарат, который обычно вводят в плечо или ягодицы одной дозой (или, возможно, несколькими дозами). Это «в основном останавливает рост внематочной беременности», — объяснил доктор Эндрю Хорн, магистр медицины и медицины, профессор гинекологии и репродуктивной науки в Эдинбургском университете. Общие побочные эффекты включают язвы во рту и воспаление кожи.
Контрольные визиты, которые обычно назначаются через два-три дня после лечения и снова через несколько дней после него, гарантируют, что ваш уровень ХГЧ снизится. и что лекарство подействует.Если это так, вы будете посещать вас еженедельно, пока ваш врач не определит, что уровень гормона упал до такой степени, что вы больше не будете считаться беременной.
В 7–14 процентах случаев внематочная беременность все равно приведет к разрыву органа в том месте, где она возникла, даже после лечения. Также возможно, что лекарство не полностью устранит внематочную беременность, и вам все равно может потребоваться операция. По этим причинам важно посещать повторные визиты.Если вы не можете этого сделать, возможно, вам не подойдет метотрексат.
Внематочная беременность: будущая фертильность — Система здравоохранения клиники Мэйо
Внематочная беременность бывает редкой. Однако, если обнаружится внематочная беременность, к этой ситуации следует отнестись серьезно. Часто у пациентов возникают вопросы, и они ищут ответы, которые помогут понять это состояние. Вот несколько наиболее часто обсуждаемых тем при диагностике внематочной беременности.
ОБЪЯСНЕНИЕ ЭКТОПИЧЕСКОЙ БЕРЕМЕННОСТИ
Внематочная беременность возникает, когда оплодотворенная яйцеклетка прикрепляется вне матки. В девяноста процентах случаев он прикрепляется к маточной трубе. Однако в других случаях он может прикрепиться к яичнику, рубцу после кесарева сечения, шейке матки или даже к животу. При прикреплении к животу опасность осложнений значительно возрастает.
Внематочная беременность редко сочетается с другой нормальной внутриутробной беременностью, но все же это возможно и создает серьезные проблемы в диагностике и лечении.К счастью, это редкое явление, за исключением пациентов, получающих лечение бесплодия, где распространенность составляет один к 100 по сравнению с одним на 30 000 при спонтанной беременности.
ПРИЗНАКИ, СИМПТОМЫ ЭКТОПИЧЕСКОЙ БЕРЕМЕННОСТИ
К сожалению, внематочная беременность не имеет специфических симптомов и ее можно легко пропустить, если врач не учтет ее. Симптомы, связанные с внематочной беременностью, варьируются от отсутствия симптомов вообще, особенно на самых ранних стадиях, до сильной боли внизу живота с головокружением, вызванным массивным внутренним кровотечением.
Представление и симптомы также различаются в зависимости от места внематочной имплантации. Обычно симптомы внематочной беременности включают мажущие выделения из влагалища и нечеткую боль внизу живота или таза.
Однако вышеперечисленное может имитировать те же симптомы, которые есть у пациенток с нормальной беременностью. Вот почему так важно отслеживать свои периоды. Если у вас пропущены месячные, особенно если вы не используете надежные противозачаточные средства, вам следует сделать тест на беременность и как можно скорее проконсультироваться с врачом.Это поможет вам задокументировать местонахождение и жизнеспособность потенциальной беременности на сроке примерно от пяти до шести недель беременности и повысит вероятность ранней диагностики и лечения внематочной беременности.
Обязательно обратитесь к врачу еще раньше, если вы испытываете ненормальное кровотечение или боль при положительном результате теста на беременность, так как это может быть ранними признаками надвигающегося разрыва.
ДИАГНОСТИКА ЭКТОПИЧЕСКОЙ БЕРЕМЕННОСТИ
Внематочная беременность диагностируется, когда гестационный мешок с живым полюсом плода или желточным мешком обнаруживается вне пустой полости матки.Иногда диагностика может быть сложной задачей, если внематочная беременность находится на ранней стадии и мешок еще не виден на УЗИ.
В этих сценариях уровни гормонов беременности отслеживаются на предмет скорости повышения, которое имеет тенденцию быть ненормальным в случаях беременности при внематочной имплантации. В редких случаях, когда гормоны беременности не повышаются нормально и место внематочной беременности не может быть достоверно определено, несмотря на серийные контрольные УЗИ и тесты на гормоны беременности, выполняется аспирация полости матки, чтобы исключить аномальную маточную беременность.
ЛЕЧЕНИЕ ЭКТОПИЧЕСКОЙ БЕРЕМЕННОСТИ
Лечение внематочной беременности зависит от срока беременности, симптомов и расположения гестационного мешка. Запущенная внематочная беременность обычно проявляется разрывом, болью или сильным кровотечением, и в этих ситуациях часто показано хирургическое лечение для хирургического удаления беременности и остановки кровотечения для защиты матери.
Если внематочная беременность диагностируется на ранней стадии и до появления симптомов, можно использовать лекарство, чтобы остановить развитие беременности и позволить организму поглотить ее, не удаляя маточные трубы.
В случае трубной беременности хирургическое лечение включает лапароскопическую операцию по удалению эктопической ткани и восстановлению маточной трубы. Если маточная труба значительно повреждена, возможно, ее необходимо удалить. Состояние маточной трубы и степень поражения внематочной беременностью обычно определяет рекомендуемый подход.
ФАКТОРЫ РИСКА ЭКТОПИЧЕСКОЙ БЕРЕМЕННОСТИ
Принимая во внимание, что около 50 процентов внематочных беременностей происходят у пациенток, у которых нет известных факторов риска, факторы риска, повышающие риск внематочной беременности, — это те, которые влияют на свободное прохождение оплодотворенной яйцеклетки от попадания в полость матки.Это может включать:
- Рубец или разрыв маточной трубы, вызванный предшествующей операцией или инфекцией (чаще всего хламидиозом)
- Беременности, возникшие в результате лечения бесплодия
- Внематочная беременность в анамнезе
КОПИРОВАНИЕ, ПОДДЕРЖКА ПОСЛЕ ЭНТОПИЧЕСКОЙ БЕРЕМЕННОСТИ
Внематочная беременность — это беременность, при которой формируется эмбрион, и, следовательно, эмоциональные последствия этой потери для пациентки и ее семьи не уступают опыту пациенток, перенесших выкидыш или неонатальную потерю.Добавьте к этому возможность потерять такой орган, как маточная труба, и тревогу из-за невозможности зачать ребенка в будущем. Процесс горя после потери беременности может длиться несколько недель. Пациент может чувствовать оцепенение, грусть, чувство вины, злость и опасения по поводу будущего.
Пациенту необходимо понять, что такое чувство нормально. Медицинские работники, которые заботятся о женщинах, которые пережили этот опыт, должны убедиться, что они проводят скрининг на ненормальное горе и исключают депрессию и психоз после потери беременности, а также оказывают эмпатическую и сострадательную помощь.
Пациентам дается указание продолжать заботиться о себе с помощью:
- Достаточный сон
- Упражнение
- Правильное питание
- Избегание наркотиков, алкоголя и курения сигарет, которые могут отрицательно повлиять на процесс горевания
Большинство пациенток, перенесших внематочную беременность и прошедших лечение, в будущем добьются успешной беременности, даже если они потеряли одну маточную трубу в ходе лечения.Риск рецидива составляет 10 процентов, поэтому при планировании будущей беременности важно сотрудничать с вашим врачом. Также первостепенное значение имеет раннее документирование внутриматочного гестационного мешка.
Шанс зачать ребенка после внематочной беременности
Поскольку лечение бесплодия является фактором риска внематочной беременности и поскольку внематочная беременность является фактором риска другой внематочной беременности, лечение внематочной беременности и ее влияние на фертильность представляет собой сложный вопрос.
Исследования, в которых изучалась разница в фертильности после лечения внематочной беременности, показали, что медикаментозное лечение ранних внематочных беременностей медикаментами по сравнению с хирургическим лечением с сохранением маточной трубы не имело неблагоприятных последствий для фертильности.
Кроме того, пациенты, которым была проведена хирургическая операция по сохранению маточной трубы и операция по удалению маточной трубы, после лечения имели почти такой же уровень беременности, поскольку другая маточная труба здорова.
В случае, если другая маточная труба повреждена или отсутствует, лучше попытаться сохранить маточную трубу, чтобы максимизировать потенциал фертильности, с небольшим повышенным риском рецидива.В случае серьезного повреждения трубы и необходимости ее удаления репродуктивный потенциал пациента без функциональных маточных труб будет серьезно нарушен. В этом случае лечение бесплодия, такое как экстракорпоральное оплодотворение, будет единственным способом добиться беременности.
Тарек Халифе, доктор медицины, акушер-гинеколог из Манкато и Новой Праги, Миннесота.
В целях безопасности наших пациентов, персонала и посетителей в клинике Mayo действуют строгие правила маскировки.Любой, кто был показан без маски, был либо записан до COVID-19, либо зарегистрирован в зоне, где нет ухода за пациентами, где соблюдалось социальное дистанцирование и другие протоколы безопасности.
Симптомы, причины, риски и лечение
Внематочная беременность происходит, когда женщина забеременеет, но яйцеклетка оседает за пределами своего нормального положения во внутренней оболочке матки. Яйцо не может нормально развиваться, и последствия могут быть серьезными для женщины.
Большинство внематочных беременностей происходит в маточной трубе, но они также могут произойти в шейке матки, в яичниках или в брюшной полости.
При нормальной беременности оплодотворение происходит в маточных трубах, где яйцеклетка или яйцеклетка встречается со сперматозоидом. Затем оплодотворенная яйцеклетка попадает в матку и имплантируется в слизистую оболочку матки. Эмбрион развивается в плод и остается в матке до рождения.
Внематочная беременность может быть фатальной без своевременного лечения. Например, маточная труба может лопнуть, что вызовет внутреннее брюшное кровотечение, шок и серьезную кровопотерю.
По данным Центров по контролю и профилактике заболеваний, от 1 до 2 процентов всех беременностей являются внематочными.Однако внематочная беременность является причиной от 3 до 4 процентов смертей, связанных с беременностью.
Краткие сведения о внематочной беременности
- Внематочная беременность предполагает рост эмбриона вне матки во время беременности. Большинство внематочных беременностей происходит в маточных трубах.
- Эмбрион не может выжить при внематочной беременности. Однако в случае разрыва последствия могут быть серьезными, и необходимо незамедлительное лечение.
- Факторы риска включают перенесенные ранее инфекции маточных труб, такие как сальпингит, курение, бесплодие в анамнезе, использование противозачаточных внутриматочных средств (ВМС) и лекарств, а также пожилой возраст.
- Варианты лечения включают лапароскопическую операцию и лекарственную терапию метотрексаном.
На первый взгляд внематочная беременность похожа на нормальную беременность. У женщины будет положительный тест на беременность.
Женщина пропустит менструальный цикл и может испытывать тошноту. Ее грудь станет нежной, и она может почувствовать усталость.
Однако через 4–10 недель внематочной беременности симптомы начнут указывать на патологическую беременность.
Симптомы могут включать:
- Боль на одной стороне живота: Может быть сильной и постоянной.
- Вагинальное кровотечение: Кровь будет светлее или темнее, чем во время менструального кровотечения, и обычно менее вязкая. Если женщина не знает, что беременна, она может принять вагинальное кровотечение за менструальную кровь.
- Боль в кончике плеча: Это частый признак внутреннего кровотечения. Кровотечение может раздражать диафрагмальный нерв, что приводит к боли в плече.
- Боль при мочеиспускании или кале: Это также может указывать на внематочную беременность.
- Обморок или коллапс : Разрыв маточных труб может привести к обмороку и коллапсу женщины. Это будет считаться неотложной медицинской помощью.
К другим признакам внутреннего кровотечения относятся:
- головокружение
- обморок
- диарея
- бледность кожи
Разрыв маточной трубы может произойти через 6–16 недель беременности. Однако разрыв маточной трубы можно успешно лечить.
Оплодотворенная яйцеклетка не может выжить вне матки и, следовательно, не переживет внематочную беременность . Беременность не спасти.
Осложнение внематочной беременности более вероятно, если диагноз или лечение откладываются, или если заболевание никогда не диагностируется.
Внутреннее кровотечение : Женщина с внематочной беременностью, не получившая своевременного диагноза или лечения, с большей вероятностью испытает сильное внутреннее кровотечение. Это может привести к шоку и серьезным последствиям.
Повреждение маточных труб : Несвоевременное лечение также может привести к повреждению маточной трубы, что значительно увеличивает риск внематочной беременности в будущем.
Депрессия : Это может быть результатом печали по поводу потери беременности и беспокойства о будущих беременностях.
Важно помнить, что беременность остается возможной даже после удаления маточной трубы. Если обе трубки удалены, экстракорпоральное оплодотворение (ЭКО) остается вариантом, если женщина желает зачать ребенка.
Поделиться на Pinterest Использование противозачаточных таблеток может увеличить риск внематочной беременности.
Следующие факторы приводят к более высокому риску внематочной беременности:
- Предыдущая внематочная беременность: Женщины, у которых уже была одна внематочная беременность, имеют 10-процентный риск другой.
- Возраст: Чем старше женщина на момент наступления беременности, тем выше риск внематочной беременности.
- Инфекция: Воспаления и инфекции маточной трубы, матки или яичников в анамнезе могут увеличить риск последующих внематочных беременностей.Инфекции, связанные с внематочной беременностью, включают воспалительные заболевания органов малого таза (ВЗОМТ) и сальпингит. Примерно 50 процентов внематочных беременностей связаны с сальпингитом.
- Инфекции, передаваемые половым путем: Некоторые инфекции, передаваемые половым путем (ИППП), например гонорея или хламидиоз, повышают риск ВЗОМТ. ВЗОМТ может привести к внематочной беременности.
- Курение: Это связано с повышенным риском внематочной беременности.
- Лечение бесплодия: Лекарства, используемые для стимуляции овуляции во время лечения бесплодия, связаны с более высокой вероятностью внематочной беременности.Бесплодие в анамнезе также может быть связано с развитием этого заболевания.
- Поврежденные маточные трубы или маточные трубы неправильной формы: Они могут быть вызваны, например, хирургическим вмешательством и могут означать более высокий риск внематочной беременности.
- Предыдущая операция: Предыдущая операция кесарева сечения и операции по удалению миомы являются факторами риска.
- Прием противозачаточных таблеток или использование внутриматочной спирали (ВМС): Использование прогестиновых контрацептивов и ВМС может увеличить риск внематочной беременности.
- Перевязка маточных труб: Перевязка маточных труб — это операция, которую женщина сделала для предотвращения дальнейшей беременности. Если она забеременеет, беременность может быть внематочной.
Однако женщина может иметь внематочную беременность без каких-либо из этих факторов риска.
В анализе крови можно обнаружить гормон, называемый хорионическим гонадотропином (ХГЧ), который вырабатывается в возрастающих количествах на протяжении всей беременности.
У женщин с нормальной беременностью уровни будут удваиваться примерно каждые 48 часов.При внематочной беременности уровни будут ниже и не увеличиваются вдвое. Более низкий уровень ХГЧ может сигнализировать о внематочной беременности.
Анализ мочи может определить, была ли оплодотворена яйцеклетка, но не является ли беременность внематочной или нормальной. Трансвагинальное УЗИ иногда может подтвердить внематочную беременность. Во время этого диагностического теста рентгенолог или акушер создаст изображения матки с помощью звуковых волн.
Если выявлять внематочную беременность еще рано, а диагноз не подтвержден, врач может использовать анализы крови, чтобы контролировать состояние пациентки с помощью анализов крови.
Затем будет проводиться непрерывное наблюдение до тех пор, пока внематочная беременность не будет подтверждена или исключена с помощью УЗИ.
Если диагноз поставлен до разрыва маточной трубы, доступны варианты лечения.
Хирургия
Операция «замочная скважина» может быть выполнена для удаления эктопической ткани. Это также известно как лапароскопия.
При лапароскопии хирург делает небольшой разрез в области пупка или рядом с ним и вводит устройство, называемое лапароскопом, чтобы осмотреть область.
Другие хирургические инструменты вставляются в трубку или через другие небольшие надрезы для удаления эктопической ткани.
Если область повреждена, хирурги могут восстановить маточные трубы, но им, вероятно, придется удалить пораженную трубу как часть этой процедуры.
Если другая маточная труба еще не повреждена, здоровая беременность все еще возможна.
Если произошло сильное внутреннее кровотечение, может потребоваться больший разрез. Эта процедура называется лапаротомией.
Медикаментозная терапия
Медикаментозная терапия возможна при раннем выявлении внематочной беременности.
Врач вводит метотрексат в мышцу пациента или непосредственно в маточную трубу. Это останавливает рост клеток и растворяет существующие клетки. Если уровень ХГЧ в крови не снижается, пациенту может потребоваться повторная инъекция.
Побочные эффекты метотрексата включают тошноту, рвоту, боль в животе и, возможно, язвы во рту. Эффект метотрексата может быть затруднен, если женщина употребляет большое количество алкоголя.
Некоторые врачи предпочитают подход «осторожного ожидания», поскольку внематочная беременность может прерываться без вмешательства.
Полностью предотвратить внематочную беременность невозможно. Однако женщина может снизить риск ВЗОМТ, поскольку это может повредить маточные трубы и является известным фактором риска внематочной беременности.
ИППП, такие как хламидиоз и гонорея, являются основной причиной ВЗОМТ. Использование мужского презерватива может помочь снизить риск заражения ИППП. Каждый раз выбирая безопасный секс, можно снизить вероятность заражения и повысить шансы женщины на здоровую беременность в будущем.
Поскольку известно, что курение увеличивает риск внематочной беременности, отказ от курения также снижает этот риск.
Любая женщина, которая считает, что она беременна после предыдущей внематочной беременности, должна немедленно сообщить об этом своему врачу. Это позволит врачу определить, будет ли следующая беременность также внематочной.
Ведение внематочной беременности — симптомы и лечение
Что такое внематочная беременность?
Внематочная беременность — это беременность, которая развивается вне матки.Чаще всего это происходит в маточных трубах, поэтому это также называется трубной беременностью. Эти узкие трубки соединяют матку и яичники. При нормальной беременности оплодотворенная яйцеклетка попадает по фаллопиевым трубам в матку.
Фаллопиевы трубы недостаточно велики для растущего эмбриона, и беременность не может продолжаться нормально. Если беременность продолжится, трубка растянется и лопнет. Это чрезвычайная ситуация. Это опасно для жизни матери.
Реже внематочная беременность развивается в яичниках, шейке матки или брюшной полости (животе).
Что вызывает внематочную беременность?
Чаще всего маточные трубы заблокированы или слишком узкие, поэтому яйцеклетка не может попасть в матку из яичника. Обычно инфекция, называемая воспалительным заболеванием органов малого таза (ВЗОМТ), вызывает закупорку или сужение трубок. Другими факторами риска являются наличие ранее внематочной беременности, хирургическое вмешательство на маточных трубах или матке, использование внутриматочной спирали (ВМС) для контроля рождаемости и эндометриоз. Эндометриоз — это воспаление, вызванное наличием слизистой оболочки матки вне матки.
Каковы симптомы внематочной беременности?
Симптомы включают ненормальное кровотечение из влагалища, часто после задержки менструации; резкая боль или спазмы внизу живота; головокружение или обморок; и живот, нежный на ощупь.
Как диагностируется внематочная беременность?
Внематочную беременность бывает сложно диагностировать, потому что симптомы сначала напоминают симптомы обычной беременности. Сначала врач проводит тест на беременность. Лучшим из них является анализ крови, который измеряет уровень гормона, называемого бета-хорионическим гонадотропином человека (бета-ХГЧ).
Врач также может заказать УЗИ брюшной полости. Ультрасонография похожа на рентген, потому что она позволяет врачу увидеть матку и яичники внутри тела. Врач также может сделать лапароскопию, сделанную в больнице под наркозом. В брюшную полость помещается инструмент с подключенной лампой, чтобы очень внимательно рассмотреть органы. Одновременно может быть удалена внематочная беременность.
Как лечится внематочная беременность?
Если эмбрион очень маленький, можно использовать лекарство (метотрексат) для прерывания беременности.Иногда эмбрион можно вымыть из трубки с помощью сальпингостомии. В этой процедуре трубка открывается хирургическим путем, поэтому жидкость под высоким давлением может вымыть эмбрион.
Часто требуется хирургическое вмешательство, например лапароскопия. При лапароскопии делается очень маленький разрез брюшной полости. Фаллопиевы трубы вскрывают, эмбрион удаляют, и трубу зашивают. Если трубку не удается зафиксировать, ее также снимают.
При разрыве маточной трубы выполняется экстренная операция, и труба почти всегда удаляется.
, что можно и что нельзя делать при внематочной беременности:
- ОБЯЗАТЕЛЬНО избегайте использования ВМС для контроля рождаемости.
- ДЕЙСТВИТЕЛЬНО лечит вагинальные или тазовые инфекции сразу.
- ОБЯЗАТЕЛЬНО помните, что наличие одной внематочной беременности подвергает вас риску возникновения других в будущем.
- НЕ иметь много сексуальных партнеров, заниматься сексом без презервативов и не болеть венерическими заболеваниями — все это факторы риска ВЗОМТ.

 Возникает боль внизу живота на одной стороне, а при излитии крови в брюшную полость может отдавать в задний проход, подложечную область и плечи. Мочеиспускание и опорожнение кишечника также могут быть болезненными
Возникает боль внизу живота на одной стороне, а при излитии крови в брюшную полость может отдавать в задний проход, подложечную область и плечи. Мочеиспускание и опорожнение кишечника также могут быть болезненными