Помошь при выкидыше на ранних сроках
При выкидыше происходит отторжение плода от эндометрия – внутренней оболочки матки. По утверждениям специалистов, две из 10 беременностей, установленных клинически, заканчиваются самопроизвольным абортом. Необходимо более подробно разобраться в причинах, симптомах и методах борьбы с выкидышем.
Как происходит выкидыш на раннем сроке беременности
Этот процесс занимает три последовательных этапа. Сначала погибает плод, после чего происходит его отслоение от эндометриального слоя. Проявляется это тем, что начинается кровотечение.
На третьем этапе из полости матки выводится все, что отслоилось. Процесс может быть полным или неполным. На ранних сроках – пять-шесть недель – процесс напоминает обычные месячные. Им характерны болезненные и гораздо более неприятные ощущения. Узнать о том, что это был именно выкидыш на раннем сроке можно, сдав анализы на соотношение ХГЧ в крови.
Симптомы выкидыша
Предвестниками самопроизвольного аборта становятся спазмы в области живота, судороги или кровянистые выделения. Однако проявляются они далеко не всегда. Необходимо отметить наиболее типичные проявления представленного состояния и их основные характеристики.
Однако проявляются они далеко не всегда. Необходимо отметить наиболее типичные проявления представленного состояния и их основные характеристики.
Температура
На небольшом сроке гипертермия вполне может не наблюдаться. Повышение температуры далеко не самый частый из симптомов. В некоторых случаях показатели градусника действительно поднимаются до 38 и более градусов.
При этом, когда гипертермия сопровождается рядом дополнительных симптомов, вероятен септический выкидыш. Таковы его признаки:
- сильные боли в области живота и в глубине влагалища;
- повышение тонуса матки, которое ощущается толчками внутри;
- острый, резкий и неприятный запах.
Все это указывает на то, что присоединилась инфекция. В подобном случае настоятельно рекомендована экстренная госпитализация, чтобы остановить развитие процесса. Самолечением или применением народных рецептов лучше не заниматься.
Выделения
Выкидыш на раннем сроке действительно может сопровождаться выделениями. Они могут быть привычными, как во время менструации. Также выделения могут оказаться мажущими, незначительными.
Они могут быть привычными, как во время менструации. Также выделения могут оказаться мажущими, незначительными.
Секреция коричневого цвета, скудная, намного реже заканчивается самопроизвольным абортом. Чаще всего на подобное указывают обильные и ярко-красные выделения. Именно кровь в норме появляется при отторжении плода от внутреннего слоя матки.
Боли
Выраженность неприятных и специфических ощущений может отличаться друг от друга в зависимости от срока беременности. Вероятно присоединение боли, похожей на менструальную. Чаще всего подобный признак указывает на выкидыш на раннем сроке – не больше шести недель.
Вероятны спастические боли в области живота, которые тянут в области спины. Их сила может изменяться от незаметных до гораздо более ярко выраженных. В самых редких случаях, когда клиническая картина осложняется длительным течением, подобное приводит к шоковому состоянию.
Еще одно типичное проявление болей – это неприятные ощущения в области спины или живота. Только после этого идентифицируют выделения. Подобная ситуация наиболее характерна для самопроизвольного аборта на седьмой-восьмой неделе беременности.
Только после этого идентифицируют выделения. Подобная ситуация наиболее характерна для самопроизвольного аборта на седьмой-восьмой неделе беременности.
Причины выкидыша
Первым фактором являются генетические аномалии в развитии плода. Именно они чаще всего приводят к выкидышу на раннем сроке. Нарушения могут выражаться в качественных или количественных сбоях в хромосомах. В связи с этим женский организм распознает дефект, а потому не дает подобному плоду развиваться далее. Чаще всего подобное отторжение отмечается на третьей неделе беременности.
Следующей причиной того, что развился выкидыш на раннем сроке, могут оказаться нарушения в работе эндокринной железы. Гормоны определяют не только успешность и регулярность цикла, но и то, насколько хорошо плод прикреплен к слизистой поверхности матки. Если вследствие сбоя в работе щитовидной железы эндометрий не способен обеспечить плод всеми необходимыми компонентами, беременность не пройдет удачно. Чаще всего выкидыш происходит вначале или в конце четвертой недели.
Другие причины, почему беременность прерывается:
- Резус-конфликт. Если у родителей разные резус-факторы, то риск, что произойдет выкидыш после первых недель беременности, значительно увеличивается. Происходит подобное, если у женщины отрицательный резус, а у ребенка – положительный, наследованный от отца. В подобной ситуации женский организм распознает плод как инородный объект. Поэтому происходит его выделение из матки. Своевременная диагностика позволяет сохранить ребенка за счет полноценной медикаментозной терапии.
- Заболевания, которые передаются половым путем, другие инфекции. Подобные проблемные состояния тоже приводят к самопроизвольному прерыванию беременности. В этом случае эмбрион инфицирован на самой ранней стадии. Именно поэтому организм будет воспринимать его как инородный объект. В связи с этим уже на пятой неделе произойдет выкидыш.
- Ранее перенесенные аборты. Еще одна частая причина, почему произошел выкидыш. Аборт – это огромный стресс для репродуктивной системы, который приводит к истончению слизистой оболочки матки.
 Именно поэтому риск невынашивания плода может оказаться более значительным.
Именно поэтому риск невынашивания плода может оказаться более значительным.
Не следует исключать из списка травмы, повреждения живота. Резкое давление на брюшину, в том числе при поднятии тяжестей, может спровоцировать прерывание беременности. Также в представленном списке находятся сильные стрессы, переживания и депрессивное состояние. Все, что нарушает нормальное состояние женщины, может привести к серьезным последствиям.
Как избежать выкидыша
Основной задачей лечения является снятие напряжения в области матки. Не менее важно будет остановить кровотечение и продлить беременность, но лишь при том условии, что зародыш является жизнеспособным. Чем быстрее будет оказана врачебная помощь, тем выше вероятность сохранения плода, без необходимости определять предполагаемые сроки выкидышей.
Помогут в этом наши специалисты. Только у нас наиболее квалифицированные и опытные врачи, которые точно знают, как осуществлять лечение даже в самых сложных случаях. Они проведут полноценную диагностику и назначат наиболее эффективные, действенные лекарства.
Они проведут полноценную диагностику и назначат наиболее эффективные, действенные лекарства.
Медикаментозное лечение
Применяют гормональные препараты. Они на раннем сроке обуславливают нормальное течение беременности. Эффективными являются медикаменты на основе гормона прогестерона.
- Применение кровоостанавливающих препаратов. В случае с беременными женщинами используют капельницы с такими средствами, как Дицинон или Транексам. Они необходимы для остановки кровотечения.
- Спазмолитики. Специалисты рекомендуют инъекции Дротаверина с последующим переходом на такие обезболивающие таблетки, как Но-шпа. Также применяют суппозитории Папаверин, капельницы с добавлением магнезии. Все они необходимы в целях снятия ряда признаков патологического состояния, а именно повышенного тонуса матки и ярко выраженных болей.
- Использование Токоферола. Витамин Е – незаменимый компонент для женщин, в том числе беременных. Он обеспечивает нормальную и полноценную работу яичников.
 Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов.
Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов. - Седативные препараты. Применяют пустырник или настойку валерианы. Представленная мера рекомендована при повышенной раздражимости или нервозности беременной.
Чтобы исключить выкидыш на раннем сроке, специалисты нашей клиники рекомендуют глюкокортикостероиды. Применяют Дексаметазон или Метипред. Их назначают пациентам с диагностированными иммунными нарушениями, которые могут привести к прерыванию беременности на раннем сроке.
Дополнительно может быть установлено специальное разгрузочное кольцо. Представленная процедура осуществляется во втором триместре, а точнее после 20 недели вынашивания плода.
Снимают такое устройство не ранее 38 недели. Оно необходимо женщине, чтобы сохранить правильное положение матки. Также разгрузочное кольцо позволяет предупредить преждевременные роды.
Дополнительные меры
Чтобы выкидыш на раннем сроке не наступил, рекомендуется отказаться от физических нагрузок. Особенно если это касается прыжков, подъема тяжестей. Сохранить беременность поможет покой, отсутствие резкой физической активности и соблюдение постельного режима.
Особенно если это касается прыжков, подъема тяжестей. Сохранить беременность поможет покой, отсутствие резкой физической активности и соблюдение постельного режима.
Еще одной мерой профилактики станет исключение резких движений. На любых сроках беременности они могут спровоцировать отслоение эмбриона или привести к серьезным осложнениям в его развитии.
Исключить ранний выкидыш позволит:
- эмоциональное спокойствие и отсутствие стрессов;
- отказ от принятия горячей ванны или посещения бани, сауны – это связано с тем, что высокие температуры провоцируют усиление кровотечения, а также отслоение плода;
- ограничение половых контактов – если есть угроза, что произойдет ранний выкидыш, от занятий сексом отказываются;
- исключение алкоголя, никотиновой зависимости.
Также важно отказаться от употребления ряда продуктов. Запрет касается шоколада, кофе и любых других напитков с содержанием кофеина. Ни в коем случае не стоит заниматься самолечением. Дело в том, что применение препаратов без назначения специалиста только усугубит ситуацию. Не рекомендуется применять и народные средства, чтобы остановить кровотечение, снять боли. Все лекарства и используемые рецепты должны согласовываться со специалистом, потому что велика вероятность нанесения вреда эмбриону.
Дело в том, что применение препаратов без назначения специалиста только усугубит ситуацию. Не рекомендуется применять и народные средства, чтобы остановить кровотечение, снять боли. Все лекарства и используемые рецепты должны согласовываться со специалистом, потому что велика вероятность нанесения вреда эмбриону.
Исключить такую проблему, как ранний выкидыш, действительно можно. Необходимо соблюдать все меры безопасности, полноценно и своевременно лечиться. Именно в таком случае беременность завершится рождением здорового ребенка.
Беременность: Страшное слово УГРОЗА! Убережем себя!
Наш сегодняшний разговор коснется рекомендаций беременной женщине, столкнувшейся с таким осложнением беременности, как угроза прерывания.
Беременность – это физиологический процесс для женского организма. Если женщина молода (18-30 лет) и здорова, то, как правило, беременность протекает без осложнений. В последнее время в мире и в нашей стране отмечается резкое ухудшение здоровья женщин репродуктивного возраста.
Осложнения беременности для лучшего понимания читателя можно разделить на 3 группы (это не стандарты).
- Во-первых, осложнения, связанные с самой беременностью, если бы не было этого состояния, то и не было бы осложнения – угроза прерывания беременности (угроза преждевременных родов).
- Во-вторых, это осложнения, связанные с заболеванием (например, краснуха) возникшим в период беременности.
- В-третьих, это осложнения, которые возникли у женщины, страдавшей тем или иным заболеванием еще до беременности (возможно первое обострение этого заболевания связано с беременностью).
Наиболее неприятным в психологическом и физическом плане осложнений является угроза прерывания беременности . Если это происходит на ранних сроках, то употребляется термин угроза прерывание беременности», если на поздних сроках (после 28 недель), то «угроза преждевременных родов».
Что делать при угрозе прерывание беременности
В некоторых странах, в том числе и в России, принято сохранять беременность любого срока; соответственно, если женщина отмечает кровянистые выделения во время беременности, то она незамедлительно должна обратиться к врачу в дневное время или прибегнуть к помощи бригады неотложной помощи в ночное время. Но вопрос целесообразности сохранения беременности при начавшемся кровотечении до 12 недель остается открытым, т.к. известно, что 70-80 % беременностей, прервавшихся в этот период, связаны с хромосомными патологиями, иногда не совместимыми с жизнью. Т.е. можно сказать, что организм сам исправляет свои ошибки.
Но вопрос целесообразности сохранения беременности при начавшемся кровотечении до 12 недель остается открытым, т.к. известно, что 70-80 % беременностей, прервавшихся в этот период, связаны с хромосомными патологиями, иногда не совместимыми с жизнью. Т.е. можно сказать, что организм сам исправляет свои ошибки.
Причины прерывания беременности
Прерывание беременности может быть связанно и с несостоятельностью шейки матки. Т.е. верхняя ее часть может быть не плотно сомкнута, т.е. не способна играть роль «замка». Такое состояние может быть вызвано травмами во время предыдущих родов или во время абортов (даже если он был однократным). В таком случае лечение проводится в стационаре, а в дальнейшем беременность наблюдается врачом амбулаторной практики. Женщине может быть наложен шов на шейку матки, если такой диагноз поставлен на 16-20 неделях или поставлено специальное удерживающее кольцо, если жалобы появились позже этого срока. Шов или кольцо снимают в момент начавшейся родовой деятельности, т.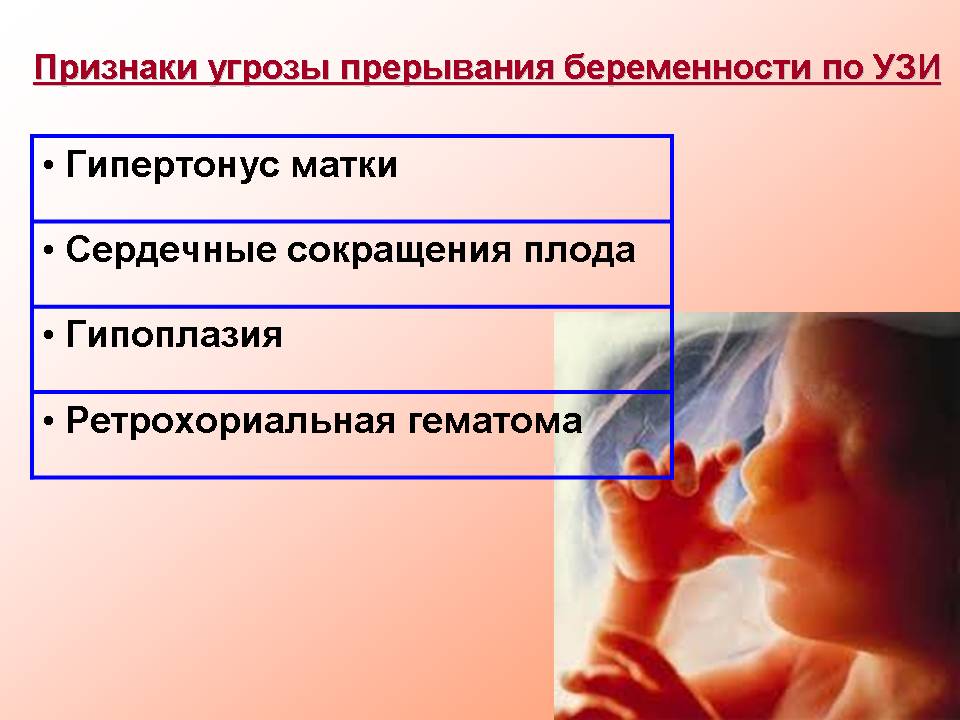 е. при появлении регулярных схваток или излитии околоплодных вод. Однако эта процедура может быть произведена и за две недели до предполагаемой даты родов.
е. при появлении регулярных схваток или излитии околоплодных вод. Однако эта процедура может быть произведена и за две недели до предполагаемой даты родов.
Прерывание беременности может быть связано с гормональным статусом женщины, поэтому в лечении этого осложнения ведущую роль отводят гормонам. С целью уточнения диагноза в женской консультации могут взять так называемый «мазок на угрозу» (это не 100% подтверждение диагноза). Безусловно, в регуляции беременности одну из главных ролей играют гормоны. Проблема лечения невынашивания беременности очень сложна и многогранна. Повторюсь, что в нашей стране беременность ранних сроков принято сохранять. С этой целью используют гормональную терапию, основанную на физиологических и патогенетических процессах возникновения и развития беременности. Женщину с диагнозом «угрожающий выкидыш» или «угроза прерывания беременности» госпитализируют для назначения соответствующей терапии при тяжелом состоянии или могут наблюдать амбулаторно и проводить гормональную терапию, так же как при стационарном лечении.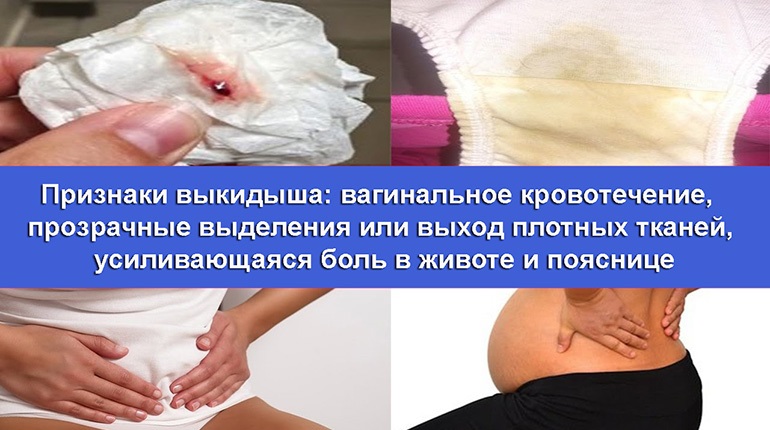
Симптомы угрозы прерывания беременности
Что касается угрозы преждевременных родов, то первыми симптомами могут быть не кровянистые выделения, а просто обильные выделения (иногда женщине кажется, что у нее недержание мочи). Это может быть сигналом, что целостность плодного пузыря нарушена. Конечно, в таком случае нужно незамедлительно обратиться к врачу. Если это дневное время суток, то достаточно врача женской консультации. В ночное время суток лучше вызвать бригаду скорой помощи или самостоятельно добраться до родильного дома.
В более поздние сроки беременности так же могут быть кровянистые выделения. Причиной их может быть низко расположенная плацента и постоянные сокращения матки (тонус матки). Именно тонус матки может вызвать отслойку плаценты и, соответственно, кровотечение. Обращение к врачу должно быть в таком же режиме, как рассказано выше.
Отдельно необходимо упомянуть о внематочной беременности. Это состояние тоже может быть связано с угрозой прерывания, только последствия прерывания внематочной беременности могут неблагоприятно отразиться на здоровье женщины. Внематочная беременность – это состояние, при котором плодное яйцо прикрепляется вне полости матки. Этим местом чаще всего бывают трубы, но так же внематочную беременность могут найти непосредственно в яичнике или в брюшной полости. Диагноз «внематочная беременность» требует незамедлительного оперативного вмешательства. Объем операции и оперативный доступ (полостная операция или лапароскопическая) может быть решен только в условиях стационара и зависит от многих факторов, в том числе от осложнений, возникших в момент поступления в стационар. Очень часто внематочная беременность возникает при нарушении работы ворсинок, которые находятся в трубах и проталкивают оплодотворившуюся яйцеклетку в полость матки. Предугадать это состояние невозможно. Однако возникнуть оно может чаще всего при хронических воспалительных заболеваниях органов малого таза.
Это состояние тоже может быть связано с угрозой прерывания, только последствия прерывания внематочной беременности могут неблагоприятно отразиться на здоровье женщины. Внематочная беременность – это состояние, при котором плодное яйцо прикрепляется вне полости матки. Этим местом чаще всего бывают трубы, но так же внематочную беременность могут найти непосредственно в яичнике или в брюшной полости. Диагноз «внематочная беременность» требует незамедлительного оперативного вмешательства. Объем операции и оперативный доступ (полостная операция или лапароскопическая) может быть решен только в условиях стационара и зависит от многих факторов, в том числе от осложнений, возникших в момент поступления в стационар. Очень часто внематочная беременность возникает при нарушении работы ворсинок, которые находятся в трубах и проталкивают оплодотворившуюся яйцеклетку в полость матки. Предугадать это состояние невозможно. Однако возникнуть оно может чаще всего при хронических воспалительных заболеваниях органов малого таза.
Что делать в случае прерывания беременности
Если беременность не удалось сохранить, то встает вопрос о причинах этой ситуации. После произошедшего необходимо обследование, которое будет включать в себя обследование обоих супругов. Необходимо получить результаты гистологического исследования и проконсультироваться с генетиком. Женщина будет обследована гинекологом на наличие инфекций или нарушений гормонального фона, мужчине необходима консультация уролога (андролога) для такого же обследования.
Иногда причину найти бывает очень сложно, но это не повод отчаиваться. Последующие беременности могут проходить без осложнений, и первая неудачная попытка быстро забывается. При благополучном обследовании планировать следующую беременность рекомендуют через 4-6 месяцев.
Всё, о чем мы поговорили, должно привлечь внимание к здоровью беременной женщины и помочь сориентироваться при возникновении той или иной ситуации. Желанная беременность – это радостное состояние для женщины и её семьи. Задача врача предупредить и, по мере возможности, решить проблему с положительным результатом.
Задача врача предупредить и, по мере возможности, решить проблему с положительным результатом.
Угроза выкидыша на ранних сроках – Записаться на прием в ЮЗАО Москвы
От метро Нахимовский проспект (5 минут пешком)
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская (19 минут пешком)
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская (19 минут пешком)
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
От метро Чертановская район Чертаново ( 20 минут)
Из района Чертаново до нашего медицинского центра можно добраться от Метро Чертановская за 20 минут или пешком за 35-40 минут.
От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки «Метро Профсоюзная» проехать 7 остановок до остановки «Метро Нахимовский проспект». Далее по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки «Метро Калужская» проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые черемушки» на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару
Реальная и мнимая угроза выкидыша | 74.
 ru
ru
Второй момент: если у матери повышен уровень мужских гормонов, которые «глушат» выработку прогестерона, то обязательна сохраняющая терапия. Если нарушена работа щитовидной железы, связанная либо с недостатком йода в организме, либо с иными причинами, она также может привести к угрозе выкидыша.
Травматические повреждения – не только перенесенные травмы, но и любые виды операций и аборты в том числе – еще одна группа причин, приводящих к проблемной беременности. Аномалии развития женских половых органов и осложнения беременности – ранние и поздние токсикозы, резус-конфликт, многоводие, предлежание плаценты, истмико-цервикальная недостаточность и многое другое – еще одна группа риска. Перечисленные осложнения беременности способствуют нарушению кровообращения плаценты, и как результат – преждевременные роды. Различные неинфекционные заболевания матери – анемии, аутоиммунные заболевания, бронхиальная астма, миома матки, эндометриоз – также являются причиной угрозы прерывания беременности.
Естественно, что в группу риска автоматически попадают женщины, ведущие «небеременный» образ жизни. Абсолютно недопустимы курение, алкоголь, нервное перенапряжение и прочие неблагоприятные факторы. Конечно, в современной жизни очень сложно обойтись без стрессовых ситуаций, но, насколько это возможно, смягчите их действие. Заручитесь моральной поддержкой близких людей, держите себя в руках, берегите, как хрустальную вазу, себя и то, что вам доверено свыше.
Чтобы избежать сильного воздействия стресса, прислушайтесь к следующим советам. Если вы слишком много работаете, то попробуйте все-таки отказаться от некоторой ее части. Расставьте приоритеты: распределите свое время так, чтобы оно оставалось и для отдыха, и для ежедневных прогулок. Слушайте приятную, мелодичную музыку, например «Моцарт для детей», которого детки, еще находясь в утробе, очень любят. Если вас что-то беспокоит, возьмите лист бумаги и составьте список того, что вам нужно сделать и как. Принимайте перед сном теплый, расслабляющий душ, ухаживайте за собой, балуйте себя. От этих «капризов» зависит здоровье вашего ребенка.
От этих «капризов» зависит здоровье вашего ребенка.
А для того, чтобы вовремя понять, что происходит и почему беременность оказалась под угрозой срыва, необходимо постоянное наблюдение у врача.
– Что можно считать тревожными симптомами? В каких случаях обязательно нужно обращаться к врачу? Каковы признаки угрозы прерывания беременности?
– Обращаться к врачу я бы рекомендовала при любом изменении самочувствия, даже если вам кажется, что все в норме. Если вы не сообщаете врачу о том, что вас что-то беспокоит. то сразу возникает вопрос: нужна ли вам эта беременность? Разве не будущая мама прежде всего заинтересована в том, чтобы ее ребенок развивался нормально и был здоров?
Симптомы, о которых обязательно надо рассказать врачу: боль и ощущение тяжести внизу живота и пояснице, мажущие выделения коричневатого цвета или красные, более интенсивные, напряжение матки, ее «каменение», на более поздних сроках беременности – схваткообразные боли. Не нужно думать, что пара коричневых пятен – не страшно и все пройдет само по себе. Своевременное обращение к врачу может сыграть решающую роль.
Своевременное обращение к врачу может сыграть решающую роль.
Конечно, есть признаки, по которым доктор уже на плановом приеме, не дожидаясь «экстренного» обращения, может увидеть угрозу прерывания беременности – повышение тонуса матки, данные УЗИ, нарушение сердцебиения плода, несоответствие размеров матки сроку беременности и другие.
– Рассказывают истории о женщинах, которых вообще заставляли всю беременность лежать. Чем это может быть обусловлено? В то же время беременность – не болезнь. Надо гулять, дышать свежим воздухом, хорошо бы ходить в бассейн… Можно ли все это при угрозе?
– Длительное пребывание в стационаре может быть обусловлено только серьезными причинами, связанными с состоянием их здоровья. Если есть такая необходимость, то разумнее было бы настроиться и не воспринимать госпитализацию как каприз или излишнюю опеку со стороны врачей. Зря рекомендовать длительную госпитализацию никто не заинтересован.
Нужно помнить, что угроза прерывания беременности создает не только определенный дискомфорт для будущей мамы, но и отражается на состоянии плода. Он получает меньше кислорода, питательных веществ, развивается с отставанием от нормы, созревает позже, не набирает веса, и все эти проблемы придется решать после родов.
Он получает меньше кислорода, питательных веществ, развивается с отставанием от нормы, созревает позже, не набирает веса, и все эти проблемы придется решать после родов.
Чем больше внимания вы уделите своему ребенку при подготовке и вынашивании беременности, тем меньше хлопот он вам доставит после рождения. Считайте, что заботой о себе во время беременности вы сами себе облегчите жизнь в будущем: мало кто любит бегать по поликлиникам, искать необходимых специалистов-врачей, массажистов, иглорефлексотерапевтов и платить за это большие деньги.
Что касается привычного образа жизни, то в каждом конкретном случае режим согласовывается с врачом, с учетом вашей ситуации и степени риска, если она вообще есть. Общих рекомендаций я бы не стала давать.
– Еще один немаловажный вопрос: секс и угроза прерывания беременности. Насколько опасна близость для полноценного вынашивания малыша?
– При наличии угрозы прерывания беременности интимные отношения нежелательны, потому что оргазм провоцирует активное сокращение матки, что может стать причиной отслойки плодного яйца на ранних сроках и преждевременных родов на более поздних сроках беременности.
Если же женщина здорова, подготовлена к беременности, то вероятность угрозы невелика. Ну а уж если вы и сами отнесете себя в группу риска (см. вышеназванные причины), то совет один – внимательно следуйте рекомендациям лечащего врача.
Ищите специалиста, которому вы не побоитесь доверить ведение беременности, готовьтесь к этому событию заранее, подлечите все имеющиеся проблемные места, определитесь сами, что для вас сейчас важнее – секс или здоровье ребенка. Каждый волен поступать, как ему кажется правильным. Врач дает советы и рекомендации, исходя из тех знаний и опыта, которыми он располагает, а делать выбор и нести за него ответственность будете только вы сами. Ведь это ваш ребенок.
– Каковы показания для госпитализации с угрозой?
– Наличие угрозы – основное показание.
– Можно ли амбулаторно лечиться при таком диагнозе?
– Самый щадящий вариант – взять отпуск и лежать дома. Второй вариант – дневной стационар. Если ситуация более серьезная, то оба они, как правило, не приемлемы.
Беременность – довольно сложный период в жизни женщины. Излишняя мнительность и тревожность – тоже ни к чему, это тот же стресс. Тем не менее в повседневных хлопотах не забывайте прислушиваться к собственным ощущениям и уделять должное внимание своему здоровью и ребенку, жизнь и здоровье которого сейчас исключительно в ваших руках.
Причины выкидыша, лечение бесплодия, прогноз на будущее – поясняет врач клиники ISIDA
Алипова Наталия Федоровна
Акушер-гинеколог
Репродуктолог
30 мая 2018
Клиника ISIDA делает подарок будущим мамам – предлагает воспользоваться следующими специальными предложениями:
«ISIDA test drive» – это возможность получить бесплатно первую консультацию врача-гинеколога в отделениях клиники ISIDA:
А также – пройти УЗ-исследование в этих отделениях.
Воспользовавшись специальным предложением «ISIDA test drive», Вы получаете возможность лично познакомиться с клиникой ISIDA, сформировать собственное мнение об уровне профессионализма специалистов клиники, сервисном обслуживании и т.д. Данное специальное предложение действительно только для пациенток в первом триместре беременности, которые еще ни разу не были в клинике ISIDA.
Подробнее: https://isida.ua/test-drive/
Беременность после выкидыша – как скоро можно решиться на это? И какова вероятность того, что угроза выкидыша, замершая беременность не повторятся? Каковы причины выкидыша, поддаются ли они диагностике и самое важное – можно ли избавиться от препятствий, стоящих на пути к желанной беременности? На наиболее распространенные вопросы, связанные с лечением бесплодия после самопроизвольного прерывания беременности, отвечает врач акушер-гинеколог клиники ISIDA Алипова Наталия Федоровна.
Самопроизвольное прерывание беременности: что делать?
К сожалению, потеря беременности – далеко не редкий случай. Как показывают данные медицинской статистики, частота потерь беременности составляет 15-20%. То есть теряется примерно каждая пятая беременность. И всегда самопроизвольный выкидыш вне зависимости от срока беременности для женщины – тяжелый удар. Часто к переживаниям о потере ребенка присоединяется еще и страх перед будущим. А вдруг, если удастся забеременеть опять, все повторится?
Как показывают данные медицинской статистики, частота потерь беременности составляет 15-20%. То есть теряется примерно каждая пятая беременность. И всегда самопроизвольный выкидыш вне зависимости от срока беременности для женщины – тяжелый удар. Часто к переживаниям о потере ребенка присоединяется еще и страх перед будущим. А вдруг, если удастся забеременеть опять, все повторится?
К счастью, у большинства женщин потеря беременности, особенно на ранних сроках, является случайной (спонтанной), спровоцированной внезапно возникшими причинами, повторение которых в будущем маловероятно. То есть угроза выкидыша при следующей беременности в таких случаях невысока. Правильно выдержанный срок до наступления следующей беременности, курс поддерживающей терапии, назначенный при необходимости врачом, а также бережное, внимательное отношение к себе во время следующей беременности сводят риск угрозы выкидыша в будущем к минимальному.
Однако существует целый ряд хронических состояний, которые могут провоцировать возникновение угрозы выкидыша или даже очередную потерю беременности. Отличить случайную потерю беременности от выкидыша, обусловленного хроническими проблемами в организме женщины, может только врач после тщательного обследования.
Отличить случайную потерю беременности от выкидыша, обусловленного хроническими проблемами в организме женщины, может только врач после тщательного обследования.
Поэтому, даже если выкидыш случился на ранних сроках (до 12 недель) и существуют обстоятельства, которые, на первый взгляд, достаточно достоверно показывают причины выкидыша, обратиться к врачу и пройти все назначенные им обследования, нужно обязательно! Чем быстрее и правильнее будут диагностированы причины потери беременности, тем больше у женщины шансов на следующую благополучную беременность.
Причины возникновения угрозы выкидыша
Первая задача, которую должен решить врач, – это определить, была потеря беременности спонтанной или закономерной. От вывода врача зависит тактика дальнейшего поведения. В случае спонтанного выкидыша это может быть поддерживающая терапия, общее укрепление состояния здоровья, нормализация психоэмоционального состояния. Если же замершая беременность или выкидыш были закономерными, обусловленными серьезными проблемами в состоянии репродуктивного здоровья женщины, необходимо комплексное лечение, направленное на устранение причины выкидыша.
Причина выкидыша – генетический сбой
Во время оплодотворения яйцеклетки нередко случается нарушение процесса передачи генетической информации. Это происходит даже чаще, чем беспроблемное с точки зрения генетики оплодотворение. В этом случае может включиться закон естественного отбора: матка женщины обладает способностью распознавать такие эмбрионы и отказывает им в дальнейшем развитии. В таких случаях беременность на сроке до 12 недель завершается замиранием беременности или самопроизвольным выкидышем. Иногда выкидыш случается на настолько маленьких сроках беременности, что женщина может даже не знать о том, что оплодотворение было. Небольшая задержка менструации может быть единственным симптомом беременности, которой организм женщины «отказал» в дальнейшем развитии.
Ошибка в передаче генетической информации в подавляющем большинстве случаев является случайной, шансы на наступление благополучной беременности в этом случае значительно превышают угрозу очередного выкидыша.
Однако нужно иметь в виду, что причиной выкидыша может быть и наличие серьезной хромосомной «поломки» в генетическом коде женщины или мужчины. При этом мужчина и женщина могут об этом даже не знать. Поэтому, в случае, если выкидыш на ранних сроках повторяется неоднократно, женщине необходимо обратиться к генетику. Но решение о том, нужно это делать или нет, принимает врач-гинеколог после тщательного анализа ситуации.
Причиной выкидыша могут быть вирусы или бактерии
Снижение уровня иммунитета на ранних сроках беременности в определенной степени является закономерным. Умная природа допускает это, чтобы обезопасить зародыш от атаки иммунной системы, которая на ранних сроках беременности воспринимает новую жизнь как чужеродный белок и может «принять решение» об уничтожении его. Чтобы этого не случилось, уровень иммунитета естественным путем снижается. Увы, это делает организм женщины более уязвимым по отношению к болезнетворным вирусам и бактериям. А заражение каким-либо инфекционным заболеванием может привести к выкидышу. Сохранится ли беременность, зависит от агрессивности атакующего вируса или бактерии, а также (в значительной степени) – от срока беременности.
Другие вредные факторы (токсические, стрессовые) приводят к потерям беременности значительно реже и, конечно, не могут влиять на деторождение в будущем.
Хронические заболевания
К сожалению, иногда угроза выкидыша или самопроизвольное прерывание беременности возникает у женщины вследствие серьезных проблем в ее организме. В случае, если потеря беременности – не единичный случай, требуется проведение первичного скринингового обследования. Его основные составляющие:
УЗИ – этот вид обследования позволяет подтвердить или исключить наличие маточных аномалий. Во время этого исследования врач проводит первичную диагностику матки и эндометрия. В случае, если УЗИ дает врачу основания для подозрения на маточный фактор, он может назначить дополнительные диагностические исследования. Например, гистероскопию для диагностики или устранения полипов, отдельных узлов, перепонок, внутриматочных спаек и т.д.
Иногда врач назначает иммуногистохимическое исследование эндометрия. Это исследование может назначаться для выявления возможных причин нарушения процесса имплантации эмбриона.
Исследование хромосомного набора родителей – дает информацию о наличии или отсутствии хромосомных аномалий в генетическом коде мужчины или женщины. Иногда после диагностики так называемой замершей беременности женщине назначается выскабливание (удаление уже мертвого эмбриона из полости матки). Если в течение суток после операции провести генетический анализ материала, полученного во время выскабливания, врач получит ценную информацию, которая значительно облегчит диагностику причин выкидыша и снимет необходимость дальнейших диагностических обследований.
В зависимости от того, как протекала беременность до выкидыша, а также на основании анамнеза общего состояния здоровья (врач обязательно принимает во внимание наличие болезней, передающихся по наследству), может быть назначен анализ на антифосфолипидные антитела и наследственные склонности к тромбозам.
В случае, если врач предполагает, что причиной выкидыша являются нарушения в работе иммунной системы, он может назначить скрининговое обследование функции щитовидной железы в виде анализа на тиреотропный гормон (ТТГ) и, по показаниям, на аутоиммунные антитела (АТПО, АГГТ), иногда УЗИ.
Как видим, существует целый ряд диагностических обследований, которые позволяют выявить причину выкидыша и назначить на основании этого эффективное лечение.
Центр лечения невынашивания беременности
Клиника ISIDA уже более 25 лет специализируется на лечении бесплодия. В течение этого времени специалистами клиники накоплен огромный опыт практической работы. Кроме того, врачи клиники имеют возможность постоянно повышать свой профессиональный уровень на международных научно-практических конференциях, проходить мастер-классы и стажировки в ведущих европейских клиниках.
Пациенты клиники ISIDA, столкнувшиеся с проблемой невынашивания беременности, могут получить квалифицированную помощь в Центре лечения бесплодия. Об основных направлениях работы этого центра Вы можете узнать из статьи «В клинике ISIDA открылся Центр лечения бесплодия».
Читайте также о том, как проводится генетический анализ в клинике ISIDA, какие проблемы решаются благодаря полученной информации.
Испытываете сложности с зачатием или вынашиванием ребенка? Позвоните в клинику ISIDA по телефонам 0 800 60 80 80, +38 (044) 455 88 11 и мы с радостью ответим на все Ваши вопросы. Или задайте нам свой вопрос с помощью специальной формы на сайте.
Лечение угрозы прерывания беременности в клинике
Под термином «угроза прерывания беременности» понимается состояние, когда на сроке до 22 недель женщина может потерять ребенка. Когда срок гестации переходит отметку в 22 недели, угроза также может возникнуть, но здесь речь идет уже о преждевременных родах. Существует и еще одно понятие – неучтенные потери беременности, когда гестация плода прерывается уже на второй-третьей неделе, и сама женщина этого не замечает. Примерно 30% беременностей, по статистике, прерываются именно так – происходит так называемый «сброс» природных ошибок, то есть изначально нежизнеспособные эмбрионы прекращают развитие.
Что становится причиной угрозы?
Факторов, вызывающих угрозу прерывания беременности, довольно много. Основными из них являются:
- Гормональные изменения. Безусловно, само по себе изменение гормонального фона во время беременности считается нормальным, но в некоторых случаях оно может быть неблагоприятным. Самая серьезная проблема – нехватка гормона прогестерона, поскольку именно он не позволяет матке беспорядочно сокращаться, а значит препятствует самопроизвольному выкидышу. Дефицит прогестерона случается из-за дисфункции желтого тела, нарушений в работе щитовидки или гипофизе. Опасной считается и ситуация, когда при нормальном уровне прогестерона повышен уровень мужского гормона андрогена.
- Генетические нарушения. Обычно именно этот фактор провоцирует выкидыши на первых неделях гестации. Из-за мутации хромосом нормальное развитие ребенка становится невозможным, организм женщины сам отторгает плод, не позволяя таким образом появиться на свет ребенку с грубыми нарушениями здоровья, нежизнеспособному. Иммунитет беременной женщины также может стать причиной угрозы выкидыша – он реагирует на ребенка как на инородное тело и отторгает его. В таких ситуациях будущим родителям обязательно нужно проконсультироваться с генетиком.
- ИППП (инфекции, передающиеся преимущественно половым путем): хламидиоз, герпес, цитомегаловирус, микоплазмоз, уреаплазмоз. Эти заболевания очень неблагоприятны для ребенка и беременной женщины. У плода они могут вызвать серьезные нарушения в развитии, помешать правильной закладке внутренних органов на первой стадии, дальнейшему их росту и выполнению функций.
- Инфекционные и воспалительные заболевания (грипп, ОРВИ, гепатит, краснуха, ангина, пневмония и др.) также способны привести к прерыванию беременности из-за повышенной температуры, кислородного голодания, интоксикации организма. Во время беременности нужно как можно реже общаться с больными, избегать мест большого скопления людей.
- Заболевания половых органов: миома, эндометриоз, аномалии в развитии, последствия травм, спайки – все это часто препятствует развитию и нормальному росту плода. Поэтому будущая мама на протяжении всей беременности должна наблюдаться и обследоваться в специализированных клиниках у опытных специалистов.
- Стрессовые ситуации. Не зря медики рекомендуют будущим мамам следить за своим психологическим состоянием. Иногда этот фактор может стать пусковым механизмом выкидыша. Не принимайте события, происходящие вокруг вас, близко к сердцу на любых сроках беременности.
- Инвазивное обследование, то есть забор амниотической жидкости для дальнейшего исследования в генетической лаборатории, а также кордоцентез, то есть забор крови из пупочной вены малыша. Подобные обследования назначаются, например, когда есть серьезные подозрения на наличие у плода хромосомных отклонений, заболеваний генетического характера.
- Травмы, падения, переутомление женщины во время беременности.
- Алкоголь, табакокурение и т.д.
- Тромбофилия – нарушение свертываемости крови, повышенная вероятность образования тромбов.
- Резус-конфликт. В ситуациях, когда резус крови матери отрицательный, а отца – положительный, у ребенка может образоваться положительный резус. Тогда организм матери начинает вырабатывать антитела, которые борются (как им «кажется») с инородным телом.
Какие симптомы указывают на угрозу прерывания беременности?
Болевые ощущения. Женщина может почувствовать боль в нижней части живота, в поясничной области. Иногда боль отдает в бок справа или слева. Характер боли разнообразен – тянущая, колющая, режущая. Также боль может иметь схваткообразный характер и при этом не зависеть от того, сидит женщина, стоит или лежит. После сна или отдыха боли не проходят, остаются прежними или даже нарастают.
Появление выделений. Тревогу вызывают кровянистые выделения. Они могут быть скудными, мажущими, далее перерастая в обильные кровотечения. В случаях, когда женщина обращается к врачу сразу же, обнаружив у себя небольшие кровяные выделения, остается достаточно много шансов сохранить беременность и устранить угрозу. Обильное кровотечение практически всегда приводит к потере плода, более того – становится угрозой для жизни и здоровья (в частности, для репродуктивной функции) самой женщины.
Повышение тонуса матки. Такое состояние может отмечаться постоянно либо же возникать периодически. Женщина обычно чувствует тонус сама, когда матка напрягается, сжимается. При таком симптоме обращаться к врачу нужно обязательно, особенно если тонус сопровождается болью или кровотечением.
Как на УЗИ можно заподозрить угрозу прерывания беременности?
Ультразвуковое исследование выявляет лишь косвенные признаки угрозы, но и они весьма важны для диагностики патологического состояния:
- Тонус матки. Состояние, когда тонус локализуется только по передней или по задней стенке матки, не должен вызывать серьезных опасений, а только стать причиной более внимательного наблюдения за беременной. Такое состояние может быть преходящим и исчезнуть без боли и патологических выделений. Полный тонус матки (гипертонус), то есть когда она вся напрягается («каменеет»), уже требует лечения.
- Нарушение сердцебиения у плода. ЧСС плода можно определить уже с 5 недели гестации. На сроке 8 и более недель нормальной считается ЧСС 120–160 ударов в минуту. Отклонение значения ЧСС в большую или меньшую сторону должно насторожить врача.
- Гиперплазия хориона. Из хориона впоследствии развивается плацента. Соответственно, его недоразвитие приведет к тому, что плацента не сможет полноценно питать плод.
- Ретрохориальная (заоболочечная) гематома. Когда плодное яйцо частично отслаивается от хориона, происходит повреждение сосудов и излитие крови. Таким образом, образуется гематома, дальнейшее развитие которой приводит к прерыванию беременности. Своевременное выявление подобной патологии и правильное лечение помогут сохранить беременность. Обычно обнаружение гематомы происходит на первом УЗИ-скрининге, при этом сама женщина может и не заметить каких-либо болей или неприятных ощущений.
- Уменьшение длины шейки матки при расширенном внутреннем зеве.
Какое лечение назначается женщине при выявлении угрозы прерывания беременности?
Многочисленные исследования в области гинекологии и генетики говорят о том, что беременность на сроке до 12 недель, находящуюся под угрозой, не стоит сохранять во что бы то ни стало. Как уже говорилось ранее, на таких малых сроках организм женщины зачастую отторгает эмбрионы с генетическими патологиями.
Врач оценивает состояние пациентки, назначает УЗИ на раннем сроке, прописывает лечение. Дальше остается только ждать положительного исхода, но при этом быть готовым к тому, что до родов дело не дойдет. Даже если выкидыш случился, отчаиваться и говорить о серьезной патологии репродуктивной системы не стоит. К следующей беременности нужно будет подготовиться, пройти дополнительные обследования, возможно, гормональную или другую терапию – как назначит врач.
На более поздних сроках лечение угрозы прерывания беременности проводится в стационаре – дневном или полном. Женщине могут быть назначены капельницы, уколы, физиотерапевтические и другие процедуры, в зависимости от симптомов и показаний УЗИ.
В чем заключается лечение угрозы на ранних сроках – 3–12 недель?
Обычно на таких малых сроках при угрозе прерывания беременности потребуются следующие меры для ее предотвращения:
- Корректировка режима жизнедеятельности. Иногда это означает постельный режим, иногда – просто ограничение физических нагрузок. Врачи зачастую выписывают беременным женщинам больничный лист, так как стрессы, нагрузки и волнения, связанные с работой, только усугубляют положение.
- Половое воздержание.
- Назначение седативных (успокоительных) препаратов. Обычно женщинам назначают валериану, настойку пустырника и другие относительно безопасные препараты.
- Назначение препаратов, направленных на регуляцию стула (например, глицериновые свечки).
- Назначение препаратов, содержащих магний. Они оказывают успокоительное действие и нормализуют работу кишечника.
- Гормональная терапия. Женщинам зачастую назначают препараты Дюфастон или Утрожестан (содержат прогестерон). Особенно такие лекарства необходимы, если в период планирования беременности наблюдались нарушения менструального цикла, ранее случались выкидыши, проводилось лечение от бесплодия и так далее. Дозировка, кратность и продолжительность приема препаратов определяются врачом в индивидуальном порядке.
Также женщина, беременность которой находится под угрозой, несомненно, нуждается в психологической поддержке близких людей.
Лечение угрозы беременности во втором триместре
Все перечисленные выше назначения могут сохраняться и во втором триместре. Дополнить лечение можно следующим:
- Магнезиальная терапия. Женщинам довольно часто назначают магнезию в виде капельниц с медленным введением с целью снять напряжение матки. Такая терапия безопасна, ее эффективность давно доказана. Кроме расслабляющего действия для матки магнезия способствует профилактике или снятию отеков.
- Индометациновые ректальные свечи. Противопоказания – язва желудка или двенадцатиперстной кишки, колиты, гастрит, тромбоцитопения. Противопоказания, связанные с состоянием плода, – задержка внутриутробного развития, аномалия развития почек, воспаление хориона, пороки сердца, маловодие, неравномерное кровоснабжение (при двойне).
- Наложение швов на шейку матки в случаях, когда ее длина отклоняется от нормативной.
- Назначение спазмолитиков (но-шпа, ректальные свечи с папаверином).
Эффективное лечение и снятие угрозы прерывания беременности не говорит о том, что наблюдение женщины можно перевести в обычный режим. Необходимо сохранять пристальное внимание к ее состоянию и при малейших подозрениях на новую угрозу оперативно принимать меры. Во многом успех беременности зависит от самой женщины, от того, насколько внимательно она прислушивается к собственному организму и к советам врача.
Иногда угроза сохраняется на протяжении всей беременности. Зачастую это происходит после ЭКО или искусственной инсеминации. Но возможности современной медицины позволяют сохранять и такие беременности – женщины рожают здоровых детей, хотя сложностей им приходится испытать немало.
Как видно, лечение угрозы бывает очень различным, и при назначениях врачу важно учесть все индивидуальные особенности состояния женщины и развития плода. Специалисты центра репродукции «Генезис» в Санкт-Петербурге долгие годы помогают успешно забеременеть женщинам и сохраняют беременности своих пациенток при угрозах. Но в первую очередь мы делаем все, чтобы угрозу предотвратить, – проводим обследования, назначаем оптимальную дозировку витаминов, даем рекомендации по корректировке режима питания и так далее.
Возможные последствия угрозы прерывания беременности
Статистика говорит о том, что 50% женщин хотя бы один раз за свою беременность сталкивались с угрозой ее прерывания, при этом далеко не каждый случай заканчивался печально. Если говорить о последствиях угрозы для плода, стоит выделить следующие:
- Гипоксия плода (кислородное голодание). Острая и продолжительная гипоксия может негативно сказаться на развитии головного мозга ребенка, вызвать у него ДЦП и другие серьезные патологии.
- Замедленные темпы роста плода (по УЗИ количество недель гестации не совпадает с количеством акушерских недель).
- Инфицирование плода внутриутробно.
Как правило, если женщина следует рекомендациям лечащего врача, проходит плановые и внеплановые УЗИ-скрининги, это помогает сохранить беременность и предотвратить какие-либо патологии у малыша.
Каждой женщине в период беременности в первую очередь нужно думать о себе и о ребенке, а не о работе, домашних делах, покупках и тому подобном. Правильное питание, спокойствие, прогулки на свежем воздухе, положительные эмоции – все это обязательные условия успешной беременности и рождения здорового малыша.
Информационный бюллетень пожарной безопасности «Пожару.net» от 10.04.2021 г. № 4 (90)
Подробнее…
О средней заработной плате сотрудников за март 2021 г.
Подробнее…
Результаты анкетирования пациентов по больнице за март 2021г.
Подробнее…
О средней заработной плате сотрудников за февраль 2021 г.
Подробнее…
Информационный бюллетень пожарной безопасности «Пожару.net» от 10.03.2021 г. № 3 (89)
Подробнее…
Результаты анкетирования пациентов по больнице за февраль 2021г.
Подробнее…
О средней заработной плате сотрудников за январь 2021 г.
Подробнее…
Отчет за 2020 год по анкетированию пациентов с учетом критериев НОК
Подробнее…
Результаты анкетирования пациентов по больнице за январь 2021г.
Подробнее…
О средней заработной плате сотрудников за декабрь 2020 г.
Подробнее…
Результаты анкетирования пациентов по больнице за декабрь 2020г.
Подробнее…
Целевые критерии доступности и качества медицинской помощи 2021-2023
Подробнее…
Памятка для пациентов, направленных на лечение бесплодия методом ЭКО/ЭКО+ИКСИ
Подробнее…
О средней заработной плате сотрудников за ноябрь 2020 г.
Подробнее…
Информационный бюллетень пожарной безопасности №12(86)
Подробнее…
Результаты анкетирования пациентов по больнице за ноябрь 2020г.
Подробнее…
Как узнать результат ПЦР-теста на Covid-19 на сайте www.web-pacient.ru?
Подробнее…
О средней заработной плате сотрудников за октябрь 2020 г.
Подробнее…
ФАКТИЧЕСКИЕ ПОКАЗАТЕЛИ ДОСТУПНОСТИ И КАЧЕСТВА МЕДИЦИНСКОЙ ПОМОЩИ ПО КГБУЗ «КМКБ №4»
Подробнее…
Ранняя потеря беременности | ACOG
Ячейки: Наименьшие элементы конструкции в теле; строительные блоки для всех частей тела.
Шейка матки: Нижний узкий конец матки в верхней части влагалища.
Хромосомы: Структуры, расположенные внутри каждой клетки тела и содержащие гены, определяющие физическое состояние человека.
Расширение и кюретаж (D&C): Процедура, при которой шейка матки вскрывается и ткань осторожно соскабливается или отсасывается изнутри матки.
Ранняя потеря беременности: Потеря беременности, наступившая в первые 13 недель беременности; также называется выкидышем.
Внематочная беременность: Беременность, при которой оплодотворенная яйцеклетка начинает расти не внутри матки, обычно в одной из маточных труб.
Яйцо: Женская репродуктивная клетка, продуцируемая и высвобождающаяся из яичников; также называется яйцеклеткой.
Эмбрион: Развивающийся организм с момента имплантации в матку до 8 полных недель беременности.
Оплодотворение: Соединение яйцеклетки и спермы.
Плод: Развивающийся организм в матке с девятой недели беременности до конца беременности.
Общая анестезия: Использование препаратов, вызывающих сонливое состояние, для предотвращения боли во время операции.
Гены: Сегменты ДНК, содержащие инструкции по развитию физических качеств человека и контролю процессов в организме.Это основная единица наследственности, которая может передаваться от родителей к потомству.
Хорионический гонадотропин человека (ХГЧ): Гормон, вырабатываемый во время беременности; его обнаружение является основой большинства тестов на беременность.
Внутриматочное устройство: Небольшое устройство, которое вставляется и оставляется внутри матки для предотвращения беременности.
Местная анестезия: Использование препаратов, предотвращающих боль в какой-либо части тела.
Выкидыш: Потеря беременности, наступившая в первые 13 недель беременности.
Овуляция: Для выхода яйцеклетки из одного из яичников.
Региональная анестезия: Использование лекарств для блокирования чувствительности в определенной области тела.
Rh Иммуноглобулин: Вещество, назначаемое для предотвращения реакции антител резус-отрицательного человека на резус-положительные клетки крови.
Сперма: Клетка, вырабатываемая в мужских семенниках, которая может оплодотворять женскую яйцеклетку.
Самопроизвольный аборт: Медицинский термин, обозначающий потерю беременности на ранних сроках.
Триместр: Любой из трех трехмесячных периодов, на которые делится беременность.
Ультразвуковое исследование: Тест, в котором звуковые волны используются для исследования внутренних структур. Во время беременности его можно использовать для обследования плода.
Матка: Мышечный орган, расположенный в тазу женщины, который содержит и питает развивающийся плод во время беременности.
Вакуумная аспирация: Процедура, при которой ткань удаляется из матки с помощью аспирационного устройства, прикрепленного к тонкой трубке, называемой канюлей.
У меня выкидыш?
Эта статья также доступна на: português, español
Статья была первоначально опубликована 7 ноября 2017 г. и обновлена 6 июня 2019 г. Хотя продолжительность менструального цикла может варьироваться, некоторые люди могут беспокоиться, что их поздний период на самом деле является очень ранним выкидышем (также известный как самопроизвольный аборт ).
Выкидыш или прерывание беременности в первые 20 недель (1) — обычное дело.По крайней мере, каждая третья беременность заканчивается выкидышем (2), хотя люди не всегда знают, что они были беременны, когда происходит выкидыш. Иногда яйцеклетка имплантируется только на короткий период времени, и тогда беременность заканчивается. При таком сценарии большинство людей не знали бы, что они беременны. Примерно каждая пятая клинически признанная беременность (беременность, признанная положительным результатом теста на беременность) заканчивается выкидышем (2, 3).
Выкидыши чаще всего возникают в первые шесть недель беременности, вероятность их возникновения снижается по мере развития беременности (2,3).Если беременность случается, то, скорее всего, это происходит в первом триместре (первые 13 недель по сроку беременности) (4).
Когда выкидыш происходит до того, как человек узнает, что он беременен, может быть трудно отличить нормальный менструальный цикл от выкидыша.
Симптомы обоих менструальных периодов
и выкидыш могут включать (1, 4-7):
Если у вас выкидыш
, кто-то также может заметить:
Уменьшение или исчезновение симптомов беременности, таких как тошнота , рвота или болезненные ощущения в груди (5)
Признаки болезни, например лихорадка (если выкидыш вызван инфекцией) (5,6)
Если у вас менструация менее 2 недель после того, как менструация составит ожидаемая , трудно понять, поздняя ли это менструация или выкидыш.Выкидыши в этот период времени обычно не сопровождаются более сильным или продолжительным кровотечением (7). Люди, у которых выкидыш произошел менее чем через две недели после ожидаемой менструации, вероятно, испытают кровотечение, подобное менструальному (7). Кровотечение может быть примерно на полдня больше, чем обычно (7).
Загрузите Clue, чтобы отслеживать свои месячные и кровотечения.
4,8
рейтинг выше 2M +
Связаны ли выкидыши и фертильность?
Маловероятно, что один ранний выкидыш, произошедший еще до того, как он был обнаружен, будет иметь последствия для долгосрочной фертильности. Ранние выкидыши — обычное дело, и многие люди, у которых случаются выкидыши такого типа, даже не подозревают, что у них был выкидыш.
Хотя выкидыши, которые происходят примерно во время менструации, не представляют угрозы для здоровья человека, люди могут быть обеспокоены своими шансами на здоровую беременность в будущем. Но люди, у которых случился выкидыш, даже на более поздних сроках беременности и несколько раз, в будущем могут иметь здоровую беременность (2, 6, 8).
Если вы не уверены, беременны ли вы, и хотите узнать, является ли ваше кровотечение выкидышем или нормальным периодом, пройдите тест на беременность или посетите своего врача.
Когда проводить тест на беременность
Если у вас поздние месячные, вы пытаетесь забеременеть или беспокоитесь, что беременны, и вы не уверены, стоит ли вам проходить тест на беременность, подумайте о своем риске беременности :
Вы рискуете забеременеть, если у вас был незащищенный половой член во влагалище или если у вас был высокий риск контакта сперматозоидов с вашими гениталиями . Риск меняется в течение вашего цикла. Узнайте здесь, если вы не знаете, как можно забеременеть.
Для людей с типичными циклами (количество дней между менструациями редко меняется более чем на пару дней):
Воздействие спермы представляет самый высокий риск беременности примерно с середины цикл примерно за 2 недели до предполагаемой менструации, потому что именно в этот период происходит овуляция большинства человек. Это верно только для в целом для и может не отражать какой-либо конкретный цикл, поэтому вам не следует полагаться на эту приблизительную оценку для предотвращения беременности.
(Обратите внимание, что день овуляции, отображаемый в Clue, является лишь приблизительным — ваш фактический день овуляции может иметь другое время, которое может варьироваться от цикла к циклу вместе с датой начала менструации)
Воздействие спермы на начало или конец цикла , как правило, представляет меньший риск беременности, потому что менее вероятно, что овуляция у человека произошла близко или в это время.
Пройдите тест на беременность или обратитесь к врачу, если у вас задержка на девять или более дней.
Если вы хотите пройти тест на беременность раньше, подождите не менее двух недель после предполагаемого дня овуляции или примерно до того момента, когда вы ожидаете начала менструации. Для получения наиболее точных результатов подождите несколько дней после ожидаемого периода. Некоторые тесты на беременность рекламируют, что вы можете пройти их раньше, но чем раньше вы сдадите тест, тем он менее точен (9). Вам решать, хотите ли вы принять это раньше.
Если у вас непредсказуемый цикл (вы не знаете, когда наступят месячные, а разница между вашим самым длинным и самым коротким циклами составляет более 7–9 дней):
Без защиты секс или воздействие спермы на гениталии в большинстве случаев представляет более высокий риск, потому что труднее оценить, когда в вашем цикле у вас была овуляция.Вы можете пройти тест на беременность примерно через две недели после последнего незащищенного полового акта, хотя подождите несколько дней, чтобы повысить точность результатов.
(Здесь мы подробнее поговорим о том, как работают тесты на беременность.)
Если вы используете активную форму естественного контроля над рождаемостью (методы, основанные на осведомленности о фертильности или естественное планирование семьи) или отслеживаете признаки фертильности для повышения телесной грамотности, у вас будет лучше понять время овуляции и использовать это для оценки риска беременности.
(Помните, что любая форма незащищенного секса в любое время представляет риск инфекций, передаваемых половым путем )
Если вы знаете, что беременны и у вас началось кровотечение:
Важно связаться с вашим лечащим врачом провайдер. Кровотечение на ранних сроках беременности является обычным явлением и не обязательно является признаком выкидыша (10), но полезно сообщить им, что происходит.
Если вы испытываете ненормальное кровотечение, сильную боль от таза до плеч, чувствуете слабость или теряете сознание, вам следует немедленно обратиться за медицинской помощью (11)
Это могут быть признаки внематочной беременности (при оплодотворении яйцо прикрепляется и растет где-то помимо матки, чаще всего в маточной трубе) (11).
Внематочная беременность опасна для жизни и требует неотложной медицинской помощи.
Как отличить менструальный цикл от выкидыша
Иногда невозможно отличить симптомы между поздним периодом и ранним выкидышем. Тест на беременность может сказать вам, беременна ли вы, но это может быть не так. Лучший способ избежать беременности — использовать либо негормональные противозачаточные средства, либо гормональные противозачаточные средства, либо и то, и другое одновременно.
Загрузите Clue , чтобы отслеживать свой цикл или беременность.
Узнайте о
своем теле и женском здоровье
Привет, я Стеф! Я буду отправлять вам познавательные и развлекательные истории о женском здоровье, а также поделюсь советами и рекомендациями, которые помогут максимально эффективно использовать ваше приложение Clue!
Риски, симптомы, причины и методы лечения
Обзор
Что такое выкидыш?
Выкидыш, также называемый самопроизвольным абортом, — это самопроизвольное прерывание беременности.Примерно от 1/3 до 1/2 всех беременностей заканчивается выкидышем, прежде чем женщина пропускает менструальный цикл или даже не знает, что она беременна. Примерно от 10 до 20% женщин, которые знают, что они беременны, выкидыш.
Выкидыш наиболее вероятен в течение первых 3 месяцев беременности, до 20 недель беременности. Только 1% выкидышей происходит после 20 недель беременности. Это так называемые поздние выкидыши.
Каковы факторы риска выкидыша?
Фактор риска — это характеристика или поведение, которые увеличивают вероятность заболевания или предрасполагают человека к определенному состоянию.Факторы риска выкидыша включают:
- Возраст матери. Исследования показывают, что риск выкидыша составляет от 12% до 15% для женщин в возрасте 20 лет и возрастает примерно до 25% для женщин в возрасте 40 лет. Повышенная частота хромосомных аномалий способствует возрастному риску выкидыша.
- Определенные состояния здоровья матери, перечисленные в разделе «Что вызывает выкидыш?»
Симптомы и причины
Что вызывает выкидыш?
Около половины всех выкидышей, происходящих в первом триместре, вызваны хромосомными аномалиями, которые могут быть наследственными или спонтанными, в сперме отца или яйцеклетке матери.Хромосомы — это крошечные структуры внутри клеток тела, которые несут множество генов, основных единиц наследственности.
Гены определяют все физические атрибуты человека, такие как пол, цвет волос, глаз и группа крови. Большинство хромосомных проблем возникают случайно и не связаны со здоровьем матери или отца.
Выкидыши также вызваны множеством неизвестных и известных факторов, таких как:
- Инфекция.
- Воздействие опасных факторов окружающей среды и на рабочем месте, таких как высокие уровни радиации или токсичных веществ.
- Гормональные нарушения.
- Неправильная имплантация оплодотворенной яйцеклетки в слизистую оболочку матки.
- Возраст матери.
- Патологии матки.
- Несостоятельная шейка матки. (Шейка матки начинает расширяться и открываться слишком рано, в середине беременности, без признаков боли или родов.)
- Факторы образа жизни, такие как курение, употребление алкоголя или запрещенных наркотиков.
- Заболевания иммунной системы, включая волчанку, аутоиммунное заболевание.
- Тяжелая болезнь почек.
- Врожденный порок сердца.
- Неконтролируемый диабет.
- Заболевание щитовидной железы.
- Радиация.
- Некоторые лекарства, такие как изотретиноин для лечения акне (Аккутан®).
- Тяжелое недоедание.
- Группа B, бета стрептококк.
Примечание: Нет доказательств того, что стресс, физическая или сексуальная активность вызывают выкидыш.
Иногда лечение материнской болезни может улучшить шансы на успешную беременность.
Каковы симптомы выкидыша?
Симптомы выкидыша включают:
- Кровотечение от легкого до сильного.
- Судороги.
- Боль в животе.
- Боль в пояснице, которая может варьироваться от легкой до сильной.
Если вы испытываете перечисленные выше симптомы, немедленно обратитесь к своему врачу. Он или она скажет вам зайти в офис или обратиться в отделение неотложной помощи.
Какие симптомы возникают после выкидыша?
Кровянистые выделения и легкий дискомфорт — частые симптомы выкидыша.Если у вас сильное кровотечение, жар, озноб или боль, немедленно обратитесь к врачу, так как это может быть признаком инфекции.
Диагностика и тесты
Как диагностировать и лечить выкидыш?
Ваш лечащий врач проведет осмотр органов малого таза и ультразвуковое исследование для подтверждения выкидыша.Если выкидыш завершился и матка чистая, дальнейшее лечение обычно не требуется. Иногда матка опорожняется не полностью, поэтому выполняется процедура дилатации и выскабливания (D&C) или дилатации и экстракции (D&E). Во время этих процедур шейка матки расширяется, и любая оставшаяся ткань плода или плаценты аккуратно соскабливается или отсасывается из матки. Обычно менструальный цикл возобновляется примерно через 4-6 недель.
Если выкидыш не подтвердился, но у вас были симптомы выкидыша, часто назначают постельный режим на несколько дней, и вас могут положить в больницу на ночь для наблюдения.Когда кровотечение остановится, вы, как правило, сможете продолжить свою обычную деятельность. Если шейка матки расширена, у вас может быть диагностирована некомпетентность шейки матки, и может быть выполнена процедура закрытия шейки матки (называемая серкляжем).
Анализы крови, генетические тесты или лекарства могут потребоваться, если у женщины произошло более двух выкидышей подряд (так называемый повторный выкидыш). Некоторые диагностические процедуры, используемые для оценки причины повторного выкидыша, включают:
- Биопсия эндометрия.
- Гистеросальпинограмма (рентген матки и маточных труб).
- Гистероскопия (обследование, во время которого врач осматривает матку изнутри с помощью тонкого устройства, похожего на телескоп).
- Лапароскопия (процедура, во время которой врач осматривает органы малого таза с помощью прибора с подсветкой).
Перспективы / Прогноз
Могу ли я забеременеть после выкидыша?
Да.Большинство женщин (87%), у которых произошел выкидыш, в последующем имели нормальную беременность и роды. Выкидыш не обязательно означает, что у вас проблемы с фертильностью. Около 1% женщин могли иметь повторные выкидыши (три и более). Помните, что обычно выкидыш нельзя предотвратить, и он часто возникает из-за ненормального протекания беременности. Некоторые исследователи считают, что это связано с аутоиммунным ответом.
Хотя рекомендуемого периода ожидания для попытки забеременеть нет, возможно, будет целесообразно обсудить время следующей беременности с вашим лечащим врачом.Чтобы предотвратить еще один выкидыш, ваш лечащий врач может порекомендовать лечение прогестероном, гормоном, необходимым для имплантации в матку. Если мать заболела, лечение может повысить шансы на успешную беременность.
Очень важно уделять время физическому и эмоциональному выздоровлению после выкидыша. Прежде всего, не вините себя за выкидыш. Консультации доступны, чтобы помочь вам справиться с потерей. Группа поддержки при потере беременности также может быть ценным ресурсом для вас и вашего партнера.Обратитесь к своему врачу за дополнительной информацией о группах консультирования и поддержки.
Если у вас было три выкидыша подряд, вам следует прекратить попытки зачать ребенка, использовать противозачаточные средства и попросить своего врача провести диагностические тесты для определения причины выкидыша.
Предупреждающие знаки, лечение и профилактика
Выкидыш определяется как спонтанная потеря плода до того, как он станет жизнеспособным, что в США составляет 20-ю неделю беременности.Медицинский термин для обозначения выкидыша — «самопроизвольный аборт».
Выкидыш — одно из наиболее частых осложнений, связанных с ранней беременностью. К сожалению, около четверти всех беременностей заканчиваются выкидышем.
Большинство выкидышей происходит в течение первых нескольких месяцев беременности. По оценкам, 85 процентов выкидышей происходят до 12 недели. У женщины может быть выкидыш, прежде чем она узнает, что беременна.
Хотя выкидыш — довольно распространенное явление, он может быть чрезвычайно травмирующим и разрушительным.
Основным признаком выкидыша являются мажущие выделения из влагалища или кровотечения, которые могут варьироваться от небольших коричневатых выделений до очень сильных кровотечений.
Другие симптомы включают:
- спазмы и боль в животе
- легкая или сильная боль в спине
- потеря веса
- жидкие выделения из влагалища
- ткани или сгустки из влагалища
- чувство дурноты или головокружения
- схваток
Если вы беременны и испытываете какие-либо из этих симптомов, немедленно обратитесь к врачу, акушерке или в женскую консультацию.
Внематочная беременность и выкидыш
Внематочная беременность — это когда оплодотворенная яйцеклетка оседает и растет за пределами внутренней оболочки матки, а не внутри.
Около 1-2 процентов всех беременностей являются внематочными. Если их не лечить, они могут быть смертельными из-за внутреннего кровотечения, и риск потери ребенка увеличивается.
Симптомы внематочной беременности:
Боль в кончике плеча — там, где заканчивается плечо и начинается рука; это более очевидно, когда женщина лежит; также:
- сильная боль в животе
- чувство головокружения
- головокружение
При обсуждении выкидыша врачи используют различные термины, в том числе:
Угроза выкидыша: Некоторое кровотечение на ранних сроках беременности с нижним боль в спине.Шейка матки остается закрытой. В этом случае беременность продолжается.
Неизбежный или неполный выкидыш: Боль в животе или спине, кровотечение и открытая шейка матки. Если шейка матки открыта, выкидыш считается неизбежным.
Полный выкидыш: Эмбрион выходит из матки. Кровотечение и боль быстро утихают.
Пропущенный выкидыш: Эмбрион умер, но других симптомов, таких как кровотечение или боль, нет.
Повторный выкидыш: Это определяется как три или более выкидыша в течение первого триместра.
Целью лечения после или во время выкидыша является предотвращение кровотечения (кровотечения) и инфекции. Обычно организм выталкивает ткань плода самостоятельно, особенно на ранних сроках беременности. Однако, если этого не произойдет, врач может выполнить расширение и выскабливание (D и C).
Во время D и C врач открывает шейку матки и вводит тонкий инструмент в матку для удаления ткани. После процедуры могут быть назначены препараты для остановки кровотечения.
Выкидыш может произойти по разным причинам.
Проблемы с плацентой : Если плацента развивается ненормально, кровоснабжение от матери к ребенку прерывается.
Хромосомные проблемы: Иногда плод может получить неправильное количество хромосом, что приводит к аномальному развитию плода. Выкидыши, происходящие в первом триместре, в основном связаны с хромосомными аномалиями у ребенка.
Аномалии структуры матки: Матки неправильной формы и развитие миомы (незлокачественных новообразований) в матке могут подвергнуть риску развивающийся плод.
Синдром поликистозных яичников (СПКЯ): Это происходит, когда яичники слишком большие, что вызывает гормональный дисбаланс.
Ослабленная шейка матки: Шейка матки — это шейка матки. Когда мышцы шейки матки слабы, они могут слишком рано раскрыться во время беременности, что приведет к выкидышу.
Факторы образа жизни: Такие привычки, как курение, употребление алкоголя или запрещенных наркотиков, могут привести к выкидышу.
Основные состояния здоровья
Основные состояния здоровья беременных, связанные с выкидышем, включают:
Избыточный или недостаточный вес
Известно, что ожирение увеличивает риск первого и последующих выкидышей.
Женщины с низким индексом массы тела до беременности также подвергаются повышенному риску выкидыша. Исследование, опубликованное в Международном журнале акушерства и гинекологии , показало, что женщины с недостаточным весом на 72 процента чаще страдали от выкидыша в течение первых 3 месяцев беременности по сравнению с женщинами со здоровым весом.
Будьте в курсе текущих лекарств
Очень важно проконсультироваться с врачом, какие лекарства можно безопасно принимать во время беременности.Лекарства, которых следует избегать (по возможности) во время беременности, включают:
Ограничение кофеина
Метаанализ, опубликованный в European Journal of Epidemiology , объединил данные 60 исследований и пришел к выводу:
увеличение числа самопроизвольных абортов, мертворождений, низкой массы тела при рождении и SGA, но не преждевременных родов ».
Всемирная организация здравоохранения (ВОЗ) рекомендует женщинам, потребляющим более 300 миллиграммов (мг) кофеина в день, снизить потребление.
Мифы о выкидышах
Существует множество заблуждений относительно выкидыша. Многие люди считают, что секс и / или физические упражнения могут привести к выкидышу, но нет никаких доказательств этого. Однако некоторые виды упражнений не подходят для женщин на восьмом месяце беременности. Если вы беременны, узнайте у врача, какие упражнения вам подходят.
Во многих случаях выкидыш не имеет очевидной причины.
Для диагностики выкидыша используются следующие тесты:
Ультразвуковое сканирование: Трансвагинальное ультразвуковое исследование включает введение небольшого зонда во влагалище для проверки сердцебиения плода.Некоторые женщины могут предпочесть пройти внешнее ультразвуковое исследование брюшной полости, чтобы избежать дискомфорта.
Анализы крови: Они полезны, потому что они могут определить, нормальны ли уровни бета-хорионического гонадотропина человека (ХГЧ) и прогестерона — оба эти гормона связаны со здоровой беременностью.
Тазовые осмотры: Они определяют, истончилась ли шейка матки или открылась.
Несколько простых изменений образа жизни могут снизить риск выкидыша:
- Избегайте курения, употребления алкоголя и запрещенных наркотиков во время беременности.
- Соблюдайте здоровую диету.
- Поддерживайте здоровый вес до и во время беременности.
- Будьте осторожны, чтобы избежать определенных инфекций, таких как краснуха.
Прочтите статью на испанском языке.
Как отличить
Выкидыш — одна из тех вещей, которая находится в глубине души женщины во время беременности, и это вызывает серьезную озабоченность, учитывая, что частота выкидышей может составлять от 10% до 20% среди женщин, которые знают, что они беременны.Три четверти выкидышей происходят в первом триместре. Через 20 недель этот показатель снижается до 2%.
Признаки и симптомы выкидыша
Признаки выкидыша могут включать кровянистые выделения или вагинальное кровотечение, подобное менструальному периоду. Во время кровотечения часто бывает больше сгустков, чем в обычный период, и они появляются в виде крошечных комочков в выделениях из влагалища. Также могут сопровождаться спазмы в животе.
Хотя кровотечение не обязательно является признаком выкидыша, важно проверить его, если оно действительно произошло.Вообще говоря, если кровотечение небольшое и длится всего день или два, у вас, вероятно, не будет никаких проблем.
Другое дело — более сильное кровотечение, особенно если оно сопровождается спазмами. В некоторых случаях также может наблюдаться боль в спине или выход тканей из влагалища. Симптомы утреннего недомогания (тошнота, рвота) также могут внезапно и необъяснимо исчезнуть.
Не следует игнорировать серьезные симптомы. Сильное кровотечение, сопровождающееся сильной болью в животе и / или головокружением, может быть признаком внематочной беременности и требует неотложной медицинской помощи.
Это не означает, что все выкидыши будут иметь симптомы, хотя многие из них имеют симптомы. Некоторые из них происходят без предупреждения или вообще без предупреждения.
Что такое химическая беременность?
Хотя каждая пятая известная беременность приводит к выкидышу, исследования показывают, что этот показатель может достигать 50%, если включить женщин, которые не знают о своей беременности.
Очень ранний выкидыш (также известный как химическая беременность) происходит, когда беременность прерывается вскоре после имплантации.Обычно это приводит к сильному кровотечению, которое обычно не длится дольше обычного. Таким образом, возможно, что поздние и / или особенно тяжелые месячные на самом деле могли быть химической беременностью.
Вопрос о том, важно это или нет, остается спорным. В конце концов, если не было теста на беременность, действительно невозможно узнать наверняка, была ли у вас химическая беременность, и может быть любое количество причин обильных и / или поздних менструаций.
Причины выкидыша в первом триместре
Среди выкидышей, которые происходят в первом триместре, более половины будут результатом хромосомной аномалии.Эти генетические аномалии сами по себе препятствуют правильному развитию плода. Таким образом, выкидыш произойдет не потому, что родители сделали что-то «неправильно»; это был просто результат беременности, которую нельзя было донести до срока.
Другие причины первого триместра могут включать дефицит прогестерона, гормона, который иногда называют «гормоном беременности». Без достаточного производства прогестерона матка не может должным образом принимать и поддерживать эмбрион во время беременности.
Причины выкидыша во втором триместре
Существует несколько возможных причин выкидыша во втором триместре. Хромосомные и структурные аномалии плода являются факторами выкидыша во втором триместре. Но на этой стадии выкидыш чаще всего связан с пороком развития матки или развитием новообразований в матке (так называемых миом).
Более того, 20% выкидышей во втором триместре вызваны проблемами с пуповиной или результатом отслойки плаценты (полное или частичное отделение плаценты от матки) или предлежанием плаценты (когда плацента закрывает отверстие шейки матки). ).
Другие факторы могут вызвать или способствовать развитию выкидыша. Это включает:
- Некоторые бактериальные инфекции, вызывающие воспаление слизистой оболочки матки
- Некоторые хронические заболевания, такие как диабет и проблемы с щитовидной железой
- Чрезмерное употребление наркотиков или алкоголя
- Гормональные проблемы
- Расстройства иммунной системы, включая антифосфолипидный синдром (APS)
- Пожилой возраст (поскольку хромосомные аномалии чаще встречаются у родителей старше 35 лет)
- Предыдущие или множественные выкидыши
- Курение
После 20-й недели потеря беременности больше не считается выкидышем, а скорее называется мертворождением.
Слово Verywell
Если вы думаете, что у вас выкидыш, немедленно позвоните своему врачу или обратитесь в ближайшее отделение неотложной помощи. Это особенно верно, если кровотечение сильное, боль сильная, или вы испытываете головокружение или теряете сознание.
Даже если ваши симптомы не являются серьезными, избегайте секса и физических нагрузок до тех пор, пока ваш врач не проведет полное обследование и не получит полного разрешения.
Насколько распространен выкидыш? | Tommy’s
Трудно сказать, сколько выкидышей происходит, потому что иногда выкидыш может произойти до того, как мать узнает, что она беременна.По оценкам, выкидыш случается примерно в 1 из 4 признанных беременностей, причем 85% из них происходят в первом триместре (с 1 по 12 недели).
«Поздний» выкидыш, который встречается гораздо реже, может произойти между 13 и 24 неделями беременности.
Возраст определяет уровни риска:
- Если женщина моложе 30 лет, вероятность выкидыша у нее составляет 1 из 10
- Если женщине от 35 до 39 лет, вероятность выкидыша составляет 2 из 10
- Если женщине больше 45 лет, вероятность выкидыша у нее составляет 5 из 10.
Подробнее о статистике выкидышей.
Через 24 недели рождение ребенка, умершего в утробе матери, считается мертворождением.
Каковы признаки выкидыша?
Главный признак выкидыша — вагинальное кровотечение. За этим могут последовать спазмы и боли внизу живота.
Вагинальное кровотечение — наиболее частый симптом выкидыша; он может варьироваться от легких пятен до сильного кровотечения, более тяжелого, чем при обычном периоде. Некоторых женщин шокирует объем крови, который они теряют.
Другие признаки — спазмы или боль в животе. Некоторые женщины просто не чувствуют себя беременными. Возможно, они потеряли симптомы беременности, такие как тошнота или болезненность груди, которые они испытывали ранее.
Мы до сих пор не знаем, почему случаются все выкидыши на ранней стадии. Однако в некоторых случаях это происходит из-за генетической или хромосомной проблемы у развивающегося ребенка.
Узнайте, что делать, если вы считаете, что у вас выкидыш.
невынашивание беременности
Выкидыш возможен без каких-либо обычных симптомов, таких как кровотечение или боль.Это называется невынашиванием беременности.
Можно ли что-нибудь сделать, чтобы избежать выкидыша?
Есть несколько вещей, которые вы можете сделать, чтобы снизить риск выкидыша.
Сохранение нормального веса до беременности, здоровое питание и следование советам, каких продуктов следует избегать, также могут помочь.
Хромосомная аномалия
Хромосомы содержат генетический материал, важный для строения ребенка, и находятся внутри каждой клетки в организме.Когда что-то идет не так во время передачи или деления хромосом, это может вызвать генетические аномалии у ребенка. Это может вызвать выкидыш. Хромосомные аномалии чаще встречаются у младенцев более старших матерей.
Хромосомная аномалия, приводящая к выкидышу, вряд ли повлияет на последующие беременности.
Узнайте больше о причинах выкидыша.
Я в опасности?
Следующие люди имеют немного более высокий риск преждевременного выкидыша
- Пожилые женщины: в 30 лет вероятность выкидыша у женщины составляет 20%; при 42 это увеличивается до 50%.
- Люди с основными проблемами со здоровьем, такими как плохо контролируемый диабет
- Люди, страдающие ожирением, имеют повышенный риск выкидыша.
- Люди, которые ведут вредный для развивающегося ребенка образ жизни, например много пьют, курят и принимают легкие наркотики
Если вы попадаете в последнюю категорию, вы можете снизить риск, бросив курить, отказавшись от рекреационных наркотиков и алкоголя.
Внематочная беременность
Внематочная беременность — это беременность, которая развивается вне матки, чаще всего в маточной трубе.Иногда внематочная беременность может развиться и в брюшной полости. Внематочная беременность закончится выкидышем.
Узнайте, что делать, если вы подозреваете, что у вас внематочная беременность.
Выкидыш — симптомы и причины
Обзор
Выкидыш — это самопроизвольное прерывание беременности до 20-й недели. Примерно от 10 до 20 процентов известных беременностей заканчиваются выкидышем. Но реальное число, вероятно, выше, потому что многие выкидыши происходят на столь ранних сроках беременности, что женщина даже не осознает, что беременна.
«Выкидыш» — довольно емкий термин — возможно, предполагающий, что что-то было не так с вынашиванием беременности. Это редко бывает правдой. Большинство выкидышей происходит из-за нарушения нормального развития плода.
Выкидыш — довольно распространенное явление, но от этого не легче. Сделайте шаг к эмоциональному исцелению, поняв, что может вызвать выкидыш, что увеличивает риск и какая медицинская помощь может потребоваться.
Симптомы
Большинство выкидышей происходит до 12-й недели беременности.
Признаки и симптомы выкидыша могут включать:
- Мажущие выделения или кровотечение
- Боль или спазмы в животе или пояснице
- Жидкость или ткань, выходящая из влагалища
Если у вас вышла ткань плода из влагалища, поместите ее в чистый контейнер и принесите в офис вашего лечащего врача или в больницу для анализа.
Имейте в виду, что у большинства женщин, у которых в первом триместре появляются мажущие выделения или кровотечения из влагалища, наступает успешная беременность.
Причины
Аномальные гены или хромосомы
Большинство выкидышей происходит из-за неправильного развития плода. Около 50 процентов выкидышей связаны с лишними или отсутствующими хромосомами. Чаще всего хромосомные проблемы возникают в результате ошибок, которые возникают случайно при делении и росте эмбриона, а не в результате проблем, унаследованных от родителей.
Хромосомные аномалии могут привести к:
- Зараженная яйцеклетка. Зараженная яйцеклетка возникает, когда не образуется эмбрион.
- Внутриутробная гибель плода. В этой ситуации эмбрион формируется, но перестает развиваться и умирает до появления каких-либо симптомов потери беременности.
Молярная беременность и частичная молярная беременность. При молярной беременности оба набора хромосом происходят от отца. Молярная беременность связана с аномальным ростом плаценты; обычно нет внутриутробного развития.
Частичная молярная беременность наступает, когда хромосомы матери остаются, но отец предоставляет два набора хромосом.Частичная молярная беременность обычно связана с аномалиями плаценты и аномалиями плода.
Молярная и частичная молярная беременность — нежизнеспособная беременность. Молярная и частичная молярная беременность иногда может быть связана с раковыми изменениями плаценты.
Состояние здоровья матери
В некоторых случаях состояние здоровья матери может привести к выкидышу. Примеры включают:
- Неконтролируемый диабет
- Инфекции
- Гормональные проблемы
- Проблемы с маткой или шейкой матки
- Болезнь щитовидной железы
Что НЕ вызывает выкидыш
Обычные действия, подобные этим, не вызывают выкидыш:
- Физические упражнения, включая высокоинтенсивные занятия, такие как бег трусцой и езда на велосипеде.
- Половой акт.
- Работает при условии, что вы не подвергаетесь воздействию вредных химикатов или радиации. Поговорите со своим врачом, если вас беспокоят риски, связанные с работой.
Факторы риска
Различные факторы повышают риск выкидыша, в том числе:
- Возраст. Женщины старше 35 лет имеют более высокий риск выкидыша, чем женщины более молодого возраста. В 35 лет ваш риск составляет около 20 процентов. В 40 лет риск составляет около 40 процентов.А в 45 лет это около 80 процентов.
- Выкидыши в прошлом. Женщины, у которых было два или более выкидыша подряд, подвержены более высокому риску выкидыша.
- Хронические состояния. Женщины с хроническим заболеванием, например неконтролируемым диабетом, имеют более высокий риск выкидыша.
- Проблемы с маткой или шейкой матки. Определенные аномалии матки или слабые ткани шейки матки (несостоятельность шейки матки) могут увеличить риск выкидыша.
- Курение, алкоголь и запрещенные наркотики. Женщины, которые курят во время беременности, имеют больший риск выкидыша, чем некурящие. Употребление алкоголя и запрещенных наркотиков также увеличивает риск выкидыша.
- Масса. Недостаточный или избыточный вес связаны с повышенным риском выкидыша.
- Инвазивные пренатальные тесты. Некоторые инвазивные пренатальные генетические тесты, такие как взятие проб ворсинок хориона и амниоцентез, несут в себе небольшой риск выкидыша.
Осложнения
У некоторых женщин, у которых произошел выкидыш, развивается инфекция матки, также называемая септическим выкидышем. Признаки и симптомы этой инфекции включают:
- Лихорадка
- Озноб
- Болезненность нижней части живота
- Выделения из влагалища с неприятным запахом
Профилактика
Часто вы ничего не можете сделать, чтобы предотвратить выкидыш. Просто сосредоточьтесь на заботе о себе и своем ребенке:
- Обращайтесь за регулярной дородовой помощью.
- Избегайте известных факторов риска выкидыша, таких как курение, употребление алкоголя и запрещенных наркотиков.
- Принимайте поливитамины ежедневно.
- Ограничьте потребление кофеина. Недавнее исследование показало, что употребление более двух напитков с кофеином в день связано с более высоким риском выкидыша.
Если у вас хроническое заболевание, работайте со своим лечащим врачом, чтобы держать его под контролем.
.

 Именно поэтому риск невынашивания плода может оказаться более значительным.
Именно поэтому риск невынашивания плода может оказаться более значительным. Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов.
Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов.