Календарь прививок детям с рождения
Медицинский центр «Сердолик» оказывает услуги по вакцинации детей и взрослых. Вакцинация является основным профилактическим методом предупреждения наиболее распространенных и опасных инфекций.
Процедура вакцинации пациента в нашем центре осуществляется как в соответствии с национальным календарем прививок, так и по индивидуальному плану.
Прививки детям и взрослым проводят врачи, имеющие большой опыт работы.
В Медицинском центре «Сердолик» проводятся прививки всеми видами вакцин, зарегистрированных в РФ отечественного и импортного производства.
Всю информацию о прививках можно получить по телефону: +7 (383) 373-48-49
Приложение к приказу Минздравсоцразвития России от 31 января 2011г. № 51н
Изменения, вносимые в приказ Минздрава России от 27 июля 2001 г. № 229 «О Национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям»
Возраст | Наименование прививки | Вакцины |
| Новорожденные (в первые 24 часа жизни) | Гепатитная B (1-я прививка)* | Эувакс B 0,5 |
| Новорожденные (3 -7дней) | Туберкулезная (1-я прививка) | БЦЖ-М |
| 1 месяц | Гепатитная B (2-я прививка), в том числе дети из групп риска)* | Эувакс B 0,5 |
| 2 месяца | Гепатитная B (3-я прививка (дети из групп риска)* | Эувакс B 0,5 |
| 3 месяца | Дифтерийно-коклюшно-столбнячная (1-я прививка)Полиомиелитная (1-я прививка) | ИнфанриксИмовакс Полио |
| Против гемофильной инфекции (1-я прививка)* | Акт-ХИБХиберикс | |
| 4,5 месяца | Дифтерийно-коклюшно-столбнячная (2-я прививка) Полиомиелитная (2-я прививка) | ИнфанриксИмовакс Полио |
| Против гемофильной инфекции (2-я прививка)* | Акт-ХИБХиберикс | |
| 6 месяцев | Гепатитная B (3-я прививка)* | Эувакс B 0,5 |
| Дифтерийно-коклюшно-столбнячная (3-я прививка)Полиомиелитная (3-я прививка) | ИнфанриксИмовакс Полио | |
| Против гемофильной инфекции (3-я прививка) | Акт-ХИБХиберикс | |
| 12 месяцев | Гепатитная B (4-я прививка) (дети из групп риска)* | Эувакс B 0,5 |
| Коревая, краснушная, паротитная (1-я прививка) | MMR II
| |
| 18 месяцев | Дифтерийно-коклюшно-столбнячная (первая ревакцинация) Полиомиелитная (первая ревакцинация) | ИнфанриксИмовакс Полио |
| Против гемофильной инфекции (ревакцинация)* | Акт-ХИБХиберикс | |
| 20 месяцев | Полиомиелитная (вторая ревакцинация для ОПВ)* | ОПВ |
| 6 лет | Коревая, краснушная, паротитная (ревакцинация) | ПриориксКоревая |
| 6-7 лет | Дифтерийно-столбнячная (вторая ревакцинация) | АДС-М |
| Полиомиелитная (вторая ревакцинация для ИПВ) | Имовакс Полио | |
| 7 лет | Туберкулезная (ревакцинация) (неинфицированным, при отрицательной пробе Манту) | БСЖ-М |
| 14 лет | Дифтерийно-столбнячная (третья ревакцинация) | АДС-М |
| Туберкулезная (ревакцинация) (неинфицированным и не привитым в 7 лет, при отрицательной пробе Манту) | БСЖ-М | |
| Полиомиелитная (третья ревакцинация) | Имовакс Полио | |
| Взрослые от 18 лет | Дифтерийно-столбнячная (каждые 10 лет с момента последней ревакцинации) | АДС-М |
| Дети от 1 до 18 лет, взрослые от 18 до 55 лет, не привитые ранее | Гепатитная В | Эувакс B 0,5Энджерикс В 1,0 |
| Дети от 1 до 18 лет, не болевшие, не привитые, привитые однократно против краснухи; девушки от 18 до 25 лет, не болевшие, не привитые ранее | Краснушная | Краснуха |
| Подростки и взрослые в возрасте до 35 лет, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори; контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори – без ограничения по возрасту | Коревая | Коревая |
| Взрослые и дети с 6 месяцев | Гриппозная | ВаксигриппИнфлювак |
| Пневмококковая | Пневмо 23Превенар | |
| Менингококковая | Менинго А+СМенцевакс ACWY | |
| Гепатитная A | Хаврикс 720Хаврикс 1440 | |
| Брюшнотифозная | Вианвак |
Примечания:
Иммунизация в рамках национального календаря профилактических прививок проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке в соответствии с инструкциями по их применению;
При нарушении сроков иммунизации ее проводят по предусмотренным национальным календарем профилактических прививок схемам и в соответствии с инструкциями по применению препаратов. Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках национального календаря профилактических прививок, в один день разными шприцами в разные участки тела.
Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках национального календаря профилактических прививок, в один день разными шприцами в разные участки тела.
Вакцинация новорожденных против туберкулеза проводится вакциной БЦЖ-М. Ревакцинация против туберкулеза проводится не инфицированным микобактериями туберкулеза туберкулиноотрицательным детям в 7 и 14 лет. В субъектах Российской Федерации с показателями заболеваемости туберкулезом, не превышающими 40 на 100 тыс. населения, ревакцинация против туберкулеза в 14 лет проводится туберкулиноотрицательным детям, не получившим прививку в 7 лет.
Применяемые в рамках Национального календаря профилактических прививок вакцины (кроме БЦЖ-М) можно вводить с интервалом в 1 месяц или одновременно разными шприцами в разные участки тела.
При нарушении срока начала прививок их проводят по схемам, предусмотренным Национальным календарем профилактических прививок, и в соответствии с инструкциями по применению препаратов.
Иммунизация детей, родившихся от ВИЧ-инфицированных матерей, осуществляется в рамках Национального календаря профилактических прививок (по индивидуальному графику прививок) и в соответствии с инструкциями по применению вакцин и анатоксинов.
Иммунизация детей, рожденных от ВИЧ-инфицированных матерей, проводится с учетом следующих факторов: вида вакцины (живая, инактивированная), наличия иммунодефицита с учетом возраста ребенка, сопутствующих заболеваний.
Вакцинация против вирусного гепатита В проводится всем новорожденным в первые 24 часа жизни ребенка, включая детей обследования на маркеры гепатита В, а также отнесенных к группам риска: наркозависимых, в семьях, в которых есть носитель HbsAg или больной острым вирусным гепатитом В и хроническими вирусными гепатитами (далее — группы риска).
Детям из групп риска вакцинация против вирусного гепатита В проводится по схеме 0-1-2-12 (первая доза – в первые 24 часа жизни, вторая доза – в возрасте 1 месяца, третья доза – в возрасте 2 месяцев, четвертая доза – в возрасте 12 месяцев).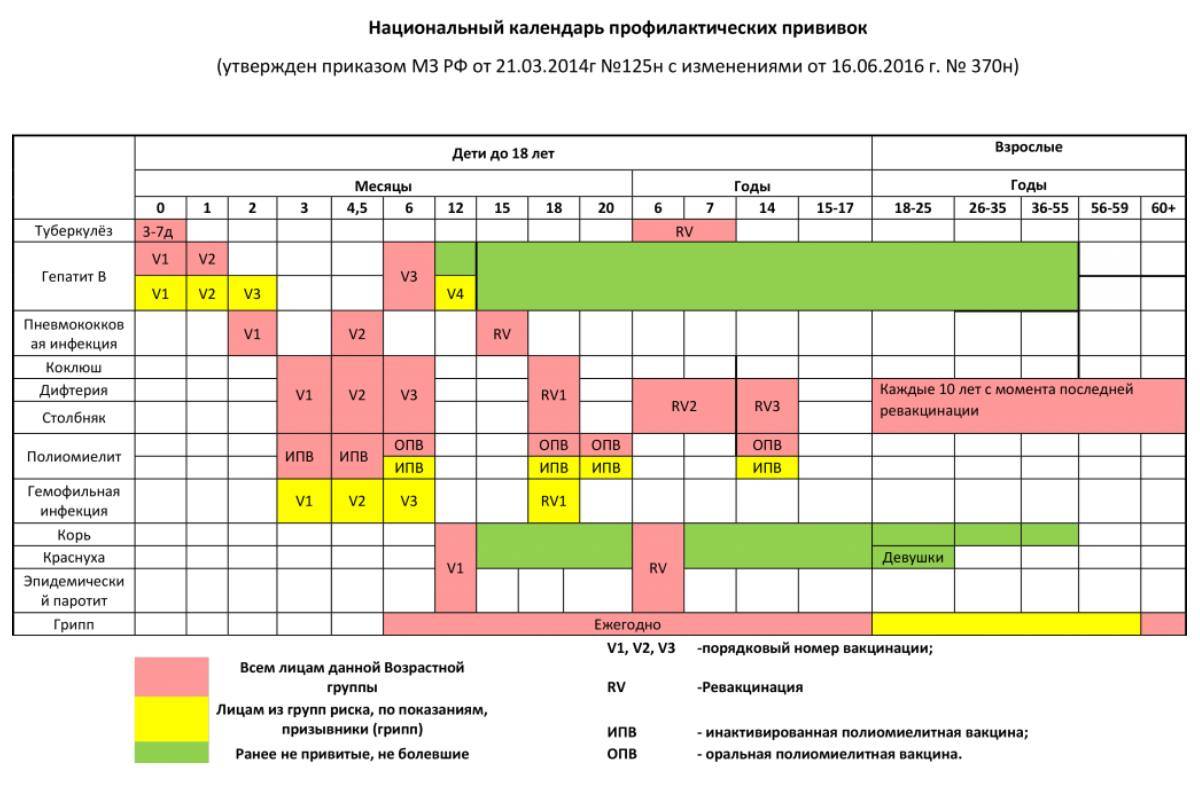
Всем новорожденным детям, не относящимся к группам риска, вакцинации против вирусного гепатита В проводится по схеме 0-3-6 (1 доза — в момент начала вакцинации, 2 доза – через три месяца после 1 прививки, 3 доза – через 6 месяцев от начала иммунизации) – на первом году жизни.
Вакцинация против вирусного гепатита В по схеме 0-1-6 (1 доза — в момент начала вакцинации, 2 доза – через месяц после 1 прививки, 3 доза – через 6 месяцев от начала иммунизации) детям, не получившим прививки в возрасте до 1 года и не относящимся к группам риска, а также подросткам и взрослым, не привитым ранее.
Вакцинация против гемофильной инфекции рекомендована к проведению у детей первого года жизни информационным письмом Минздравсоцразвития РФ.
Вакцинация проводится в случае применения для предыдущих вакцинаций оральной (живой) полиомиелитной вакцины.
В соответствии с Приказом Минздрава РФ от 22.11.95 324 в России 1 раз в год проводится проба Манту, начиная с возраста 12 мес.
График прививок по возрасту – схемы для детей до года и после 3 (трех) лет: календари, таблицы обязательных в России вакцинаций, какие делают с рождения по месяцам
Детский организм имеет возможность противостоять вирусным и инфекционным микроорганизмам благодаря иммунитету матери. Однако по мере взросления тот постепенно исчезает, и справляться с опасностями в виде болезнетворных бактерий становится сложнее. Именно поэтому детям и делаются прививки по возрасту – в 3 месяца, в год и позже. Ниже подробно разберем особенности их проведения в 2020 г., перечислим ключевые нюансы, которые нельзя упускать из внимания.
Проводить вакцинацию или нет
Один из самых неоднозначных и противоречивых вопросов, терзающий всех родителей без исключения. Кто-то абсолютно уверен в том, что без обязательных уколов, утвержденных российской системой здравоохранения, ребенок не сможет учиться. И в каком-то смысле они действительно правы – если у малыша нет определенных прививочных отметок и сертификатов, его вряд ли возьмут в государственный детский сад (с частным тоже могут возникнуть сложности) или муниципальную школу.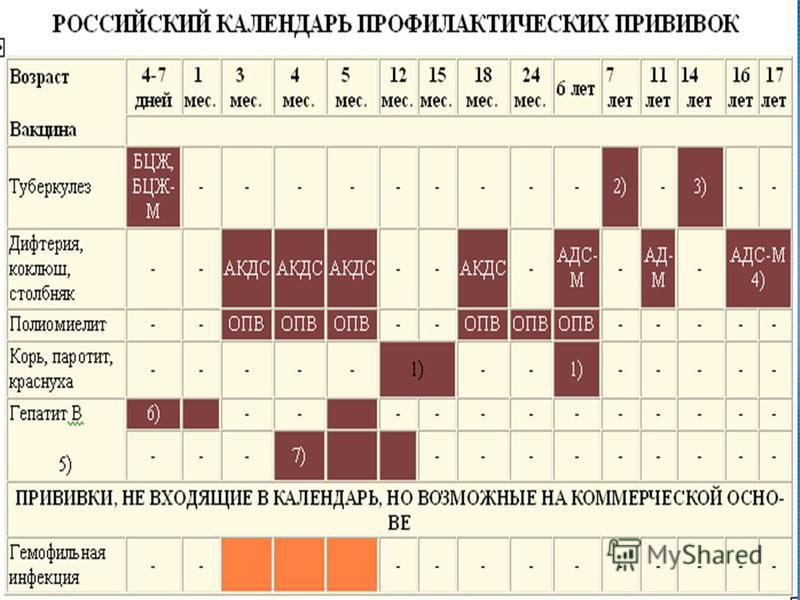
Однако в последнее время регистрируется все больше случаев, когда, казалось бы, невинный, всем знакомый и привычный укол приводит к катастрофическим последствиям. И тогда невольно спрашиваешь себя: «А стоит ли рисковать здоровьем собственного ребенка только ради того, чтобы его приняли в садик?».
Делать или нет – спорная тема, которая никогда не найдет какого-то рационального разрешения. Далее в статье мы не пытаемся склонить вас на одну из сторон, только перечисляем достоинства и недостатки каждого из решений.
Типы и график плановых прививок детям до 3 лет в России
Итак, прежде чем переходить к рассмотрению основных вопросов, окунемся в теорию и дадим определение центральным терминам и понятиям. Так, например, под вакцинацией подразумевают целенаправленное введение в организм опасных болезнетворных микроорганизмов, с которыми тот прежде не сталкивался. Основная идея заключается в том, чтобы оставить некий «след»: иммунная система узнает врага, вычислит его слабые места и в случае повторного столкновения сможет прицельно атаковать.
Что касается прививания, то оно представляет собой введение определенных фармацевтических препаратов, в состав которых включены убитые или ослабленные вирусные и инфекционные частицы. Попадая внутрь в небольшом количестве, они не вызывают серьезных потерь и последствий. Напротив, учат иммунитет бороться и справляться с ними.
Генеральная миссия процесса вакцинирования – профилактическая. Она направлена на предупреждение развития каких-либо заболеваний и недомоганий. Ее главные участники – дети до трех, внутренняя система которых отличается не до конца развитыми защитными свойствами.
Как составляется календарь: сколько прививок делают ребенку до 3 лет
Опытные специалисты отмечают, что при формировании графика должен осуществляться индивидуальный подход. Только так вакцинация превратится в реальную профилактическую меру.
Что же касается плана, принятого ВОЗ, то он имеет ряд пробелов и недочетов, морально устарел к сегодняшнему дню. Однако до сих пор продолжает использоваться в бюджетных государственных медицинских учреждениях и организациях.
Однако до сих пор продолжает использоваться в бюджетных государственных медицинских учреждениях и организациях.
Какие факторы важно принимать во внимание при определении дат:
-
наличие хронических недугов;
-
вероятность инфекционного заражения;
-
уровень иммунитета.
Толковые педиатры всегда рекомендуют отказываться от общего прививочного распорядка в пользу персонального.
Ревакцинация: какие прививки делают детям до 3 лет
Данная процедура направлена на поддержание и укрепление иммунных свойств, предполагает повторное введение медикаментозных препаратов. Если выражаться простым языком, это та же самая вакцина, которая делась ранее и теперь повторяется для закрепления и сохранения достигнутых результатов.
Важность эпидемического фактора
Вакцинопрофилактика – то, что имеет особую значимость в условиях высокого риска возникновения и распространения вирусов и инфекций. Как правило, она организуется в отношении лиц, которые:
-
подвержены схожим болезнетворным опасностям;
-
осуществляют деятельность, обремененную риском повышенной вероятностью заражения;
-
находятся в очагах вспышек заболеваний, но по каким-то причинам не заразились.
Кроме того, данная процедура проводится, если возникает угроза эпидемии, стихийных бедствий, крупных аварий. Генеральная миссия – иммунизация населения.
Почему нужно делать вакцинацию по возрасту
В разные периоды жизни мы подвержены рискам и угрозам. Так, например, в первые месяцы ребенок окружен материнским иммунитетом, а потому защищен от классических вирусов и инфекций, но его организм не может противостоять туберкулезу и гепатиту В. Календарь вакцин разрабатывается с учетом подобных нюансов, а потому педиатры настаивают на его соблюдении.
Допускается ли комбинирование
Да, подавляющее большинство прививок может ставиться в комплексе. Однако такое возможно только с разрешения участкового врача.
Однако такое возможно только с разрешения участкового врача.
Важно: на эффективность каждого из уколов это не влияет.
Можно ли отказаться
Действующее законодательство не лишает родителей права отказа от вакцинирования. Однако подобное решение влечет за собой целый перечень проблем и последствий. Что примечательно, связаны они в большинстве своем не со здоровьем, а с какими-то бюрократическими и организационными вопросами. Так, например, никто не примет в детсад ребенка, у которого нет стандартного прививочного сертификата.
От каких недугов прививаться обязательно
На сегодняшний день Министерством здравоохранения Российской Федерации установлен строгий перечень уколов, без которых невозможно попасть ни в одно дошкольное и школьное учреждение.
В их числе те, что:
-
предупреждают появление коклюша и столбняка;
-
препятствуют развитию дифтерии;
-
выступают в роли профилактики туберкулеза и полиомиелита, гепатита В.
Ходят слухи, что к концу 2020 года данный список пополнится еще двумя позициями – от ветрянки и ротавирусной инфекции.
Почему большинство уколов делаются после года
До этого возраста ребенка защищают материнские антитела. К годовалому периоду их действие практически полностью прекращается, организм оказывается уязвим. Чтобы не допустить заражения и инфицирования, педиатры и назначают прививочные мероприятия.
Список рекомендованных вакцинаций
Далее еще раз подробно разберем прививки от года до трех лет, которые советуют делать ведущие специалисты. Мы проанализируем их не в общем контексте, а в зависимости от конкретного запроса. Например, чтобы не усугубили аллергию или помогли попасть в детсад.
Для аллергиков
Единственное исключение для детей, страдающих от аллергии, состоит в том, что вакцинирование нельзя проводить в период обострения. В остальном для них актуальны те же самые правила.
Перед детским садом
Чтобы ребенок попал в данную организацию, он должен иметь прививки от:
-
гепатита А и В;
-
пневмококковой инфекции;
-
столбняка;
-
туберкулезной палочки.
Если имеются соответствующие показания, то сюда еще добавляется гемофильная болезнь.
Что делать при нарушении графика
В отношении прививочного расписания действуют строгие правила и положения. Так, например, участковым педиатром должен быть утвержден четкий регламент введения инъекций с прописанными интервалами между ними. В случае пропуска одной из процедур вакцинации, остальные не делаются повторно. Вакцинационный процесс продолжается в том формате, в каком был запланирован изначально. Ключевое требование – сохранить равные временные промежутки между обязательными уколами.
Восстановление
Таблицы прививок от 0 до 3 лет, действительно, очень наглядные и информативные, однако имеют один существенный недостаток. Они не учитывают сложившиеся эпидемиологические обстоятельства. Так, на текущий момент любые мероприятия по вакцинированию приостановлены на неопределенный промежуток времени в связи с эпидемией коронавируса. Когда можно будет вернуться к продолжению иммунизации детского населения, пока непонятно. Однако очевидно, что подобные переносы не смогут не отразиться на здоровье и общем самочувствии подрастающего поколения. Отсюда еще одна важная задача для медиков – разработать щадящую программу, которая позволит войти в привычный прививочный распорядок с наименьшими потерями и проблемами.
Таблица профилактических стимуляций организма
Далее предлагаем вашему вниманию утвержденный национальный план вакцинации с рождения и до четырнадцати лет.
| Возраст | Разновидность/против чего |
| Первый день жизни | Вирус гепатита В |
| С 3 по 7 сутки | Туберкулез |
| 1 месяц | Вирусный гепатит В |
| 2 месяца | Инфекция пневмококка |
| 3 месяца | Дифтерия, коклюш, столбняк, полиомиелит |
| 4,5 месяца | Дифтерия, коклюш, столбняк, полиомиелит, инфекция пневмококка |
| 6 месяцев | Дифтерия, коклюш, столбняк, полиомиелит, вирус гепатита В |
| Год | Корь, краснуха, паротит |
| 15 месяцев | Пневмококковая инфекция |
| Полтора года | Полиомиелит, дифтерия, коклюш, столбняк |
| 6 лет | Корь, краснуха, паротит |
| 6-7 лет | Дифтерия, столбняк, туберкулез |
| 14 лет | Дифтерия, столбняк, полиомиелит |
Учтите: если по каким-то причинам вы пропустили дату инъекции, требуется в обязательном порядке обратиться к участковому педиатру для составления нового графика.
План вакцинации малышей с рождения до года
Особенно важный период в жизни ребенка, сопровождающийся массой угроз и опасностей. Чтобы не допустить ухудшения состояния, врачи советуют делать следующие вакцины.
| Возраст | Название | Особенности назначения |
| Первые сутки | Против гепатита группы В | По инструкции |
| До 7 дня | От туберкулеза | Всем, у кого отсутствуют весомые патологии |
| 1 месяц | Против гепатита группы В | Согласно утвержденному расписанию |
| 2 месяца | От коклюша, дифтерии, столбняка | Всем без исключения |
| До полугода | От гемофильной инфекции | Для тех, кто находится в зоне риска |
| 4,5 месяцев | От полиомиелита | Производится согласно возрастным показаниям и общей очереди |
Дети до одного года – прививочный список
Этот тип вакцинации традиционно считается наиболее важной и существенной. Именно она оказывает прямое воздействие на формирующийся и приобретенный иммунитет, защитные функции и свойства внутренних систем, устойчивость организма к вирусам и бактериям. Чтобы отказаться от прививочного мероприятия, семья должна иметь уважительные основания. Например, какие-то тяжелые неизлечимые патологии, при наличии которых инъекция может спровоцировать негативные осложнения и последствия.
Во всех остальных случаях избежать укола практически невозможно. Кроме того, без него родители попросту не смогут устроить малыша в детсад.
График и таблица прививок ребенку после года
Основное воздействие направляется на развитие иммунных свойств против коревых и паротитных заболеваний, а также краснухи. Будучи довольно серьезными, они могут спровоцировать ряд отрицательных явлений, которые проявляются в уже более зрелом возрасте. Вакцины помогают уберечь детишек от лишнего травмирования внутренних систем, развитие каких-либо патологических отклонений.
Будучи довольно серьезными, они могут спровоцировать ряд отрицательных явлений, которые проявляются в уже более зрелом возрасте. Вакцины помогают уберечь детишек от лишнего травмирования внутренних систем, развитие каких-либо патологических отклонений.
Кроме того, в обязательном порядке делаются уколы от полиомиелита. Они гарантируют защищенность и безопасность, помогают не допустить возникновения тяжелой болезни. Всего на этот промежуток жизни запланировано трехкратное проведение ревакцинации.
Графики, схемы, таблицы и календари плановых прививок для детей до 3 (трех) лет
В это время процедуры вакцинации проводятся с промежутком в 4 месяца. По сути, это повторы тех инъекций, что делались раньше (подробно все представлено и отображено выше).
Если говорить об интересных «прививочных коктейлях», то здесь можно выделить разве что укол против гемофильной инфекции. Он предусмотрен исключительно для представителей группы. Вкалывается внутримышечно в бедренную или плечевую области. Основные препараты – АКТ-ХИБ, Пентаксим и некоторые другие.
Разумеется, данная возрастная группа имеет свои противопоказания. Если они проявляются к моменту проведения процедуры, ребенка не трогают – план сдвигается и корректируется в соответствии с индивидуальными особенностями здоровья.
График прививок для детей после 3 лет
Дошкольный возраст не предполагает слишком частого вакцинирования, однако в календаре отмечены обязательные прививочные мероприятия, которые нельзя пропустить. Если же все-таки возникают уважительные причины, на основании которых ставить укол прямо сейчас не рекомендуется, даты корректируются и сдвигаются. Однако все моменты редактирования предварительно согласовываются с участковым педиатром.
Какие же процедуры показаны этому периоду? Во-первых, корьевая ревакцинация. Ее делают в 6 на препарате ММР-II или Приорикс. Техника введения – внутримышечно. Во-вторых, укол против эпидемического паротита. Он производится одновременно с предыдущей инфекцией.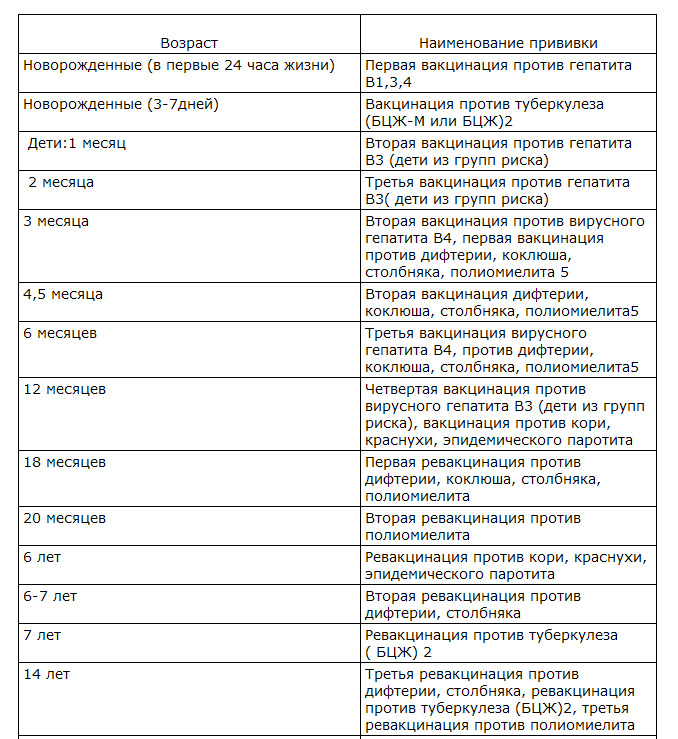
В 7 лет принято организовывать дифтерийную и столбняковую ревакцинацию. Для этого используются следующие «вирусные коктейли» – АКДС, АДС, Имовакс и т.п. И, конечно, нельзя забывать о БЦЖ против туберкулезной болезни. Последняя выполняется под лопатку.
Школьный календарь
Во время обучения ребенка в школе, за соблюдением вакцинационных сроков пристально следят сотрудники здешнего медицинского пункта. Как правило, прививочные манипуляции с обучающимися осуществляются централизованно в один (заранее выбранный и утвержденный) день, свободный от уроков. Перед проведением любых мероприятий измеряется температура тела. Если значение выше 37 градусов, то процедуру не делают, а переносят на другой день, когда воспалительные процессы в организме ликвидируются.
График, список и план обязательных прививок для детей с рождения до 3 (трех) лет – подводим итоги
Вакцинация – особенно актуальная и злободневная тема, вызывающая жаркие споры и обсуждения. Одни искренне убеждены в том, что подобные мероприятия носят исключительно негативный характер, причиняют вред здоровью, провоцируют серьезные осложнения и последствия. Другие, напротив, считают, что без них невозможно формирование крепкого иммунитета, устойчивого к серьезным вирусам и инфекциям. Самое удивительное, что право на существование имеют оба мнения. Все зависит от контекста и индивидуальных особенностей.
Выше мы подробно рассмотрели вопрос детских прививок до 3 лет и во время обучения в школе, разобрав спорные и противоречивые моменты. Далее вам остается самостоятельно взвесить все «за» и «против» и принять решение, будете ли вы прививать собственного малыша.
Национальный календарь профилактических прививок Российской Федерации
Приказ Министерства здравоохранения и социального развития РФ №673 от 30.10.2007 г. «О внесении изменений и дополнений в приказ Минздрава России от 27. 06.2001 г. №229 «О Национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям»
06.2001 г. №229 «О Национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям»
Возраст | Наименование прививки |
Новорожденные (в первые 24 часа жизни) | Первая вакцинация против гепатита В [1, 3, 4] |
Новорожденные (3 — 7 дней жизни) | Вакцинация против туберкулеза [2] |
1 месяц | Вторая вакцинация против гепатита В — дети из групп риска [3] |
2 месяца | Третья вакцинация против гепатита В — дети из групп риска [3] |
3 месяца | Вторая вакцинация против гепатита В [4] Первая вакцинация против коклюша, дифтерии и столбняка Первая вакцинация против полиомиелита [5] |
4,5 месяца | Вторая вакцинация против коклюша, дифтерии и столбняка Вторая вакцинация против полиомиелита [5] |
6 месяцев | Третья вакцинация против гепатита В [4] Третья вакцинация против коклюша, дифтерии и столбняка Третья вакцинация против полиомиелита [5] |
12 месяцев | Вакцинация против кори, краснухи и эпидемического паротита Четвертая вакцинация против гепатита В — дети из групп риска [3] |
18 месяцев | Первая ревакцинация против коклюша, дифтерии и столбняка Первая ревакцинация против полиомиелита |
20 месяцев | Вторая ревакцинация против полиомиелита |
6 лет | Ревакцинация против кори, краснухи и эпидемического паротита |
6 — 7 лет | Вторая ревакцинация против дифтерии и столбняка |
7 лет | Ревакцинация против туберкулеза [6] |
14 лет | Третья ревакцинация против дифтерии и столбняка Третья ревакцинация против полиомиелита Ревакцинация против туберкулеза [6, 7] |
Взрослые старше 18 лет | Ревакцинации против дифтерии и столбняка — каждые 10 лет от момента последней ревакцинации |
Наименование прививки | Показания |
Гепатит В | Дети от 1 года до 17 лет, взрослые от 18 до 55 лет, не привитые ранее |
Грипп | Дети, посещающие дошкольные учреждения Учащиеся 1-11 классов Студенты высших профессиональных и средних профессиональных учебных заведений Взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др. Взрослые старше 60 лет |
Корь | Подростки и взрослые в возрасте до 35 лет, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори Контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори — без ограничения по возрасту |
Краснуха | Дети от 1 года до 17 лет, не болевшие, не привитые, привитые однократно против краснухи Девушки от 18 до 25 лет, не болевшие, не привитые ранее |
[1] Вакцинация против гепатита В проводится всем новорожденным в первые 24 часа жизни ребенка, включая детей рожденных здоровыми матерями и детей из групп риска, которые включают:
- новорожденных, родившихся от матерей — носителей HBsAg, больных гепатитом В или перенесших гепатит В в третьем триместре беременности, не имеющих результатов обследования на маркеры гепатита В, а также отнесенных к группам риска: наркозависимых, в семьях, в которых есть носитель HbsAg или больной острым вирусным гепатитом В и хроническими вирусными гепатитами (далее — группы риска).
[2] Вакцинация новорожденных против туберкулеза проводится вакциной БЦЖ-М. Вакцинация новорожденных против туберкулеза проводится вакциной БЦЖ в субъектах Российской Федерации с показателями заболеваемости, превышающими 80 на 100 тыс. населения, а также при наличии в окружении новорожденного больных туберкулезом.
[3] Вакцинация против гепатита В проводится по схеме 0-1-2-12 (первая доза — в первые 24 часа жизни, вторая доза — в возрасте 1 месяца, третья доза — в возрасте 2 месяцев, четвертая доза — в возрасте 12 месяцев) новорожденным и детям из групп риска.
[4] Вакцинации против гепатита В проводится по схеме 0-3-6 (первая доза — в момент начала вакцинации, вторая доза — через 3 месяца после 1 прививки, третья доза — через 6 месяцев от начала иммунизации) новорожденным и всем детям, не относящимся к группам риска.
[5] Вакцинация против полиомиелита проводится инактивированной вакциной против полиомиелита (ИПВ) трехкратно всем детям первого года жизни.
[6] Ревакцинация против туберкулеза проводится не инфицированным микобактериями туберкулеза туберкулиноотрицательным детям в 7 и 14 лет вакциной БЦЖ.
[7] В субъектах Российской Федерации с показателями заболеваемости туберкулезом, не превышающими 40 на 100 тыс. населения, ревакцинация против туберкулеза в 14 лет проводится вакциной БЦЖ туберкулиноотрицательным детям, не получившим прививку в 7 лет.
Доклад Шамшевой Ольги Васильевны генерального директора центра вакцинопрофилактики «ДИАВАКС» на тему: «Календарь профилактических прививок РФ: настоящее и будущее.»
ПРИМЕЧАНИЯ
1. Иммунизация в рамках Национального календаря профилактических прививок проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в Российской Федерации в установленном порядке в соответствии с инструкциями по их применению.
2. Для проведения иммунизации против гепатита В детей первого года жизни рекомендуется использовать вакцину, не содержащую консервант (тиомерсал).
3. Вакцинация против гепатита В проводится по схеме 0-1-6 (1 доза — в момент начала вакцинации, 2 доза — через месяц после 1 прививки, 3 доза — через 6 месяцев от начала иммунизации) детям, не получившим прививки в возрасте до 1 года и не относящимся к группам риска, а также подросткам и взрослым, не привитым ранее.
4. Применяемые в рамках Национального календаря профилактических прививок вакцины (кроме БЦЖ и БЦЖ-М) можно вводить с интервалом в 1 месяц или одновременно разными шприцами в разные участки тела.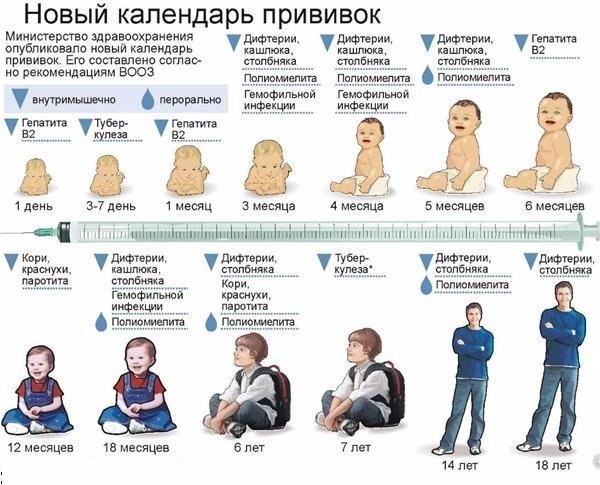
5. При нарушении срока начала прививок их проводят по схемам, предусмотренным Национальным календарем профилактических прививок, и в соответствии с инструкциями по применению препаратов.
6. Иммунизация детей, родившихся от ВИЧ-инфицированных матерей, осуществляется в рамках Национального календаря профилактических прививок (по индивидуальному графику прививок) и в соответствии с инструкциями по применению вакцин и анатоксинов.
7. Иммунизация детей, рожденных от ВИЧ-инфицированных матерей, проводится с учетом следующих факторов: вида вакцины (живая, инактивированная), наличия иммунодефицита, с учетом возраста ребенка, сопутствующих заболеваний.
8. Все инактивированные вакцины (анатоксины), рекомбинантные вакцины вводятся детям, рожденным ВИЧ-инфицированными матерями, в том числе ВИЧ-инфицированным детям, вне зависимости от стадии заболевания и числа CD4+ лимфоцитов.
9. Живые вакцины вводятся детям с установленным диагнозом “ВИЧ-инфекция” после иммунологического обследования для исключения иммунодефицитного состояния. При отсутствии иммунодефицита живые вакцины вводятся в соответствии с Национальным календарем профилактических прививок. При наличии иммунодефицита введение живых вакцин противопоказано.
10. Через 6 месяцев после первичного введения живых вакцин против кори, эпидемического паротита и краснухи ВИЧ-инфицированным осуществляют оценку уровня специфических антител и при их отсутствии вводят повторную дозу вакцины с предварительным лабораторным контролем иммунного статуса.
Смотреть также:
ДОПОЛНИТЕЛЬНЫЕ ССЫЛКИ
| Для детей с рождения до 2 лет | Кратность | Прививки от заболеваний | Вакцины |
| Новорожденные, дети в первые 24 часа жизни | 1-я вакцинация | Вирусный гепатит В | Эувакс Регевак |
| Новорожденные на 3-7 день жизни | вакцинация | Туберкулез | БЦЖ-М |
| Дети в 1 месяц | 2-я вакцинация | Вирусный гепатит В | Эувакс Регевак |
| Дети в 2 месяца | 3-я вакцинация | Вирусный гепатит В для детей из групп риска | Эувакс Регевак |
| 1-я вакцинация | Пневмококковая инфекция | Синфлорикс Превенар | |
| Дети в 3 месяца | 1-я вакцинация | Дифтерия Коклюш Столбняк | Инфанрикс Инфанрикс-гекса Пентаксим АДС, АКДС |
| 1-я вакцинация | Полиомиелит | Полимилекс | |
| 1-я вакцинация | Гемофильная инфекция (для детей из группы риска) | Пентаксим Инфанрикс-гекса | |
| Дети в 4,5 месяца | 2-я вакцинация | Дифтерия Коклюш Столбняк | Инфанрикс Инфанрикс-гекса Пентаксим АДС, АКДС |
| 2-я вакцинация | Гемофильная инфекция (для детей из группы риска) | Пентаксим Инфанрикс-гекса | |
| 2-я вакцинация | Полиомиелит | Полимилекс | |
| 2-я вакцинация | Пневмококковая инфекция | Синфлорикс Превенар | |
| Дети в 6 месяцев | 3-я вакцинация | Дифтерия Коклюш Столбняк | Инфанрикс Инфанрикс-гекса Пентаксим АДС, АКДС |
| 3-я вакцинация | Вирусный гепатит В | Эувакс Регевак | |
| 3-я вакцинация | Полиомиелит | Полимилекс БиВак полио | |
| 3-я вакцинация | Гемофильная инфекция (для детей из группы риска) | Пентаксим Инфанрикс-гекса | |
| Дети в 12 месяцев | Вакцинация | Корь Краснуха Эпидемический паротит | Комплексные: ММР-II, Дивакцина Моно-вакцины: Корь, Краснуха, Паротит |
| 4-я вакцинация | Вирусный гепатит В (для детей из группы риска) | Эувакс Регевак | |
| Дети в 15 месяцев (1 год 3 мес) | Ревакцинация | Пневмококковая инфекция | Синфлорикс Превенар |
| Дети в 18 месяцев (1 год 6 мес) | 1-я ревакцинация | Полиомиелит | Полимилекс БиВак полио |
| 1-я ревакцинация | Дифтерия Коклюш Столбняк | Инфанрикс Инфанрикс-гекса Пентаксим АДС, АКДС | |
| Ревакцинация | Гемофильная инфекция (для детей из группы риска) | Пентаксим Инфанрикс-гекса | |
| Дети 20 месяцев (1 год 8 мес) | 2-я ревакцинация | Полиомиелит | БиВак полио Полимилекс |
Вакцинация: Национальный календарь профилактических прививок
Вакцинация: Национальный календарь профилактических прививок
Вакцинация — самое эффективное средство борьбы с управляемыми инфекциями, экономически оправданное, позволяющее влиять на основные показатели здравоохранения.
На сегодняшний день в РФ достигнуты существенные успехи в области контроля управляемых инфекций. За последние годы не было зарегистрировано ни одного случая заболевания полиомиелитом, вызванного диким штаммом вируса. Достигнута низкая заболеваемость «старыми» управляемыми инфекциями (дифтерия, коклюш). Удается контролировать и снижать заболеваемость туберкулезом у детей в возрасте от 0 до 14 лет. Взяты под контроль и другие тяжелые инфекции, обуславливающие высокую заболеваемость и смертность, в первую очередь, в детском возрасте.
В Российской Федерации действует Национальный календарь профилактических прививок (НКПП), утвержденный приказом Министерства здравоохранения РФ от 21.03.2014г. № 125н «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям».
Проводятся прививки против 12 инфекций:
- гепатит В
- туберкулез
- дифтерия
- столбняк
- коклюш
- гемофильная инфекция (для группы риска)
- корь
- краснуха
- эпидемический паротит
- полиомиелит
- грипп
- пневмококковая инфекция
Следует отметить, что НКПП сегодня защищает от меньшего числа инфекций, чем календари экономически развитых стран и календарь, рекомендованный Всемирной организацией здравоохранения (ВОЗ) для всех стран вне зависимости от их экономического развития. Например, до сих пор не включена массовая вакцинация детей первых лет жизни от таких инфекций, как гемофильная типа b (Hib), менингококковая, ротавирусная, ветряная оспа, гепатитА, папиломовирусная.
Вместе с тем, увеличение числа применяемых вакцин приводит к росту количества инъекций. Особое внимание стоит обратить на календарь прививок для детей до года — эта категория малышей наиболее уязвима для различных инфекций.
Так, до 18 месячного возраста ребенок должен получить 20 инъекций, и многие из них вводят одновременно.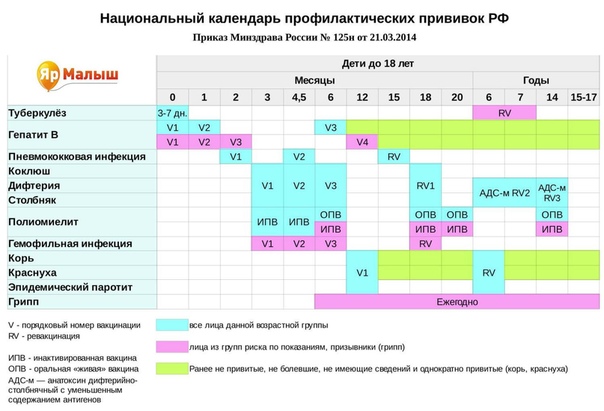 Включение новых вакцин сделает это число чрезмерным и неизбежно ставит вопрос о переходе на иммунизацию комбинированными вакцинами против 5-ти и более инфекций в одной инъекции.
Включение новых вакцин сделает это число чрезмерным и неизбежно ставит вопрос о переходе на иммунизацию комбинированными вакцинами против 5-ти и более инфекций в одной инъекции.
На фоне имеющегося числа инъекций перспектива включения в Национальный календарь профилактических прививок новых инфекций не только увеличивает и без того высокое количество уколов, но и сильно усложняет саму схему вакцинации, которой становится все труднее придерживаться. Поэтому важно не только обеспечивать возможность вакцинопрофилактики от новых инфекций, но и повышать приверженность родителей рекомендованному Национальным календарем прививок графику вакцинации.
В России в последнее время сформировалось негативное отношение к вакцинации, не только у части населения, но и у ряда врачей разных специальностей, в том числе педиатров. Изменения показателей здоровья детей первого года жизни, по ряду причин, в том числе, за счет выхаживания детей с очень низкой и экстремально низкой массой тела, приводит к неоправданно широким противопоказаниям к вакцинации и, как следствие, к уменьшению охвата детей прививками и снижению уровня коллективного иммунитета.
Иммунизация в рамках национального календаря профилактических прививок проводится медицинскими препаратами, зарегистрированными в соответствии с законодательством Российской Федерации.
| Возраст | Наименование профилактической прививки |
|
Новорожденные в первые 24 часа жизни
| Первая вакцинация против вирусного гепатита B |
|
Новорожденные на 3 — 7 день жизни
| Вакцинация против туберкулеза |
| Дети 1 месяц | Вторая вакцинация против вирусного гепатита B |
|
Дети 2 месяца
| Третья вакцинация против вирусного гепатита B (группы риска) |
| Первая вакцинация против пневмококковой инфекции | |
|
Дети 3 месяца
| Первая вакцинация против дифтерии, коклюша, столбняка |
| Первая вакцинация против полиомиелита | |
| Первая вакцинация против гемофильной инфекции (группы риска) | |
|
Дети 4,5 месяцев
| Вторая вакцинация против дифтерии, коклюша, столбняка |
| Вторая вакцинация против гемофильной инфекции (группы риска) | |
| Вторая вакцинация против полиомиелита | |
| Вторая вакцинация против пневмококковой инфекции | |
|
Дети 6 месяцев
| Третья вакцинация против дифтерии, коклюша, столбняка |
| Третья вакцинация против вирусного гепатита B | |
| Третья вакцинация против полиомиелита | |
| Третья вакцинация против гемофильной инфекции (группа риска) | |
|
Дети12 месяцев
| Вакцинация против кори, краснухи, эпидемического паротита |
| Четвертая вакцинация против вирусного гепатита B (группы риска) | |
|
Дети 15 месяцев
| Ревакцинация против пневмококковой инфекции |
|
Дети18 месяцев
| Первая ревакцинация против полиомиелита |
| Первая ревакцинация против дифтерии, коклюша, столбняка | |
| Ревакцинация против гемофильной инфекции (группы риска) | |
|
Дети 20 месяцев
| Вторая ревакцинация против полиомиелита |
|
Дети 6 лет
| Ревакцинация против кори, краснухи, эпидемического паротита |
|
Дети 6 — 7 лет
| Вторая ревакцинация против дифтерии, столбняка |
| Ревакцинация против туберкулеза | |
|
Дети 14 лет
| Третья ревакцинация против дифтерии, столбняка |
| Третья ревакцинация против полиомиелита | |
|
Взрослые от 18 лет
| Ревакцинация против дифтерии, столбняка — каждые 10 лет от момента последней ревакцинации |
Календарь прививок: национальные особенности
Ежегодно в последнюю неделю апреля отмечается Всемирная неделя иммунизации. В этом году она проходит под лозунгом Vaccines Work for All (За всеобщий доступ к эффективным вакцинам), а в центре внимания – специалисты, которые разрабатывают вакцины.
В этом году она проходит под лозунгом Vaccines Work for All (За всеобщий доступ к эффективным вакцинам), а в центре внимания – специалисты, которые разрабатывают вакцины.
В России единственным поставщиком для Национального календаря профилактических прививок (НКПП) выступает принадлежащая Госкорпорации Ростех компания «Нацимбио». Даже в эти дни, несмотря на чрезвычайные обстоятельства, холдинг не приостанавливает производство и поставки вакцин.
О том, почему вакцинация так важна, как и чем прививаются в России, а также о новинках для отечественного НКПП – в нашем материале.
Лучшая борьба – профилактика
Всемирная неделя иммунизации проводится каждый год в конце апреля. В самом начале эта акция ВОЗ охватывала только страны Европы и называлась, соответственно, Европейская неделя иммунизации, но позже к инициативе присоединились и другие континенты.
Всемирная неделя иммунизации призвана еще раз напомнить о том, что вакцинация – одно из самых величайших изобретений медицины и ежегодно спасает миллионы жизней. По данным ВОЗ, каждый год прививки предотвращают до 3 млн смертельных случаев только от дифтерии, столбняка, коклюша, кори, свинки и краснухи. Вакцинация сократила смертельность от кори во всем мире на 84% за период с 2000 до 2016 года. Некоторые инфекции и вовсе удалось искоренить, например смертельно опасную натуральную оспу.
Фото: Christine McNab / WHO
Вопросы вакцинопрофилактики регулируются на высоком государственном уровне. В России перечень профилактических прививок, которые делаются бесплатно в рамках программы обязательного медицинского страхования, формирует Министерство здравоохранения. Этот список называется Национальный календарь профилактических прививок.
Более 95% россиян охвачены вакцинами в рамках Национального календаря профилактических прививок. Этот показатель соответствует рекомендациям ВОЗ и позволяет сохранять заболеваемость инфекциями на низком уровне.
Этот показатель соответствует рекомендациям ВОЗ и позволяет сохранять заболеваемость инфекциями на низком уровне.
Нацкалендарь прививок: прошлое и настоящее
Вакцинопрофилактика в России ведет свою историю с 1786 года. Тогда первую вакцину использовала императрица Екатерина II – она привилась от натуральной оспы методом инокуляции. Материал для прививки был взят у больного мальчика Александра Маркова. Позже императрица пожаловала ему дворянство с присвоением второй фамилии Оспенный. Обязательное массовое прививание от оспы в России началось в 1919 году и проводилось вплоть до 1980 года. Таким образом, оспа вошла в первый отечественный список рекомендуемых прививок, который был разработан в 1958 году, – аналог сегодняшнего Национального календаря профилактических прививок. Изначально, помимо натуральной оспы, он включал вакцины от туберкулеза, коклюша, дифтерии и полиомиелита.
Старшая сестра одного из родильных домов И. Елизарова вводит противотуберкулезную вакцину грудному ребенку. Автор М. Селимханов. 1967 год. Главархив Москвы
Вакцинология развивалась, а календарь прививок совершенствовался. Какие-то инфекции были побеждены и исключены из Нацкалендаря, такие как оспа, а что-то, наоборот, добавилось. Так, в 1966 году в этом списке появилась прививка от столбняка, с 1973 года введена вакцинация от кори, в 1980-м – от паротита, в 1997 году – вакцинация против краснухи, а также началось поэтапное внедрение иммунопрофилактики гепатита В среди детей. Вакцина от гепатита В окончательно обосновалась в Нацкалендаре в 2000 году. Тогда этой смертельно опасной инфекцией в России заражалось около 62 тыс. человек ежегодно, а сегодня – менее тысячи. С 2006 года в список обязательных прививок включена вакцина от гриппа, с 2014 года – от пневмококковой инфекции. В 2011 году для групп риска стала доступна вакцинация от гемофильной инфекции.
На сегодняшний день человечеству известно более 1,5 тыс.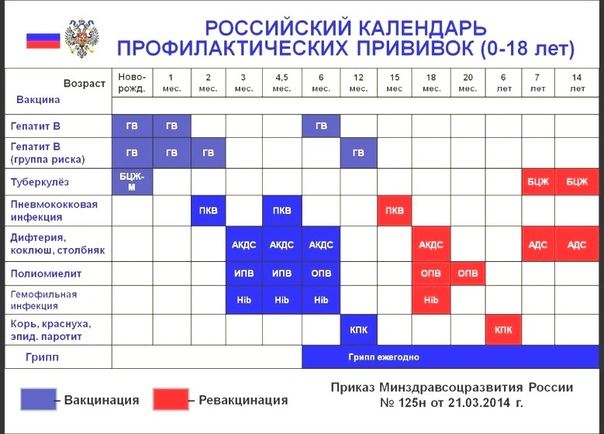 инфекционных заболеваний. Примерно три десятка, самых опасных из них, удается предотвращать с помощью вакцинации. Национальный календарь профилактических прививок России включает вакцины против 12 инфекций, а еще 23 опасных заболевания включены в Национальный календарь по эпидемическим показаниям.
инфекционных заболеваний. Примерно три десятка, самых опасных из них, удается предотвращать с помощью вакцинации. Национальный календарь профилактических прививок России включает вакцины против 12 инфекций, а еще 23 опасных заболевания включены в Национальный календарь по эпидемическим показаниям.
НКПП включает вакцинацию против кори, краснухи, паротита, коклюша, гриппа, туберкулеза, гепатита В, дифтерии, столбняка, полиомиелита, гемофильной инфекции типа b и пневмококковой инфекции. Национальный календарь по эпидемическим показаниям включает прививки от природно-очаговых инфекций – таких как клещевой энцефалит. К профилактическим прививкам по эпидпоказаниям относят и вакцины против гепатита А, брюшного тифа, холеры, бешенства и другие.
Особенности национальной вакцинации
Собственный Национальный календарь профилактических прививок существует в каждой стране-участнице ВОЗ. НКПП может отличаться в сравнении с программами всеобщей вакцинации других стран, но основной набор прививок у всех примерно одинаковый. Тем не менее в российском НКПП не хватает нескольких прививок. Например, вакцин против гепатита А, менингококковой инфекции, вируса папилломы человека, ветряной оспы, ротавирусной инфекции, прививки от которых включены в календари в некоторых странах.
С другой стороны, в рамках многих национальных календарей профилактических прививок нет противотуберкулезной вакцины (БЦЖ), которая проводится у нас. Кроме России, против туберкулеза прививают примерно в 60 странах, в которых риск заражения этой болезнью считается высоким. В других странах эта прививка просто рекомендована, как, например, в Италии, Нидерландах и Бельгии, а некоторые и вовсе отказались от вакцинации. К примеру, США никогда не использовали туберкулезную вакцину массово. Кстати, именно этот факт сегодня используется в теории о связи прививки БЦЖ и коронавируса – в странах, где население не прививается от туберкулеза, COVID-19 свирепствует больше.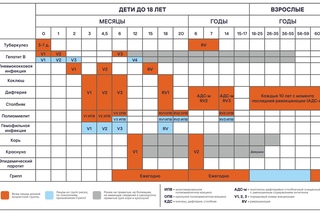
Еще одно заболевание, о котором «забыли» государства ЕС и США, – это полиомиелит. С 2002 года там не было зафиксировано ни одного случая заболевания этой страшной инфекцией, поэтому в этих странах сейчас применяется исключительно инактивированная (не живая) вакцина против полиомиелита. Россия не отказывается от живой полиовакцины не только по экономическим соображениям, но и в связи с существующим риском заноса дикого возбудителя полиомиелита. Сегодня в российском НКПП сочетаются два типа полиовакцины: инактивированная – для младенцев и живая – для детей постарше.
Россия – одна из немногих европейских стран, где в НКПП включена прививка против гриппа. В большинстве государств ЕС бесплатно против гриппа либо не прививают вовсе, либо только тех, кто входит в группы высокого риска. Например, в Великобритании, Франции, Германии, Нидерландах противогриппозной вакциной прививают пожилых людей старше 60-65 лет. При этом в США, напротив, с 2010 года иммунизация от гриппа доступна всем категориям населения, начиная с 6-месячного возраста.
Противогриппозные вакцины для российского Нацкалендаря профилактических прививок поставляет «Нацимбио». В прошлом году к известным на рынке препаратам «Совигрипп», «Флю-М», «Ультрикс» присоединилась новинка – первая российская четырехвалентная вакцина «Ультрикс Квадри». Она содержит четыре (а не три, как у более распространенных трехвалентных вакцин прошлого поколения) штамма вируса гриппа, что с 2017 года является стандартом вакцинопрофилактики гриппа в соответствии с рекомендациями ВОЗ. Четырехвалентные вакцины против гриппа выпускаются помимо России в шести странах мира.
Новые мишени: ротавирус, ветрянка, ВПЧ
Конечно, каждое государство самостоятельно решает, какие именно прививки включать в национальные программы всеобщей вакцинации. В России о планах расширить НКПП в начале года заявлял Минздрав. В рамках Гайдаровского форума, в частности, были озвучены намерения ведомства ввести до 2025 года прививки от гемофильной инфекции, папилломовирусной инфекции, менингококковой инфекции, ветряной оспы и ротавирусной инфекции.
В рамках Гайдаровского форума, в частности, были озвучены намерения ведомства ввести до 2025 года прививки от гемофильной инфекции, папилломовирусной инфекции, менингококковой инфекции, ветряной оспы и ротавирусной инфекции.
Предполагается, что первыми в календарь войдут прививки от ветряной оспы и ротавирусной инфекции. Ежегодно в России регистрируется около 800 тыс. случаев от первой инфекции и свыше 100 тыс. случаев – от второй.
Разумеется, «Нацимбио» следит за планами по расширению НКПП. Так, завод «ФОРТ» (входит в Marathon Group и «Нацимбио») с прошлого года вместе с зарубежным производителем приступили к локализации выпуска вакцин против ротавирусной инфекции, ветряной оспы и вируса папилломы человека (ВПЧ).
Мировой тренд: от моно- к многокомпонентным вакцинам
Один из главных вопросов, который обсуждается при создании Национального календаря профилактических прививок в любой стране, – как за оптимальный срок защитить от большего количества инфекций без ущерба для здоровья. Ответ здесь очевиден, считают эксперты: расширять и развивать НКПП нужно за счет современных комбинированных вакцин. Сегодня на производство многокомпонентных вакцин переходят все развитые страны. Первые шаги к достижению этих целей сделаны и в России. Холдинг «Нацимбио» в прошлом году представил первую отечественную комбинированную вакцину для профилактики кори, краснухи и паротита у детей.
Схема вакцинации против этих инфекций в России такая же, как и везде, но за рубежом применяют главным образом трехкомпонентные вакцины. В настоящее время в рамках Нацкалендаря профилактических прививок для защиты от трех заболеваний используются моновакцины от кори, краснухи и паротита, а также дивакцина паротитно-коревая. Новая отечественная вакцина «Вактривир» от «Нацимбио» действует по принципу «три укола в одном». Серийное производство препарата начнется в 2020 году.
В некоторых странах уже на протяжении 15 лет применяются и комбинированные вакцины «пять-в-одном».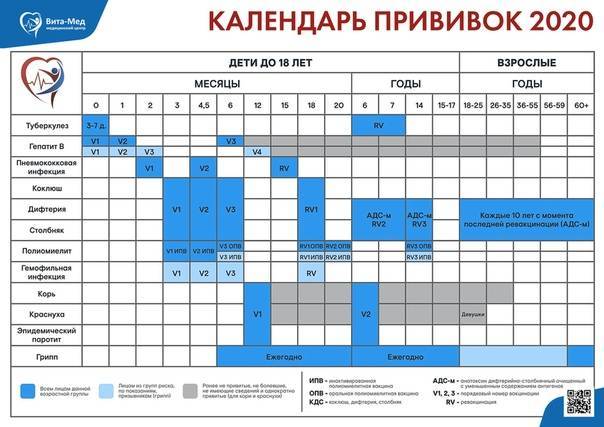 До недавнего времени в России сделать прививку одновременно от пяти заболеваний можно было только иностранными препаратами. В апреле прошлого года регистрацию Минздрава РФ получила новая отечественная пентавакцина аАКДС–ГепB+Hib разработки «Нацимбио». Это препарат комбинированного действия, который способен защитить организм ребенка от пяти инфекций: дифтерии, столбняка, коклюша, гепатита B и гемофильной инфекции.
До недавнего времени в России сделать прививку одновременно от пяти заболеваний можно было только иностранными препаратами. В апреле прошлого года регистрацию Минздрава РФ получила новая отечественная пентавакцина аАКДС–ГепB+Hib разработки «Нацимбио». Это препарат комбинированного действия, который способен защитить организм ребенка от пяти инфекций: дифтерии, столбняка, коклюша, гепатита B и гемофильной инфекции.
Создание таких вакцин позволит совершенствовать Национальный календарь прививок, эффективно защищая детей и взрослых от опасных инфекций качественными современными препаратами. Этим планам может помешать разве что активность сторонников антипрививочного движения. Многочисленные домыслы о негативных последствиях вакцинации были уже не раз опровергнуты научными исследованиями. Наверное, даже фанатично настроенный противник вакцинации не сможет отрицать тот факт, что есть заболевания, с которыми не справится самый сильный иммунитет.
При этом отказ от прививок – решение не только индивидуальное. Без поддержания на определенном уровне показателей иммунизации – коллективного иммунитета – страшные заболевания, которые прекратили свое распространение благодаря вакцинации, могут вернуться. Например, в случаях массовых отказов от прививок могут возобновиться эпидемии кори или полиомиелита. Сегодня пандемия новой коронавирусной инфекции наглядно демонстрирует исключительную значимость вакцинации в противостоянии с вирусами. Это как нельзя лучше понимают в «Нацимбио». Холдинг не прерывает свою деятельность даже в связи с ограничениями по коронавирусу. Компания продолжает поставки вакцин по контрактам, заключенным в 2020 году с Минздравом РФ в рамках Национального календаря профилактических прививок – до 27 апреля были переданы в регионы миллионы доз девяти наименований вакцин. Последующие этапы поставок запланированы с начала мая и будут завершены в декабре этого года.
Вакцинация: Национальный календарь профилактических прививок
Вакцинация: Национальный календарь профилактических прививок
Вакцинация — самое эффективное средство борьбы с управляемыми инфекциями, экономически оправданное, позволяющее влиять на основные показатели здравоохранения.
На сегодняшний день в РФ достигнуты существенные успехи в области контроля управляемых инфекций. За последние годы не было зарегистрировано ни одного случая заболевания полиомиелитом, вызванного диким штаммом вируса. Достигнута низкая заболеваемость «старыми» управляемыми инфекциями (дифтерия, коклюш). Удается контролировать и снижать заболеваемость туберкулезом у детей в возрасте от 0 до 14 лет. Взяты под контроль и другие тяжелые инфекции, обуславливающие высокую заболеваемость и смертность, в первую очередь, в детском возрасте.
В Российской Федерации действует Национальный календарь профилактических прививок (НКПП), утвержденный приказом Министерства здравоохранения РФ от 21.03.2014г. № 125н «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям».
Проводятся прививки против 12 инфекций:
- гепатит В
- туберкулез
- дифтерия
- столбняк
- коклюш
- гемофильная инфекция (для группы риска)
- корь
- краснуха
- эпидемический паротит
- полиомиелит
- грипп
- пневмококковая инфекция
Следует отметить, что НКПП сегодня защищает от меньшего числа инфекций, чем календари экономически развитых стран и календарь, рекомендованный Всемирной организацией здравоохранения (ВОЗ) для всех стран вне зависимости от их экономического развития. Например, до сих пор не включена массовая вакцинация детей первых лет жизни от таких инфекций, как гемофильная типа b (Hib), менингококковая, ротавирусная, ветряная оспа, гепатитА, папиломовирусная.
Вместе с тем, увеличение числа применяемых вакцин приводит к росту количества инъекций. Особое внимание стоит обратить на календарь прививок для детей до года — эта категория малышей наиболее уязвима для различных инфекций.
Так, до 18 месячного возраста ребенок должен получить 20 инъекций, и многие из них вводят одновременно. Включение новых вакцин сделает это число чрезмерным и неизбежно ставит вопрос о переходе на иммунизацию комбинированными вакцинами против 5-ти и более инфекций в одной инъекции.
Включение новых вакцин сделает это число чрезмерным и неизбежно ставит вопрос о переходе на иммунизацию комбинированными вакцинами против 5-ти и более инфекций в одной инъекции.
На фоне имеющегося числа инъекций перспектива включения в Национальный календарь профилактических прививок новых инфекций не только увеличивает и без того высокое количество уколов, но и сильно усложняет саму схему вакцинации, которой становится все труднее придерживаться. Поэтому важно не только обеспечивать возможность вакцинопрофилактики от новых инфекций, но и повышать приверженность родителей рекомендованному Национальным календарем прививок графику вакцинации.
В России в последнее время сформировалось негативное отношение к вакцинации, не только у части населения, но и у ряда врачей разных специальностей, в том числе педиатров. Изменения показателей здоровья детей первого года жизни, по ряду причин, в том числе, за счет выхаживания детей с очень низкой и экстремально низкой массой тела, приводит к неоправданно широким противопоказаниям к вакцинации и, как следствие, к уменьшению охвата детей прививками и снижению уровня коллективного иммунитета.
Иммунизация в рамках национального календаря профилактических прививок проводится медицинскими препаратами, зарегистрированными в соответствии с законодательством Российской Федерации.
| Возраст | Наименование профилактической прививки |
|
Новорожденные в первые 24 часа жизни
| Первая вакцинация против вирусного гепатита B |
|
Новорожденные на 3 — 7 день жизни
| Вакцинация против туберкулеза |
| Дети 1 месяц | Вторая вакцинация против вирусного гепатита B |
|
Дети 2 месяца
| Третья вакцинация против вирусного гепатита B (группы риска) |
| Первая вакцинация против пневмококковой инфекции | |
|
Дети 3 месяца
| Первая вакцинация против дифтерии, коклюша, столбняка |
| Первая вакцинация против полиомиелита | |
| Первая вакцинация против гемофильной инфекции (группы риска) | |
|
Дети 4,5 месяцев
| Вторая вакцинация против дифтерии, коклюша, столбняка |
| Вторая вакцинация против гемофильной инфекции (группы риска) | |
| Вторая вакцинация против полиомиелита | |
| Вторая вакцинация против пневмококковой инфекции | |
|
Дети 6 месяцев
| Третья вакцинация против дифтерии, коклюша, столбняка |
| Третья вакцинация против вирусного гепатита B | |
| Третья вакцинация против полиомиелита | |
| Третья вакцинация против гемофильной инфекции (группа риска) | |
|
Дети12 месяцев
| Вакцинация против кори, краснухи, эпидемического паротита |
| Четвертая вакцинация против вирусного гепатита B (группы риска) | |
|
Дети 15 месяцев
| Ревакцинация против пневмококковой инфекции |
|
Дети18 месяцев
| Первая ревакцинация против полиомиелита |
| Первая ревакцинация против дифтерии, коклюша, столбняка | |
| Ревакцинация против гемофильной инфекции (группы риска) | |
|
Дети 20 месяцев
| Вторая ревакцинация против полиомиелита |
|
Дети 6 лет
| Ревакцинация против кори, краснухи, эпидемического паротита |
|
Дети 6 — 7 лет
| Вторая ревакцинация против дифтерии, столбняка |
| Ревакцинация против туберкулеза | |
|
Дети 14 лет
| Третья ревакцинация против дифтерии, столбняка |
| Третья ревакцинация против полиомиелита | |
|
Взрослые от 18 лет
| Ревакцинация против дифтерии, столбняка — каждые 10 лет от момента последней ревакцинации |
Приложение I Национальный календарь иммунизации в Российской Федерации | Биологическая наука и биотехнология в России: борьба с болезнями и повышение безопасности
Комментарии:
Национальный календарь прививок может быть обеспечен вакцинами отечественного и международного производства, которые зарегистрированы и получили разрешение на использование в соответствии с утвержденным приказом.

Новорожденным, матери которых являются носителями HbsAg или больными гепатитом В в третьем триместре беременности, иммунизация против вирусного гепатита В проводится по схеме «0-1-2-12 мес.”
Вакцинация против вирусного гепатита В в возрасте 13 лет проводится тем, кто ранее не был вакцинирован.
Вакцинация против краснухи проводится в возрасте 13 лет девочкам, которые ранее не были вакцинированы или получили только одну вакцинацию.
Ревакцинация против туберкулеза предназначена для детей, не инфицированных туберкулезом.
Ревакцинация против туберкулеза в 14 лет проводится детям, не инфицированным туберкулезом и не получившим иммунизацию в 7 лет.
Вакцины, применяемые в соответствии с Национальным календарем иммунизации, можно вводить одновременно с помощью различных шприцев в разные места на теле.
Две ключевые проблемы в реализации национального календаря:
Практическое отсутствие вакцины против гепатита В. На первом этапе программы иммунизации только в Российской Федерации спрос может составить 50 миллионов долларов, а органы здравоохранения Российской Федерации (как федеральные, так и местные) могут предоставить не более 20 миллионов долларов.Это является причиной ограничения вакцинации против гепатита B для групп населения (например, для новорожденных, матери которых являются носителями HbsAg, младенцев из детских домов, детей с членами семьи, являющимися носителями HbsAg, подростков в возрасте от 11 до 17 лет). Все остальные должны быть вакцинированы за свой счет или за счет местных бюджетов, страховых компаний, предприятий и т. Д.
Отсутствие отечественных вакцин против краснухи, а также комбинированных препаратов MMR.Новые вакцины, такие как вакцины против Haemophilus influenzae типа b (Hib) , опоясывающий лишай , существуют уже много лет, но не включены в программы иммунизации РФ.
 Таким образом, дети, рожденные ежегодно, не будут должным образом защищены от болезней, которые можно предотвратить с помощью вакцин.
Таким образом, дети, рожденные ежегодно, не будут должным образом защищены от болезней, которые можно предотвратить с помощью вакцин.
ИСТОЧНИК: Министерство здравоохранения и социального развития, предоставлено осенью 2004 г.
противопоказаний к вакцинации в РФ | Журнал инфекционных болезней
Абстрактные
Неспособность достичь высокого уровня иммунитета среди детей способствовала эпидемии дифтерии, которая произошла в Российской Федерации в 1990-е годы.Основным фактором этой неудачи был обширный список противопоказаний к вакцинации, который использовался во всех странах бывшего Советского Союза. В 1980 году Министерство здравоохранения (МЗ) Советского Союза приняло обширный список противопоказаний для использования вакцины против дифтерии, столбняка и коклюша (АКДС). В 1994 г. Минздрав РФ пересмотрел перечень противопоказаний к вакцинации, чтобы он в значительной степени соответствовал рекомендациям Всемирной организации здравоохранения. С тех пор охват вакцинацией в соответствии с возрастом заметно увеличился: в 1996 году охват АКДС3 среди детей в возрасте 12 месяцев увеличился до 87% с 60% в 1990 году.
Неспособность достичь высокого уровня иммунитета среди детей была одним из факторов, способствовавших эпидемии дифтерии, разразившейся в Российской Федерации в 1990-е годы. Несмотря на всеобъемлющую систему первичной медико-санитарной помощи, доступную для всех детей, и адекватные запасы высокоэффективных вакцин, дети по-прежнему подвержены дифтерии из-за несвоевременной доставки рекомендованных вакцин. Основным фактором этой неудачи был обширный список противопоказаний к вакцинации, который использовался на всей территории Новых Независимых Государств (ННГ) бывшего Советского Союза.Этот список был значительно сокращен, отчасти в ответ на эпидемию дифтерии, но до середины 1990-х годов официальная политика иммунизации Советского Союза, а затем и Российской Федерации препятствовала своевременной вакцинации значительной части детей младшего возраста.
Противопоказания к вакцинации, 1980
В 1980 году Министерство здравоохранения (МЗ) Советского Союза приняло обширный перечень противопоказаний к вакцинации детей (таблица 1). Этот список был разработан комитетом педиатров и специалистов в других педиатрических дисциплинах (например,г., неврология и аллергия). После утверждения Минздравом эти противопоказания были включены в маркировку вакцинных препаратов в виде вкладышей в упаковку и легли в основу обучения педиатров практике иммунизации.
Таблица 1
Противопоказания к применению вакцины против дифтерии, столбняка и коклюша (АКДС) в России.
| Противопоказания | 1980 | 1988 | 1994 |
| Острое заболевание | 1 месяц | 1 месяц | 2–4 недели |
| Тяжелое острое или хроническое заболевание | — | 6–12 месяцев | ≥1 месяц |
| Гепатит A | 6 месяцев | — | — |
| Менингит, сепсис, дизентерия или гепатит B | 12 месяцев | — | — |
| Тонзиллит, аденоиды (послеоперационные) | 2 месяца | — | — |
| Туберкулез (активный или неактивный при положительных результатах теста Манту) | С одобрения специалиста | — | — |
| Хроническое нагноение легких | + | — | — |
| + | + (только тяжелые) | + (только тяжелые) | |
| Дерматит, локализованный (после выздоровления) | + | 3 месяца | — |
| Аллергические реакции | 3 месяца | — | — |
| Неврологические расстройства, прогрессирующие | + | + | + |
| Неврологические расстройства, непрогрессирующие | — | Нет противопоказано | Не противопоказано |
| Наследственные синдромы (напр.г., синдром Дауна, фенилкетонурия) | + | — | — |
| Эпилепсия или судороги в анамнезе | + | + | + |
| Детский церебральный паралич | + | В возрасте 6 месяцев | — |
| Асфиксия при рождении без последствий | В возрасте 1 год | В возрасте 6 месяцев | — |
| Гидроцефалия, декомпенсированная | + | + | — |
| Гидроцефалия, компенсированная | В возрасте 1 года | Не противопоказано | — |
| Дети с анте- и перинатальным риском | В возрасте 6 месяцев | Не противопоказано | — |
| Перинатальные инфекции или травмы с последствиями | + | + | — |
| Перинатальные инфекции или травмы а без последствий | В возрасте 1 года | В возрасте 6 месяцев | — |
| Недоношенность | В возрасте 1 года | В возрасте 6 месяцев | Не противопоказан |
| Тяжелый рахит или недоедание | + | — | — |
| Гемолитическая анемия новорожденных | В возрасте 1 год | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, декомпенсированный | + | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, компенсированный | С одобрения специалиста | — | — |
| Ревматическая лихорадка, миокардит | + | — | — |
| Гломерулонефрит, хроническая почечная недостаточность, врожденная нефропатии, инфекции мочевыводящих путей | + | — | — |
| Хронический гепатит, цирроз печени, панкреатит | + | — | — |
| Лейкоз, апластические состояния, коагулопатия, васкулит, дисгаммаглобулинемия | — | ||
| Дефицитная анемия | + | — | — |
| Злокачественные новообразования | + | + | + |
| Коллагеновые заболевания | + | — | — |
| Эндокринные расстройства | + | — | — |
| Увеличенный тимус | + | — | — |
| Язвенный колит | + | — | — |
| Операция | ≥2 месяцев | — | — |
| Серьезная опасность Переход на предыдущую дозу АКДС | + | + | + |
| Противопоказание | 1980 | 1988 | 1994 |
| Острое заболевание | 1 месяц | 1 месяц | 2–4 недели |
| Тяжелое острое или хроническое заболевание | — | 6–12 месяцев | ≥1 месяц |
| Гепатит А | 6 месяцев | — | — |
| Менингит, сепсис, дизентерия или гепатит В | 12 месяцев | — | — |
| Тонзиллит, аденоиды (послеоперационные) | 2 месяца | — | — |
| Туберкулез (активный или неактивный с положительным результатом) Результаты пробы Манту) | С одобрения специалиста | — | — |
| + | — | — | |
| Аллергии (анафилаксия, сывороточная болезнь, бронхиальная астма, экзема, отек) | + | + (только тяжелые) | + (только тяжелые) |
| Дерматит локализованный (после выздоровления) | + | 3 месяца | — |
| Аллергические реакции | 3 месяца | — | — |
| Неврологические нарушения, прогрессирующие | + | + | + |
| Неврологические расстройства, непрогрессирующие | — | Не противопоказано | Не противопоказано |
| Наследственные синдромы (например,г., синдром Дауна, фенилкетонурия) | + | — | — |
| Эпилепсия или судороги в анамнезе | + | + | + |
| Детский церебральный паралич | + | В возрасте 6 месяцев | — |
| Асфиксия при рождении без последствий | В возрасте 1 год | В возрасте 6 месяцев | — |
| Гидроцефалия, декомпенсированная | + | + | — |
| Гидроцефалия, компенсированная | В возрасте 1 года | Не противопоказано | — |
| Дети с анте- и перинатальным риском | В возрасте 6 месяцев | Не противопоказано | — |
| Перинатальные инфекции или травмы с последствиями | + | + | — |
| Перинатальные инфекции или травмы а без последствий | В возрасте 1 года | В возрасте 6 месяцев | — |
| Недоношенность | В возрасте 1 года | В возрасте 6 месяцев | Не противопоказан |
| Тяжелый рахит или недоедание | + | — | — |
| Гемолитическая анемия новорожденных | В возрасте 1 год | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, декомпенсированный | + | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, компенсированный | С одобрения специалиста | — | — |
| Ревматическая лихорадка, миокардит | + | — | — |
| Гломерулонефрит, хроническая почечная недостаточность, врожденная нефропатии, инфекции мочевыводящих путей | + | — | — |
| Хронический гепатит, цирроз печени, панкреатит | + | — | — |
| Лейкоз, апластические состояния, коагулопатия, васкулит, дисгаммаглобулинемия | — | ||
| Дефицитная анемия | + | — | — |
| Злокачественные новообразования | + | + | + |
| Коллагеновые заболевания | + | — | — |
| Эндокринные расстройства | + | — | — |
| Увеличенный тимус | + | — | — |
| Язвенный колит | + | — | — |
| Операция | ≥2 месяцев | — | — |
| Серьезная опасность Переход на предыдущую дозу АКДС | + | + | + |
Таблица 1
Противопоказания к вакцине против дифтерии, столбняка и коклюша (АКДС) в России.
| Противопоказания | 1980 | 1988 | 1994 |
| Острое заболевание | 1 месяц | 1 месяц | 2–4 недели |
| Тяжелое острое или хроническое заболевание | — | 6–12 месяцев | ≥1 месяц |
| Гепатит A | 6 месяцев | — | — |
| Менингит, сепсис, дизентерия или гепатит B | 12 месяцев | — | — |
| Тонзиллит, аденоиды (послеоперационные) | 2 месяца | — | — |
| Туберкулез (активный или неактивный при положительных результатах теста Манту) | С одобрения специалиста | — | — |
| Хроническое нагноение легких | + | — | — |
| + | + (только тяжелые) | + (только тяжелые) | |
| Дерматит, локализованный (после выздоровления) | + | 3 месяца | — |
| Аллергические реакции | 3 месяца | — | — |
| Неврологические расстройства, прогрессирующие | + | + | + |
| Неврологические расстройства, непрогрессирующие | — | Нет противопоказано | Не противопоказано |
| Наследственные синдромы (напр.г., синдром Дауна, фенилкетонурия) | + | — | — |
| Эпилепсия или судороги в анамнезе | + | + | + |
| Детский церебральный паралич | + | В возрасте 6 месяцев | — |
| Асфиксия при рождении без последствий | В возрасте 1 год | В возрасте 6 месяцев | — |
| Гидроцефалия, декомпенсированная | + | + | — |
| Гидроцефалия, компенсированная | В возрасте 1 года | Не противопоказано | — |
| Дети с анте- и перинатальным риском | В возрасте 6 месяцев | Не противопоказано | — |
| Перинатальные инфекции или травмы с последствиями | + | + | — |
| Перинатальные инфекции или травмы а без последствий | В возрасте 1 года | В возрасте 6 месяцев | — |
| Недоношенность | В возрасте 1 года | В возрасте 6 месяцев | Не противопоказан |
| Тяжелый рахит или недоедание | + | — | — |
| Гемолитическая анемия новорожденных | В возрасте 1 год | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, декомпенсированный | + | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, компенсированный | С одобрения специалиста | — | — |
| Ревматическая лихорадка, миокардит | + | — | — |
| Гломерулонефрит, хроническая почечная недостаточность, врожденная нефропатии, инфекции мочевыводящих путей | + | — | — |
| Хронический гепатит, цирроз печени, панкреатит | + | — | — |
| Лейкоз, апластические состояния, коагулопатия, васкулит, дисгаммаглобулинемия | — | ||
| Дефицитная анемия | + | — | — |
| Злокачественные новообразования | + | + | + |
| Коллагеновые заболевания | + | — | — |
| Эндокринные расстройства | + | — | — |
| Увеличенный тимус | + | — | — |
| Язвенный колит | + | — | — |
| Операция | ≥2 месяцев | — | — |
| Серьезная опасность Переход на предыдущую дозу АКДС | + | + | + |
| Противопоказание | 1980 | 1988 | 1994 |
| Острое заболевание | 1 месяц | 1 месяц | 2–4 недели |
| Тяжелое острое или хроническое заболевание | — | 6–12 месяцев | ≥1 месяц |
| Гепатит А | 6 месяцев | — | — |
| Менингит, сепсис, дизентерия или гепатит В | 12 месяцев | — | — |
| Тонзиллит, аденоиды (послеоперационные) | 2 месяца | — | — |
| Туберкулез (активный или неактивный с положительным результатом) Результаты пробы Манту) | С одобрения специалиста | — | — |
| + | — | — | |
| Аллергии (анафилаксия, сывороточная болезнь, бронхиальная астма, экзема, отек) | + | + (только тяжелые) | + (только тяжелые) |
| Дерматит локализованный (после выздоровления) | + | 3 месяца | — |
| Аллергические реакции | 3 месяца | — | — |
| Неврологические нарушения, прогрессирующие | + | + | + |
| Неврологические расстройства, непрогрессирующие | — | Не противопоказано | Не противопоказано |
| Наследственные синдромы (например,г., синдром Дауна, фенилкетонурия) | + | — | — |
| Эпилепсия или судороги в анамнезе | + | + | + |
| Детский церебральный паралич | + | В возрасте 6 месяцев | — |
| Асфиксия при рождении без последствий | В возрасте 1 год | В возрасте 6 месяцев | — |
| Гидроцефалия, декомпенсированная | + | + | — |
| Гидроцефалия, компенсированная | В возрасте 1 года | Не противопоказано | — |
| Дети с анте- и перинатальным риском | В возрасте 6 месяцев | Не противопоказано | — |
| Перинатальные инфекции или травмы с последствиями | + | + | — |
| Перинатальные инфекции или травмы а без последствий | В возрасте 1 года | В возрасте 6 месяцев | — |
| Недоношенность | В возрасте 1 года | В возрасте 6 месяцев | Не противопоказан |
| Тяжелый рахит или недоедание | + | — | — |
| Гемолитическая анемия новорожденных | В возрасте 1 год | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, декомпенсированный | + | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, компенсированный | С одобрения специалиста | — | — |
| Ревматическая лихорадка, миокардит | + | — | — |
| Гломерулонефрит, хроническая почечная недостаточность, врожденная нефропатии, инфекции мочевыводящих путей | + | — | — |
| Хронический гепатит, цирроз печени, панкреатит | + | — | — |
| Лейкоз, апластические состояния, коагулопатия, васкулит, дисгаммаглобулинемия | — | ||
| Дефицитная анемия | + | — | — |
| Злокачественные новообразования | + | + | + |
| Коллагеновые заболевания | + | — | — |
| Эндокринные расстройства | + | — | — |
| Увеличенный тимус | + | — | — |
| Язвенный колит | + | — | — |
| Операция | ≥2 месяцев | — | — |
| Серьезная опасность Переход к предыдущей дозе АКДС | + | + | + |
Другие рекомендации также способствовали отсроченной или неполной вакцинации детей.Многие дети с незначительными проблемами со здоровьем (например, с анемией, низким для возраста весом или частыми инфекциями верхних дыхательных путей) не были вакцинированы, потому что они считались «ослабленными» и их нужно было «укрепить» перед вакцинацией. Такие дети регулярно получали витамины или другие схемы, которые, как считается, улучшали иммунный ответ до вакцинации.
График иммунизации 1980 года также позволял использовать дифтерийную вакцину пониженной активности (5 лимитов флоккуляции [Lf] на куб. См) в сочетании со столбнячным анатоксином (Td) вместо дифтерийно-столбнячного токсоида-коклюша (DTP, 15 Lf на дозу). ) или дифтерийно-столбнячным анатоксином (DT, 30 Lf на дозу) для первичной серии.Исследования показали, что Td при использовании в первичной серии вызывал удовлетворительный ответ антител при столбняке и дифтерии [1, 2]. Эта практика расширилась в 1980-х годах, в результате чего многие дети стали восприимчивыми к коклюшу; в 1985 г. в Советском Союзе был зарегистрирован 53 871 случай коклюша по сравнению с 13 908 в 1980 г.
Противопоказания к вакцинации, 1988 г.
К концу 1980-х годов некоторые педиатры и педиатры-инфекционисты настаивали на сокращении списка противопоказаний.В 1988 г. Минздрав созвал консультативную группу для пересмотра списка. Новый список противопоказаний был сокращен (таблица 1), но по-прежнему включал множество противопоказаний, не признанных Всемирной организацией здравоохранения (ВОЗ) как действительные [3]. Пересмотренный список не сопровождался инструкциями по внедрению, и учебная программа программ педиатрической подготовки не была пересмотрена с учетом новых рекомендаций; в результате в практике иммунизации мало что изменилось. Охват вакцинацией (55–70% в большинстве регионов) не улучшился, и практика использования Td вместо АКДС для первичной серии была продолжена (рис. 1).Аллергия оставалась основной причиной того, что детям не делали прививок, на долю которых в 1988 г. приходился 21% обращений в Московский консультативный иммунологический центр [4].
Рисунок 1
Охват вакцинацией, по годам, для получения первичной серии вакцины против дифтерии, столбняка и коклюша или вакцины против дифтерии и столбняка к 12-месячному возрасту — Российская Федерация.
Рисунок 1
Охват вакцинацией, по годам, для получения первичной серии вакцины против дифтерии, столбняка и коклюша или вакцины против дифтерии и столбняка к 12-месячному возрасту — Российская Федерация.
Противопоказания к вакцинации, 1994
В связи с резким увеличением заболеваемости дифтерией в начале 1990-х годов усилилось давление, направленное на сокращение рекомендуемых противопоказаний к вакцинации. В течение этого периода ряд исследований подтвердил эффективность и безопасность вакцинации детей с хроническими заболеваниями и легкими острыми заболеваниями. Ретроспективный анализ нежелательных явлений после вакцинации 350 детей с первичным иммунодефицитом, которые были иммунизированы до постановки диагноза, продемонстрировал безопасность рекомендованной серии вакцинаций [5].
В 1994 г. Минздрав РФ снова пересмотрел список рекомендуемых противопоказаний (таблица 1): за небольшими исключениями, пересмотренный список в основном соответствовал рекомендациям ВОЗ [6]. Реализации способствовали усилия Минздрава и других организаций посредством встреч и семинаров во многих регионах, часто с международным участием. Справочники, опубликованные в 1994 и 1995 годах, содержали обновленную информацию о методах иммунизации и научную основу для сокращенного списка противопоказаний; эти материалы широко использовались в учебных программах.К 1996 году охват АКДС3 к 12-месячному возрасту увеличился до 87% с 60% в 1990 году (диаграмма 1).
Причины задержки вакцинации детей
Чтобы лучше понять причины, по которым детям не делали прививки, мы изучили когорту из 347 детей, родившихся в 1994 г. в подмосковном поселке. Хотя охват вакцинацией был высоким (к возрасту 1 год 99,5% детей завершили первичную серию вакцинации от дифтерии, столбняка и полиомиелита, а 85,6% были вакцинированы от коклюша в соответствии с возрастом), только 180 детей (52%) получили все вакцины. дозы вакцины в течение 2 недель от рекомендованного возраста.Большинство детей были вакцинированы поздно из-за несоответствующих противопоказаний к вакцинации; отказ родителей явился причиной лишь небольшого количества отсроченных доз.
Наиболее часто упоминаемым противопоказанием к вакцинации против коклюша была «перинатальная энцефалопатия» — термин, используемый многими педиатрами и педиатрическими неврологами в России и других ННГ для обозначения тремора, незначительных отклонений рефлексов и мышечного тонуса, раздражительности или других приписываемых изменений поведения. реальной или предполагаемой перинатальной травме или гипоксии.В некоторых регионах до 90% младенцев получали этот диагноз.
Другие барьеры
Педиатры детских поликлиник в НИГ несут ответственность за здоровье 800–1000 детей, находящихся под их опекой. Объем этой ответственности четко не определен, но педиатр, скорее всего, будет единолично ответственным за неблагоприятное событие, возникшее после вакцинации. Хотя он или она не несет юридической ответственности, если вакцинация была проведена в соответствии с текущей медицинской практикой, жалобы родителей и административные выговоры, тем не менее, могут служить мощным сдерживающим фактором.Чтобы помочь решить эту проблему, Дума (парламент) России приняла в 1998 году закон, определяющий соответствующие обязанности производителей вакцин, медицинского персонала и государства.
Заключение
Россия дорого заплатила в 1990-е годы за низкий охват вакцинацией детей. Охват значительно улучшился благодаря пересмотру списка противопоказаний, разработке обновленных руководств и всестороннему обучению поставщиков вакцин. Также очевидны сдвиги в отношении родителей.Национальные дни иммунизации (НДИ) для вакцинации от полиомиелита были проведены в 1996 и 1997 годах. Эти усилия сопровождались усиленной кампанией по информированию общественности о полиомиелите и важности всех вакцинаций. В каждом из четырех НДИ был достигнут> 98% охват целевых групп. Этот успех предполагает, что при наличии соответствующих рекомендаций, обучения и работы с общественностью можно достичь высокого охвата всеми вакцинациями детей.
Список литературы
1,,,,.
Применение анатоксина АДТ с пониженным содержанием антигена для иммунизации детей, имеющих противопоказания к введению вакцины АДПТ. II. Первичная вакцинация детей с аллергической реактивностью
,
Ж Микробиол Эпидемиол Иммунобиол
,
1977
, т.
7
(стр.
126
—
31
) 2,,,,.
Применение анатоксина ADT с пониженным содержанием антигена для иммунизации детей с противопоказаниями к введению вакцины ADPT. III. Иммунизация при поражениях центральной нервной системы
,
Ж Микробиол Эпидемиол Иммунобиол
,
1978
, т.
8
(стр.
83
—
7
) 3,,,.
Показания и противопоказания для вакцин, используемых в Расширенной программе иммунизации
,
Bull World Health Organ
,
1984
, vol.
62
(стр.
357
—
66
) 4,,,.
Структура временных медицинских отсрочек детских прививок
,
Педиатрия
,
1993
, т.
5
(стр.
92
—
4
) 5,,.
Вакцинация детей с первичным иммунодефицитом
,
Вакцинация детей с отклонениями в состоянии здоровья: рекомендации для врачей
,
1996
6
Всемирная организация здравоохранения
Противопоказания к вакцинам, используемым Расширенной программой иммунизации
,
Неделя Эпидемиологический отчет
,
1988
, т.
37
(стр.
279
—
81
)
© 2000 Американского общества инфекционистов
Разработка расписания иммунизации
Министерство здравоохранения и социальных служб США и Центры по контролю и профилактике заболеваний предлагают расписания иммунизации детей и подростков для детей в возрасте 0-6 лет и 7-18 лет, а также « график наверстывания »для детей от четырех месяцев до 18 лет, которые могли пропустить рекомендованные прививки.Все эти расписания одобрены Консультативным комитетом по практике иммунизации (ACIP), Американской академией педиатрии (AAP) и Американской академией семейных врачей (AAFP).
Некоторые вакцинации рекомендуются в Соединенных Штатах с 1940-х годов, хотя официальный годовой график, одобренный ACIP, AAP и AAFP, не появлялся до 1995 года. Комбинированная вакцина против дифтерии, столбняка и коклюша (коклюша) была рекомендована в 1940-е годы; комбинированная вакцина против этих трех болезней все еще рекомендуется сегодня.Вакцина против оспы, с другой стороны, была в расписании в 1940-х годах, но больше не рекомендуется, поскольку оспа была объявлена искорененной в 1980 году и значительно раньше.
Недавно разработанная вакцина от полиомиелита была рекомендована в 1950-х годах. Конкретная используемая вакцина с тех пор изменилась, но вакцина против полиомиелита остается в текущем графике. Комбинированная вакцина против кори, эпидемического паротита и краснухи была добавлена к списку рекомендаций в 1970-х годах, после того как в 1960-х были разработаны вакцины от всех трех болезней.
В итоговый список рекомендованной вакцинации были включены вакцины от семи болезней 1970-х годов:
- Столбняк
- Дифтерия
- Коклюш (коклюш)
- Полиомиелит
- Корь
- Свинка
- Краснуха
Однако для защиты от остальных семи болезней, указанных в расписании, потребовалось всего три вакцинации:
- Вакцинация от полиомиелита
- Комбинированная вакцинация от столбняка, дифтерии и коклюша (вакцина АКДС)
- Комбинированная вакцинация от кори, эпидемического паротита и краснухи (вакцина MMR).
Список рекомендуемых вакцин продолжал обновляться, поскольку вакцины были разработаны для большего числа болезней. Вакцина против Hib ( Haemophilus influenzae тип b) была добавлена в список в конце 1980-х годов, а вакцина от гепатита B — в середине 1990-х годов. В 1995 году ACIP, AAP и AAFP начали выпускать ежегодные обновления расписания. Ежегодные обновления содержали подробную информацию о рекомендуемых вакцинах, в том числе информацию о конкретном возрасте и дозировках, а также информацию о новых вакцинах по мере их добавления в расписание.С тех пор был добавлен ряд вакцин, в том числе от ветряной оспы (ветряной оспы) и гепатита А, а другие были удалены или заменены. (Первая ротавирусная вакцина, добавленная в график, была удалена из-за связи между вакциной и инвагинацией, типом кишечной непроходимости. Позже она была заменена другой ротавирусной вакциной, не связанной с этим заболеванием.)
По состоянию на начало 2014 года календарь иммунизации детей в возрасте 0-6 лет в США включает рекомендации по следующим прививкам:
- Гепатит В
- Ротавирус
- Дифтерия, столбняк и коклюш (комбинированная вакцина DTaP)
- Hib ( Haemophilus influenzae тип b)
- Пневмококковая инфекция
- Полиомиелит (инактивированная вакцина)
- Грипп
- Корь, эпидемический паротит и краснуха (комбинированная вакцина MMR)
- Ветряная оспа (ветряная оспа)
- Гепатит А
- Менингококковая инфекция (только для некоторых групп высокого риска)
Кроме того, в расписании от 7 до 18 лет рекомендуется вакцинация против вируса папилломы человека (ВПЧ) и менингококковая вакцинация.
Эти графики пересматриваются ежегодно; новые вакцины рассматриваются для добавления в график после лицензирования, хотя не все лицензированные вакцины добавляются в график. (Например, вакцину против желтой лихорадки вряд ли можно будет добавить в график, поскольку вакцинация от нее требуется только лицам, путешествующим в районы, эндемичные по желтой лихорадке.)
Распечатанные расписания иммунизации детей, подростков, студентов и взрослых можно получить непосредственно в Центрах по контролю и профилактике заболеваний.
Последнее обновление 11.01.2018
Рекомендации и руководства по вакцинации женщин репродуктивного возраста
Введение
Программа иммунизации Департамента здравоохранения штата Нью-Йорк разработала это руководство с использованием текущих рекомендаций Центров по контролю и профилактике заболеваний, Консультативного комитета по практике иммунизации и Американского колледжа акушеров и гинекологов. Этот документ служит руководством по передовой практике.Однако руководящие принципы никогда не заменяют необходимости оценивать каждого пациента индивидуально и использовать здравую клиническую оценку. Эти руководящие принципы основаны на наилучших имеющихся фактических данных и станут основой, на которой медицинские работники, работающие с женщинами, смогут достичь оптимального качества ухода за пациентами.
Иммунизация в период до зачатия и периода между зачатием
В идеале, все женщины должны пройти вакцинацию до того, как они забеременеют. Известно, что примерно 50 процентов всех беременностей являются незапланированными 1 ; поэтому важно, чтобы женщины репродуктивного возраста получали прививки, независимо от того, активно ли они пытаются забеременеть.
Следующие прививки настоятельно рекомендуются :
- Грипп — Женщины, которые хотят снизить свои шансы на развитие гриппа или у которых есть другие медицинские или профессиональные показания, должны получать ежегодную дозу вакцины против гриппа. Здоровые небеременные женщины в возрасте до 50 лет, не имеющие заболеваний, сопряженных с высоким риском, и которые не находятся в тесном контакте с людьми с тяжелым иммунодефицитом, могут получить живую аттенуированную вакцину против гриппа (LAIV) или трехвалентную инактивированную вакцину (TIV) 2 .
- Td / Tdap — Женщины, прошедшие первичную серию вакцины, содержащей дифтерийный и столбнячный анатоксин, должны получать бустерную дозу вакцины против столбняка и дифтерии (Td) каждые десять лет. Одна доза вакцины против столбняка, дифтерии и бесклеточного коклюша (Tdap) должна быть заменой бустерной вакцины Td у женщин, которые ранее не получали Tdap 3 . Обеспечение регулярного приема у женщин бустеров Td / Tdap помогает защитить новорожденных от столбняка и коклюша новорожденных.
Следующие прививки рекомендованы для женщин, подверженных риску этих заболеваний и не имеющих иммунитета, или для тех, кто хотел бы получить вакцину:
- Гепатит A — Женщины с риском заражения вирусом гепатита A (HAV) или те, кто запрашивает вакцину, должны получить серию двух доз одного антигена в нулевой и шесть месяцев или трехдозовую комбинированную вакцину против гепатита A и гепатита B. , Twinrix, в ноль, один и шесть месяцев. 4
- Гепатит B — Женщины с риском заражения вирусом гепатита B (HBV) или те, кто запрашивает вакцину, должны получить первичную серию из трех доз в нулевой, один-два и четыре-шесть месяцев. 4 Младенцы, зараженные ВГВ перинатально, имеют очень высокий риск развития хронического ВГВ, который может привести к хроническому заболеванию печени, циррозу и первичной гепатоцеллюлярной карциноме в раннем взрослом возрасте.
- Вирус папилломы человека (ВПЧ) — Женщины в возрасте от 9 до 26 лет должны получить три дозы вакцины против ВПЧ в 0, 2 и 6 месяцев.Генитальный ВПЧ — наиболее распространенная инфекция, передаваемая половым путем в США. Доступная в настоящее время четырехвалентная вакцина против ВПЧ, Гардасил, защищает от серотипов 6, 11, 16 и 18 ВПЧ. Защита от этих четырех серотипов ВПЧ может предотвратить возникновение до 90 процентов остроконечных кондилом и 70 процентов рака шейки матки у женщин. 5
- Корь, эпидемический паротит и краснуха (MMR) — Женщины, не имевшие ранее иммунизации или не имеющие лабораторных доказательств иммунитета к краснухе, должны получить как минимум одну дозу вакцины MMR.Помимо защиты отдельных женщин, вакцина MMR помогает предотвратить возникновение синдрома врожденной краснухи у новорожденных. 9 Поскольку это вакцина против живого вируса, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации MMR. 4
- Менингококковая инфекция — Женщины с риском менингококковой инфекции из-за профессиональных или медицинских факторов риска должны получить одну дозу конъюгированной менингококковой вакцины (MCV4). Медицинские показания включают анатомическую или функциональную асплению или недостаточность терминального компонента комплемента.Среди лиц с профессиональными показаниями — новобранцы, студенты первого курса колледжей, живущие в общежитиях, микробиологи, подвергшиеся воздействию N. meningitidis, и лица, которые живут или путешествуют в страны, где широко распространена менингококковая инфекция. 6
- Пневмококковая инфекция — Женщины с определенными медицинскими показаниями высокого риска должны получить одну дозу пневмококковой полисахаридной вакцины (PPV23). Эти медицинские показания высокого риска включают курение (если возраст ≥19 лет), хронические заболевания легких (включая астму), хронические сердечно-сосудистые заболевания, диабет, хронические заболевания печени, хронический алкоголизм, хроническую почечную недостаточность, нефротический синдром, функциональную или анатомическую асплению, ВИЧ-инфекция, иммунодепрессивные состояния, кохлеарные имплантаты и утечки спинномозговой жидкости.Вторую дозу следует повторить через пять лет для пациентов с хронической почечной недостаточностью, нефротическим синдромом, функциональной или анатомической аспленией или иммуносупрессивными состояниями. 6
- Ветряная оспа (ветряная оспа) — Женщины, которые ранее были иммунизированы одной дозой вакцины против ветряной оспы, должны получить вторую дозу не менее чем через четыре недели после первой дозы. Женщины, не инфицированные ветряной оспой в анамнезе, должны получить в общей сложности две дозы вакцины против ветряной оспы с интервалом от четырех до восьми недель.Младенцы женщин без иммунитета могут быть подвержены риску развития синдрома врожденной ветряной оспы и неонатальной инфекции ветряной оспы. Беременные женщины, инфицированные ветряной оспой, также могут иметь более высокий риск развития тяжелой пневмонии, вызванной ветряной оспой. Поскольку это вакцина против живого вируса, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7 8
Прививки в дородовой период
Беременность не является абсолютным противопоказанием к вакцинации.Напротив, некоторые вакцины настоятельно рекомендуются беременным женщинам в дородовой период. Таким образом, дородовой визит — идеальное время для оценки потребности женщины в вакцинах.
Все беременные женщины должны пройти серологическое обследование на наличие иммунитета к краснухе во время первого дородового визита, если не известно, что они обладают иммунитетом по результатам предыдущего теста. 8 , 8 Иммунитет к ветряной оспе также должен быть оценен либо на основании достоверного анамнеза заболевания, лабораторных данных о перенесенном заболевании, либо на основании документально подтвержденного получения двух доз вакцины. 8 Рождение до 1980 г. не считается признаком иммунитета к ветряной оспе. 7 Кроме того, Закон штата Нью-Йорк 2500-e об общественном здравоохранении требует, чтобы каждая беременная женщина проходила тестирование на наличие поверхностного антигена гепатита B (HBsAg) и чтобы результат и дата теста регистрировались в пренатальной карте.
Следующая иммунизация настоятельно рекомендуется для всех беременных женщин:
- Грипп — В связи с повышенным риском осложнений, связанных с гриппом, у беременных женщин, TIV рекомендуется всем беременным или беременным в сезон гриппа (с сентября по март).TIV можно вводить в любом триместре. Поскольку это вакцина против живого вируса, LAIV противопоказана для беременных женщин. 2
- Tdap / Td — Чтобы защитить новорожденных от коклюша, всем беременным женщинам следует вводить однократную дозу вакцины Tdap в течение третьего триместра каждой беременности, независимо от того, в анамнезе она получала Tdap до текущей беременности. Tdap безопасен во время беременности и обеспечивает защиту от коклюша как беременной женщине, так и ее младенцу.Не существует минимального интервала между дозами Tdap или между Tdap и последней бустерной дозой Td. Чтобы максимизировать ответ материнских антител и пассивный перенос антител младенцу, оптимальное время для введения Tdap составляет от 27 до 36 недель беременности. 11 Для обеспечения защиты от столбняка матерей и новорожденных беременным женщинам, которые никогда не делали прививки от столбняка, следует сделать три прививки, содержащие столбнячный и пониженный дифтерийный анатоксины. Рекомендуемый график — 0, 4 недели и от 6 до 12 месяцев.Tdap следует заменить 1 дозой Td в третьем триместре беременности.
Следующие прививки рекомендованы для женщин, подверженных риску этих заболеваний и не имеющих иммунитета, или для тех, кто хотел бы получить вакцину:
- Гепатит B — Необходимо оценить риск заражения женщины ВГВ наряду с риском заражения другими инфекциями, передаваемыми половым путем. Беременным женщинам, у которых определен риск инфицирования HBV, следует вакцинировать.Беременность не является противопоказанием для вакцинации против ВГВ, и ограниченные данные не предполагают вреда для плода от вакцины против ВГВ.
Беременность считается мерой предосторожности для большинства других инактивированных вакцин, включая HAV, PPV23 и MCV4. Иммунизацию этими вакцинами следует проводить только в том случае, если преимущества вакцинации перевешивают риски, связанные с отказом от вакцинации. Единственная инактивированная вакцина, которую следует вводить во время беременности , а не , — это вакцина против ВПЧ из-за отсутствия данных о безопасности и эффективности у беременных.Если женщина начинает серию вакцины против ВПЧ, а затем забеременеет, оставшуюся серию следует отложить до родов, а введение во время беременности следует сообщить в регистр беременных производителя. 5
Все живые аттенуированные вакцины противопоказаны при беременности из-за теоретического риска для плода, хотя никаких доказательств какого-либо вреда от живых вакцин зарегистрировано не было. Единственным исключением является вакцина против осповакцины, которая имеет небольшой, но документально подтвержденный риск для плода при введении во время беременности. 10
Следующие живые вирусные вакцины следует вводить во время беременности , а не :
- ЛАИВ
- MMR
- Ветряная оспа
- Опоясывающий лишай (опоясывающий лишай)
- Оспа (оспа)
Если женщина вакцинирована живой вирусной вакциной, а затем обнаруживает, что она могла быть беременной в то время или в течение четырех недель после вакцинации, ее следует проинформировать о теоретическом риске для ее плода.Поскольку не существует доказательств какого-либо вреда для плода, подвергшегося воздействию живых вирусных вакцин в этот период, ей не следует рекомендовать прерывание беременности. Существует небольшой, но документально подтвержденный риск вакцинации против осповакцины во время беременности; тем не менее, это все еще не считается причиной для прерывания беременности в случае заражения.
Прививки в послеродовом периоде
Период после родов и до выписки из больницы — идеальное время для введения как живой, так и инактивированной вакцины.Это гарантирует, что и женщина, и ее ребенок будут защищены от предотвратимых заболеваний после выхода из родильного дома, когда они особенно уязвимы. Женщины, которые планируют кормить грудью, могут и должны получить вакцинацию, поскольку не существует доказательств какого-либо риска для матери или ее ребенка, если она вакцинируется во время грудного вскармливания. Грудное вскармливание не является противопоказанием к какой-либо вакцинации, за исключением вакцины против осповакцины. 4
Следующие прививки рекомендованы женщинам с риском этих заболеваний или тем, у кого нет иммунитета:
- Грипп — Женщины должны получать ежегодную дозу вакцины против гриппа, TIV или LAIV, если они еще не были вакцинированы во время беременности.Вакцину против гриппа нужно сделать перед выпиской из больницы .
- Краснуха (MMR) — Женщины, родившиеся 1 января 1957 г. или позже, без доказательств иммунитета к краснухе, должны быть вакцинированы одной дозой вакцины MMR перед выпиской из больницы . Не следует использовать вакцину против краснухи с одним антигеном.
- Tdap — Женщины, которые ранее не получали ни одной дозы Tdap, должны получить Tdap перед выпиской из больницы .Минимального интервала между получением Tdap и последней бустерной дозы Td нет. Иммунизация матери Tdap поможет защитить новорожденного в течение первых нескольких месяцев жизни, когда они наиболее уязвимы для коклюша.
- Ветряная оспа — Женщины без доказательств иммунитета к ветряной оспе должны быть вакцинированы первой дозой вакцины против ветряной оспы перед выпиской из больницы . Вторую дозу следует ввести во время послеродового визита, через шесть-восемь недель после родов.Поскольку это вакцина против живого вируса, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7
- ВПЧ — Женщины в возрасте от 9 до 26 лет, не завершившие первичную серию, должны получить три дозы вакцины против ВПЧ в 0, 2 и 6 месяцев. Если серия HPV была начата до беременности, серию можно завершить после родов без повторения начальной дозы (й). 5
Иммунизация близких контактов беременных
Не следует отказывать в вакцинации домашним хозяйствам или близким контактам беременных женщин.Напротив, обеспечение того, чтобы близкие люди получали своевременные прививки, это может помочь защитить здоровье матери и ее плода. Особенно важно, чтобы домашние контакты постоянно получали вакцины против гриппа и вакцины Tdap. Единственная вакцина, которую не следует вводить близким контактам беременных женщин, — это вакцина против коровьей оспы из-за небольшого, но серьезного риска заражения вакциной плода. 4
Особые ситуации
Во время или после беременности могут возникнуть определенные медицинские ситуации, которые могут повлиять на получение определенных вакцин.
- Введение анти-Rho (D) иммуноглобулина — Послеродовую вакцинацию не следует откладывать из-за поступления анти-Rho (D) иммуноглобулина. Живые вирусные вакцины, такие как MMR и ветряная оспа, следует вводить одновременно с иммуноглобулином против Rho (D) в ближайшем послеродовом периоде. Женщины, получившие вакцину MMR и иммуноглобулин против Rho (D), должны пройти серологическое тестирование через 3 месяца после вакцинации, чтобы убедиться, что у них выработался иммунитет против краснухи и кори, если это необходимо. 4 , 12
- Воздействие болезней, предупреждаемых с помощью вакцин
- Пассивная иммунизация — Любая беременная женщина, которая подвержена предотвращаемому с помощью вакцинации заболеванию, к которому у нее нет иммунитета, должна проконсультироваться со своим врачом по поводу пассивной иммунизации. Например, в случае, если беременная женщина заразилась ветряной оспой и у нее нет доказательств иммунитета, может быть назначен иммуноглобулин против ветряной оспы.
- Воздействие бешенства — Из-за тяжелого течения инфекции бешенства беременность не является противопоказанием для постконтактной профилактики бешенства.Нет данных, свидетельствующих о вреде вакцинации против бешенства. Для беременных женщин с высоким риском заражения бешенством может потребоваться предконтактная профилактика бешенства. 13
Прививки перед поездкой за границу
Беременным женщинам, планирующим поездку в районы, где другие болезни являются эндемичными, могут потребоваться определенные вакцины. Беременных женщин, иммунизированных этими вакцинами, следует проинформировать о потенциальном риске для плода, поскольку часто данных о безопасности этих вакцин во время беременности мало или вообще нет.
Беременным женщинам, планирующим поездку в эндемичные районы, где существует высокий риск заражения, рекомендуются следующие вакцины: 10
- Сибирская язва
- Инактивированный полиомиелит
- Японский энцефалит
- Менингококковый конъюгат
- Брюшной тиф
- Желтая лихорадка
Следующие вакцины не рекомендованы беременным женщинам, планирующим поездку: 10
- Бацилла Кальметта-Герена (БЦЖ) — туберкулез
- Оспа (оспа)
Реестры вакцин для беременных
Производители вакцин создали несколько реестров для женщин, получивших определенные вакцины во время беременности.Медицинские работники должны связаться с соответствующим регистром, если их пациенты подверглись воздействию следующих вакцин в течение любого триместра:
- ВПЧ
- Гардасил (Мерк): (800) 986-8999
- Tdap
- Boostrix (GlaxoSmithKline): (888) 825-5249
- Адасел (санофи пастер): (800) 822-2463
- Ветряная оспа
- Varivax (Merck): (800) 986-8999 — О воздействии варивакса во время беременности, а также за три месяца до беременности следует сообщать в регистр беременности Varivax. 7
- Оспа
- Национальный регистр вакцины против оспы 14
- Гражданские и военные дела — Министерство обороны: (619) 553-9255
Плакат о вакцинации против Tdap и гриппа
Беременная? Защитите себя и своего ребенка.
Дополнительная информация
Дополнительную информацию о прививках можно найти на следующих веб-сайтах:
Список литературы
1 Уильямс Л., Морроу Б., Шульман Х., Стивенс Р., Д’Анджело Д. и Фаулер К.И. (2006). PRAMS Отчет о наблюдении за 2002 г. . Атланта, Джорджия: Отдел репродуктивного здоровья, Национальный центр профилактики хронических заболеваний и укрепления здоровья, Центры по контролю и профилактике заболеваний.
2 Центры по контролю и профилактике заболеваний. Профилактика гриппа и борьба с ним: Рекомендации Консультативного комитета по практике иммунизации (ACIP), 2007 г. MMWR 2007 ; 56 (RR-6): 1-54.
3 Центры по контролю и профилактике заболеваний. Профилактика столбняка, дифтерии и коклюша среди взрослых: использование столбнячного анатоксина, пониженного содержания дифтерийного анатоксина и бесклеточной коклюшной вакцины: рекомендации Консультативного комитета по практике иммунизации (ACIP) и рекомендации ACIP при поддержке Консультативного комитета по практике борьбы с инфекциями в здравоохранении (HICPAC) ), для использования Tdap среди медицинского персонала. MMWR 2006 ; 55 (RR-17): 1-37
4 Центры по контролю и профилактике заболеваний.Общие рекомендации по иммунизации: Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR 2006 ; 55 (RR-15): 1-48.
5 Центры по контролю и профилактике заболеваний. Четырехвалентная вакцина против вируса папилломы человека: рекомендации Консультативного комитета по практике иммунизации. MMWR 2007 ; 56 (RR-2): 1-23.
6 Центры по контролю и профилактике заболеваний. Рекомендуемый график иммунизации взрослых — США, октябрь 2007 г. — сентябрь 2008 г. MMWR 2007 ; 56 (41): Q1-Q4.
7 Центры по контролю и профилактике заболеваний. Профилактика ветряной оспы: рекомендации Консультативного комитета по практике иммунизации. MMWR 2007 ; 56 (RR-4): 24-28.
8 Американская академия педиатрии и Американский колледж акушеров и гинекологов (2007). Глава 9: Перинатальные инфекции. В Лемносе Дж. & Lockwood, C.J. (Eds.), Руководство по перинатальной помощи, шестое издание (стр.303-348). Вашингтон, округ Колумбия: Американская академия педиатрии и Американский колледж акушеров и гинекологов.
9 Центры по контролю и профилактике заболеваний. Корь, эпидемический паротит и краснуха — использование вакцин и стратегии ликвидации кори, краснухи и синдрома врожденной краснухи и борьба с эпидемическим паротитом: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR 1998 ; 47 (RR-8): 18.
10 Центров по контролю и профилактике заболеваний (2007).Руководство по вакцинации беременных женщин: из рекомендаций Консультативного комитета по практике иммунизации. Получено 12 июня 2008 г. с сайта http://www.cdc.gov/vaccines/pubs/preg-guide.htm.
11 Центры по контролю и профилактике заболеваний (2012). Предварительные обновленные рекомендации ACIP по использованию столбнячного анатоксина, уменьшенного количества дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) для беременных. Получено 27 декабря 2012 г. с веб-сайта http://www.cdc.gov/vaccines/recs/provisional/downloads/Tdap-pregnant-Oct-2012.pdf.
12 Американская педиатрическая академия (2006 г.). Краснуха. В Пикеринг, Л.К., Бейкер, С.Дж., Лонг, С.С., и Макмиллан, Дж. А. (Ред.), Красная книга: Отчет Комитета по инфекционным болезням за 2006 г., 27-е изд. . (стр. 574-579). Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии.
13 Центры по контролю и профилактике заболеваний. Профилактика бешенства человека — США, 2008 г. Рекомендации Консультативного комитета по практике иммунизации. MMWR 2008 ; 57 (RR-3): 20-21.
14 Центры по контролю и профилактике заболеваний. Женщины, подвергшиеся воздействию противооспенной вакцины во время беременности, зарегистрированы в Национальном реестре противооспенной вакцины в США, 2003 г. MMWR 2003 ; 52 (17): 386-388.
Статистика вакцинации и иммунизации — ДАННЫЕ ЮНИСЕФ
Вакцины против COVID-19 являются важнейшими инструментами, помогающими взять под контроль пандемию, в сочетании с эффективным тестированием, лечением и существующими мерами профилактики.Вакцинация против этой болезни во всем мире — это крупнейшая в истории операция по закупке и поставке вакцин, и ЮНИСЕФ возглавляет эти усилия от имени Глобального фонда COVAX.
ЮНИСЕФ и партнеры работают над обеспечением равноправного доступа к 2 миллиардам доз вакцины COVID-19 к концу 2021 года.
Интерактивная панель управления рынком COVID-19 ЮНИСЕФ предоставляет регулярно обновляемый обзор глобальных исследований и разработок. прогнозируемая производственная мощность, публично объявленные двусторонние и многосторонние соглашения о поставках, а также заявленные цены.
Иммунизация — одно из наиболее эффективных с точки зрения затрат вмешательств в области общественного здравоохранения на сегодняшний день, позволяющее ежегодно предотвращать от 2 до 3 миллионов смертей.
Тем не менее, даже до пандемии коронавируса более 13 миллионов детей не получили никаких вакцин, и по крайней мере 20 миллионов детей в возрасте до одного года не получили рекомендованные вакцины против кори, полиомиелита и других предотвратимых болезней.
Теперь из-за COVID-19 многие из самых маргинализированных детей в мире остаются без доступа к иммунизации.Если ответ на вакцину COVID-19 не будет достаточно смелым, существует риск длительного негативного воздействия на охват плановой иммунизацией. Учитывая текущие сбои, это может создать пути к катастрофическим вспышкам в 2021 году и намного позже. Посетите наш центр COVID-19 для получения дополнительной информации.
В 2019 году около 14 миллионов младенцев по-прежнему не были охвачены службами вакцинации
Иммунизация — одно из наиболее экономически эффективных вмешательств в области общественного здравоохранения на сегодняшний день, позволяющее ежегодно предотвращать от 2 до 3 миллионов случаев смерти.В результате иммунизации мир как никогда близок к искоренению полиомиелита, и лишь в двух остающихся эндемичных по полиомиелиту странах — Афганистан и Пакистан. Смертность от кори, одной из основных причин смерти детей, снизилась на 73 процента во всем мире в период с 2000 по 2018 год, что позволило предотвратить около 23,2 миллиона смертей. И на сегодняшний день все страны, кроме 12, ликвидировали столбняк у матерей и новорожденных — болезнь, смертность от которой среди новорожденных составляет от 70 до 100 процентов.
Процент детей, получивших вакцину против дифтерии, столбняка и коклюша (АКДС), часто используется в качестве индикатора того, насколько хорошо страны предоставляют услуги плановой иммунизации.В 2019 году глобальный охват третьей дозой вакцины против дифтерии, столбняка и коклюша (АКДС3) достиг 85 процентов, по сравнению с 72 процентами в 2000 году и 20 процентами в 1980 году. Тем не менее, прогресс за десятилетие застопорился, и 85 странам еще предстоит достичь цели Глобального плана действий в отношении вакцин (ГПДВ), заключающейся в 90-процентном или более высоком охвате АКДС3. [1] В 2019 году 19,7 миллиона детей в возрасте до 1 года во всем мире не получили трех рекомендуемых доз АКДС, а количество детей с нулевой дозой, определяемых как дети той же возрастной группы, которым не помогли никакие вакцинации, — было приблизительно 13.8 миллионов.
Множественные факторы, включая конфликты, недостаточные инвестиции в национальные программы иммунизации, дефицит вакцин и вспышки болезней, способствуют нарушению работы систем здравоохранения и препятствуют устойчивому предоставлению услуг вакцинации. Двое из пяти (почти 8 миллионов) младенцев, не получивших и не вакцинированных или недостаточно вакцинированных, живут в нестабильных или гуманитарных условиях [2], в том числе в странах, пострадавших от конфликта. Эти дети наиболее уязвимы для вспышек заболеваний.В Йемене, например, только в 2017 году дети составляли более 58 процентов из более чем одного миллиона человек, пострадавших от вспышки холеры или водянистой диареи.
В 2019 году 50 или менее процентов охвата АКДС3 было в 6 странах, многие из которых являются нестабильными или пострадавшими от чрезвычайных ситуаций: Центральноафриканская Республика, Чад, Гвинея, Папуа-Новая Гвинея, Сомали и Южный Судан. Во всем мире в 2019 году половина детей, не вакцинированных от АКДС3, проживала всего в шести странах: Бразилии, Демократической Республике Конго, Эфиопии, Индии, Нигерии и Пакистане.Обратите внимание, что густонаселенные развивающиеся страны вносят значительный вклад в число непривитых детей, несмотря на достижение относительно высоких показателей охвата иммунизацией, о чем свидетельствует Индия, в которой проживает 2,1 миллиона недостаточно вакцинированных детей, даже при 91-процентном охвате когорты из примерно 21 миллиона выживших младенцев. Усилия по повышению глобального уровня иммунизации потребуют уделения особого внимания странам, в которых проживает наибольшее количество невакцинированных детей, при одновременном обеспечении того, чтобы не игнорировались страны, где дети с большей вероятностью пропустят иммунизацию.
Благодаря совместным усилиям ЮНИСЕФ с партнерами и странами вакцины стали более безопасными и доступными, чем когда-либо прежде. Стоимость полной иммунизации детей в странах с низким уровнем дохода составляет всего 18 долларов США на ребенка по сравнению с 24,5 доллара США в 2013 году. Все большее число стран полностью внедрили пневмококковую конъюгированную вакцину (145 стран по состоянию на 2019 год) и ротавирусную вакцину (105 стран). по состоянию на 2019 год) в своих программах иммунизации, тем самым обеспечивая защиту от пневмонии и диареи.Вирус папилломы человека (ВПЧ) является наиболее распространенной вирусной инфекцией репродуктивного тракта и может вызывать рак шейки матки у женщин. По состоянию на 2019 год вакцина против ВПЧ была полностью внедрена в 103 странах. Также расширилось использование недостаточно используемых вакцин, например, против желтой лихорадки и японского энцефалита. Однако, в то время как страны с низким уровнем дохода в основном смогли закрыть пробелы в охвате с помощью Гави, Альянса по вакцинам, внедрение вакцины отстает в странах со средним уровнем дохода, которым трудно найти как национальные ресурсы, так и источники внешнего финансирования.
Ни один ребенок не должен умирать по причине, которую можно предотвратить, и все дети должны иметь возможность полностью реализовать свой потенциал здоровья и благополучия. Стоимость вакцины, часто менее 1 доллара США, намного ниже, чем стоимость лечения больного ребенка или борьбы со вспышкой заболевания. Каждый доллар США, вложенный в вакцинацию детей, приносит прибыль в размере 44 долларов США в странах с низким и средним уровнем доходов. Более подробную информацию о стоимости и финансировании вакцинации можно найти здесь.
Список литературы
- В 2019 году 85 стран не достигли и не поддерживали охват АКДС3 на уровне 90% в течение как минимум трех лет, т.е.е. 2017, 2018 и 2019 гг.
- Всемирный банк в нестабильных и затронутых конфликтами ситуациях (FCS), 2020 финансовый год
Обзор вакцин в Китае: история, классификация, поставки и цены | BMC Infectious Diseases
Список вакцин
В Китае 30 болезней можно предотвратить с помощью 50 вакцин (информация о болезнях, предупреждаемых с помощью вакцин, категориях вакцин и годах внедрения РПИ, представлена в Дополнительном файле 1: Рисунок S1) в 2007–2016 годах. На рисунке 1 показан график лицензирования вакцин с 1930 года.В период с 1930 по 1990 год было лицензировано семнадцать вакцин; в 1990–1994 гг. вакцины не лицензировались; в период с 1995 по 2016 год было лицензировано 33 вакцины. Китай разработал новые вакцины, включая вакцины против HepA-L, JEV-L, гепатита E (HepE) и энтеровируса 71 (EV71). Китай разработал несколько вакцин с использованием различных штаммов вирусов, которые широко используются в мире, включая MV (штамм Shanghai-191), пероральную ротавирусную вакцину (ORV) (штамм LLR-85), краснуху (штамм BRD-2), эпидемический паротит (S79, разработанный из штамма Jeryl Lynn), вакцины против полиовируса, инактивированной штаммом Sabin (Sabin IPV), и HepA-L (h3).Управление по санитарному надзору за качеством пищевых продуктов и медикаментов Китая (CFDA) и Национальная комиссия по здравоохранению и планированию семьи (NHFPC) прошли оценку ВОЗ в 2011 и 2014 годах, что свидетельствует о том, что регулирование вакцины в Китае соответствует международным стандартам / стандартам ВОЗ. В 2013 и 2015 годах JEV-L и InfV прошли предварительную квалификацию ВОЗ [13] (рис. 1).
Рис. 1
График первоначального лицензирования вакцины и включения ее в программу иммунизации с 1930-х годов. Желтые рамки отображали события NIP и EPI, оранжевые рамки — год преквалификации ВОЗ.Подчеркнутые вакцины — это импортные вакцины
Хотя Китай производит почти все вакцины, которые широко используются во всем мире [2], по сравнению с США, Великобританией и европейскими странами, в Китае доступно меньше вакцин. Менингококковая вакцина B (MenB) и вакцина против аденовируса (Adenovirus) недоступны в Китае (дополнительный файл 1: Таблица S2). Вакцина против вируса папилломы человека (ВПЧ) была лицензирована в июле 2016 года, через десять лет после лицензирования в некоторых странах с высоким уровнем доходов. Многокомпонентные вакцины, такие как MMR-Varicella (MMRV), конъюгированная вакцина HepB-Haemophilus influenzae типа b (Hib), тифоид-HepA, DTaP-IPV / HepB и DTaP-Hib / Hep / IPV, недоступны в Китае.
Расширенная программа иммунизации
В 1950-х годах в Китае повсеместно применялись только вакцины против оспы и БЦЖ, тогда как вакцины против дифтерии, ЯЭ, холеры, чумы и ТТ применялись для борьбы с эпидемиями. Китайская расширенная программа иммунизации была запущена в 1978 году с использованием четырех вакцин: БЦЖ, ОПВ, противокоревой вакцины и DTwP. За прошедшие 40 лет список вакцин EPI (Категория 1) был увеличен в 3 раза: в 2001–2002 гг., Когда был включен HepB; в 2007–2008 гг., когда DTaP заменила DTwP и краснуху, были включены эпидемический паротит, менингококковый полисахарид, JEV-L и HepA-L; и в 2016 году, когда был включен IPV.(Рис. 2).
Рис. 2
РПИ и график вакцинации в частном секторе от рождения до 7 лет в Китае. Вакцины EPI показаны зеленым цветом. Вакцины, отмеченные золотом, представляют собой вакцины частного сектора, рекомендованные ВОЗ для включения во все национальные программы.
В 2007 году существовало девятнадцать различных вакцин РПИ, а в 2015 году их количество сократилось до 13 за счет замены комбинированными вакцинами. По сравнению со странами с высоким уровнем дохода (СВД), такими как Великобритания и США, в системе РПИ Китая использовалось больше моновалентных вакцин и не хватало крупных комбинированных вакцин, таких как DTap-HepB / IPV и DTap-Hib / IPV (дополнительный файл 1: Рисунок S1).
На рисунке 3 показаны вакцины национальной программы иммунизации в странах с высоким уровнем доходов, таких как США и Великобритания, странах со средним уровнем доходов, таких как Россия, Бразилия, Индия и Южная Африка. В Национальной программе иммунизации в Китае было больше УИ, которые можно предотвратить с помощью вакцин РПИ, чем в России, Индии и Южной Африке, но меньше УИ, которые можно было предотвратить, чем в национальных программах в США, Великобритании и Бразилии. Hib-вакцина, пневмококковая конъюгированная вакцина (PCV) и ротавирусная вакцина были включены в национальные программы иммунизации США, Великобритании, Бразилии и Южной Африки, в то время как РПИ Китая не включил ни одну из этих вакцин (рис.3). Вакцина против Hib, PCV13, оральная ротавирусная вакцина (ORV), вакцина против ветряной оспы (Var) и вакцина против сезонного гриппа (InfV) были доступны только в качестве вакцин категории 2 в Китае, в то время как менингококковая вакцина группы B (MenB) не была доступна в Китае.
Рис. 3
Болезни, предупреждаемые с помощью вакцин (УИ) для вакцин национальных программ иммунизации в Китае, США, Великобритании, России, Бразилии, Индии и Южной Африке. УИ, обозначенные зеленым цветом, представляют собой вакцины РПИ в соответствующих странах. Золотым цветом обозначены заболевания, предотвращаемые национальными программами в Великобритании, США, России или Бразилии, но вакцины которых не включены в китайскую систему EPI.Светло-голубой цвет указывает на то, что УИ, для которых нет лицензированных вакцин в Китае
Категоризация
С увеличением количества доступных вакцин правительство Китая ввело введение вакцин по 2 категориям. В 2005 году правительство Китая обновило нормативно-правовую базу для вакцин, «Положение о распределении вакцин и вакцинации» [14]. Закон классифицировал вакцины на две категории: 1 и 2. Категория 1 включает все вакцины РПИ национального уровня, дополнительные вакцины, оплачиваемые правительствами более низкого уровня, и вакцины для чрезвычайных ситуаций, оплачиваемые государством.Вакцины категории 1 контролируются государством и предоставляются бесплатно всем детям в возрасте до 14 лет. Своевременная иммунизация вакцинами Категории 1 считается общественной обязанностью, хотя и не обязательной, поскольку за несоблюдение не предусмотрены наказания. Провинциальные центры контроля заболеваний закупают вакцину у производителей и сообщают центральному правительству информацию о спросе и предложении. Производители вакцин могут поставлять вакцины категории 1 только провинциальным или другим центрам контроля заболеваний в соответствии с контрактами на закупку.
Вакцины категории 2 (частный сектор) считаются необязательными и должны оплачиваться родителем или вакцинированным лицом. Вакцина от бешенства относится к категории 2, хотя ее использование для постконтактной профилактики после укуса бешеного животного не может считаться необязательным. До апреля 2016 года производителям было разрешено продавать вакцины Категории 2 оптовым торговцам, окружным или районным центрам контроля заболеваний, а также клиникам вакцинации и другим поставщикам медицинских услуг. В 2016 году правительство Китая пересмотрело правовую базу для вакцин и иммунизации («Правила распределения вакцин и вакцинации») в частичном ответе на незаконную торговлю вакцинами категории 2, базирующуюся в провинции Шаньдун в 2016 году [15].В обновленном законе указывается, что все вакцины Категории 2 должны закупаться с использованием государственных закупочных платформ [16], по сути, требуя, чтобы вакцины Категории 2 управлялись системой, которая управляет вакцинами Категории 1. Обновленный закон запрещает продажу вакцин через Интернет и оптовиков, вместо этого все распространение направляется через центры контроля заболеваний. В январе 2017 года Государственный совет Китая снова обновил Регламент об обращении вакцин и иммунизации. В обновленной информации содержится просьба о создании национального консультативного комитета экспертов для выработки рекомендаций по включению вакцин в систему РПИ на основе безопасности, эффективности, рентабельности и производственного потенциала вакцины и для обновления рекомендаций по существующим вакцинам РПИ.Обновление также стимулировало создание новых вакцин в рамках национальных научных проектов.
Поставка вакцины
С 2007 по 2015 год в Китае было лицензировано 55 вакцин; 48 (78%) были произведены внутри страны. Количество производителей каждой вакцины варьируется от 1 (для вакцины против клещевого энцефалита) до 21 (для вакцины InfV) (дополнительный файл 1: таблица S1). Большинство вакцин, производимых в Китае, использовалось внутри страны. Три вакцины (JEV-L производства Института биологических продуктов Чэнду; InfV производства Hualan Biological; и инактивированная вакцина против гепатита А производства Sinovac Biotech Co.Ltd.) прошли предварительную квалификацию ВОЗ [1, 16], что позволило ЮНИСЕФ и Гави осуществлять закупки для использования в других странах.
На Рисунке 4 показано количество доз вакцины, распределенных по годам, с разбивкой по категориям и месту производства (внутреннее или международное). В период с 2007 по 2015 год объем поставок варьировался от 666 миллионов доз до 1,19 миллиарда доз, причем большая часть поставленных вакцин приходилась на вакцины Категории 1. Практически все вакцины Категории 1 были произведены внутри страны, как и примерно от 80% до 90% вакцин Категории 2.Различия в поставках вакцины Категории 1 отражают национальные кампании с вакциной против h2N1, вакциной против HepB и моновалентной вакциной MV-L [9, 17, 18].
Рис. 4
Объемы поставок отечественных и международных вакцин Категории 1 (EPI) и 2 (частный сектор) с 2007 по 2015 год. Колебания поставок вакцин Категории 1 в основном были вызваны кампаниями вакцинации. В 2010 году поставки h2N1 достигли 70 миллионов доз. В 2010 году поставки HepB и MV увеличились на 83% и 202% в связи с проведением дополнительных мероприятий по иммунизации
Цена
В Китае вакцины Категории 1 и 2 закупаются государством с использованием централизованная площадка.Вакцины категории 1 предоставляются бесплатно, а вакцины категории 2 оплачиваются семьей за наличный расчет. На Рисунке 5 показаны закупочные цены на вакцины в Китае, США, странах Европы и ЮНИСЕФ. Диапазон цен на вакцины Категории 1 составлял 0,1–5,7 долларов США, а диапазон цен на вакцины Категории 2 составлял 2,4–102,9 долларов США. Закупочные цены на вакцины-заменители EPI (вакцины Категории 2 против болезней, предотвращаемых вакцинами Категории 1) были выше, чем на их эквиваленты EPI.
Фиг.5
Сравнение цен на вакцины в Китае, США, европейских странах и ЮНИСЕФ (обменный курс доллара США — китайский юань составлял 6,2)
Цены на вакцины категории 1 были ниже, чем на те же вакцины в США и странах Европы, но были похожи на цены ЮНИСЕФ. Цены на вакцины категории 2 отечественного производства, такие как сезонный грипп, Hib, Var и ORV, были ниже, чем цены на аналогичные вакцины в США, Европе и ЮНИСЕФ. PCV7 и DTaP-IPV / Hib были дороже, чем аналогичные вакцины в США, Европе и ЮНИСЕФ (рис.5).
Recon: Россия одобрила вакцину против коронавируса до начала 3 фазы испытаний; Bayer приобретает женское здоровье за
Опубликовано: 11 августа 2020 г. | Майкл Мезер
Добро пожаловать в Regulatory Reconnaissance, ваш ежедневный информационный бюллетень по нормативным новостям.
В фокусе: США
- Ожидается, что Трамп предоставит обновленную информацию о разработке вакцины против COVID-19 в США — Белый дом (Рейтер)
- Novavax ожидает, что сможет удовлетворить спрос на вакцину от COVID-19 в США в 2021 году, говорят руководители (Reuters)
- Компания J&J увидит один миллиард доз потенциальных прививок от COVID-19 в 2021 году, весовые испытания (Рейтер)
- Merck делает ставку на одноразовую вакцину в гонке с более быстрыми соперниками (Bloomberg)
- Moderna сомневается в эксклюзивности патента на вакцину против коронавируса (Reuters)
- Moderna хочет превратить организм в машину для производства вакцин (Bloomberg)
- Во время пандемии Covid-19 IPO биотехнологий уже превзошли рекорд (WSJ)
- Трамп: Указ о ранее существовавших условиях — это «сигнал» (Политико)
В фокусе: международный
- Россия утверждает вакцину против коронавируса до завершения тестов (NYTimes) (Reuters) (WSJ)
- ВОЗ сообщает об обсуждении новой вакцины COVID-19 с Россией (Рейтер)
- Sinovac запускает фазу 3 испытаний вакцины COVID-19 в Индонезии, сообщает подробности фазы 2 (Reuters)
- ВОЗ: Коронавирус, не подверженный сезонным изменениям (The Hill)
- Дефицит ремдесивира в Индии уменьшается, говорит производитель Cipla (Reuters)
- Bayer приобретает Astellas для экспериментального облегчения менопаузы (Reuters) (Endpoints) (Fierce)
- Samsung Biologics строит «суперзавод» стоимостью 2 млрд долларов, поскольку COVID-19 увеличивает продажи (Fierce)
- Хедж-фонд делает ставку на биотехнологический стартап, который принесет новые лекарства в Китай (BioPharmaDive) (конечные точки)
- Канада просит производителей инсулина исправить несоответствия в монографиях по продуктам (розовый лист)
Пандемия коронавируса
- Когда будет готова вакцина от коронавируса? (Рейтер)
- Endpoints News оценивает всех 28 участников гонки вакцин против Covid-19.Вот как это складывается сегодня (конечные точки)
- Вдохновленные уникальными антителами лам, ученые создают мощную антикороновирусную молекулу (STAT)
- Более 900 медицинских работников США умерли от COVID-19. И дорожные пошлины растут. (KHN)
- Познакомьтесь с самым важным федеральным чиновником, которого вы, вероятно, не знаете, — человеком, который держит судьбу вакцины от коронавируса в своих руках (Washington Post)
- LabCorp COVID бесплатно в течение трех месяцев для помощи в донорстве плазмы (Fierce)
- Arcturus Therapeutics начинает испытания потенциальной вакцины против COVID-19 на людях (Reuters)
- Мексика проведет поздние испытания для Китая, США.Вакцины против COVID-19 (Рейтер)
Фарма и биотехнологии
- FDA не одобряет лекарство для снижения слуха, ссылаясь на производственные проблемы, и разглашает запасы Fennec (конечные точки)
- Список пяти ведущих производителей лекарств по сравнению с разницей в чистых ценах (плюс: проблемы с ценами на инсулин) (каналы сбыта лекарств)
- Препятствия при производстве генной терапии: спонсоры не хотят делиться «секретным соусом» (Pink Sheet)
- Biotechs сталкивается с устрашающей средой запуска Going It Alone (Scrip)
- Рост продаж фармацевтической продукции в первой половине Otsuka 7.6% от 4 мировых брендов (PharmaJapan)
- Руководитель нового отдела фармацевтики JMA требует более строгих правил в отношении сакигаке, условное одобрение (PharmaJapan)
- Шотландский HTA OKs Нератиниб для лечения рака груди на ранней стадии (Pink Sheet)
- Eisai создает новую корпоративную штаб-квартиру R&D в США в старом кампусе Рош в Натли, штат Нью-Джерси (конечные точки)
- Spark Therapeutics привлекает директора по маркетингу от нового владельца Roche (Fierce)
- Айови из Teva, преследующая препараты Amgen и Lilly, набирает обороты после развертывания автоинжектора (Fierce)
- Harmony Biosciences устанавливает условия IPO на 100 миллионов долларов; FDA принимает на рассмотрение Protalix BLA (конечные точки)
- Планируя стать BridgeBio в области искусственного интеллекта, Atomwise получает $ 123 миллиона долларов в серии B для сверхмощной платформы (конечные точки)
- Fulcrum спотыкается в PhII старого препарата GSK, в результате чего акции падают (конечные точки)
- Фирдапс не выполняет PhIII при миастении, поскольку Catalyst продолжает искать расширенную метку (конечные точки)
- Реата предполагает, что программа атаксии Фридрейха может быть отложена, что приведет к резкому падению запасов (конечные точки)
- Ligand покупает Pfenex на сумму до 516 миллионов долларов, добавляя белки к своим цыплятам и технологиям доставки (конечные точки)
- Несмотря на неизбежный запуск Etanercept, Lupine снижает прогноз на 21 финансовый год (сценарий)
- AAMC, торговая ассоциация медицинских школ, передала 500000 долларов группе темных денег в 2018 году (STAT)
- BD объявляет о добровольном отзыве аппликатора ChloraPrep ™ 3 мл в конкретной U.С. Территории и страны (FDA)
Медтех
- С арсеналом медицинских устройств Livongo Teladoc готов перейти к удаленному мониторингу (STAT)
- В связи с прекращением клинических испытаний Covid-19 носимые устройства могут стать ключевым фактором, но данные «Дикого Запада» мешают (STAT)
- Борющиеся соратники Senseonics с гигантом по мониторингу уровня глюкозы в крови Ascensia получают столь необходимые 80 миллионов долларов (MedtechDive)
- В заявке FDA BD на обновление отозвали насосы Alaris, задержанные на 6 месяцев (MedtechDive)
Государственные и регулирующие органы
- Аткинсон против.Luitpold — Часть III (Закон о лекарственных средствах и устройствах)
- — Выпуск ICH S5 (R3): Обнаружение токсичности для репродуктивной системы лекарственных средств и токсичности для мужской фертильности (Министерство здравоохранения Канады)
- Восточный Кентукки Врач и помощник признали себя виновными в незаконном распространении опиоидов (DOJ)
- Мужчина из Джорджии и его компания, обвиняемые в продаже лекарств, рекламируемых для лечения COVID-19, недобросовестных производителей (FDA)
- Опиоид Кос. Скажите, что судебное разбирательство в Нью-Йорке не должно проводиться в прямом эфире (Закон 360)
- SEC достиг урегулирования с обвиняемым мошенником COVID-19 (Закон 360)
- Адвокат утверждает, что иски клиента талидомида запоздали на несколько лет (Закон 360)
- Allergan заявляет, что претензии в леях по поводу грудных имплантатов удовлетворены (Закон 360)
Уведомление
Regulatory Recon — это наш ежедневный информационный брифинг для регулирующих органов, который знакомит вас с главными новостями в области регулирования, биофармацевтики и медицины со всего мира.
Включение статьи в Regulatory Recon не означает одобрения со стороны Regulatory Focus или RAPS.
© 2021 Общество профессионалов в области нормативного регулирования.

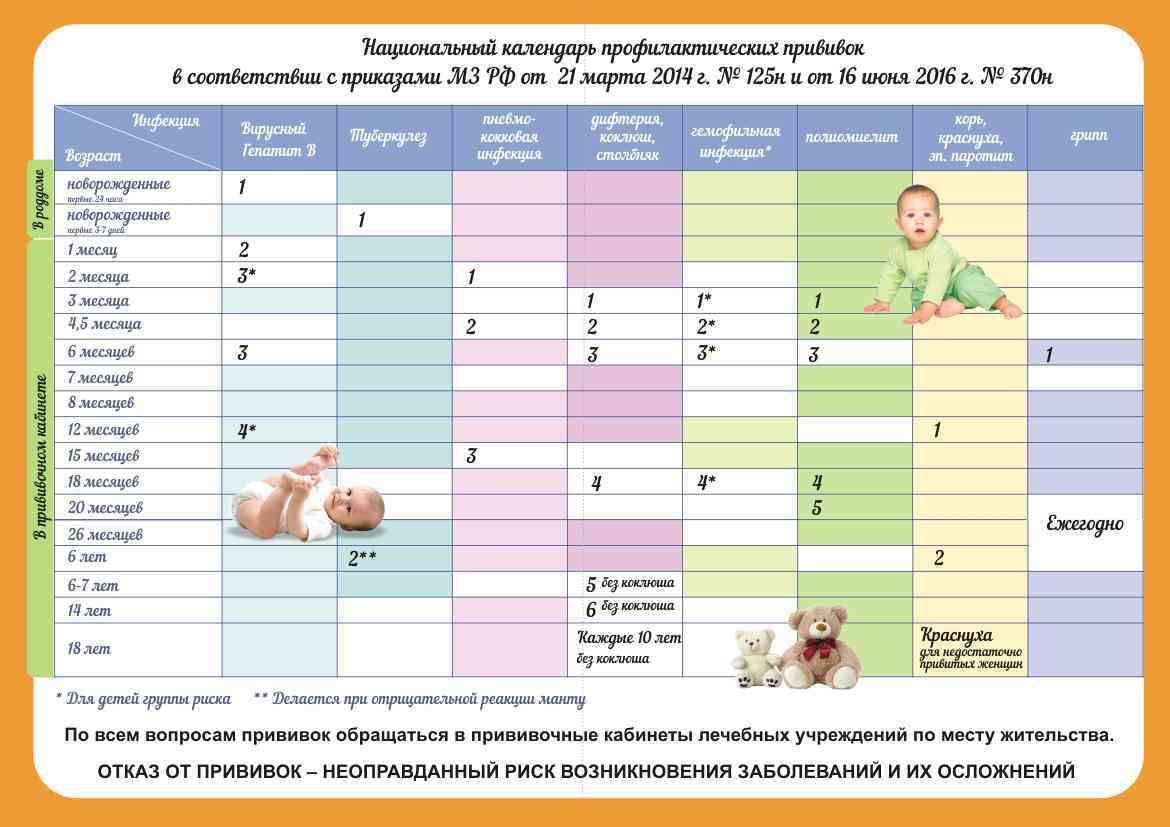 )
)
 Таким образом, дети, рожденные ежегодно, не будут должным образом защищены от болезней, которые можно предотвратить с помощью вакцин.
Таким образом, дети, рожденные ежегодно, не будут должным образом защищены от болезней, которые можно предотвратить с помощью вакцин.