Причины лейкоза у детей — avdet.org
Лейкоз у детей (лейкемия) – заболевание, которое сопровождается нарушением костномозгового кроветворения и замещением нормальных клеток крови незрелыми бластными клетками лейкоцитарного ряда. Из ста тысяч детей болеет около 4-5. Среди детских онкологических заболеваний удельный вес случаев лейкоза составляет 30%, рак крови поражает наиболее часто малышей от 2 до 5 лет.
В последние годы заболеваемость пациентов маленького возраста растет, высокая летальность всё еще сохраняется.
Формы лейкоза у детей:
- острая (менее 2 лет)
- хроническая (от 2 лет)
В 97 случаях из 100 у детей диагностируют острый лейкоз. Особая его форма – врожденная.
Виды острого лейкоза:
- лимфобластный
- нелимфобластный
Касательно течения заболевания, исследователи выделяют 3 стадии, от которых зависит тактика терапии:
- I – острая фаза лейкоза у детей
- II – неполная или полная ремиссия
- III — рецидив лейкоза у детей
Причины лейкоза у детей
Некоторые аспекты развития лейкоза у детей до настоящего времени остаются неясными. На современном этапе доказано этиологическое влияние радиационного излучения, онкогенных вирусных штаммов, химических факторов, наследственной предрасположенности, эндогенных нарушений (гормональных, иммунных) на частоту возникновения лейкоза у детей. Вторичный лейкоз может развиться у ребенка, перенесшего в анамнезе лучевую или химиотерапию по поводу другого онкологического заболевания.
На сегодня механизмы развития лейкоза у детей принято рассматривать с точки зрения мутационной теории и клоновой концепции. Мутация ДНК кроветворной клетки сопровождается сбоем дифференцировки на стадии незрелой бластной клетки с последующей пролиферацией. Таким образом, лейкозные клетки – есть не что иное, как клоны мутировавшей клетки, неспособные к дифференцировке и созреванию и подавляющие нормальные ростки кроветворения. Попадая в кровь, бластные клетки разносятся по всему организму, способствуя лейкемической инфильтрации тканей и органов. Метастатическое проникновение бластных клеток через гематоэнцефалический барьер приводит к инфильтрации оболочек и вещества головного мозга и развитию нейролейкоза.
Попадая в кровь, бластные клетки разносятся по всему организму, способствуя лейкемической инфильтрации тканей и органов. Метастатическое проникновение бластных клеток через гематоэнцефалический барьер приводит к инфильтрации оболочек и вещества головного мозга и развитию нейролейкоза.
Отмечено, что у детей с болезнью Дауна лейкоз развивается в 15 раз чаще, чем у других детей. Повышенный риск развития лейкоза и других опухолей имеется у детей с синдромами Ли-Фраумени, Клайнфельтера, Вискотт-Олдрича, Блума, анемией Фанкони, первичными иммунодефицитами (Х-сцепленной агаммаглобулинемией, атаксией-телеангиэктазией Луи-Барр и др.), полицитемией и др.
В большинстве случаев клиника лейкоза развивается исподволь и характеризуется неспецифическими симптомами: утомляемостью ребенка, нарушением сна, снижением аппетита, оссалгиями и артралгиями, немотивированным повышением температуры тела. Иногда лейкоз у детей манифестирует внезапно с интоксикационного или геморрагического синдрома.
У детей, страдающих лейкозом, отмечается выраженная бледность кожных покровов и слизистых оболочек; иногда кожа приобретает желтушный или землистый оттенок. Вследствие лейкемической инфильтрации слизистых оболочек у детей нередко возникают гингивит, стоматит, тонзиллит. Лейкемическая гиперплазия лимфатических узлов проявляется лимфаденопатией; слюнных желез – сиаладенопатией; печени и селезенки – гепатоспленомегалией.
Для течения острого лейкоза у детей типичен геморрагический синдром, характеризующийся кровоизлияниями в кожу и слизистые, гематурией, носовыми, маточными, желудочно-кишечными, легочными кровотечениями, кровоизлияниями в полость суставов и др. Закономерным спутником острого лейкоза у детей является анемический синдром, обусловленный угнетением эритропоэза и кровотечениями. Выраженность анемии у детей зависит от степени пролиферации бластных клеток в костном мозге.
Кардиоваскулярные расстройства при лейкозах у детей могут выражаться развитием тахикардии, аритмии, расширением границ сердца (по данным рентгенографии органов грудной клетки), диффузными изменениями миокарда (по данным ЭКГ), снижением фракции выброса (по данным ЭхоКГ).
Интоксикационный синдром, сопровождающий течение лейкоза у детей, протекает со значительной слабостью, лихорадкой, потливостью, анорексией, тошнотой и рвотой, гипотрофией. Проявлениями иммунодефицитного синдрома при лейкозе у детей служит наслоение инфекционно-воспалительных процессов, которые могут принимать тяжелое, угрожающее течение. Гибель детей, страдающих лейкозом, нередко происходит вследствие тяжелой пневмонии или сепсиса.
Крайне опасным осложнением лейкоза у детей является лейкемическая инфильтрация головного мозга, мозговых оболочек и нервных стволов. Нейролейкоз сопровождается головокружением, головной болью, тошнотой, диплопией, ригидностью затылочных мышц. При инфильтрации вещества спинного мозга возможно развитие парапареза ног, нарушения чувствительности, тазовых расстройств.
Диагностика лейкоза у детей
Ведущая роль в первичном выявлении лейкозов у детей принадлежит педиатру; дальнейшее обследование и ведение ребенка осуществляется детским онкогематологом. Основу диагностики лейкозов у детей составляют лабораторные методы: исследование периферической крови и костного мозга.
При остром лейкозе у детей выявляются характерные изменения в общем анализе крови: анемия; тромбоцитопения, ретикулоцитопения, высокая СОЭ; лейкоцитоз различной степени или лейкопения (редко), бластемия, исчезновение базофилов и эозинофилов. Типичным признаком служит феномен «лейкемического провала» – отсутствие промежуточных форм (юных, палочкоядерных, сегментоядерных лейкоцитов) между зрелыми и бластными клетками.
Стернальная пункция и исследование миелограммы являются обязательными в диагностике лейкоза у детей. Решающим аргументом в пользу заболевания служит содержание бластных клеток от 30% и выше. При отсутствии четких данных за лейкоз у детей по результатам исследования костного мозга, прибегают к трепанобиопсии (пункции подвздошной кости). Для определения различных вариантов острого лейкоза у детей выполняются цитохимические, иммунологические и цитогенетические исследования.
С целью подтверждения диагноза нейролейкоза проводится консультация детского невролога и детского офтальмолога, люмбальная пункция и исследование цереброспинальной жидкости, рентгенография черепа, офтальмоскопия.
Вспомогательное диагностическое значение имеют УЗИ лимфатических узлов, УЗИ слюнных желез, УЗИ печени и селезенки, УЗИ мошонки у мальчиков, рентгенография органов грудной клетки, КТ у детей (для выявления метастазов в различных анатомических регионах).
Дифференциальную диагностику лейкозов у детей следует проводить с лейкозоподобной реакцией, наблюдаемой при тяжелых формах туберкулеза, коклюше, инфекционном мононуклеозе, цитомегаловирусной инфекции, сепсисе и имеющей обратимый транзиторный характер.
Подписывайтесь на наши страницы в соцсетях Facebook, Вконтакте, Одноклассники, а также на канал в Telegram и будьте в курсе самых актуальных и интересных новостей.
Лейкоз у детей (лейкемия) | ГБУЗ АО «Областная детская клиническая больница им.Н.Н.Силищевой»
Лейкоз у детей (лейкемия)- злокачественное заболевание крови.
В детской онкогематологии частота лейкозов составляет 4-5 случаев на 100 тыс. детей. Согласно статистике, острый лейкоз является самым частым онкологическим заболеванием детского возраста (примерно 30%).
Причины
Некоторые аспекты развития лейкоза у детей до настоящего времени остаются неясными. На современном этапе доказано этиологическое влияние радиационного излучения, онкогенных вирусных штаммов, химических факторов, наследственной предрасположенности, эндогенных нарушений (гормональных, иммунных) на частоту возникновения лейкоза у детей. Вторичный лейкоз может развиться у ребенка, перенесшего в анамнезе лучевую или химиотерапию по поводу другого онкологического заболевания.
Отмечено, что у детей с болезнью Дауна лейкоз развивается в 15 раз чаще, чем у других детей.
Признаки
Лейкоз (лейкемия) развивается постепенно. Первые симптомы проявляются в среднем через 2 месяца после начала заболевания. Правда, при достаточной внимательности можно распознать самые ранние, доклинические признаки лейкоза, которые проявляются в изменении поведения ребенка. Появляются частые жалобы на усталость и слабость, у ребенка пропадает интерес к играм, общению со сверстниками и учебе, пропадает аппетит. Из-за ослабления организма в начальный период развития лейкоза учащаются простудные заболевания, часто повышается температура тела. Если родители обратят должное внимание на эти «пустяковые» симптомы и ребенок сдаст кровь на лабораторные исследования, то медики чаще всего уже тогда обнаруживают некоторые признаки, не указывающие наверняка на лейкоз, но заставляющие насторожиться и продолжить наблюдение.
Позднее проявляются следующие признаки:
- регулярные боли в позвоночнике и ногах (при этом очаг болевых ощущений периодически меняет местоположение). Часто такие боли ошибочно принимаются за признаки полиартрита или последствия травм;
- увеличение размеров печени;
- бледность кожи;
- увеличение размеров лимфатических узлов и поджелудочной железы;
- частое появление синяков.
К тому времени, как проявляются вышеописанные симптомы, диагностировать лейкоз можно по результатам анализа крови.
Для уточнения диагноза медики назначают пункцию костного мозга, которая позволяет определить клеточные патологии.
Отсутствие специфического лечения лейкоза у детей сопровождается 100%-ной летальностью. Важнейшим условием выздоровления является раннее начало специфической терапии. На фоне современной химиотерапии вероятность выздоровления от этого заболевания отмечается у 80% детей.
Уважаемые родители!
Внимательное отношение к своему ребенку, к его поведению, аппетиту, учебе поможет
Вам предотвратить беду.
Лейкоз у детей | Санаторно-курортный комплекс «ДиЛУЧ»
В последние годы онкологические заболевания стали настоящей чумой 21 века. Ими страдает огромное количество взрослых людей, и. что еще более печально, детей. Лидирующее место по количеству заболеваемости занимают патологии клеток крови. Диагноз лейкоз, услышанный из уст врача, парализует чувства родителей, пугает и наводит ощущение беспомощности. Поэтому первое, с чего хотелось бы начать разговор об этой патологии – рак – это не приговор! При правильной диагностике и лечении, болезнь вполне реально победить. Но важно понимать, с чем именно имеет дело ребенок, что стало причиной недуга, и какая конкретно помощь нужна ребенку.
В чем причины лейкоза у детей? Какова классификация заболевания? По каким симптомам и признакам можно его распознать, и как правильно провести диагностику?
Причины лейкоза у детей
Точные причины, по которым дети так часто становятся жертвами лейкоза, на сегодняшний день точно не определены. Одна из наиболее популярных среди врачей-онкологов версия – это нарушение хромосомного состава клеток костного мозга. Такие клетки быстро делятся, вытесняя здоровые, и приводит к нарушению образования крови. Этот процесс происходит слишком быстро, поэтому часто диагностика лейкоза на ранних стадиях развития становится невозможной из-за отсутствия ярких симптомов болезни.
Почему происходит подобная мутация клеток? Существует ряд факторов, под воздействием которых могут происходить такие процессы в организме ребенка:
- Генетическая предрасположенность. К сожалению, это наибольший фактор риска.
- Подверженность радиоактивному воздействию.
- Плохая экология, большая концентрация токсичных веществ в воздухе в районе проживания ребенка.
- Озоновые дыры, из-за которых люди получают большое количество солнечной радиации.
- Негативное воздействие токсических и наркотических веществ, пассивное курение и другие.

Косвенной причиной развития лейкоза у детей может стать даже перенесенное вирусное заболевание, такое, как ОРВИ, ветрянка или мононуклеоз. Вирусы встраиваются в клеточный геном, что приводит к негативным последствиям для организма.
Еще одной причиной нарушения можно считать иммунодефицит, при котором иммунная система не справляется с поставленными перед ней задачами и перестает реагировать на клетки организма, отличающиеся неправильным строением.
Классификация лейкоза у детей
Кровь человека состоит из клеток разного вида, каждый из которых выполняет свои определенные функции. Лейкоз – это поражение белых клеток крови – лейкоцитов. В организме они отвечают за защитную функцию, то есть уничтожение патогенных микроорганизмов. Лейкоциты тоже подразделяются на несколько видов клеток, среди которых наиболее важны лимфоциты, отвечающие за выработку антител и нейтрофилы, уничтожающие вредоносные клетки.
Онкологическому процессу подвергаются разные виды клеток. И, в зависимости от того, какие именно клетки оказались повреждены, лейкоз у детей делится на соответствующие разновидности.
В зависимости от формы заболевания, различают:
- Острый лейкоз. Чаще всего диагностируется у детей в возрасте от двух до пяти лет и отличается стремительностью развития.
- Хронический лейкоз. Может вообще практически никак не проявлять себя до момента периодических обострений.
Как правило, острый лейкоз не принимает хроническую форму, они вполне могут развиваться параллельно друг от друга.
Обратите внимание! Прогноз лечения напрямую зависит от того, на какой стадии удалось обнаружить заболевание и от позитивного настроя. Очень важно обеспечить больному ребенку максимальный комфорт, как в физическом плане, так и в психологическом.
Симптомы лейкоза у детей
Сложность ранней диагностики лейкоза заключается в том, что его симптомы очень похожи на симптомы множества других, гораздо менее опасных заболеваний. Первыми проявлениями болезни могут стать:
Первыми проявлениями болезни могут стать:
- Чрезмерно быстрая утомляемость и общая слабость
- Проблемы со сном и потеря аппетита
- Повышение температуры тела без видимых на то причин
- Боль в суставах и костях.
Внутри организма может произойти увеличение селезенки и печени, тело может покрываться красными пятнами.
Более явные признаки лейкоза, которые появляются при развитии заболевания:
- Резкое падение гемоглобина и, как следствие, вялость и утомляемость.
- Кровотечения из носа, десен и внутренних органов.
- Иммунодефицит, который проявляется в ослабевании защитной функции организма. Ребенок становится подвержен инфекционным заболеваниям.
- Интоксикация организма и, как следствие, частая рвота и анорексия. Из-за этого может произойти дистрофия организма.
- Тахикардия и аритмия.
- Увеличение лимфоузлов, бледность или желтушность кожи и многое другое.
Диагностика лейкоза у детей
Диагностика лейкоза включает в себя большое количество видов исследования. Среди них ребенок в обязательном порядке проходит:
- Общий анализ крови, при котором у больных лейкозом обнаруживается большое содержание лейкоцитов при пониженном содержании тромбо и эритроцитов.
- Биохимический анализ крови.
- Общий анализ мочи, позволяющий выявить наличие в моче производных клеток распада опухоли.
- Рентген грудной клетки и лимфоузлов.
- УЗИ внутренних огранов.
- КТ для определения распространения метастаз.
- Биопсия лимфоузлов.
Для определения типа и степени лейкоза назначается пункция красного костного мозга. А для обнаружения метастаз в головном мозге проводится пункция спинного.
Стоит заметить, что при ранней диагностике лейкоза прогноз для ребенка вполне может быть положительным! Поэтому важно не отчаиваться и внимательно соблюдать рекомендации лечащего врача.
основные причины возникновения, как ее обнаружить у ребенка и что с этим делать
Главная страница / Актуальные интервью
Просмотров: 21653Мы продолжаем серию интервью с онкологами и в сегодняшнем материале затронем тему, которая может напугать любого родителя, — это детская онкология. Наш собеседник — кандидат медицинских наук, главный внештатный детский онколог минздрава Красноярского края и заведующая отделением детской онкологии и гематологии Центра охраны материнства и детства Марина Борисова — расскажет, можно ли защитить ребенка от рака и при каких тревожных симптомах необходимо сразу бежать к врачу.
Справка: В Красноярском краевом клиническом центре охраны материнства и детства отделение онкологии и гематологии работает с 2000 года.
У детей нет вредных привычек, но детский рак существует?
Детского рака как такового нет, это просто общее понятие. Рак — это удел взрослых, среди детей встречаются лишь единичные случаи, а вот злокачественные образования у детей костного мозга (лейкоза) встречаются довольно часто. У нас в Красноярском крае показатель — 4,2 случая на 100 тысяч человек, показатель такой же, как в среднем по России. И к нам в отделение с впервые поставленным таким диагнозом ежегодно поступают 80 человек, в том числе из Республики Тыва и Хакасии. К сожалению, несмотря на то что у детей нет вредных привычек, злокачественными образованиями они все равно болеют, потому что часть заболеваний — врожденные, то есть мама что-то получила, произошла мутация и внутриутробно еще. Большое значение имеет наследственность, но по лейкозу наследственности не существует.
Какие тогда болезни могут передаться ребенку?
Это ретинобластома и нейробластома, то есть злокачественное образование сетчатки глаза и почки у детей. Нужно порыться в родословной, поспрашивать родителей, а не болел ли кто в семье.
Почему дети болеют лейкозом?
Лейкоз — самое частое злокачественное образование у детей, каждый год с ним поступает около 30 человек.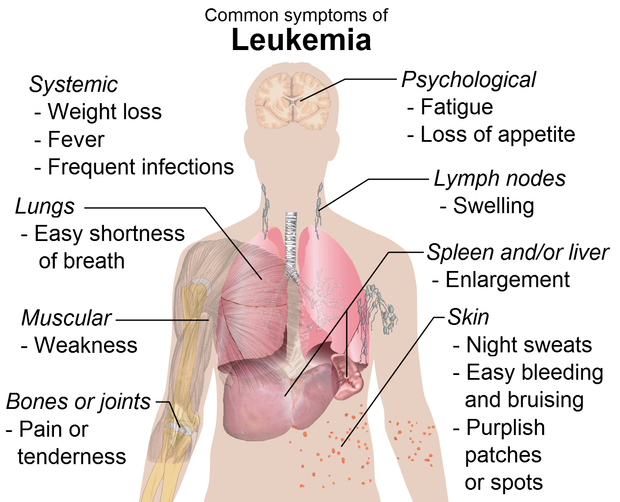 Факторы одни и те же — как я сказала, может быть врожденное, но есть и внешние факторы. Например, если родители курят, если мама находится там, где накурено, или уже сам ребенок находится в накуренном помещении. Повлиять на заболеваемость может радиоактивное излучение и даже избыточное солнечное излучение, а сейчас популярно среди родителей стало возить детей с рождения на море и греть под солнцем. Кстати говоря, плохо влияют и соединения бензола — это в основном краски и лаки, которые используются при ремонте. Беременной женщине и ребенку необходимо этого избегать.
Факторы одни и те же — как я сказала, может быть врожденное, но есть и внешние факторы. Например, если родители курят, если мама находится там, где накурено, или уже сам ребенок находится в накуренном помещении. Повлиять на заболеваемость может радиоактивное излучение и даже избыточное солнечное излучение, а сейчас популярно среди родителей стало возить детей с рождения на море и греть под солнцем. Кстати говоря, плохо влияют и соединения бензола — это в основном краски и лаки, которые используются при ремонте. Беременной женщине и ребенку необходимо этого избегать.
Красноярцы уверены, что вся онкология от экологии. В том числе и детская. Вы согласны с этим?
Конечно, частично причастна, ведь Красноярск загрязненный город, но статистику я привела и разницы большой с другими городами нет. Но факт в том, что в городе заболеваемость выше, чем в районах, где нет промышленности. С другой стороны, есть у нас и ядерные могильники. Но я писала на эту тему диссертацию, у нас нет превышения радиоактивного фона, и в закрытых городах края превышения по заболеваемости лейкозами нет.
А если в целом, растет ли количество детей, заболевших лейкозом?
Физически количество больных детей не увеличилось, но увеличилось соотношение по численности детского населения, потому что оно падает. Но злокачественные образования помолодели. Раньше врожденных заболеваний было немного, сейчас — чаще. Все, кто лежит сейчас в стационаре, — дети до 5 лет.
Предотвратить образование лейкоза можно?
Эти работы ведутся, но пока — маловероятно. Зная факторы, влияющие на его образование, можно себя защитить, но частично, например, избегать вредных привычек. К тому же часть детей рождаются с иммунодефицитом, и если брешь в иммунитете уже есть, то они очень часто заболевают, ведь им трудно бороться с внешними факторами.
На какие первые признаки родители должны обратить внимание?
Маленькие дети — гиперактивные, и если мама замечает, что ребенок стал быстро уставать, прикладывается спать, при беге появилась одышка, если он останавливается на лестнице, а не бежит галопом, — это все повод сдать кровь. При купании, если родители замечают объемное образование в животе — тоже нужно задуматься. Могут быть изменения на коже, набухания, если речь идет о злокачественном заболевании костей, увеличение конечностей. Или если у здорового ребенка появляется косоглазие или головные боли — тоже плохой знак. Беспричинное повышение температуры и рвота (если нет какой-то инфекции) — повод обратиться в больницу. Лейкоз не заметить трудно, он хорошо выявляется. Важно раньше начать лечение.
При купании, если родители замечают объемное образование в животе — тоже нужно задуматься. Могут быть изменения на коже, набухания, если речь идет о злокачественном заболевании костей, увеличение конечностей. Или если у здорового ребенка появляется косоглазие или головные боли — тоже плохой знак. Беспричинное повышение температуры и рвота (если нет какой-то инфекции) — повод обратиться в больницу. Лейкоз не заметить трудно, он хорошо выявляется. Важно раньше начать лечение.
Как вы лечите детей, которые страдают от онкологии?
Тот же лейкоз хоть и трудно пропустить, важно начать лечение как можно раньше, ведь ребенок может погибнуть от кровоизлияния в мозг. У нас все лечится современными протоколами химиотерапии, если надо — отправляем на лучевую терапию в онкоцентр. Первые 36–38 дней, когда страшно отпустить ребенка домой, он обычно лежит в стационаре, потом ходит на поддерживающие курсы.
В интернете часто можно увидеть сообщение, что собирают деньги на лечение. У нас лечение платное?
Чаще всего это собирают деньги на лечение за границей, хотя хорошо лечиться можно и у нас. Самое главное — это не попасться на уловки мошенников, которые пытаются нажиться и потом живут всю жизнь на эти деньги, ни в чем себе не отказывая. У нас в центре лечат бесплатно; в случаях, когда необходима пересадка или органосохранная операция — мы отправляем в Санкт-Петербург или Москву, но все это тоже бесплатно. Минздрав края не оплачивает только поиск донора в международном регистре, но это делается за деньги спонсоров.
А зачем тогда все-таки отправляют детей за границу?
Родители так хотят, а препятствовать их желанию мы никак не можем.
Насколько успешно лечение?
Показатель выживаемости — 70–80 %, это очень много. Но, к сожалению, 20 % по статистике должны погибнуть от осложнений и рецидивов. Это мировая цифра, тут ничего не поделаешь. Но сейчас от осложнений практически уже не умирают, к счастью. Сколько может пройти времени от момента болезни до смерти — невозможно сказать, так как она может вести себя непредсказуемо. Мы поддерживаем общение с пациентами, многие уже закончили школы, университеты, родили детей, некоторые стали врачами и пошли работать в больницы города. Со всеми мы общаемся, например, у меня была пациентка с тяжелой формой болезни, но сейчас она родила двух детей. Много хороших историй.
Сколько может пройти времени от момента болезни до смерти — невозможно сказать, так как она может вести себя непредсказуемо. Мы поддерживаем общение с пациентами, многие уже закончили школы, университеты, родили детей, некоторые стали врачами и пошли работать в больницы города. Со всеми мы общаемся, например, у меня была пациентка с тяжелой формой болезни, но сейчас она родила двух детей. Много хороших историй.
Кстати, если мама страдала от онкологии в детстве, повышается ли шанс заболеть ею у детей?
Если лейкоз — нет. Про наследственные заболевания я уже говорила, если это ретинобластома и нейрбластома — то да.
Когда наступает выздоровление? Когда родители могут облегченно вздохнуть?
Если ребенок пять лет не болен, это ремиссия, выздоровление. Если до 5 лет заболевание вернулось, это рецидив. Но и тут есть шанс все-таки полностью вылечиться в зависимости от рецидива. Если это ранний рецидив, то шансов немного. А есть поздние, они хорошо лечатся, и дети живут.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой злокачественное заболевание крови, которое обусловлено опухолевой пролиферацией незрелых клеток-предшественников лейкоцитов.
Причины
Причины развития лейкоза у детей до настоящего времени изучены недостаточно. На современном этапе, как доказано учеными, немаловажное этиологическое влияние на частоту возникновения лейкоза у детей имеет радиационное излучение, действие вирусов, обладающих онкогенным свойствами, химические факторы, генетическая предрасположенность, эндогенные нарушения. Вторичный лейкоз преимущественно возникает у детей, которые в недавнем времени перенесли лучевую или химиотерапию по поводу лечения другого онкологического заболевания.
Сегодня специалисты считают, что в развитии лейкоза у детей важная роль отводится мутационной теории и клоновой концепции. Мутация ДНК кроветворной клетки возникает в результате нарушения дифференцировки на стадии незрелой бластной клетки с дальнейшей ее пролиферацией. В связи с этим лейкозные клетки – это ни что иное, как клоны мутировавшей клетки, которые утратили способность к дифференцировке и созреванию и ингибирующие нормальные ростки кроветворения. После проникновения в кровь бластные клетки разносятся по всему организму, способствуя лейкемической инфильтрации тканей и органов. Метастатическое проникновение бластных клеток через гематоэнцефалический барьер приводит к инфильтрации оболочек и вещества головного мозга и возникновению нейролейкоза.
В связи с этим лейкозные клетки – это ни что иное, как клоны мутировавшей клетки, которые утратили способность к дифференцировке и созреванию и ингибирующие нормальные ростки кроветворения. После проникновения в кровь бластные клетки разносятся по всему организму, способствуя лейкемической инфильтрации тканей и органов. Метастатическое проникновение бластных клеток через гематоэнцефалический барьер приводит к инфильтрации оболочек и вещества головного мозга и возникновению нейролейкоза.
Симптомы
Заболевание отличается медленным прогрессированием и обусловлено развитием неспецифической симптоматики. У ребенка отмечается повышенная утомляемость, расстройство сна, ухудшение аппетита, оссалгии, артралгии, немотивированное повышение температуры тела. Иногда лейкоз у ребенка может манифестировать внезапно и проявляться интоксикационным или геморрагическим синдромом.
У ребенка с данной патологией отмечается бледность кожных покровов и слизистых оболочек, в редких случаях кожные покровы могут приобретать желтушный или землистый оттенок. В результате лейкемической инфильтрации слизистых оболочек у детей с данным диагнозом может отмечаться развитие гингивита, стоматита, тонзиллита. Лейкемическая гиперплазия лимфатических узлов проявляется лимфаденопатией, сиаладенопатией и гепатоспленомегалией.
Острый лейкоз у детей обусловлен развитием геморрагического синдрома, характеризующегося кровоизлияниями в кожу и слизистые, гематурией, носовыми, маточными, желудочно-кишечными и легочными кровотечениями, а также кровоизлияниями в полость суставов. У большинства детей с лейкозом довольно часто развивается анемический синдром, обусловленный угнетением эритропоэза и кровотечениями. Выраженность анемии у детей зависит от степени пролиферации бластных клеток в костном мозге.
Кардиоваскулярные нарушения у детей выражаются развитием тахикардии, аритмии, расширением границ сердца, диффузными изменениями миокарда и снижением фракции выброса.
Диагностика
Важным диагностическим методом при подозрении на лейкоз у детей являются лабораторные методы, такие как исследование периферической крови и костного мозга. Также для подтверждения диагноза ребенку потребуется проведение стернальной пункции и исследование миелограммы. Решающим аргументом в пользу заболевания служит содержание бластных клеток от 30% и выше. В тяжелом диагностическом случае ребенку может быть назначено исследование костного мозга, полученного посредством трепанобиопсии.
Лечение
При выявлении лейкоза ребенок госпитализируются в специализированное учреждение онкогематологического профиля. В целях профилактики инфекционных осложнений ребенок помещается в отдельный бокс, условия в котором максимально приближенны к стирильным.
Лечение лейкозов у детей основывается на использовании полихимиотерапии, направленной на полную эрадикацию лейкозного клона. Протоколы лечения, используемые при острых лимфобластных и миелобластных лейкозах, различаются комбинацией химиопрепаратов, их дозами и способами введения.
Совместно с химиотерапией может проводиться активная и пассивная иммунотерапия. Перспективным способом лечения данной патологии у детей является трансплантация костного мозга, пуповинной крови, стволовых клеток.
Профилактика
На данный момент профилактические мероприятия, которые бы позволили предупредить развитие лейкодистрофии, не разработаны.
Лейкемия или рак крови — симптомы, причины, типы, диагностика, лечение
Лейкемия — рак крови. Существуют разные типы лейкозов; некоторые формы чаще встречаются у детей, другие у взрослых. Лейкоз обычно влияет на белые кровяные тельца, клетки, которые предназначены, чтобы защитить нас от инфекции и которые размножаются как правило, только в соответствии с потребностями организма.
Когда развивается лейкоз, костный мозг производит большое количество лейкоцитов, которые не работают должным образом. Более того, эти клетки без контроля препятствуют нормальному росту других клеток, продуцируемых костным мозгом, то есть эритроцитов и тромбоцитов. Последствия — это начало инфекций, усталость и кровоизлияния.
Более того, эти клетки без контроля препятствуют нормальному росту других клеток, продуцируемых костным мозгом, то есть эритроцитов и тромбоцитов. Последствия — это начало инфекций, усталость и кровоизлияния.
Симптомы лейкемии
Симптомы лейкемии зависят от типа лейкоза и часто неспецифичны. Наиболее распространенные признаки и симптомы следующие:
- жар или озноб
- постоянная усталость, слабость
- частые инфекции
- потеря веса
- опухшие лимфатические узлы, печень и / или селезенка
- легкое кровотечение, кровотечение
- маленькие красно-фиолетовые пятна на коже, называемые петехиями
- чрезмерное потоотделение, часто ночные
- боли в костях
Причины лейкемии
Причина лейкемии неизвестна, но генетические факторы и факторы окружающей среды, похоже, играют важную роль. В общем, лейкоз развивается, когда некоторые клетки крови приобретают мутации ДНК. Эти аномалии заставляют клетку расти и делиться быстрее и выживать дольше, чем нормальная клетка. Со временем эти измененные клетки могут поражать другие нормальные клетки костного мозга, вызывая признаки и симптомы лейкемии.
Какие факторы риска лейкемии
Как ранее описано, причина лейкемии неизвестна, однако могут существовать условия, которые увеличивают риск развития лейкемии.
- Противоопухолевая терапия: лечение химиотерапией и / или лучевой терапией для другого злокачественного новообразования может увеличить риск развития лейкемии.
- Врожденные генетические нарушения: генетические нарушения, играют роль в возникновении лейкемии. Некоторые генетические изменения, присутствующие при рождении, такие как синдром Дауна — могут увеличить риск лейкемии.
- Воздействие высоких доз радиации. Люди, подвергающиеся воздействию высоких уровней ионизирующего излучения, имеют повышенный риск развития лейкемии.

- Воздействие химических веществ. Воздействие определенных химических веществ, а также вещество, используемое в химической промышленности, — связано с повышенным риском лейкемии.
- Курение сигарет: связано с повышенным риском острого миелоидного лейкоза.
- Семейный анамнез лейкемии: если у члена семьи был лейкоз, риск у родственников, увеличивается.
Тем не менее, следует учитывать, что у большинства людей с известными факторами риска заболевание не развивается, в то время как у многих людей с лейкемией, по-видимому, нет известных факторов риска.
Типы лейкемии
Различные формы лейкемии классифицируются в зависимости от скорости, с которой заболевание проявляется, и в зависимости от типа клетки происхождения.
Исходя из скорости возникновения заболевания, мы различаем:
ОСТРЫЙ ЛЕЙКОЗ
При остром лейкозе происходит накопление в крови, в костном мозге, а иногда также в селезенке и в лимфатических узлах незрелых клеток, которые называются лейкозными «бластами». Эти клетки не работают должным образом , имеют очень долгую среднюю жизнь и отличную способность размножаться, поэтому заболевание возникает и быстро прогрессирует. Острый лейкоз требует быстрой и агрессивной терапии.
ХРОНИЧЕСКИЙ ЛЕЙКОЗ
Хронические лейкемии характеризуются накоплением в крови, костном мозге, селезенке и часто в лимфатических узлах белых кровяных клеток, которые созревают почти нормально, которые растут бесконечно и имеют тенденцию накапливаться в течение длительного времени. В течение определенного периода времени они могут работать нормально. Часто на начальном этапе хронические лейкемии не дают симптомов и не проявляют признаков в течение длительного периода до постановки диагноза.
Однако на основе типа клетки происхождения они различаются:
ЛИМФАТИЧЕСКАЯ ЛЕЙКЕМИЯ
Этот тип лейкемии включает лимфоциты, которые являются частью нашей иммунной системы. Лимфоциты обнаруживаются в циркулирующей крови и лимфатической ткани.
Лимфоциты обнаруживаются в циркулирующей крови и лимфатической ткани.
Миелолейкоза — этого типа лейкемии включает в себя клетку миелоидного происхождения, что приводит к красным кровяным клеткам, что клетки крови белым и тромбоциты.
Типы лейкемии
Основными подтипами лейкемии являются:
- Острый лимфобластный лейкоз (LLA) является наиболее распространенным острым лейкозом у детей, хотя он может встречаться у взрослых.
- Острый миелоидный лейкоз (ОМЛ) является очень распространенной формой лейкемии и наиболее распространенной формой у взрослых, хотя она также может поражать детей.
- Хроническая лимфатическая лейкемия (LLC) является наиболее распространенной формой хронической лейкемии у взрослых и может протекать безболезненно и бессимптомно в течение длительного времени без необходимости лечения.
- Хронический миелогенный лейкоз (ХМЛ). Этот тип лейкоза поражает в основном взрослых. Человек с этой формой лейкемии может иметь несколько симптомов или быть бессимптомным в течение месяцев или лет, прежде чем перейти к фазе болезни, в которой клетки начинают расти гораздо быстрее. Есть и другие более редкие типы лейкемии.
Диагностика лейкемии
Вполне возможно, что диагноз лейкемии , особенно хронической формы, происходит совершенно случайно, во время рутинных анализов или по другим причинам. В этом случае или при наличии признаков или симптомов лейкемии, в дополнение к медицинскому обследованию (при поиске признаков заболевания, таких как бледность, опухшие лимфатические узлы, увеличение размеров печени и селезенки), будут выполнены следующие тесты:
Анализы крови : анализ крови покажет возможное присутствие аномальных значений лейкоцитов, эритроцитов и тромбоцитов.
Анализ костного мозга: для диагностики лейкемии необходимо взять образец костного мозга из тазовой кости, чтобы проанализировать характеристики пораженных клеток. Обследование проводится после местной анестезии с помощью тонкой иглы и является амбулаторной процедурой.
Обследование проводится после местной анестезии с помощью тонкой иглы и является амбулаторной процедурой.
Лечение лейкемии
Лечение лейкоза зависит от различных факторов, таких как тип заболевания (острый или хронический лейкоз, миелоидный или лимфоидный), возраст и физическое состояние пациента, наличие других заболеваний.
Основные формы терапии включают в себя:
- Химиотерапия: является основным методом лечения лейкемии и основана на использовании лекарства или комбинации лекарств, вводимых перорально или внутривенно, с целью уничтожения больных клеток.
- Целевая терапия: она основана на использовании лекарств, направленных на специфические изменения, присутствующие в опухолевых клетках, таким образом блокируя пролиферацию клеток.
- Биологическая терапия: это препараты, которые помогают иммунной системе распознавать лейкозные клетки и контролировать болезнь.
- Лучевая терапия: введение ионизирующего излучения, чтобы остановить размножение больных клеток. Весь организм может быть облучен, но чаще облучение направлено на конкретную цель, например на костный мозг .
- Трансплантация стволовых клеток: это процедура, позволяющая заменить больной костный мозг клетками здорового костного мозга. Перед трансплантацией вводят высокие дозы химиотерапии и / или лучевой терапии для разрушения больного костного мозга, затем внутривенно вводят донорские стволовые клетки, которые снова заселяют костный мозг.
Недостаток микробов может привести к раку у детей
- Джеймс Галлахер
- Корреспондент BBC News по охране здоровья и науки
Автор фото, SCIENCE PHOTO LIBRARY
Жизнь без микробов вызывает одну из самых распространенных форм рака у детей, утверждает ведущий британский ученый.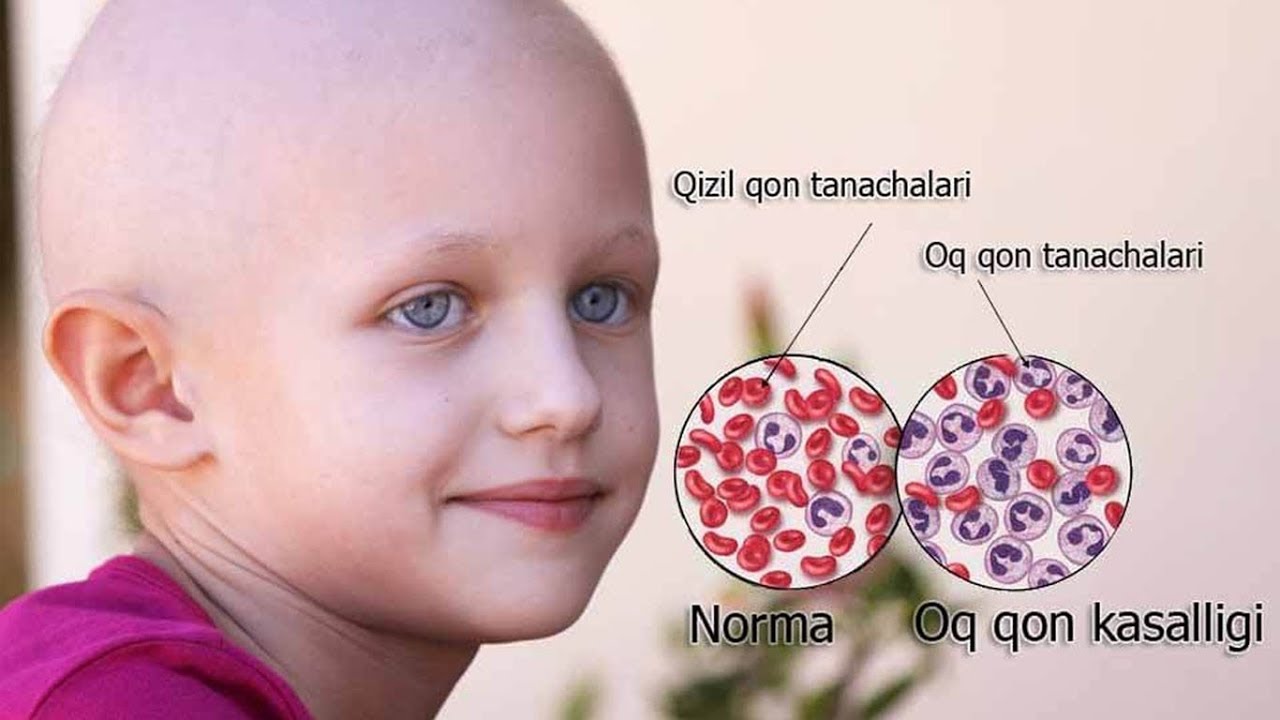
Острым лимфобластным лейкозом страдает один ребенок из 2 тысяч.
Профессор Мел Гривс из Института исследований рака за 30 лет наблюдений накопил немало доказательств, что человек может заболеть раком, если на раннем этапе жизни его иммунная система не сталкивалась с достаточным количеством микробов.
А это значит, что заболевание можно предотвратить.
Неслучайные совпадения
Такой тип рака крови более распространен в развитых, богатых странах. Это позволяет предполагать, что болезнь возникает из-за современного образа жизни.
Были и совсем «дикие» предположения, когда появление рака связывали с силовыми кабелями, электромагнитными волнами и химикатами.
Все эти предположения опровергли на страницах журнала Nature Reviews Cancer.
Как считает профессор Гривс, который сотрудничал с исследователями со всего мира, у болезни есть три этапа развития.
• Первый этап — это, скорее всего, непреодолимая генетическая мутация, которая происходит в утробе матери;
• потом отсутствие влияния микробов в первый год жизни не позволяет иммунной системе научиться правильно бороться с угрозами;
• это ведет к распространению инфекций в детстве, приводит к проблемам в функционировании иммунной системы и лейкемии.
Эта «унифицированная теория» возникновения лейкемии была результатом не одного исследования, а сбора в единое целое пазла доказательств, устанавливающих причину заболевания.
«Исследование предполагает, что острый лимфобластный лейкоз имеет четкую биологическую причину и вызван различными инфекциями у детей, которые имеют к ней предрасположенность и чья иммунная система не получила основательную тренировку», — говорит профессор Гривс.
Доказательства, которые помогли доказать это, включают:
• вспышку свиного гриппа в Милане, который привел к заболеванию лейкемией семи детей;
• распространение «полезных» бактерий в кишечнике во время кормления грудью, что помогает предотвратить лейкемию;
• низкий показатель заболевания у детей, рожденных вагинальным путем, а не с помощью кесарева сечения, когда передается меньше микробов;
• возникновение лейкемии у животных, которые размножались без передачи микробов.
Это исследование не обвиняет родителей в том, что они слишком строго соблюдают правила гигиены. Это, скорее, показывает, какую цену мы платим за прогресс общества и медицины.
Вступление в контакт с полезными бактериями — сложный процесс. Это не означает, что нужно спокойно воспринимать грязь.
«Наиболее важным следствием является то, что большинство случаев детской лейкемии, скорее всего, можно было предотвратить», — отмечает профессор Гривс.
Он считает, что нужно давать детям безопасный «коктейль» из бактерий — например, йогуртовые напитки, которые помогут закалить их иммунную систему.
Однако эта идея требует дальнейших исследований.
Профессор Гривс сказал, что родители могут «меньше переживать относительно обычных инфекций и поощрять социальные контакты с другими людьми, в том числе и детьми».
Доктор Аласдейр Ранкин, директор исследовательской группы по вопросам рака крови, сказал: «Мы призываем родителей не беспокоиться из-за этого исследования».
«В то время, как развитие сильной иммунной системы на раннем этапе жизни может несколько снизить риски, сейчас ничего невозможно сделать для окончательной профилактики детской лейкемии», — отмечает он.
«Хорошие микробы»
Это исследование является частью большого процесса изменений, которые происходят в медицине.
До сих пор мы относились к микробам как к «плохим парням». Однако признание их важной роли для нашего здоровья и благополучия делает революцию в понимании причин возникновения болезней — от аллергии до болезни Паркинсона и депрессии, а теперь и лейкемии.
Однако профессор Чарльз Свонтон, ведущий клинический консультант по раку в Великобритании, отмечает: «Детская лейкемия — редкость, и сейчас неизвестно, можно ли что-то сделать, чтобы предотвратить ее — как со стороны врачей, так и со стороны родителей».
«Мы хотим заверить родителей детей, страдающих лейкемией, что мы почти ничего не знаем о том, как предотвратить их болезни», — добавил ученый.
Факторы риска детской лейкемии
Фактор риска — это все, что влияет на вероятность заражения человека таким заболеванием, как рак. Различные виды рака имеют разные факторы риска.
Факторы риска, связанные с образом жизни, такие как употребление табака, диета, масса тела и физическая активность, играют важную роль во многих случаях рака у взрослых. Но этим факторам обычно требуется много лет, чтобы повлиять на риск рака, и считается, что они не играют большой роли в развитии рака у детей, включая лейкемии.
Есть несколько известных факторов риска лейкемии у детей.
Генетические факторы риска
Генетические факторы риска — это те, которые являются частью нашей ДНК (вещества, составляющего наши гены). Часто они передаются по наследству от родителей. Хотя некоторые генетические факторы увеличивают риск лейкемии у детей, большинство лейкозов не связаны с какими-либо известными генетическими причинами.
Генетические синдромы
Некоторые генетические нарушения повышают риск развития лейкемии у ребенка:
- Синдром Дауна (трисомия 21): У детей с синдромом Дауна есть дополнительная (третья) копия хромосомы 21.У них во много раз выше вероятность развития острого лимфолейкоза (ОЛЛ) или острого миелоидного лейкоза (ОМЛ), чем у других детей.
с общим риском от 2% до 3%. Синдром Дауна также связан с преходящим лейкозом (также известным как преходящее миелопролиферативное заболевание) — лейкозоподобным состоянием в течение первого месяца жизни, которое часто проходит само по себе без лечения. - Синдром Ли-Фраумени: Это редкое наследственное заболевание, вызванное изменением гена TP53 .Люди с этим изменением имеют более высокий риск развития нескольких видов рака, включая лейкоз, саркомы костей или мягких тканей, рак груди, рак надпочечников и опухоли головного мозга.
Другие генетические заболевания (такие как нейрофиброматоз и анемия Фанкони) также несут повышенный риск лейкемии, а также некоторых других видов рака.
Унаследованные проблемы иммунной системы
Из-за определенных наследственных заболеваний у детей рождаются проблемы с иммунной системой.Они включают:
- Атаксия-телеангиэктазия
- Синдром Вискотта-Олдрича
- Синдром Блума
- Синдром Швачмана-Даймонда
Наряду с повышенным риском серьезных инфекций из-за снижения иммунной защиты у этих детей также может быть повышенный риск лейкемии.
Наличие брата или сестры, больных лейкемией
Братья и сестры детей, больных лейкемией, имеют немного повышенный шанс развития лейкемии, но общий риск все еще низкий.Риск намного выше среди однояйцевых близнецов. Если у одного из близнецов развивается лейкемия в детстве, у другого близнеца также примерно 1 из 5 шансов заболеть лейкемией.
Этот риск намного выше, если лейкоз развивается на первом году жизни.
Наличие одного из родителей, у которого лейкемия развивается во взрослом возрасте, не повышает риск лейкемии у ребенка.
Факторы риска, связанные с образом жизни
Связанные с образом жизни факторы риска развития некоторых видов рака у взрослых включают курение, избыточный вес, употребление слишком большого количества алкоголя и чрезмерное пребывание на солнце.Эти типы факторов важны для многих видов рака у взрослых, но они вряд ли будут играть роль в большинстве случаев рака у детей.
Некоторые исследования показали, что употребление большого количества алкоголя во время беременности может увеличить риск лейкемии у ее ребенка, но не все исследования обнаружили такую связь.
Факторы риска окружающей среды
Факторы риска окружающей среды — это воздействия в нашем окружении, такие как радиация и некоторые химические вещества, которые увеличивают риск заражения такими заболеваниями, как лейкемии.
Облучение
Воздействие высоких уровней радиации является фактором риска детской лейкемии. Японские выжившие после атомной бомбардировки имели значительно повышенный риск развития ПОД. Если плод подвергается облучению в течение первых месяцев развития, также может быть повышенный риск детской лейкемии, но степень риска не ясна.
Возможные риски от облучения плода или детства более низкими уровнями радиации, например, при рентгеновских исследованиях или компьютерной томографии, доподлинно неизвестны.Некоторые исследования показали небольшое увеличение риска, в то время как другие не обнаружили повышенного риска. Любое увеличение риска, вероятно, будет небольшим,
но на всякий случай большинство врачей рекомендуют беременным женщинам и детям не проходить эти анализы, если они не являются абсолютно необходимыми.
Воздействие химиотерапии и некоторых других химических веществ
Дети и взрослые, получающие лечение от других видов рака определенными химиотерапевтическими препаратами, имеют более высокий риск повторного рака, обычно AML, в более позднем возрасте.Такие препараты, как циклофосфамид, доксорубицин, этопозид и тенипозид, связаны с более высоким риском лейкемии. Эти лейкозы обычно развиваются в течение 5-10 лет после лечения и, как правило, трудно поддаются лечению.
Воздействие химических веществ, таких как бензол (растворитель, используемый в чистящей промышленности и при производстве некоторых лекарств, пластмасс и красителей), может вызвать острый лейкоз у взрослых и, в редких случаях, у детей. Химическое воздействие сильнее связано с повышенным риском ОМЛ, чем с ОЛЛ.
Несколько исследований выявили возможную связь между детской лейкемией и воздействием пестицидов в домашних условиях во время беременности или раннего детства.
Некоторые исследования также выявили возможный повышенный риск среди матерей, подвергшихся воздействию пестицидов на рабочем месте до рождения ребенка.
Однако у большинства этих исследований были серьезные ограничения в том, как они проводились. Необходимы дополнительные исследования, чтобы попытаться подтвердить эти выводы и предоставить более конкретную информацию о возможных рисках.
Подавление иммунной системы
Дети, которые проходят интенсивное лечение для подавления их иммунной системы (в основном дети, перенесшие трансплантацию органов), имеют повышенный риск определенных видов рака, таких как лимфома и ОЛЛ.
Неопределенные, недоказанные или противоречивые факторы риска
Другие факторы, которые были изучены на предмет возможной связи с детской лейкемией, включают:
- Воздействие электромагнитных полей (например, проживание вблизи линий электропередач)
- Жизнь возле атомной электростанции
- Инфекции (особенно вирусные) в раннем возрасте
- Возраст матери при рождении ребенка
- История курения родителей
- Воздействие на плод гормонов, таких как диэтилстильбестрол (ДЭС) или противозачаточных таблеток
- Воздействие химикатов и растворителей на рабочем месте отца
- Химическое загрязнение грунтовых вод
До сих пор в большинстве исследований не было обнаружено прочной связи между какими-либо из этих факторов и детской лейкемией, но исследователи продолжают изучать эти воздействия.
Лейкоз у детей | Сидарс-Синай
Не то, что вы ищете?
Что такое лейкемия у детей?
Лейкоз — это рак крови. Это самая распространенная форма рака в детстве. Раковые клетки растут в костном мозге и попадают в кровь. Костный мозг — это мягкий губчатый центр некоторых костей. Он делает клетки крови. Когда у ребенка лейкемия, костный мозг вырабатывает аномальные клетки крови, которые не созревают.Аномальные клетки — это обычно белые кровяные тельца (лейкоциты). Костный мозг также производит меньше здоровых клеток. Аномальные клетки очень быстро размножаются. Они работают не так, как здоровые клетки.
Типы клеток крови включают:
- Красные кровяные тельца (эритроциты). Красные кровяные тельца переносят кислород. Когда у ребенка низкий уровень здоровых эритроцитов, это называется анемией. Ребенок может чувствовать усталость, слабость и одышку.
- Тромбоциты (тромбоциты). Тромбоциты способствуют свертыванию крови и останавливают кровотечение. Когда у ребенка низкий уровень тромбоцитов, у него легче появляются синяки и кровотечение.
- Лейкоциты (лейкоциты). Они борются с инфекциями и другими болезнями. Когда у ребенка низкий уровень лейкоцитов, он или она более подвержены инфекциям.
У детей бывают разные типы лейкозов. Большинство лейкозов у детей являются острыми, что означает, что они имеют тенденцию к быстрому росту. Некоторые из типов лейкемии, которые встречаются у детей, включают:
- Острый лимфоцитарный (лимфобластный) лейкоз (ОЛЛ). Это самый распространенный вид лейкемии у детей.
- Острый миелогенный (миелоидный, миелоцитарный, нелимфоцитарный) лейкоз (ОМЛ). Это второй по распространенности тип лейкемии у детей.
- Гибридный или смешанный лейкоз. Этот вид встречается редко. Это смесь ALL и AML.
- Хронический миелолейкоз (ХМЛ). Этот тип также редко встречается у детей.
- Хронический лимфолейкоз (ХЛЛ). Этот вид у детей встречается крайне редко.
- Ювенильный миеломоноцитарный лейкоз (JMML). Это редкий тип рака, который не развивается быстро (острый) или медленно (хронический).
Что вызывает лейкоз у детей?
Точная причина лейкемии у детей неизвестна. Есть определенные условия, передающиеся от родителей к детям (по наследству), которые увеличивают риск лейкемии у детей. Но в большинстве случаев лейкемия у детей не передается по наследству. Исследователи обнаружили изменения (мутации) в генах клеток костного мозга.Эти изменения могут произойти в раннем возрасте ребенка или даже до его рождения. Но они могут возникать случайно (спорадически).
Кто подвержен риску детской лейкемии?
Факторы риска лейкемии у детей включают:
- Воздействие высоких уровней радиации
- Наличие определенных наследственных синдромов, таких как синдром Дауна и синдром Ли-Фраумени
- Имея наследственное заболевание, влияющее на иммунную систему организма
- Наличие брата или сестры, больных лейкемией
Каковы симптомы лейкемии у детей?
Симптомы зависят от многих факторов.Рак может быть в костном мозге, крови и других тканях и органах. Они могут включать лимфатические узлы, печень, селезенку, тимус, головной мозг, спинной мозг, десны и кожу.
Симптомы могут проявляться у каждого ребенка по-разному. Они могут включать:
- Бледная кожа
- Чувство усталости, слабости или холода
- Головокружение
- Головные боли
- Одышка, затрудненное дыхание
- Частые или длительные инфекции
- Лихорадка
- Легкие синяки или кровотечения, например носовые кровотечения или кровоточащие десны
- Боль в костях или суставах
- Вздутие живота (живота)
- Плохой аппетит
- Похудание
- Увеличение лимфатических узлов (узлов)
Симптомы лейкемии могут быть такими же, как и при других заболеваниях.Убедитесь, что ваш ребенок обращается к врачу для постановки диагноза.
Как диагностируют лейкоз у детей?
Лечащий врач вашего ребенка задаст много вопросов о симптомах вашего ребенка. Он или она осмотрит вашего ребенка. Лечащий врач вашего ребенка может порекомендовать анализы крови и другие анализы. Полный анализ крови (ОАК) показывает количество эритроцитов, различных типов лейкоцитов и тромбоцитов. Если результаты отклоняются от нормы, лечащий врач вашего ребенка может порекомендовать вашему ребенку обратиться к педиатрическому онкологу (педиатрическому онкологу).Онколог может попросить вашего ребенка сдать дополнительные анализы, в том числе:
- Аспирация или биопсия костного мозга. Костный мозг находится в центре некоторых костей. Здесь производятся клетки крови. Можно взять небольшое количество жидкости костного мозга. Это называется устремлением. Или может быть взята ткань твердого костного мозга. Это называется центральной биопсией. Костный мозг обычно берут из тазовой кости. Этот тест проводится для проверки наличия раковых (лейкозных) клеток в костном мозге.
- Лабораторные исследования образцов крови и костного мозга. Тесты, такие как проточная цитометрия и иммуногистохимия. Эти тесты определяют точный тип лейкемии. Также могут быть выполнены тесты на ДНК и хромосомы.
- Рентгеновский снимок . Рентген использует небольшое количество излучения, чтобы сделать снимки костей и других тканей тела.
- УЗИ (сонография). В этом тесте для создания изображений используются звуковые волны и компьютер.
- Биопсия лимфатического узла. Образец ткани берется из лимфатических узлов. Его проверяют на наличие раковых клеток под микроскопом.
- Люмбальная пункция. В поясницу, в позвоночный канал вводится специальная игла. Это область вокруг спинного мозга. Это делается для проверки головного и спинного мозга на наличие раковых клеток. Небольшое количество спинномозговой жидкости (CSF) удаляется и отправляется на исследование. ЦСЖ — это жидкость вокруг головного и спинного мозга.
При диагностировании лейкемии врач выясняет, какой именно тип лейкемии. Лейкемии не присваивается номер стадии, как большинству других видов рака.Вместо этого он подразделяется на группы, подтипы или и то, и другое.
ОЛЛ (острый лимфолейкоз) — наиболее распространенный лейкоз у детей. Он разделен на 2 группы в зависимости от типа лимфоцитов, в которых началась лейкемия. Это могут быть В-клетки или Т-клетки. Около 8 из 10 случаев ОЛЛ у детей являются В-клеточными ОЛЛ. Их можно разделить на подтипы. Остальные 2 случая из 10 — это Т-клеточные ОЛЛ.
AML (острый миелогенный лейкоз) — еще один вид лейкемии, который часто встречается у детей.Врачи используют 2 разные системы для классификации AML. Французско-американо-британская (FAB) система делит ОМЛ на 8 подтипов в зависимости от того, как клетки выглядят под микроскопом. Система классификации Всемирной организации здравоохранения (ВОЗ) новее. Он группирует AML на множество групп на основе таких вещей, как детали изменений генов в раковых клетках, а также подтипы FAB.
Классификация лейкозов очень сложна. Но это важная часть составления планов лечения и прогнозирования результатов лечения.Обязательно попросите лечащего врача вашего ребенка объяснить вам стадию лейкемии вашего ребенка понятным вам способом.
Как лечат лейкоз у детей?
Возможно, вашему ребенку сначала потребуется лечение от низкого показателя крови, кровотечения или инфекций. Ваш ребенок может получить:
- Переливание крови с эритроцитами при низких показателях крови
- Переливание крови с тромбоцитами для остановки кровотечения
- Антибиотик для лечения любых инфекций
Лечение будет зависеть от типа лейкемии и других факторов.Лейкоз можно лечить любым из следующих препаратов:
- Химиотерапия. Это лекарства, которые убивают раковые клетки или останавливают их рост. Их можно вводить в вену (IV) или позвоночный канал, вводить в мышцу или принимать внутрь. Химиотерапия является основным методом лечения большинства лейкозов у детей. Несколько лекарств часто назначают в разное время. Обычно это делается циклами с периодами отдыха между ними. Это даст вашему ребенку время оправиться от побочных эффектов.
- Лучевая терапия. Это высокоэнергетические рентгеновские лучи или другие виды излучения. Они используются, чтобы убить раковые клетки или остановить их рост. В некоторых случаях может использоваться излучение.
- Высокодозная химиотерапия с трансплантацией стволовых клеток. Молодые клетки крови (стволовые клетки) взяты у ребенка или у кого-то еще. Затем следует большое количество химиотерапевтических препаратов. Это вызывает повреждение костного мозга. После химиотерапии происходит замена стволовых клеток.
- Таргетная терапия. Эти лекарства могут работать, когда химиотерапия не работает. Например, его можно использовать для лечения детей с хроническим миелоидным лейкозом (ХМЛ). Таргетная терапия часто имеет менее серьезные побочные эффекты.
- Иммунотерапия. Это лечение, которое помогает собственной иммунной системе организма атаковать раковые клетки.
- Поддерживающая терапия. Лечение может вызвать побочные эффекты. Лекарства и другие методы лечения могут использоваться при боли, лихорадке, инфекции, тошноте и рвоте.
- Клинические испытания. Спросите лечащего врача вашего ребенка, есть ли какие-либо проверяемые методы лечения, которые могут помочь вашему ребенку.
При любом раке степень выздоровления ребенка (прогноз) варьируется. Иметь ввиду:
- Немедленное лечение важно для лучшего прогноза.
- Требуется постоянное наблюдение во время и после лечения.
- Новые методы лечения проходят испытания для улучшения результатов и уменьшения побочных эффектов.
Какие возможные осложнения лейкемии у ребенка?
У ребенка могут быть осложнения в результате опухоли или лечения. Они также могут быть краткосрочными или долгосрочными.
Лечение может иметь множество побочных эффектов. Некоторые побочные эффекты могут быть незначительными. Некоторые из них могут быть серьезными и даже опасными для жизни. Ваш ребенок может принимать лекарства, чтобы предотвратить или уменьшить побочные эффекты. Вам будут даны инструкции о том, чем вы можете заниматься дома.
Возможные осложнения лейкемии могут включать:
- Серьезные инфекции
- Сильное кровотечение (кровоизлияние)
- Загустевшая кровь из-за большого количества лейкозных клеток
Возможные отдаленные осложнения лейкемии или лечения могут включать:
- Возвращение лейкемии
- Рост других видов рака
- Проблемы с сердцем и легкими
- Проблемы с обучением
- Замедленный рост и развитие
- Проблемы с возможностью иметь детей в будущем
- Проблемы с костями, такие как истончение костей (остеопороз)
Что я могу сделать, чтобы предотвратить лейкоз у моего ребенка?
Большинство видов рака у детей, включая лейкоз, невозможно предотвратить.Риск от рентгеновских лучей и компьютерной томографии очень мал. Но врачи не рекомендуют их беременным женщинам и детям, если в этом нет крайней необходимости.
Как я могу помочь моему ребенку жить с лейкемией?
Ребенку, больному лейкемией, требуется постоянный уход. Ваш ребенок будет осматриваться онкологами и другими поставщиками медицинских услуг для лечения любых поздних последствий лечения и для наблюдения за признаками или симптомами возвращения рака. Ваш ребенок будет проверен с помощью визуализационных тестов и других тестов.И ваш ребенок может обращаться к другим поставщикам медицинских услуг по поводу проблем, связанных с раком или лечением.
Вы можете помочь своему ребенку справиться с лечением разными способами. Например:
- У вашего ребенка могут быть проблемы с приемом пищи. Возможно, вам поможет диетолог.
- Ваш ребенок может очень устал. Ему или ей нужно будет сбалансировать отдых и активность. Поощряйте ребенка заниматься физическими упражнениями. Это полезно для здоровья в целом. И это может помочь уменьшить усталость.
- Получите эмоциональную поддержку для своего ребенка.Найдите психолога или группу поддержки детей, которая может вам помочь.
- Убедитесь, что ваш ребенок посещает все контрольные приемы.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Лихорадка
- Ухудшение симптомов
- Новые симптомы
- Побочные эффекты от лечения
Основные сведения о лейкемии у детей
- Лейкоз — это рак крови.Раковые клетки развиваются в костном мозге и попадают в кровь. Другие ткани и органы, которые могут быть затронуты, включают лимфатические узлы, печень, селезенку, тимус, головной, спинной мозг, десны и кожу.
- Когда у ребенка лейкемия, костный мозг вырабатывает ненормальные клетки крови, которые не созревают. Аномальные клетки — это обычно белые кровяные тельца (лейкоциты). А при лейкемии костный мозг производит меньше здоровых клеток.
- Общие симптомы лейкемии у детей включают чувство усталости и слабости, легкие синяки или кровотечения, а также частые или длительные инфекции.
- Лейкемия диагностируется с помощью анализов крови и костного мозга. Для выявления признаков лейкемии в различных частях тела может быть проведена визуализация.
- Химиотерапия является основным методом лечения большинства лейкозов у детей.
- Ребенок, больной лейкемией, может иметь осложнения от лейкемии и лечения.
- Необходим постоянный контроль во время и после лечения.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Не то, что вы ищете?
Ориентирный документ излагает «единую теорию» причины детской лейкемии — и обнаруживает, что ее можно предотвратить — ScienceDaily
Большой новый анализ впервые раскрывает вероятную причину большинства случаев детской лейкемии, следуя более чем столетие споров о его происхождении.
Профессор Мел Гривз из Института онкологических исследований в Лондоне провел оценку наиболее полного из когда-либо собранных данных об остром лимфобластном лейкозе (ОЛЛ) — наиболее распространенном типе рака у детей.
Его исследование пришло к выводу, что болезнь возникает в результате двухэтапного процесса генетической мутации и воздействия инфекции, что означает, что ее можно предотвратить с помощью лечения, стимулирующего или «заправляющего» иммунную систему в младенчестве.
Первый шаг связан с генетической мутацией, которая происходит до рождения у плода и предрасполагает детей к лейкемии, но только у 1 процента детей, рожденных с этим генетическим изменением, развивается болезнь.
Второй шаг также важен. Заболевание запускается позже, в детстве, в результате контакта с одной или несколькими распространенными инфекциями, но в первую очередь у детей, которые пережили «чистое» детство на первом году жизни, без особого взаимодействия с другими младенцами или детьми старшего возраста.
Острый лимфобластный лейкоз особенно распространен в развитых, богатых обществах, и его заболеваемость увеличивается примерно на 1 процент в год.
Профессор Гривз предполагает, что ВСЕ в детстве — это парадокс прогресса в современном обществе: отсутствие воздействия микробов в раннем возрасте приводит к нарушению работы иммунной системы.
В знаменательной статье, опубликованной сегодня в журнале « Nature Reviews Cancer » (понедельник), профессор Гривз собрал более 30 лет исследований — как своих собственных, так и коллег со всего мира — в области генетики, клеточной биологии, иммунологии, эпидемиологии и животных. моделирование детской лейкемии. Исследования в его лаборатории в Институте исследования рака (ICR) в значительной степени финансировались благотворительными организациями Bloodwise и Фондом лейкемии Кея Кендалла.
Профессор Гривз оспорил предыдущие сообщения о возможных экологических причинах, таких как ионизирующее излучение, электрические кабели, электромагнитные волны или антропогенные химические вещества, утверждая, что ни одно из них не подтверждается убедительными доказательствами в качестве основных причин.
Вместо этого он представил убедительные доказательства теории «отсроченной инфекции» в качестве причины ОЛЛ, согласно которой ранняя инфекция благоприятна для активации иммунной системы, но более поздняя инфекция при отсутствии более раннего заражения может вызвать лейкемию.
Профессор Гривз предполагает, что детский лейкоз, как и диабет I типа, другие аутоиммунные заболевания и аллергии, можно предотвратить, если иммунная система ребенка будет правильно «подготовлена» в первый год жизни, что потенциально избавит детей от травм и жизни. длительные последствия химиотерапии.
Его исследования однояйцевых близнецов с ОЛЛ показали, что необходимы два «хита» или мутации. Первый возникает у одного близнеца в утробе матери, но производит популяцию предраковых клеток, которые распространяются на другого близнеца через их общее кровоснабжение. Вторая мутация возникает после рождения и отличается у двух близнецов.
Популяционные исследования на людях вместе с экспериментами на животных показывают, что этот второй генетический «удар» может быть вызван инфекцией — вероятно, целым рядом общих вирусов и бактерий.В одном уникальном кластере случаев, расследованных профессором Гривзом и его коллегами в Милане, все случаи были инфицированы вирусом гриппа.
Исследователи также сконструировали мышей с активным геном, инициирующим лейкемию, и обнаружили, что когда они перемещали их из ультрачистой среды без микробов в среду с общими микробами, у мышей развивался ОЛЛ.
Популяционные исследования показали, что раннее заражение инфекцией в младенчестве, например, при посещении детских садов и грудном вскармливании, может защитить от ОЛЛ, скорее всего, за счет активации иммунной системы.Это говорит о том, что ВСЕ в детстве можно предотвратить.
Профессор Гривз в настоящее время изучает, может ли более раннее воздействие безобидных «насекомых» предотвратить лейкемию у мышей — с возможностью предотвращения лейкемии у детей с помощью мер по заражению их обычными, но доброкачественными микробами.
Профессор Гривз подчеркивает два предостережения. Во-первых, хотя характер подверженности распространенным инфекциям, по-видимому, имеет решающее значение, на риск лейкемии у детей, как и у большинства распространенных видов рака, также влияет наследственная генетическая предрасположенность и случайность.Во-вторых, инфекция как причина относится конкретно к ОЛЛ — другие более редкие типы, включая детский лейкоз и острый миелоидный лейкоз, вероятно, имеют другие причинные механизмы.
Профессор Мел Гривз, директор Центра эволюции и рака Института исследований рака в Лондоне, сказал:
«Я провел более 40 лет, исследуя детский лейкоз, и за это время был достигнут огромный прогресс в нашем понимании его биологии и лечения — так что сегодня излечивается около 90 процентов случаев.Но меня всегда поражало, что нам не хватало чего-то большого, пробела в наших знаниях — почему и как у здоровых детей развивается лейкемия и можно ли предотвратить этот рак.
«Это исследование является кульминацией десятилетий работы и, наконец, дает достоверное объяснение того, как развивается основной тип лейкемии у детей. Исследование убедительно свидетельствует о том, что ВСЕ имеет четкую биологическую причину и вызывается различными причинами. инфекции у предрасположенных детей, чья иммунная система не была должным образом подготовлена.Это также разрушает некоторые устойчивые мифы о причинах лейкемии, такие как разрушительные, но необоснованные заявления о том, что болезнь обычно вызывается воздействием электромагнитных волн или загрязнением.
«Я надеюсь, что это исследование окажет реальное влияние на жизнь детей. Наиболее важным выводом является то, что большинство случаев детской лейкемии, вероятно, можно предотвратить. Это может быть сделано таким же способом, который в настоящее время рассматривается в отношении аутоиммунных заболеваний. или аллергии — возможно, с помощью простых и безопасных вмешательств, чтобы подвергнуть младенцев воздействию множества распространенных и безвредных «насекомых».»Профессор Пол Уоркман, исполнительный директор Института исследований рака в Лондоне, сказал:
«Это исследование было чем-то вроде личных 30-летних поисков профессора Мела Гривза, который является одним из самых влиятельных и знаковых британских исследователей рака. Его работа разрушила мифы о детской лейкемии и впервые установила единая теория причин возникновения большинства случаев.
«Приятно думать, что в будущем детская лейкемия может стать предотвратимой болезнью в результате этой работы.Предотвращение детской лейкемии окажет огромное влияние на жизнь детей и их семей в Великобритании и во всем мире ».
Что такое ВСЕ?
Острый лимфобластный лейкоз (ОЛЛ) — это форма рака, поражающая кроветворные клетки костного мозга. Это происходит, когда эти клетки не созревают должным образом и растут слишком быстро.
Заболеваемость
- Около 500 детей в Великобритании ежегодно диагностируют ОЛЛ
- ОЛЛ является наиболее распространенным типом рака у детей
- ОЛЛ составляет четыре пятых всех случаев лейкемии у детей
- 1 из 20 дети рождаются с прелейкозной мутацией
- 1 из 2000 детей заболевает лейкемией
- Только у 1% детей с прелейкозной мутацией развивается болезнь
- Заболеваемость увеличивается на ~ 1% каждый год
Лечение
- ОЛЛ успешно лечится у ~ 90% детей с помощью химиотерапии
Симптомы, причины, лечение, перспективы и многое другое
Лейкемия — это тип рака, поражающего кровь.Двумя наиболее распространенными типами у детей являются острый лимфобластный лейкоз и острый миелогенный лейкоз.
У человека, больного лейкемией, клетки крови попадают в кровоток еще до того, как полностью сформировались, поэтому в организме остается меньше здоровых клеток крови.
Ниже мы описываем типы лейкемии у детей, симптомы и методы лечения. Затем мы выясняем, когда обращаться к врачу, какие вопросы задавать и где искать поддержку.
Детский лейкоз — самая распространенная форма рака у детей.Ежегодно в Соединенных Штатах от него страдают до 3800 детей в возрасте до 15 лет.
Лейкемия возникает, когда костный мозг выпускает новые клетки крови в кровоток до того, как они полностью созреют.
Эти незрелые клетки крови не функционируют должным образом, и в конечном итоге количество незрелых клеток превышает количество здоровых.
Лейкоз может поражать красные и белые кровяные тельца и тромбоциты.
Костный мозг производит стволовые клетки. Стволовая клетка крови может стать миелоидной стволовой клеткой или лимфоидной стволовой клеткой.
Лимфоидные стволовые клетки становятся лейкоцитами. Миелоидные стволовые клетки могут стать:
- эритроцитами
- лейкоцитами
- тромбоцитами
Лейкоз обычно бывает острым или хроническим, а хронические типы у детей редки. Они могут включать хронический миелоидный лейкоз или хронический лимфоцитарный лейкоз.
Большинство детских лейкозов являются острыми, что означает, что они быстро прогрессируют и требуют как можно скорее лечения.
Острый лимфобластный лейкоз
Острый лимфобластный лейкоз (ОЛЛ) — наиболее распространенный тип у детей, на который приходится 75% случаев лейкемии у детей.
Поражает клетки, называемые лимфоцитами, тип белых кровяных телец.
У человека с ОЛЛ костный мозг выделяет большое количество недоразвитых лейкоцитов, называемых бластными клетками. По мере их увеличения количество красных кровяных телец и тромбоцитов уменьшается.
Существует два подтипа ВСЕХ: В-клетки и Т-клетки.
В большинстве случаев ОЛЛ в детстве рак развивается в ранних формах В-клеток. Другой тип, Т-клеточный ОЛЛ, обычно поражает детей старшего возраста.
Исследования, проведенные в 2020 году, показывают, что большинство людей с диагнозом ОЛЛ моложе 18 лет и обычно в возрасте от 2 до 10 лет.
Американское онкологическое общество сообщает, что дети в возрасте до 5 лет имеют самый высокий риск развития ОЛЛ и что этот риск постепенно снижается, пока человеку не исполнится 25 лет.
Перспективы для ВСЕХ зависят от подтипа, возраста человека и факторов, специфичных для каждого человека.
Острый миелогенный лейкоз
На миелоидные лейкозы приходится около 20% случаев лейкозов у детей, и большинство миелоидных лейкозов являются острыми.
Острый миелогенный лейкоз (ОМЛ) поражает не лимфоциты, а белые кровяные тельца. Это также может повлиять на эритроциты и тромбоциты.
ОМЛ может начаться:
- миелобластов, которые превращаются в белые кровяные тельца, называемые гранулоцитами
- монобласты, которые превращаются в белые кровяные тельца, называемые моноцитами и макрофагами
- эритробласты, которые превращаются в эритроциты
- мегакариобласты, которые превращаются в клетки костного мозга, называемые мегакариоцитами
Ювенильный миеломоноцитарный лейкоз (JMML) составляет примерно 1-2% случаев лейкемии у детей.
Этот редкий тип не является ни острым, ни хроническим. JMML начинается в миелоидных клетках и обычно поражает детей младше 2 лет.
Симптомы могут включать:
- бледная кожа
- лихорадка
- кашель
- легкое кровотечение или синяк
- сыпь
- увеличенная селезенка
- увеличенная печень
- увеличенные лимфатические узлы
- затрудненное дыхание
Симптомы лейкемии могут быть неспецифическими — сходными с симптомами других распространенных детских болезней.
Врач спросит, как долго ребенок испытывает симптомы, которые могут включать:
- кашель
- высыпания
- потеря веса и аппетита
- отек десен, боль и кровотечение
- опухшие лимфатические узлы
- опухоль в лице и руках
- головные боли
- рвота
- крайняя усталость и слабость
- боли в костях и суставах
- затрудненное дыхание
- припадки
Дети могут испытывать определенные симптомы в зависимости от типа клеток крови, на которые влияет лейкоз .
Низкое количество эритроцитов может вызвать:
- холод
- бледность кожи
- головокружение или дурноту
- одышку
- слабость
Низкое количество здоровых лейкоцитов может вызвать инфекции или лихорадку без других признаков инфекции.
Низкое количество тромбоцитов может привести к:
- легкому кровотечению
- легкому синяку
- частым или сильным кровотечениям из носа
- кровоточивости десен
Различные факторы могут увеличить риск лейкемии у ребенка, и большинство из них невозможно предотвратить.
Генетические факторы риска
Следующие генетические состояния могут повышать риск лейкемии:
- Синдром Дауна
- Синдром Ли-Фраумени
- Атаксия-телеангиэктазия
- Синдром Вискотта-Олдрича
- Синдром Блума
- Синдром Швахмана-Даймонда
Кроме того, наличие брата или сестры с лейкемией может увеличить риск ее развития.
Факторы риска окружающей среды
Они могут включать воздействие:
Если у ребенка есть симптомы, которые могут указывать на лейкемию, врач может выполнить или запросить:
- медицинский осмотр
- анализы крови
- аспирацию костного мозга
- биопсия
- люмбальная пункция или спинномозговая пункция
- биопсия лимфатического узла
- визуализационные тесты, такие как компьютерная томография и магнитно-резонансная томография
Аспирация костного мозга включает использование шприца для взятия жидкого образца клеток костного мозга.Врач может дать ребенку лекарство, которое позволяет ему уснуть во время этого теста.
Вопросы, которые нужно задать
В процессе диагностики человек может спросить:
- Какие тесты потребуются?
- Кто будет проводить эти тесты?
- Где они будут выполняться?
- Что повлекут за собой эти испытания?
- Как и когда появятся результаты?
- Кто может объяснить результаты?
- Что будет дальше?
Врач может порекомендовать различные методы лечения детской лейкемии, и лучший вариант зависит от ряда факторов, специфичных для каждого человека.
Лечение обычно состоит из двух этапов. Первый направлен на уничтожение лейкозных клеток в костном мозге ребенка, а второй — на предотвращение повторного появления рака.
Ребенку могут понадобиться:
- Химиотерапия: Это включает использование смеси лекарств для уничтожения лейкозных клеток. Он может быть в виде инъекций, капель или таблеток.
- Целевые препараты: Они предназначены только для уничтожения лейкозных клеток без повреждения здоровых клеток.
- Иммунотерапия: Этот препарат помогает организму атаковать и разрушать лейкозные клетки.
- Трансплантация стволовых клеток: Это включает разрушение костного мозга и замену стволовых клеток посредством трансплантата.
- Излучение: Это включает использование лучей высокой энергии для уничтожения лейкозных клеток.
Вопросы, которые нужно задать
До или во время лечения человек может спросить врача:
- Какой тип или комбинацию лечения он рекомендует и почему?
- Какова цель каждого лечения?
- Какие еще типы понадобятся ребенку?
- Каковы побочные эффекты и как их уменьшить?
- Помогут ли витамины или специальные диеты?
- Как скоро следует начинать лечение?
- Что можно сделать, чтобы к нему подготовиться?
- Какие записи нужно вести во время лечения?
- Что делать дальше?
После лечения можно задать следующие вопросы:
- Когда ребенку станет лучше?
- Каков график посещений после ухода и последующих посещений?
- Какие анализы необходимы после лечения и как часто?
- Какие долгосрочные последствия для здоровья ожидаются?
- Каковы шансы, что лейкемия вернется?
- Какие симптомы могут возникнуть?
- Кому следует позвонить, если симптомы развиваются?
Детям, прошедшим курс лечения лейкемии, требуется последующий уход, поскольку лечение часто приводит к отдаленным последствиям.
Они могут развиться у любого, кто проходил лечение от рака, и они могут не возникать в течение месяцев или лет после окончания лечения.
Лечения, которые могут вызвать поздние эффекты, включают:
Эти осложнения могут повлиять на:
- функции органов и тканей
- развитие и рост
- психологические изменения, возможно, связанные с настроением, чувствами и поведением
- обучение, память, и навыки мышления
- риск развития второй формы рака
Поздние эффекты, которые могут возникнуть, также могут зависеть от типа лечения и формы лейкемии.
Поскольку многие симптомы лейкемии также могут указывать на другие проблемы, бывает трудно понять, когда обращаться к врачу.
В целом, лучше всего обратиться за медицинской помощью, если у ребенка проявляются симптомы или поведение, которое для него не является нормальным.
Если ребенку поставили диагноз лейкемии, последствия могут распространяться на родителей, других членов семьи, лиц, осуществляющих уход, и друзей.
Человек может получить поддержку и дополнительные ресурсы по адресу:
Следующие организации, базирующиеся в Соединенном Королевстве, также предоставляют поддержку и рекомендации:
Детский лейкоз может повлиять на психическое, а также на физическое здоровье.
Узнайте больше о ресурсах по психическому здоровью здесь.
По данным Американского онкологического общества, у большинства детей, больных лейкемией, нет известных факторов риска. Невозможно предотвратить развитие лейкемии.
Поскольку существует очень мало причин детской лейкемии, связанных с образом жизни или окружающей средой, очень маловероятно, что лицо, осуществляющее уход, может что-то сделать, чтобы предотвратить болезнь.
Внешний вид ребенка зависит от типа лейкемии. Важно помнить, что текущие оценки не принимают во внимание последние достижения в области технологий и медицины.
Например, самые последние оценки 5-летней выживаемости отражают опыт детей, которым поставили диагноз и провели лечение более 5 лет назад.
Американское онкологическое общество сообщает, что 5-летняя выживаемость детей с ОЛЛ составляет 90%. Такой же показатель для детей с ОМЛ составляет 65–70%.
Детский лейкоз обычно острый, а это значит, что он быстро развивается. В результате человеку следует обратиться к врачу, если он заметит какой-либо из симптомов.
Самым распространенным типом детской лейкемии является ALL, что составляет 3 из 4 случаев лейкемии у детей.
Лечение может включать комбинацию химиотерапии, таргетных препаратов, иммунотерапии, трансплантации стволовых клеток, хирургического вмешательства и облучения.
Прогноз зависит от типа лейкемии и возраста ребенка.
Этот диагноз может повлиять на психическое и физическое здоровье, и его последствия могут распространяться на лиц, осуществляющих уход, членов семьи и друзей. Для поддержки доступно множество различных ресурсов.
Симптомы, причины, лечение, перспективы и многое другое
Лейкемия — это тип рака, поражающий кровь. Двумя наиболее распространенными типами у детей являются острый лимфобластный лейкоз и острый миелогенный лейкоз.
У человека, больного лейкемией, клетки крови попадают в кровоток еще до того, как полностью сформировались, поэтому в организме остается меньше здоровых клеток крови.
Ниже мы описываем типы лейкемии у детей, симптомы и методы лечения. Затем мы выясняем, когда обращаться к врачу, какие вопросы задавать и где искать поддержку.
Детский лейкоз — самая распространенная форма рака у детей. Ежегодно в Соединенных Штатах от него страдают до 3800 детей в возрасте до 15 лет.
Лейкемия возникает, когда костный мозг выпускает новые клетки крови в кровоток до того, как они полностью созреют.
Эти незрелые клетки крови не функционируют должным образом, и в конечном итоге количество незрелых клеток превышает количество здоровых.
Лейкоз может поражать красные и белые кровяные тельца и тромбоциты.
Костный мозг производит стволовые клетки. Стволовая клетка крови может стать миелоидной стволовой клеткой или лимфоидной стволовой клеткой.
Лимфоидные стволовые клетки становятся лейкоцитами. Миелоидные стволовые клетки могут стать:
- эритроцитами
- лейкоцитами
- тромбоцитами
Лейкоз обычно бывает острым или хроническим, а хронические типы у детей редки. Они могут включать хронический миелоидный лейкоз или хронический лимфоцитарный лейкоз.
Большинство детских лейкозов являются острыми, что означает, что они быстро прогрессируют и требуют как можно скорее лечения.
Острый лимфобластный лейкоз
Острый лимфобластный лейкоз (ОЛЛ) — наиболее распространенный тип у детей, на который приходится 75% случаев лейкемии у детей.
Поражает клетки, называемые лимфоцитами, тип белых кровяных телец.
У человека с ОЛЛ костный мозг выделяет большое количество недоразвитых лейкоцитов, называемых бластными клетками. По мере их увеличения количество красных кровяных телец и тромбоцитов уменьшается.
Существует два подтипа ВСЕХ: В-клетки и Т-клетки.
В большинстве случаев ОЛЛ в детстве рак развивается в ранних формах В-клеток. Другой тип, Т-клеточный ОЛЛ, обычно поражает детей старшего возраста.
Исследования, проведенные в 2020 году, показывают, что большинство людей с диагнозом ОЛЛ моложе 18 лет и обычно в возрасте от 2 до 10 лет.
Американское онкологическое общество сообщает, что дети в возрасте до 5 лет имеют самый высокий риск развития ОЛЛ и что этот риск постепенно снижается, пока человеку не исполнится 25 лет.
Перспективы для ВСЕХ зависят от подтипа, возраста человека и факторов, специфичных для каждого человека.
Острый миелогенный лейкоз
На миелоидные лейкозы приходится около 20% случаев лейкозов у детей, и большинство миелоидных лейкозов являются острыми.
Острый миелогенный лейкоз (ОМЛ) поражает не лимфоциты, а белые кровяные тельца. Это также может повлиять на эритроциты и тромбоциты.
ОМЛ может начаться:
- миелобластов, которые превращаются в белые кровяные тельца, называемые гранулоцитами
- монобласты, которые превращаются в белые кровяные тельца, называемые моноцитами и макрофагами
- эритробласты, которые превращаются в эритроциты
- мегакариобласты, которые превращаются в клетки костного мозга, называемые мегакариоцитами
Ювенильный миеломоноцитарный лейкоз (JMML) составляет примерно 1-2% случаев лейкемии у детей.
Этот редкий тип не является ни острым, ни хроническим. JMML начинается в миелоидных клетках и обычно поражает детей младше 2 лет.
Симптомы могут включать:
- бледная кожа
- лихорадка
- кашель
- легкое кровотечение или синяк
- сыпь
- увеличенная селезенка
- увеличенная печень
- увеличенные лимфатические узлы
- затрудненное дыхание
Симптомы лейкемии могут быть неспецифическими — сходными с симптомами других распространенных детских болезней.
Врач спросит, как долго ребенок испытывает симптомы, которые могут включать:
- кашель
- высыпания
- потеря веса и аппетита
- отек десен, боль и кровотечение
- опухшие лимфатические узлы
- опухоль в лице и руках
- головные боли
- рвота
- крайняя усталость и слабость
- боли в костях и суставах
- затрудненное дыхание
- припадки
Дети могут испытывать определенные симптомы в зависимости от типа клеток крови, на которые влияет лейкоз .
Низкое количество эритроцитов может вызвать:
- холод
- бледность кожи
- головокружение или дурноту
- одышку
- слабость
Низкое количество здоровых лейкоцитов может вызвать инфекции или лихорадку без других признаков инфекции.
Низкое количество тромбоцитов может привести к:
- легкому кровотечению
- легкому синяку
- частым или сильным кровотечениям из носа
- кровоточивости десен
Различные факторы могут увеличить риск лейкемии у ребенка, и большинство из них невозможно предотвратить.
Генетические факторы риска
Следующие генетические состояния могут повышать риск лейкемии:
- Синдром Дауна
- Синдром Ли-Фраумени
- Атаксия-телеангиэктазия
- Синдром Вискотта-Олдрича
- Синдром Блума
- Синдром Швахмана-Даймонда
Кроме того, наличие брата или сестры с лейкемией может увеличить риск ее развития.
Факторы риска окружающей среды
Они могут включать воздействие:
Если у ребенка есть симптомы, которые могут указывать на лейкемию, врач может выполнить или запросить:
- медицинский осмотр
- анализы крови
- аспирацию костного мозга
- биопсия
- люмбальная пункция или спинномозговая пункция
- биопсия лимфатического узла
- визуализационные тесты, такие как компьютерная томография и магнитно-резонансная томография
Аспирация костного мозга включает использование шприца для взятия жидкого образца клеток костного мозга.Врач может дать ребенку лекарство, которое позволяет ему уснуть во время этого теста.
Вопросы, которые нужно задать
В процессе диагностики человек может спросить:
- Какие тесты потребуются?
- Кто будет проводить эти тесты?
- Где они будут выполняться?
- Что повлекут за собой эти испытания?
- Как и когда появятся результаты?
- Кто может объяснить результаты?
- Что будет дальше?
Врач может порекомендовать различные методы лечения детской лейкемии, и лучший вариант зависит от ряда факторов, специфичных для каждого человека.
Лечение обычно состоит из двух этапов. Первый направлен на уничтожение лейкозных клеток в костном мозге ребенка, а второй — на предотвращение повторного появления рака.
Ребенку могут понадобиться:
- Химиотерапия: Это включает использование смеси лекарств для уничтожения лейкозных клеток. Он может быть в виде инъекций, капель или таблеток.
- Целевые препараты: Они предназначены только для уничтожения лейкозных клеток без повреждения здоровых клеток.
- Иммунотерапия: Этот препарат помогает организму атаковать и разрушать лейкозные клетки.
- Трансплантация стволовых клеток: Это включает разрушение костного мозга и замену стволовых клеток посредством трансплантата.
- Излучение: Это включает использование лучей высокой энергии для уничтожения лейкозных клеток.
Вопросы, которые нужно задать
До или во время лечения человек может спросить врача:
- Какой тип или комбинацию лечения он рекомендует и почему?
- Какова цель каждого лечения?
- Какие еще типы понадобятся ребенку?
- Каковы побочные эффекты и как их уменьшить?
- Помогут ли витамины или специальные диеты?
- Как скоро следует начинать лечение?
- Что можно сделать, чтобы к нему подготовиться?
- Какие записи нужно вести во время лечения?
- Что делать дальше?
После лечения можно задать следующие вопросы:
- Когда ребенку станет лучше?
- Каков график посещений после ухода и последующих посещений?
- Какие анализы необходимы после лечения и как часто?
- Какие долгосрочные последствия для здоровья ожидаются?
- Каковы шансы, что лейкемия вернется?
- Какие симптомы могут возникнуть?
- Кому следует позвонить, если симптомы развиваются?
Детям, прошедшим курс лечения лейкемии, требуется последующий уход, поскольку лечение часто приводит к отдаленным последствиям.
Они могут развиться у любого, кто проходил лечение от рака, и они могут не возникать в течение месяцев или лет после окончания лечения.
Лечения, которые могут вызвать поздние эффекты, включают:
Эти осложнения могут повлиять на:
- функции органов и тканей
- развитие и рост
- психологические изменения, возможно, связанные с настроением, чувствами и поведением
- обучение, память, и навыки мышления
- риск развития второй формы рака
Поздние эффекты, которые могут возникнуть, также могут зависеть от типа лечения и формы лейкемии.
Поскольку многие симптомы лейкемии также могут указывать на другие проблемы, бывает трудно понять, когда обращаться к врачу.
В целом, лучше всего обратиться за медицинской помощью, если у ребенка проявляются симптомы или поведение, которое для него не является нормальным.
Если ребенку поставили диагноз лейкемии, последствия могут распространяться на родителей, других членов семьи, лиц, осуществляющих уход, и друзей.
Человек может получить поддержку и дополнительные ресурсы по адресу:
Следующие организации, базирующиеся в Соединенном Королевстве, также предоставляют поддержку и рекомендации:
Детский лейкоз может повлиять на психическое, а также на физическое здоровье.
Узнайте больше о ресурсах по психическому здоровью здесь.
По данным Американского онкологического общества, у большинства детей, больных лейкемией, нет известных факторов риска. Невозможно предотвратить развитие лейкемии.
Поскольку существует очень мало причин детской лейкемии, связанных с образом жизни или окружающей средой, очень маловероятно, что лицо, осуществляющее уход, может что-то сделать, чтобы предотвратить болезнь.
Внешний вид ребенка зависит от типа лейкемии. Важно помнить, что текущие оценки не принимают во внимание последние достижения в области технологий и медицины.
Например, самые последние оценки 5-летней выживаемости отражают опыт детей, которым поставили диагноз и провели лечение более 5 лет назад.
Американское онкологическое общество сообщает, что 5-летняя выживаемость детей с ОЛЛ составляет 90%. Такой же показатель для детей с ОМЛ составляет 65–70%.
Детский лейкоз обычно острый, а это значит, что он быстро развивается. В результате человеку следует обратиться к врачу, если он заметит какой-либо из симптомов.
Самым распространенным типом детской лейкемии является ALL, что составляет 3 из 4 случаев лейкемии у детей.
Лечение может включать комбинацию химиотерапии, таргетных препаратов, иммунотерапии, трансплантации стволовых клеток, хирургического вмешательства и облучения.
Прогноз зависит от типа лейкемии и возраста ребенка.
Этот диагноз может повлиять на психическое и физическое здоровье, и его последствия могут распространяться на лиц, осуществляющих уход, членов семьи и друзей. Для поддержки доступно множество различных ресурсов.
Симптомы, причины, лечение, перспективы и многое другое
Лейкемия — это тип рака, поражающий кровь. Двумя наиболее распространенными типами у детей являются острый лимфобластный лейкоз и острый миелогенный лейкоз.
У человека, больного лейкемией, клетки крови попадают в кровоток еще до того, как полностью сформировались, поэтому в организме остается меньше здоровых клеток крови.
Ниже мы описываем типы лейкемии у детей, симптомы и методы лечения. Затем мы выясняем, когда обращаться к врачу, какие вопросы задавать и где искать поддержку.
Детский лейкоз — самая распространенная форма рака у детей. Ежегодно в Соединенных Штатах от него страдают до 3800 детей в возрасте до 15 лет.
Лейкемия возникает, когда костный мозг выпускает новые клетки крови в кровоток до того, как они полностью созреют.
Эти незрелые клетки крови не функционируют должным образом, и в конечном итоге количество незрелых клеток превышает количество здоровых.
Лейкоз может поражать красные и белые кровяные тельца и тромбоциты.
Костный мозг производит стволовые клетки. Стволовая клетка крови может стать миелоидной стволовой клеткой или лимфоидной стволовой клеткой.
Лимфоидные стволовые клетки становятся лейкоцитами. Миелоидные стволовые клетки могут стать:
- эритроцитами
- лейкоцитами
- тромбоцитами
Лейкоз обычно бывает острым или хроническим, а хронические типы у детей редки. Они могут включать хронический миелоидный лейкоз или хронический лимфоцитарный лейкоз.
Большинство детских лейкозов являются острыми, что означает, что они быстро прогрессируют и требуют как можно скорее лечения.
Острый лимфобластный лейкоз
Острый лимфобластный лейкоз (ОЛЛ) — наиболее распространенный тип у детей, на который приходится 75% случаев лейкемии у детей.
Поражает клетки, называемые лимфоцитами, тип белых кровяных телец.
У человека с ОЛЛ костный мозг выделяет большое количество недоразвитых лейкоцитов, называемых бластными клетками. По мере их увеличения количество красных кровяных телец и тромбоцитов уменьшается.
Существует два подтипа ВСЕХ: В-клетки и Т-клетки.
В большинстве случаев ОЛЛ в детстве рак развивается в ранних формах В-клеток. Другой тип, Т-клеточный ОЛЛ, обычно поражает детей старшего возраста.
Исследования, проведенные в 2020 году, показывают, что большинство людей с диагнозом ОЛЛ моложе 18 лет и обычно в возрасте от 2 до 10 лет.
Американское онкологическое общество сообщает, что дети в возрасте до 5 лет имеют самый высокий риск развития ОЛЛ и что этот риск постепенно снижается, пока человеку не исполнится 25 лет.
Перспективы для ВСЕХ зависят от подтипа, возраста человека и факторов, специфичных для каждого человека.
Острый миелогенный лейкоз
На миелоидные лейкозы приходится около 20% случаев лейкозов у детей, и большинство миелоидных лейкозов являются острыми.
Острый миелогенный лейкоз (ОМЛ) поражает не лимфоциты, а белые кровяные тельца. Это также может повлиять на эритроциты и тромбоциты.
ОМЛ может начаться:
- миелобластов, которые превращаются в белые кровяные тельца, называемые гранулоцитами
- монобласты, которые превращаются в белые кровяные тельца, называемые моноцитами и макрофагами
- эритробласты, которые превращаются в эритроциты
- мегакариобласты, которые превращаются в клетки костного мозга, называемые мегакариоцитами
Ювенильный миеломоноцитарный лейкоз (JMML) составляет примерно 1-2% случаев лейкемии у детей.
Этот редкий тип не является ни острым, ни хроническим. JMML начинается в миелоидных клетках и обычно поражает детей младше 2 лет.
Симптомы могут включать:
- бледная кожа
- лихорадка
- кашель
- легкое кровотечение или синяк
- сыпь
- увеличенная селезенка
- увеличенная печень
- увеличенные лимфатические узлы
- затрудненное дыхание
Симптомы лейкемии могут быть неспецифическими — сходными с симптомами других распространенных детских болезней.
Врач спросит, как долго ребенок испытывает симптомы, которые могут включать:
- кашель
- высыпания
- потеря веса и аппетита
- отек десен, боль и кровотечение
- опухшие лимфатические узлы
- опухоль в лице и руках
- головные боли
- рвота
- крайняя усталость и слабость
- боли в костях и суставах
- затрудненное дыхание
- припадки
Дети могут испытывать определенные симптомы в зависимости от типа клеток крови, на которые влияет лейкоз .
Низкое количество эритроцитов может вызвать:
- холод
- бледность кожи
- головокружение или дурноту
- одышку
- слабость
Низкое количество здоровых лейкоцитов может вызвать инфекции или лихорадку без других признаков инфекции.
Низкое количество тромбоцитов может привести к:
- легкому кровотечению
- легкому синяку
- частым или сильным кровотечениям из носа
- кровоточивости десен
Различные факторы могут увеличить риск лейкемии у ребенка, и большинство из них невозможно предотвратить.
Генетические факторы риска
Следующие генетические состояния могут повышать риск лейкемии:
- Синдром Дауна
- Синдром Ли-Фраумени
- Атаксия-телеангиэктазия
- Синдром Вискотта-Олдрича
- Синдром Блума
- Синдром Швахмана-Даймонда
Кроме того, наличие брата или сестры с лейкемией может увеличить риск ее развития.
Факторы риска окружающей среды
Они могут включать воздействие:
Если у ребенка есть симптомы, которые могут указывать на лейкемию, врач может выполнить или запросить:
- медицинский осмотр
- анализы крови
- аспирацию костного мозга
- биопсия
- люмбальная пункция или спинномозговая пункция
- биопсия лимфатического узла
- визуализационные тесты, такие как компьютерная томография и магнитно-резонансная томография
Аспирация костного мозга включает использование шприца для взятия жидкого образца клеток костного мозга.Врач может дать ребенку лекарство, которое позволяет ему уснуть во время этого теста.
Вопросы, которые нужно задать
В процессе диагностики человек может спросить:
- Какие тесты потребуются?
- Кто будет проводить эти тесты?
- Где они будут выполняться?
- Что повлекут за собой эти испытания?
- Как и когда появятся результаты?
- Кто может объяснить результаты?
- Что будет дальше?
Врач может порекомендовать различные методы лечения детской лейкемии, и лучший вариант зависит от ряда факторов, специфичных для каждого человека.
Лечение обычно состоит из двух этапов. Первый направлен на уничтожение лейкозных клеток в костном мозге ребенка, а второй — на предотвращение повторного появления рака.
Ребенку могут понадобиться:
- Химиотерапия: Это включает использование смеси лекарств для уничтожения лейкозных клеток. Он может быть в виде инъекций, капель или таблеток.
- Целевые препараты: Они предназначены только для уничтожения лейкозных клеток без повреждения здоровых клеток.
- Иммунотерапия: Этот препарат помогает организму атаковать и разрушать лейкозные клетки.
- Трансплантация стволовых клеток: Это включает разрушение костного мозга и замену стволовых клеток посредством трансплантата.
- Излучение: Это включает использование лучей высокой энергии для уничтожения лейкозных клеток.
Вопросы, которые нужно задать
До или во время лечения человек может спросить врача:
- Какой тип или комбинацию лечения он рекомендует и почему?
- Какова цель каждого лечения?
- Какие еще типы понадобятся ребенку?
- Каковы побочные эффекты и как их уменьшить?
- Помогут ли витамины или специальные диеты?
- Как скоро следует начинать лечение?
- Что можно сделать, чтобы к нему подготовиться?
- Какие записи нужно вести во время лечения?
- Что делать дальше?
После лечения можно задать следующие вопросы:
- Когда ребенку станет лучше?
- Каков график посещений после ухода и последующих посещений?
- Какие анализы необходимы после лечения и как часто?
- Какие долгосрочные последствия для здоровья ожидаются?
- Каковы шансы, что лейкемия вернется?
- Какие симптомы могут возникнуть?
- Кому следует позвонить, если симптомы развиваются?
Детям, прошедшим курс лечения лейкемии, требуется последующий уход, поскольку лечение часто приводит к отдаленным последствиям.
Они могут развиться у любого, кто проходил лечение от рака, и они могут не возникать в течение месяцев или лет после окончания лечения.
Лечения, которые могут вызвать поздние эффекты, включают:
Эти осложнения могут повлиять на:
- функции органов и тканей
- развитие и рост
- психологические изменения, возможно, связанные с настроением, чувствами и поведением
- обучение, память, и навыки мышления
- риск развития второй формы рака
Поздние эффекты, которые могут возникнуть, также могут зависеть от типа лечения и формы лейкемии.
Поскольку многие симптомы лейкемии также могут указывать на другие проблемы, бывает трудно понять, когда обращаться к врачу.
В целом, лучше всего обратиться за медицинской помощью, если у ребенка проявляются симптомы или поведение, которое для него не является нормальным.
Если ребенку поставили диагноз лейкемии, последствия могут распространяться на родителей, других членов семьи, лиц, осуществляющих уход, и друзей.
Человек может получить поддержку и дополнительные ресурсы по адресу:
Следующие организации, базирующиеся в Соединенном Королевстве, также предоставляют поддержку и рекомендации:
Детский лейкоз может повлиять на психическое, а также на физическое здоровье.
Узнайте больше о ресурсах по психическому здоровью здесь.
По данным Американского онкологического общества, у большинства детей, больных лейкемией, нет известных факторов риска. Невозможно предотвратить развитие лейкемии.
Поскольку существует очень мало причин детской лейкемии, связанных с образом жизни или окружающей средой, очень маловероятно, что лицо, осуществляющее уход, может что-то сделать, чтобы предотвратить болезнь.
Внешний вид ребенка зависит от типа лейкемии. Важно помнить, что текущие оценки не принимают во внимание последние достижения в области технологий и медицины.
Например, самые последние оценки 5-летней выживаемости отражают опыт детей, которым поставили диагноз и провели лечение более 5 лет назад.
Американское онкологическое общество сообщает, что 5-летняя выживаемость детей с ОЛЛ составляет 90%. Такой же показатель для детей с ОМЛ составляет 65–70%.
Детский лейкоз обычно острый, а это значит, что он быстро развивается. В результате человеку следует обратиться к врачу, если он заметит какой-либо из симптомов.
Самым распространенным типом детской лейкемии является ALL, что составляет 3 из 4 случаев лейкемии у детей.
Лечение может включать комбинацию химиотерапии, таргетных препаратов, иммунотерапии, трансплантации стволовых клеток, хирургического вмешательства и облучения.
Прогноз зависит от типа лейкемии и возраста ребенка.
Этот диагноз может повлиять на психическое и физическое здоровье, и его последствия могут распространяться на лиц, осуществляющих уход, членов семьи и друзей. Для поддержки доступно множество различных ресурсов.
Симптомы, причины, лечение, перспективы и многое другое
Лейкемия — это тип рака, поражающий кровь. Двумя наиболее распространенными типами у детей являются острый лимфобластный лейкоз и острый миелогенный лейкоз.
У человека, больного лейкемией, клетки крови попадают в кровоток еще до того, как полностью сформировались, поэтому в организме остается меньше здоровых клеток крови.
Ниже мы описываем типы лейкемии у детей, симптомы и методы лечения. Затем мы выясняем, когда обращаться к врачу, какие вопросы задавать и где искать поддержку.
Детский лейкоз — самая распространенная форма рака у детей. Ежегодно в Соединенных Штатах от него страдают до 3800 детей в возрасте до 15 лет.
Лейкемия возникает, когда костный мозг выпускает новые клетки крови в кровоток до того, как они полностью созреют.
Эти незрелые клетки крови не функционируют должным образом, и в конечном итоге количество незрелых клеток превышает количество здоровых.
Лейкоз может поражать красные и белые кровяные тельца и тромбоциты.
Костный мозг производит стволовые клетки. Стволовая клетка крови может стать миелоидной стволовой клеткой или лимфоидной стволовой клеткой.
Лимфоидные стволовые клетки становятся лейкоцитами. Миелоидные стволовые клетки могут стать:
- эритроцитами
- лейкоцитами
- тромбоцитами
Лейкоз обычно бывает острым или хроническим, а хронические типы у детей редки. Они могут включать хронический миелоидный лейкоз или хронический лимфоцитарный лейкоз.
Большинство детских лейкозов являются острыми, что означает, что они быстро прогрессируют и требуют как можно скорее лечения.
Острый лимфобластный лейкоз
Острый лимфобластный лейкоз (ОЛЛ) — наиболее распространенный тип у детей, на который приходится 75% случаев лейкемии у детей.
Поражает клетки, называемые лимфоцитами, тип белых кровяных телец.
У человека с ОЛЛ костный мозг выделяет большое количество недоразвитых лейкоцитов, называемых бластными клетками. По мере их увеличения количество красных кровяных телец и тромбоцитов уменьшается.
Существует два подтипа ВСЕХ: В-клетки и Т-клетки.
В большинстве случаев ОЛЛ в детстве рак развивается в ранних формах В-клеток. Другой тип, Т-клеточный ОЛЛ, обычно поражает детей старшего возраста.
Исследования, проведенные в 2020 году, показывают, что большинство людей с диагнозом ОЛЛ моложе 18 лет и обычно в возрасте от 2 до 10 лет.
Американское онкологическое общество сообщает, что дети в возрасте до 5 лет имеют самый высокий риск развития ОЛЛ и что этот риск постепенно снижается, пока человеку не исполнится 25 лет.
Перспективы для ВСЕХ зависят от подтипа, возраста человека и факторов, специфичных для каждого человека.
Острый миелогенный лейкоз
На миелоидные лейкозы приходится около 20% случаев лейкозов у детей, и большинство миелоидных лейкозов являются острыми.
Острый миелогенный лейкоз (ОМЛ) поражает не лимфоциты, а белые кровяные тельца. Это также может повлиять на эритроциты и тромбоциты.
ОМЛ может начаться:
- миелобластов, которые превращаются в белые кровяные тельца, называемые гранулоцитами
- монобласты, которые превращаются в белые кровяные тельца, называемые моноцитами и макрофагами
- эритробласты, которые превращаются в эритроциты
- мегакариобласты, которые превращаются в клетки костного мозга, называемые мегакариоцитами
Ювенильный миеломоноцитарный лейкоз (JMML) составляет примерно 1-2% случаев лейкемии у детей.
Этот редкий тип не является ни острым, ни хроническим. JMML начинается в миелоидных клетках и обычно поражает детей младше 2 лет.
Симптомы могут включать:
- бледная кожа
- лихорадка
- кашель
- легкое кровотечение или синяк
- сыпь
- увеличенная селезенка
- увеличенная печень
- увеличенные лимфатические узлы
- затрудненное дыхание
Симптомы лейкемии могут быть неспецифическими — сходными с симптомами других распространенных детских болезней.
Врач спросит, как долго ребенок испытывает симптомы, которые могут включать:
- кашель
- высыпания
- потеря веса и аппетита
- отек десен, боль и кровотечение
- опухшие лимфатические узлы
- опухоль в лице и руках
- головные боли
- рвота
- крайняя усталость и слабость
- боли в костях и суставах
- затрудненное дыхание
- припадки
Дети могут испытывать определенные симптомы в зависимости от типа клеток крови, на которые влияет лейкоз .
Низкое количество эритроцитов может вызвать:
- холод
- бледность кожи
- головокружение или дурноту
- одышку
- слабость
Низкое количество здоровых лейкоцитов может вызвать инфекции или лихорадку без других признаков инфекции.
Низкое количество тромбоцитов может привести к:
- легкому кровотечению
- легкому синяку
- частым или сильным кровотечениям из носа
- кровоточивости десен
Различные факторы могут увеличить риск лейкемии у ребенка, и большинство из них невозможно предотвратить.
Генетические факторы риска
Следующие генетические состояния могут повышать риск лейкемии:
- Синдром Дауна
- Синдром Ли-Фраумени
- Атаксия-телеангиэктазия
- Синдром Вискотта-Олдрича
- Синдром Блума
- Синдром Швахмана-Даймонда
Кроме того, наличие брата или сестры с лейкемией может увеличить риск ее развития.
Факторы риска окружающей среды
Они могут включать воздействие:
Если у ребенка есть симптомы, которые могут указывать на лейкемию, врач может выполнить или запросить:
- медицинский осмотр
- анализы крови
- аспирацию костного мозга
- биопсия
- люмбальная пункция или спинномозговая пункция
- биопсия лимфатического узла
- визуализационные тесты, такие как компьютерная томография и магнитно-резонансная томография
Аспирация костного мозга включает использование шприца для взятия жидкого образца клеток костного мозга.Врач может дать ребенку лекарство, которое позволяет ему уснуть во время этого теста.
Вопросы, которые нужно задать
В процессе диагностики человек может спросить:
- Какие тесты потребуются?
- Кто будет проводить эти тесты?
- Где они будут выполняться?
- Что повлекут за собой эти испытания?
- Как и когда появятся результаты?
- Кто может объяснить результаты?
- Что будет дальше?
Врач может порекомендовать различные методы лечения детской лейкемии, и лучший вариант зависит от ряда факторов, специфичных для каждого человека.
Лечение обычно состоит из двух этапов. Первый направлен на уничтожение лейкозных клеток в костном мозге ребенка, а второй — на предотвращение повторного появления рака.
Ребенку могут понадобиться:
- Химиотерапия: Это включает использование смеси лекарств для уничтожения лейкозных клеток. Он может быть в виде инъекций, капель или таблеток.
- Целевые препараты: Они предназначены только для уничтожения лейкозных клеток без повреждения здоровых клеток.
- Иммунотерапия: Этот препарат помогает организму атаковать и разрушать лейкозные клетки.
- Трансплантация стволовых клеток: Это включает разрушение костного мозга и замену стволовых клеток посредством трансплантата.
- Излучение: Это включает использование лучей высокой энергии для уничтожения лейкозных клеток.
Вопросы, которые нужно задать
До или во время лечения человек может спросить врача:
- Какой тип или комбинацию лечения он рекомендует и почему?
- Какова цель каждого лечения?
- Какие еще типы понадобятся ребенку?
- Каковы побочные эффекты и как их уменьшить?
- Помогут ли витамины или специальные диеты?
- Как скоро следует начинать лечение?
- Что можно сделать, чтобы к нему подготовиться?
- Какие записи нужно вести во время лечения?
- Что делать дальше?
После лечения можно задать следующие вопросы:
- Когда ребенку станет лучше?
- Каков график посещений после ухода и последующих посещений?
- Какие анализы необходимы после лечения и как часто?
- Какие долгосрочные последствия для здоровья ожидаются?
- Каковы шансы, что лейкемия вернется?
- Какие симптомы могут возникнуть?
- Кому следует позвонить, если симптомы развиваются?
Детям, прошедшим курс лечения лейкемии, требуется последующий уход, поскольку лечение часто приводит к отдаленным последствиям.
Они могут развиться у любого, кто проходил лечение от рака, и они могут не возникать в течение месяцев или лет после окончания лечения.
Лечения, которые могут вызвать поздние эффекты, включают:
Эти осложнения могут повлиять на:
- функции органов и тканей
- развитие и рост
- психологические изменения, возможно, связанные с настроением, чувствами и поведением
- обучение, память, и навыки мышления
- риск развития второй формы рака
Поздние эффекты, которые могут возникнуть, также могут зависеть от типа лечения и формы лейкемии.
Поскольку многие симптомы лейкемии также могут указывать на другие проблемы, бывает трудно понять, когда обращаться к врачу.
В целом, лучше всего обратиться за медицинской помощью, если у ребенка проявляются симптомы или поведение, которое для него не является нормальным.
Если ребенку поставили диагноз лейкемии, последствия могут распространяться на родителей, других членов семьи, лиц, осуществляющих уход, и друзей.
Человек может получить поддержку и дополнительные ресурсы по адресу:
Следующие организации, базирующиеся в Соединенном Королевстве, также предоставляют поддержку и рекомендации:
Детский лейкоз может повлиять на психическое, а также на физическое здоровье.
Узнайте больше о ресурсах по психическому здоровью здесь.
По данным Американского онкологического общества, у большинства детей, больных лейкемией, нет известных факторов риска. Невозможно предотвратить развитие лейкемии.
Поскольку существует очень мало причин детской лейкемии, связанных с образом жизни или окружающей средой, очень маловероятно, что лицо, осуществляющее уход, может что-то сделать, чтобы предотвратить болезнь.
Внешний вид ребенка зависит от типа лейкемии. Важно помнить, что текущие оценки не принимают во внимание последние достижения в области технологий и медицины.
Например, самые последние оценки 5-летней выживаемости отражают опыт детей, которым поставили диагноз и провели лечение более 5 лет назад.