Ранний токсикоз беременных — причины и лечение
Большинство женщин, едва узнав о наступившей беременности, ждут плохого самочувствия, приступов тошноты и даже рвоты. И действительно, ранний токсикоз зачастую становится постоянным спутником многих будущих мам на ранних сроках беременности. Можно ли как-то облегчить эти неприятные симптомы?
Токсикоз (а врачи называют это состояние гестозом) – это синдром, который определяют как нарушение адаптации женщины к беременности. По времени возникновения выделяют ранний гестоз, о котором и пойдет речь в данной статье, и поздний гестоз, который появляется в последние 2-3 месяца беременности и проявляется отеками, повышением артериального давления и появлением белка в моче.
Когда начинается ранний токсикоз при беременности
Ранний токсикоз обычно возникает в первой половине беременности. Как правило, после окончания формирования плаценты, то есть в 12-13 недель беременности явления токсикоза прекращаются. Во время нормальной беременности в организме женщины происходят адаптационные изменения функции почти всех органов и систем, которые регулируются нервной системой с участием желез внутренней секреции. Токсикоз же возникает вследствие невозможности адаптационных механизмов организма будущей мамы адекватно обеспечить потребности развивающегося плода.
Во время нормальной беременности в организме женщины происходят адаптационные изменения функции почти всех органов и систем, которые регулируются нервной системой с участием желез внутренней секреции. Токсикоз же возникает вследствие невозможности адаптационных механизмов организма будущей мамы адекватно обеспечить потребности развивающегося плода.
Проявление раннего токсикоза
Самым частым проявлением токсикоза является рвота. Очень редко встречаются другие формы раннего токсикоза:
- дерматозы беременных – это группа заболеваний кожи, которые возникают во время беременности и исчезают после нее. При возникновении на ранних сроках беременности дерматоз обусловлен иммунными нарушениями в организме беременной женщины, а также чаще всего встречается у пациенток с заболеваниями пищеварительной и эндокринной систем. Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони.

- тетания (хорея) беременных. Это состояние возникает при условии снижения функции паращитовидных желез, вследствие чего нарушается обмен кальция в организме. Клинически заболевание проявляется судорогами мышц, чаще судороги бывают в пальцах рук, иногда в мышцах лица.
- слюнотечение – повышенное выделение слюны, в связи с чем происходит большая потеря жидкости (до 1 литра в сутки). Слюнотечение может быть самостоятельным проявление токсикоза или сопровождать рвоту беременных. В развитии слюнотечения имеют значение не только изменения в центральной нервной системе, но и местные нарушения в слюнных железах и их протоках под влиянием гормональной перестройки.
- бронхиальная астма беременных – крайне редкая форма гестоза.
- остеомаляция беременных – размягчение костей вследствие нарушения обмена кальция и фосфора, при этом чаще поражаются кости таза и позвоночника
- невропатия и психопатия беременных.

Причины токсикоза на ранних сроках
Существует множество теорий, пытающихся объяснить причины и механизмы развития раннего токсикоза: наиболее признанными считаются так называемая нервно-рефлекторная и иммунологическая.
Согласно нервно-рефлекторной концепции, рвота возникает вследствие нарушения взаимоотношений между корой головного мозга и подкорковыми структурами. Во время беременности интенсивнее, чем обычно, начинают работать подкорковые центры мозга, которые ответственны за большинство защитных рефлексов, в том числе дыхание и сердечную деятельность. В тех же областях подкорковых структур располагаются рвотный и слюноотделительный центры, ядра обонятельной системы мозга. Процессы возбуждения захватывают и их. Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов, изменение обоняния.
Определенную роль в развитии гестоза играют иммунологические нарушения. Сроки появления рвоты обычно совпадают с формированием кровообращения в плаценте, усиленным размножением белых кровяных клеток – лимфоцитов, которые участвуют в иммунных реакциях. Плод является чужеродным для материнского организма, и ее иммунная система таким образом на него реагирует. После полного созревания плаценты, которая накапливает в себе все эти иммунные клетки, токсикоз обычно проходит.
Сроки появления рвоты обычно совпадают с формированием кровообращения в плаценте, усиленным размножением белых кровяных клеток – лимфоцитов, которые участвуют в иммунных реакциях. Плод является чужеродным для материнского организма, и ее иммунная система таким образом на него реагирует. После полного созревания плаценты, которая накапливает в себе все эти иммунные клетки, токсикоз обычно проходит.
Определенную роль в развитии рвоты беременных играет хорионический гонадотропин человека (ХГЧ). Этот гормон вырабатывается плацентой во время беременности. Его высокая концентрация может провоцировать рвоту.
Степени тяжести токсикоза при беременности
Основным симптомом раннего токсикоза беременных является рвота. В зависимости от частоты ее возникновения, а также степени нарушения обменных процессов в организме будущей мамы, врачи выделяют три степени тяжести рвоты беременных.
Как справиться с токсикозом и облегчить симптомы
Лечение легкой формы токсикоза обычно проводится дома. Но, тем не менее, беременная женщина должна находиться под контролем медиков, сдавать все рекомендованные доктором анализы, соблюдать назначения. Это позволит врачу контролировать состояние организма будущей мамы и вовремя предупредить возможные осложнения. Женщине необходимо организовать нормальный режим сна и отдыха, показаны прогулки на свежем воздухе, спокойная обстановка в семье.
Но, тем не менее, беременная женщина должна находиться под контролем медиков, сдавать все рекомендованные доктором анализы, соблюдать назначения. Это позволит врачу контролировать состояние организма будущей мамы и вовремя предупредить возможные осложнения. Женщине необходимо организовать нормальный режим сна и отдыха, показаны прогулки на свежем воздухе, спокойная обстановка в семье.
Правильное питание
Питаться нужно маленькими порциями, дробно, через каждые 2-3 часа. Еда должна быть легкоусваиваемой, по возможности высококалорийной и витаминизированной. В связи со снижением аппетита рекомендуют разнообразную и приятную для будущей мамы пищу, то есть продукты выбираются с учетом желаний беременной, за исключением острых блюд, копченостей. Важно помнить, что очень горячая или очень холодная еда часто провоцируют рвоту, поэтому блюда должны быть теплыми. Показан прием щелочных минеральных вод в небольших объемах 5-6 раз в день.
Если тошнота и рвота возникают утром, сразу после пробуждения, рекомендуется завтракать, лежа в постели, не вставая. На завтрак можно съесть сухие крекеры, сухарик, попить чая или воды с лимоном, разрешен легкий йогурт. Все это лучше заранее положить рядом с кроватью или попросить кого-нибудь принести завтрак.
На завтрак можно съесть сухие крекеры, сухарик, попить чая или воды с лимоном, разрешен легкий йогурт. Все это лучше заранее положить рядом с кроватью или попросить кого-нибудь принести завтрак.
Каждая женщина сама подбирает для себя средство, помогающее бороться с тошнотой. Кому-то помогает долька апельсина, лимона или яблока, некоторые будущие мамы для облегчения симптомов токсикоза носят при себе сухарики или мятные конфеты. Хорошим противорвотным действием обладает тыквенный сок. Очень многим беременным помогает имбирный чай. Он готовится очень просто:
мелко нарезанный или натертый на крупную терку корень имбиря заливают кипятком и настаивают в течение 15-20 минут. Чай можно пить в теплом или охлажденном виде, добавив в него лимон, мяту или мед.
Жиры и белки животного происхождения рекомендуется употреблять в первой половине дня, когда более активны ферменты поджелудочной железы. Молочные продукты лучше есть после обеда или перед сном.
Не рекомендуется использовать пищу с консервантами, мясо бройлерных кур, продукты быстрого приготовления, фаст фуд.
Для поддержания обменных процессов в организме желательно выпивать 2-2,5 литра жидкости в сутки. При учащении рвоты не рекомендуется одновременно употреблять твердую и жидкую пищу. Жидкости не стоит пить за 30 минут до и в течение 1,5 часов после еды, поскольку это провоцирует рвоту за счет растяжения стенок желудка и влияния на рецепторы.
Отвары и настои
Овсяный отвар
В качестве обволакивающего средства, то есть вещества, которое образует слизистую пленку и препятствует раздражению рецепторов на стенках желудка и кишечника, рекомендуется овсяный отвар. Готовится он следующим образом: 2—3 ст. ложки овсяных зерен промывают, заливают 500-700 мл воды, кипятят на медленном огне под крышкой в течение 30 минут. Отвар сливают, зерна измельчают и заливают новой водой и варят до полной готовности. Полученную массу измельчают блендером. Употреблять отвар нужно натощак и вечером перед сном, но не ранее, чем через 2 часа после ужина, а также в течение всего дня небольшими порциями.
Особенно хорошее воздействие он оказывает в сочетании с настоем шиповника.
Настой шиповника
Этот настой является хорошим источником витаминов и микроэлементов – содержит витамины С, К, Р и РР, калий, марганец, железо, способствует нормализации функции желчного пузыря. Чтобы его приготовить, нужно 1 ст. ложку измельченных плодов шиповника залить 250 мл кипятка и настаивать в термосе около 2 часов.
Уменьшению тошноты и улучшению состояния будущей мамы способствуют следующие настои и отвары.
Фитонастой
Взять поровну: корня валерианы, плодов аниса обыкновенного, листьев кипрея, цветков липы, цветков календулы лекарственной, побегов черники обыкновенной, плодов боярышника кроваво-красного. 1 ст. ложку измельченной в кофемолке смеси залить 500 мл кипятка и настаивать в термосе в течение 2 часа, затем процедить. Принимать настой по необходимости, до 6 раз в сутки в подогретом виде по 1/3 стакана.
Сбор Бенедиктова
Для приготовления данного сбора понадобятся: тысячелистник обыкновенный (10 г), трава мяты перечной (20 г), трава пастушьей сумки (20 г), корневища валерианы лекарственной (10 г), соцветия календулы лекарственной (20 г) и соцветия ромашки лекарственной (20 г). 10 г смеси залить 400 мл воды, выдержать на водяной бане 30 минут, процедить. Принимать по 50 мл 6 раз в день в течение 25 дней, три курса с 15-дневными перерывами.
Калина с медом
Растереть 2 ст. ложки свежих ягод калины обыкновенной, залить их 250 мл кипятка, нагревать 10 минут на водяной бане, процедить, добавить немного меда. Принимать по 1/3 стакана теплого настоя перед едой 3-4 раза в день.
Клюква с мятой, медом и лимоном
Отжать сок из 250 г ягод клюквы, охладить его, жмых вскипятить в 1 л воды, добавить 1 ст. ложку листьев мяты и настоять 15 минут под крышкой. Процедить, растворить в горячем отваре 2-3 ст. ложки меда, дать остыть до комнатной температуры, добавить охлажденный клюквенный сок и дольку лимона. Употреблять по 0,5 стакана после еды или при возникновении тошноты.
ложки меда, дать остыть до комнатной температуры, добавить охлажденный клюквенный сок и дольку лимона. Употреблять по 0,5 стакана после еды или при возникновении тошноты.
Шиповник с яблоками
Измельченные плоды шиповника (примерно 1 ст. ложку) залить 250 мл кипятка, добавить 0,5 ст. ложки сушеных яблок, нагревать на водяной бане в течение 15-20 минут. Этот напиток можно употреблять в течение дня вместо чая.
Шиповник с садовыми ягодами
Для приготовления напитка потребуются: 1 ст. ложка плодов шиповника, 1 ст. ложка плодов малины, 1 ст. ложка листьев черной смородины, 1 ст. ложка листьев брусники. 2 ст. ложки смеси залить 500 мл кипятка, кипятить в течение 5 минут, настаивать 1 час, процедить. Принимать по 100 мл отвара 3 раза в день.
Лечебная физкультура
Среди немедикаментозных средств хорошим эффектом обладает лечебная физкультура. Комплекс упражнений включает хождение, глубокое дыхание с потягиванием мышц туловища и конечностей. Необходимо исключить наклоны, они могут усиливать тошноту. В комплекс входят динамические упражнения для тренировки мышц рук, ног, упражнения на расслабление. Занятия лечебной гимнастикой предусматривают также обучение техникам дыхания. Как следствие, происходит насыщение организма кислородом, снижается возбудимость рвотного центра — токсикоз облегчается.
Необходимо исключить наклоны, они могут усиливать тошноту. В комплекс входят динамические упражнения для тренировки мышц рук, ног, упражнения на расслабление. Занятия лечебной гимнастикой предусматривают также обучение техникам дыхания. Как следствие, происходит насыщение организма кислородом, снижается возбудимость рвотного центра — токсикоз облегчается.
Физиотерапевтические процедуры
Среди физиотерапевтических процедур для лечения раннего токсикоза применяют электросон, иглорефлексотерапию, лазеротерапию. Электросон — это метод, использующий низкочастотные токи, вызывающие засыпание. Продолжительность процедуры — от 60 до 90 минут, курс лечения – 6-8 сеансов.
Лазеротерапия
В комплексной терапии раннего токсикоза применяется облучение крови гелий-неоновым лазером через световод, проведенный через иглу, помещенную в локтевую вену. Процедура длится 15-20 минут. Лечебный эффект достигается за счет влияния лазера на клетки крови, изменение ее свойств, накопление в крови биологически активных веществ. В результате изменяется обмен веществ в клетках, увеличивается устойчивость тканей и организма к неблагоприятным условиям, повышается жизненный тонус.
В результате изменяется обмен веществ в клетках, увеличивается устойчивость тканей и организма к неблагоприятным условиям, повышается жизненный тонус.
Иглорефлексотерапия, акупунктура
Это методы лечения, основанные на раздражении биологически активных точек и зон на теле и лице. При раннем токсикозе такое воздействие изменяет тонус нервной системы беременной женщины. Сеанс иглотерапии проводится 1-2 раза в неделю и длится 15-30 минут.
При утренней тошноте и рвоте беременных эффективен метод точечного массажа. Для этого надо пальцем надавить на точку, которая находится на внутренней стороне запястья, посередине, на 3 поперечных пальца выше ладони.
Ароматерапия
Применение ароматов растений – оказывает положительное воздействие на будущую маму и малыша. Вдыханием приятных ароматов можно достичь хорошего психологического эффекта, создать хорошее настроение, уменьшить явления токсикоза. Во время беременности преимущественно используются аромалампы, аромамедальоны, подушечки – саше. Для облегчения тошноты и рвоты подходят масла лавра благородного, лимона, лаванды, кардамона настоящего, укропа, мелиссы, мяты перечной, аниса, эвкалипта, имбиря. Для ароматизации воздуха можно использовать следующую смесь 0 3 капли масла лаванды, 1 капля масла мяты перечной, 1 капля эвкалиптового масла.
Для облегчения тошноты и рвоты подходят масла лавра благородного, лимона, лаванды, кардамона настоящего, укропа, мелиссы, мяты перечной, аниса, эвкалипта, имбиря. Для ароматизации воздуха можно использовать следующую смесь 0 3 капли масла лаванды, 1 капля масла мяты перечной, 1 капля эвкалиптового масла.
Принципы лечения раннего токсикоза
Даже при легком течении раннего токсикоза беременных лечащий врач обязательно назначит ряд анализов – общий анализ крови, общий анализ мочи, биохимический анализ крови, гемостазиограмму. Это необходимо для контроля состояния беременной женщины и для своевременного назначения медикаментозных средств для коррекции возникающих в организме изменений.
При неэффективности немедикаментозных средств доктор назначает лекарства, которые помогают бороться с токсикозом. В первую очередь это растительные успокоительные средства, гомеопатические лекарства от тошноты, препараты витамина В6, противорвотные лекарства.
Если, несмотря на всю проводимую терапию, рвота усиливается, доктор обнаруживает изменения в анализах крови и мочи, а масса тела продолжает прогрессивно снижаться, показана госпитализация в стационар.
В стационаре проводится внутривенное вливание лекарств, которые восстанавливают потерянную организмом жидкость, микроэлементы и белки. В сутки беременная получает не менее 2-2,5 литров жидкости внутривенно.
Для улучшения кровотока через плаценту и улучшения поступления кислорода к плоду может назначаться оксигенотерапия — вдыхание кислородно-воздушной смеси в течение 20-30 минут дважды в день.
Чаще всего явления токсикоза постепенно уменьшаются к 12 – 13 неделям беременности.
- При легкой степени рвота натощак или после приема пищи наблюдается от 3 до 5 раз в сутки. Несмотря на рвоту, часть пищи все-таки удерживается и значительного похудения у таких беременных не наблюдается. Общее состояние существенно не страдает, изменений в анализах крови и мочи нет. Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха.
- Умеренная рвота (или рвота средней тяжести) выражается в учащении рвоты до 10 раз в сутки независимо от приема пищи.
 Характерна упорная тошнота. Наступает обезвоживание организма, уменьшение массы тела на 3 – 5 кг (6% от исходной массы). Общее состояние беременных ухудшается. Будущие мамы жалуются на слабость, апатию, отмечается плаксивость, иногда депрессия. Кожа бледная, сухая, язык обложен белым налетом, может отмечаться желтушность кожи.
Характерна упорная тошнота. Наступает обезвоживание организма, уменьшение массы тела на 3 – 5 кг (6% от исходной массы). Общее состояние беременных ухудшается. Будущие мамы жалуются на слабость, апатию, отмечается плаксивость, иногда депрессия. Кожа бледная, сухая, язык обложен белым налетом, может отмечаться желтушность кожи. - Тяжелая форма (чрезмерная рвота беременных) встречается редко. Частота рвоты до 20 раз в сутки и более. Для чрезмерной рвоты характерно выраженное обезвоживание организма и интоксикация. Это состояние может возникнуть как продолжение рвоты беременных средней тяжести или изначально приобрести тяжелый характер. При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
Рвоту средней и тяжелой степеней лечат в стационаре.
Топ 5 средств от токсикоза
Если вы относитесь к тем женщинам, которых во время беременности мучает токсикоз, то справиться с ним возможно как аптечными, так и народными средствами.
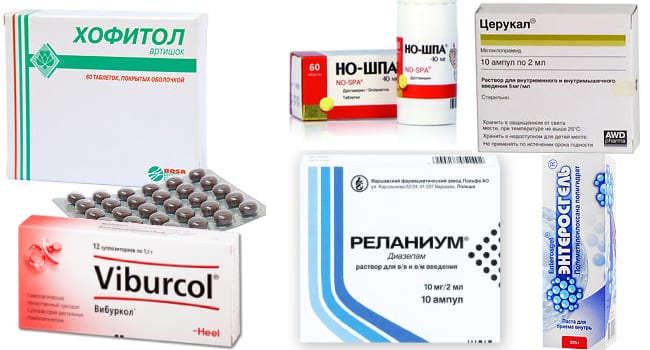
Капсулы Эссенциале форте Н и Энтеросгель — одни из эффективных аптечных средств. Перед их применением обязательно проконсультируйтесь со специалистом.
Если же вы предпочитаете народную медицину, то вот эти 5 средств помогут облегчить все неприятности токсикоза:
Древесный уголь
Как всем известно, активированный уголь на ура справляется с подавлением тошноты. Врачи рекомендуют принимать по 1 таблетке за пару минут до еды, это поможет справиться с тошнотой и последующей за ней рвотой, возникающими после употребления пищи. Будьте аккуратны, ведь частое употребление древесного угля ведет к развитию нехватки витаминов и других веществ, а также может вызвать нарушение со стороны ЖКТ.
Клюквенный морс
Сварите клюквенный морс, добавьте туда немного сахара, дольки лимона и пейте в небольших количествах при первых признаках тошноты.
Цитрусовые
Как только токсикоз даст о себе знать, попробуйте пить натуральные соки, отжатые из цитрусовых: мандаринов, апельсинов, грейпфрутов.
Мед
Попробуйте рассосать во рту ложку меда, а затем выпить отвар из тыквы с соком лимона или просто тыквенный сок. Он обладает отличным противорвотным эффектом.
Настой шиповника
Шиповник много лет известен как лекарственное растение. При токсикозе он выводит из организма накопившиеся внутри продукты метаболизма, выделяемые биологически активными веществами.
Чтобы приготовить настой, необходимо 10 грамм перемолотых плодов шиповника запарить 400 граммами воды. Далее либо настоять его в термосе (это займет ровно один час), либо проварить на огне в течение 20-ти минут. В последнем случае лучше использовать посуду с эмалированным покрытием. Готовое средство смешайте с 10 граммами меда, а затем пейте по 100 мл трижды в день, не забывая, что лекарство рекомендовано употреблять после приема пищи (но не более 3 раз в сутки). Желательно пить его в теплом виде.
В последнем случае лучше использовать посуду с эмалированным покрытием. Готовое средство смешайте с 10 граммами меда, а затем пейте по 100 мл трижды в день, не забывая, что лекарство рекомендовано употреблять после приема пищи (но не более 3 раз в сутки). Желательно пить его в теплом виде.
Помните, только врач, знающий всю историю вашей беременности и особенности вашего организма может составить правильное лечение. Мы не рекомендуем заниматься домашним лечением без согласия своего лечащего врача!
Боремся с токсикозом — статьи от специалистов клиники «Мать и дитя»
больше отдыхайте
Очень часто в I триместре будущая мама чувствует слабость, сонливость, ей хочется прилечь отдохнуть, а иногда у нее даже просто нет сил пошевелиться. Это, конечно, не токсикоз, но если такие ощущения возникли, то им надо потакать, чтобы ненароком не спровоцировать очередной приступ тошноты. Побольше отдыхайте и не совершайте никаких резких движений, ведь даже если просто неудачно встать со стула, можно спровоцировать приступ тошноты.
Спите при открытых окнах: воздух в спальне должен быть свежим и прохладным. Ложитесь спать вовремя, не сидите за полночь перед телевизором или за компьютером, исключите все раздражающие факторы: неудобный матрас, одеяло, подушку, жесткое постельное белье – недосып может отозваться утренней дурнотой.
питайтесь правильно
Ешьте дробно, 5–6 раз в день, а то и чаще, и обязательно маленькими порциями. Проснувшись, не вставайте сразу с кровати. Один из наиболее действенных методов против токсикоза – завтрак в постели. С вечера положите рядом с кроватью сухарики, йогурт или любой продукт, который вы хорошо переносите. Съешьте его еще до того, как встать, а потом немного полежите. Скорее всего, утренняя тошнота или совсем не появится, или будет очень слабой.
Обычно при токсикозе не рекомендуют есть жирное, копченое, соленое, маринованное, пить газировку (обычный набор пищевых вредностей). Но вполне вероятно, что какой-то не слишком полезный продукт сейчас будет переноситься хорошо, а что-то из здоровой пищи, наоборот, вызовет тошноту. «Беременные капризы» – пирожное с селедкой или ананасы по ночам – это просьбы организма о том, что ему необходим тот или иной компонент в пище. Например, желание пожевать мел – признак нехватки кальция. Поэтому ешьте то, что вам нравится, и то, чего вам хочется, в пределах разумного, конечно. А если чего-то не хочется, даже если этот продукт крайне полезен и необходим, – не ешьте его. Если тошнит от какого-то блюда, значит, организм вам сигнализирует: это сейчас мне не нужно!
«Беременные капризы» – пирожное с селедкой или ананасы по ночам – это просьбы организма о том, что ему необходим тот или иной компонент в пище. Например, желание пожевать мел – признак нехватки кальция. Поэтому ешьте то, что вам нравится, и то, чего вам хочется, в пределах разумного, конечно. А если чего-то не хочется, даже если этот продукт крайне полезен и необходим, – не ешьте его. Если тошнит от какого-то блюда, значит, организм вам сигнализирует: это сейчас мне не нужно!
пейте чаще
Токсикоз может не ограничиваться тошнотой, у кого-то возникает и рвота. А значит, теряется жидкость. Поэтому между приемами пищи пейте чаще: глоток-другой минеральной воды или чая с лимоном помогут справиться с тошнотой и восполнят потерянную жидкость. Но пить надо небольшими глотками. Также не стоит запивать еду и следует на время отказаться от супов – большой объем выпитого и съеденного, наоборот, только провоцируют тошноту и рвоту.
дышите свежим воздухом
Прогулки на свежем воздухе полезны всем, но при токсикозе особенно. Во-первых, при гулянии кровь будущей мамы и малыша насыщается кислородом, что очень важно для здоровья, а во-вторых, прогулки успокаивают нервную систему. Все вместе это помогает снизить неприятные симптомы токсикоза. Гулять нужно не меньше двух часов в день – но не просто по улице, а в том месте, где воздух действительно свежий: в лесу, парке, сквере, а лучше всего за городом. Перед тем как выйти на улицу, продумайте маршрут: идите подальше от загазованных автотрасс, уличных кафе, палаток с едой и прочих «ароматных» мест.
Во-первых, при гулянии кровь будущей мамы и малыша насыщается кислородом, что очень важно для здоровья, а во-вторых, прогулки успокаивают нервную систему. Все вместе это помогает снизить неприятные симптомы токсикоза. Гулять нужно не меньше двух часов в день – но не просто по улице, а в том месте, где воздух действительно свежий: в лесу, парке, сквере, а лучше всего за городом. Перед тем как выйти на улицу, продумайте маршрут: идите подальше от загазованных автотрасс, уличных кафе, палаток с едой и прочих «ароматных» мест.
исключите ароматы
Вкусовые и обонятельные предпочтения в I триместре меняются. Сейчас даже любимые духи могут вызвать приступ тошноты, головную боль и аллергическую реакцию. Поэтому уберите подальше все раздражающие вас ароматные косметические средства: духи, дезодоранты, кремы и прочее. Придется перестать пользоваться любимым парфюмом и мужу, и близким. Объясните окружающим, что это не каприз, а временная мера, совсем скоро все вернется в привычное русло.
И не беспокойтесь, что сейчас вы останетесь без привычных средств для поддержания красоты. И в косметическом магазине, и в аптеке полно разных кремов, тоников, шампуней без отдушек или с минимальным запахом.
работайте с собой
Психологи считают, что причина токсикоза не только в гормональной перестройке, но и в психологическом состоянии женщины. Чем больше женщина переживает, чем больше у нее тревог и страхов, тем ярче может быть выражен токсикоз. В идеале, лучше ограничить себя на время беременности от любых стрессов. Конечно, исключить нервную работу или давку в общественном транспорте не всегда возможно, но меньше смотреть телевизор, не читать негативные новости и разные беременные «страшилки» в Интернете, не реагировать на мелкие или даже крупные житейские неприятности под силу всем. Поэтому, если беспокоит токсикоз – создайте на время беременности свой собственный комфортный мир. Не справляетесь сами – обратитесь к специалистам (психологам). Токсикоз и правда неплохо лечится психотерапией. Главное – будущая мама должна хотеть избавиться от собственной тревожности.
Главное – будущая мама должна хотеть избавиться от собственной тревожности.
Как бы ни был неприятен токсикоз – он не длится вечно. Потерпеть надо до начала или (реже) середины II триместра. И уже совсем скоро все неприятные симптомы токсикоза останутся в прошлом!
Тошнота, из-за которой прерывают беременность
Автор фото, PA
Підпис до фото,
Утренняя тошнота у беременных может иметь различную интенсивность; в худших случаях женщины должны соблюдать постельный режим
По оценкам медиков, ежегодно порядка 10 тысяч беременных женщин страдают от острой тошноты и рвоты — состояние, известное как гиперемезис беременных (hyperemesis gravidarum) — это гораздо тяжелее, чем обычная утренняя тошнота, которая случается у каждой третьей будущей мамы.
В частности, от гиперемезиса страдает герцогиня Кембриджская, которая скоро должна родить второго ребенка.
Ее проблемы с беременностью привлекли внимание к этому тяжелому состоянию, которое порой заставляет женщин проводить дни в постели и блевать по тридцать раз на дню. Но для 10% пациенток симптомы гипермезиса просто невыносимы.
По их мнению, у них не остается другого выбора, кроме как прервать беременность.
Британская благотворительная организаций Pregnancy Sickness Support («Поддержка беременных, страдающих от токсикоза») опубликовала отчет о различных случаях гиперемезиса беременных под названием «Еще один день я не переживу». Данные представленные в документе указывают на то, что большое количество беременных не получают нужного ухода и лечения.
Доклад основан на историях 70 британских женщин, которые за последние 10 лет решили прервать беременность из-за чрезвычайно сильной тошноты.
«Действительно плохо»
Опыт этих женщин показывает, что терапевты и врачи женской консультации иногда не желают прописывать лекарства от тошноты или признавать серьезность этого состояния.
Лили (имя изменено) знает, что такое тяжелая форма гиперемезиса.
Во время первой беременности было «действительно плохо, но я терпела», говорит она.
Первые несколько месяцев она лежала в постели, могла разве что делать по несколько глотков воды и рвала до 30 раз в день. Она страдала от обезвоживания и голода, в целом за этот период потеряв в весе 19 кг.
«Я очень ослабла и не могла устоять на ногах, у меня кружилась голова. Я не переносила никаких запахов пищи — да что там, меня тошнило даже от запаха моего мужа».
«Помню, однажды я пыталась проглотить немного фасоли — но она возвращалась обратно за считанные секунды».
К Лили иногда приходил терапевт, прописывал ей лекарства от тошноты, но они не помогали.
Наконец, после 22 недель беременности болезнь постепенно прошла, и рвота случалась уже только раз в день.
В 2011 у Лили родилась дочь.
«Я умоляла врачей о стероидах»
Но через несколько месяцев она снова забеременела, и в этот раз не могла уже даже выпить воды — настолько сильно ее тошнило.
Ей было очень плохо, а поскольку дома была ребенок, она просто не могла сама о себе позаботится.
«Я умоляла врачей о стероидах (их порой прописывают женщинам, которым не помогают другие лекарства против тошноты), но мы как раз переехали, у меня не было актуального анализа мочи, и меня не приняли в больницу на регидратационную терапию».
Автор фото, Getty
Підпис до фото,
Герцогиня Кембриджская одна из тех женщин, которые страдают от гиперемезиса
Как сказано в отчете, женщинам иногда говорят, что стероиды могут навредить плоду или они слишком дорогостоящие.
Менее чем каждой десятой женщине предлагали лечение стероидами; 47% опрошенных женщин рассказали, что им или отказали в таком лечении в ответ на их просьбу, или просто о нем не вспоминали.
По словам Кейтлин Дин, директора Pregnancy Sickness Support, многие женщины безосновательно убеждены, что для беременных нет безопасных лекарств. Иногда это убеждение подкрепляют их врачи.
«Но на самом деле немалый перечень медикаментов, является одновременно безопасным и действенным. Некоторые из них известны уже более 50 лет».
«Есть множество доказательств, что они не вызывают никаких проблем».
Доктор Дагни Раджасингам, акушер-консультант из лондонской больницы Сент-Томас и член Королевского колледжа акушерства и гинекологии, утверждает, что гиперемезис беременных — хорошо известное состояние, к которому следует относиться серьезно.
«Для начала, следует прописывать женщинам таблетки от тошноты, затем госпитализировать их для внутривенной регидрации и питания, если это необходимо, а в очень тяжелых случаях — применять стероиды».
Осведомленность о гиперемезисе поможет врачам и акушеркам проявлять больше сочувствия к пациенткам с острой тошнотой, добавляет она.
«Мы должны дать каждой беременной женщине гарантию, что ей будет с кем обсудить эти проблемы».
Выбора нет
Лили прекратила свои попытки получить лучшую медицинскую помощь во время второй беременности, поскольку все ее силы уходили на ежедневное выживание.
В конце концов, ей показалось, что выбора нет.
«Со всеми нашими материнскими инстинктами, нужно дойти до отчаяния, чтобы прервать жизнь ребенка».
Автор фото, ivanmikhailov
Підпис до фото,
Даже простая вода может вызвать у женщин с тяжелой формой гипермезиса сильную тошноту
«Я действительно чувствовала себя так, будто вот-вот протяну ноги».
Женщина говорит, что не хочет больше иметь детей и боится забеременеть.
«Я не доверяю врачам. Они недостаточно серьезно воспринимают эту проблему, поэтому все закончится лишь еще одним абортом».
Что касается Кейтлин Дин — она перенесла три беременности с гиперемезисом, но благодаря компетентному врачу и хорошем медицинскому уходу до и после зачатия, третья беременность прошла гораздо легче.
Дин хочет, чтобы все женщины с гиперемезисом могли получить такой уход, и считает, что для уменьшения количества абортов необходима служба, которая ставила бы беременным капельницы в домашних условиях, чтобы избежать обезвоживания организма.
Это было бы гораздо экономнее, чем каждый раз госпитализировать женщин, утверждает она.
Токсикоз во время беременности – что советуют врачи — Клиника ISIDA Киев, Украина
31 января 2019
Токсикоз при беременности многие женщины воспринимают как неизбежность: такова реакция организма на действительно серьезные процессы, происходящие в нем в первые недели и месяцы беременности. И все, что остается делать – терпеливо ждать окончания этого нелегкого периода. Такая установка не совсем правильна.
Токсикоз требует внимания врача
Первый триместр беременности – самый важный, именно в это время у малыша происходит закладка всех внутренних систем и органов. Поэтому любые проблемы со здоровьем у мамы – не очень хороший фундамент для такого важного «строительства».
Кроме того, за внешними проявлениями токсикоза – тошнотой и рвотой, – могут скрываться более серьезные проблемы, в подавляющих случаях – очевидные, иногда – скрытые, выявляемые только при помощи лабораторных анализов. Это могут быть, например, различные поражения кожи, судороги, в самых тяжелых случаях – желтуха беременных, бронхиальная астма беременных, нарушения водно-солевого баланса, обмена веществ и т.д.
Это могут быть, например, различные поражения кожи, судороги, в самых тяжелых случаях – желтуха беременных, бронхиальная астма беременных, нарушения водно-солевого баланса, обмена веществ и т.д.
Поэтому пристальный контроль врача за состоянием будущей мамы, переживающей токсикоз в первом триместре беременности, необходим. Это – важнейшее правило, пренебрегать которым нельзя ни в коем случае.
Почему возникает токсикоз в первом триместре
Единственной, абсолютно доказанной гипотезы о причинах возникновения токсикоза не существует. Наиболее распространенные таковы:
Ранний токсикоз – реакция иммунной системы. Иммунная система человека на появление чужеродного белка (эмбриона) реагирует активизацией своих сил и выработкой довольно большого количества антител. В ответ на эти антитела и возникает тошнота и рвота. «Привыкнув» к существованию новой жизни внутри себя, организм отключает выработку антител и токсикоз исчезает.
Токсикоз вызывают гормоны. Ученые – сторонники этой теории возникновения токсикоза – объясняют приступы тошноты появлением в организме нового, сильнейшего органа – плаценты, которая вырабатывает гормон ХГЧ. Вот этот-то гормон и вызывает приступ рвоты. В пользу этой теории говорит тот факт, что пик содержания гормона ХГЧ в крови у беременной часто совпадает с началом рвоты. Кроме того, в момент приступа токсикоза нередко фиксируется снижение кортикостероидов в коре надпочечников.
Нервно-рефлекторная теория имеет наибольшее число сторонников среди ученых. Согласно этой теории, во время беременности у женщины активизируются более древние, подкорковые части головного мозга. Именно там расположены центры, отвечающие за защитные рефлексы – рвотный центр, центры обоняния, слюнных желез, желудка и т.д. Активизация этих центров и приводит к возникновению рвоты.
Как видим, все причины возникновения токсикоза на ранних стадиях беременности обусловлены естественными, закономерными для положения женщины, причинами. Почему же тогда у одних женщин токсикоз есть, а у других его нет? Все объясняется общим стоянием здоровья: при наличии хронических заболеваний ЖКТ, печени, щитовидной железы, после искусственных абортов и на фоне вредных привычек возникновение токсикоза более вероятно.
Что делать?
При токсикозе наблюдающий Вашу беременность врач даст направление на анализ мочи, по которому можно будет определить степень тяжести токсикоза и обезвоживания организма, биохимический и общий анализы крови. В зависимости от результатов анализов и степени токсикоза (легкая степень – рвота не чаще 5 раз в сутки, тяжелая – 10-20 раз в сутки), врач порекомендует пребывание в стационаре или соблюдение особых правил в домашних условиях.
Чем поможет стационарное лечение
Нахождение в стационаре может оказаться необходимым, так как при частой рвоте может возникнуть обезвоживание, нарушиться обмен веществ, может наблюдаться снижение артериального давления, повышение частоты пульса, уменьшение выделяемой мочи, запор. Если вовремя не принять меры, может развиться нарушение водно-солевого, белкового, углеводного и жирового обмена, кислотно-щелочного и витаминного баланса, функций желез внутренней секреции. Все это может негативно отразится на развитии малыша, ведь именно в первом триместре беременности происходит закладка и формирование всех основных органов и систем малыша.
Поэтому ни в коем случае не отказывайтесь от госпитализации, если врач рекомендует это.
Лечение при легкой форме токсикоза
Легкую форму токсикоза (рвота не более 5 раз в сутки) можно держать под контролем при помощи простых методов.
Диета – очень важный фактор. Избегайте слишком горячей или холодной пищи – это провоцирует приступ рвоты. Ешьте часто – не менее 5-6 раз в день, но малыми порциями. Доверяйте своей интуиции – если чувствуете, что соленые огурцы или экзотические фрукты – то, что нужно, позвольте себе это. Но помните, что Ваш рацион в период токсикоза должен быть сбалансированным и Ваше меню должно быть полноценным с точки зрения белков, жиров и углеводов.
Не забывайте и о питьевом режиме: многие страдающие токсикозом женщины с удовольствием пьют в этот период чай с мятой – он не только утоляет жажду, но и успокаивает.
Завтрак – в постели. Если рвота обычно наступает с утра, завтракайте в постели, не вставая. Чай с лимоном, несколько крекеров помогут избежать приступа тошноты. Если чувствуете, что только что проснувшийся организм готов принять в себя легкий и полезный завтрак, сделайте это.
Избегайте переутомления, как физического, так и нервного. Иногда приступы тошноты провоцирует усталость, это чаще бывает во второй половине дня. Нервное напряжение поможет снять успокаивающий чай. Можно также, посоветовавшись с врачом, принимать пустырник или валериану.
Ранний токсикоз обычно полностью исчезает примерно в 12 недель беременности, реже он может продлиться до 16-й недели. Наберитесь терпения и будьте предельно внимательны к нюансам своего самочувствия – это очень важно для здоровья Вашего малыша.
Находитесь в поисках клиники, которой можно доверить наблюдение за своей беременностью? Доверьтесь специалистам клиники ISIDA. Возникли вопросы? Мы с радостью ответим на них, если Вы позвоните в клинику ISIDA по телефонам 0800 60 80 80, +38 (044) 455 88 11. Или задайте нам свой вопрос и мы обязательно на него ответим.
Второй триместр беременности (от 13 до 28 недель)
Начало второго триместра традиционно считается одним из самых спокойных. Больше гуляйте. Очень полезна ходьба. Присаживайтесь отдохнуть только тогда, когда устанете. Движения на свежем воздухе улучшают снабжение плода кислородом, который очень нужен для его нормального развития.
Исчезает тошнота, улучшается аппетит. Не ешьте много соленого, откажитесь от маринадов, копченостей, если не сделали этого раньше. Начинается повышенная потребность организма ребенка в белках и витаминах. В ежедневном рационе должны быть мясо или рыба (в отварном или тушеном виде), молочные продукты, особенно творог, яйца. Не забывайте об овощах, фруктах, зелени. Прекрасный источник витамина С — квашенная (а не соленая) капуста. Салаты из моркови, капусты, свеклы, яблок, зеленой редьки должны быть на вашем столе каждый день.
В 17-20 недель вы почувствуете первые толчки ребенка. По ним вы можете определить, насколько комфортно чувствует себя малыш. Интенсивные толчки являются сигналом нехватки кислорода. Может быть, вы давно не гуляли или, наоборот, занимаетесь тяжелым физическим трудом. Выйдите на свежий воздух или прилягте отдохнуть и сразу почувствуете, как успокоился ребенок.
А вот отсутствие движений — сигнал тревоги. Немедленно к врачу!
Резко повышается потребность плода в кальции — начался интенсивный рост скелета. Если сейчас в вашем организме не будет хватать свободного кальция, вы можете потерять зубы. Чтобы этого не произошло, начинайте принимать препараты кальция по согласованию с врачом.
В это время может возникнуть токсикоз второй половины беременности, от него сильно страдает ребенок. Поэтому, если врач предложит госпитализацию — не отказывайтесь. Токсикоза можно если и не избежать, то хотя бы уменьшить его проявления. Обязательно соблюдайте диету. Полностью исключите соленое, копченое, жареное, острое, консервы, шоколад. Не стоит есть много винограда и пить свежее молоко. Ограничьте мучные и сдобные изделия. По-прежнему в вашем рационе должны быть отварные мясо и рыба, овсяная и гречневая каши, овощи и фрукты
Периодически, раз в неделю, проверяйте, нет ли в организме задержки жидкости. Допускается выделение жидкости на 200-300 мл меньше, чем было выпито. Если же мочи выделяется мало — это сигнал о скрытых отеках и начале токсикоза.
Очень хорошо, если есть возможность измерять артериальное давление дома. Результаты измерений при очередном визите покажите врачу. Должно насторожить как высокое, так и чересчур пониженное давление. При низком давлении кровь вяло проникает через плаценту, и ребенок не дополучает питательных веществ.
Не пренебрегайте анализами крови — важно не пропустить развитие анемии. В этом случае вам назначат железосодержащие препараты и поливитамины. В рацион нужно включать говяжью печень, томатный сок, гречневую кашу, яблоки, лучше антоновские (в них содержание железа больше, чем в других сортах).
Женщинам, входящим в группу риска рождения ребенка с генетической патологией (тем, у кого в семьях есть тяжелые наследственные недуги), а также женщинам старше 35 лет (у них возрастает вероятность рождения ребенка с синдромом Дауна) направляют на консультацию генетика.
При нормально протекающей беременности в 20 – 22 недели беременности назначают второе плановое ультразвуковое исследование.
Лекарства от токсикоза: есть, но… нет?
— Какие медикаментозные средства используются в России для лечения токсикоза?
— Утвержденных Минздравом клинических рекомендаций по лечению токсикоза первой половины беременности нет. Каждая клиника и отделение могут использовать собственные терапевтические схемы и алгоритмы. Эти схемы чаще всего основаны на применении витаминов группы В, глюкозы, противорвотных препаратов, а также препаратов с недоказанной эффективностью в разных комбинациях (фосфолипиды, «гепатопротекторы», комбинированные витаминные комплексы, БАДы) и при необходимости — парентеральной, то есть внутривенной регидратации (восстановление водного баланса).
Токсикоз первой половины беременности указан в «показаниях» совсем у небольшого количества лекарственных препаратов, зачастую — у препаратов с недоказанной клинической эффективностью, не входящих ни в одни клинические рекомендации. Что касается того, как облегчить состояние токсикоза при беременности, то препарата, разработанного специально для терапии тошноты и рвоты, ассоциированных с беременностью, на российском рынке нет.
— Какие из этих средств, по вашему опыту, реально помогают? Как облегчить токсикоз при беременности на ранних сроках?
— Нетяжелыми формами токсикоза первой половины беременности абсолютно реально управлять при помощи образа жизни и режима питания. Немедикаментозные методы (такие как употребление имбиря или акупрессура) в сочетании с медикаментозной терапией (препараты витамина В6) справляются с большинством случаев токсикоза. Совсем по-другому обстоят дела с тяжелым токсикозом. Основные проблемы: непереносимость таблеток, необходимость использования препаратов нескольких групп (витаминные комплексы, противорвотные, коллоидные растворы, иногда — гормональные препараты), а, соответственно, и необходимость постоянной оценки рисков для плода, необходимость регидратации и налаживания питания, в том числе через назогастральную трубку, а в некоторых случаях даже внутривенного. Плюс отсутствие инструментов по прогнозированию толерантности к терапии.
— Какие есть еще варианты, как облегчить симптомы токсикоза? По вашему мнению, есть ли какой-то смысл в дневном стационаре при токсикозе, если там ставят только капельницы с глюкозой и иногда делают уколы с витаминами? Может быть, проще сразу ложиться в больницу?
— Дневной стационар — идеальное место для организации лечения токсикоза первой половины беременности. А вот стационар (больница) — не лучшее место для беременной. Дело в том, что госпитализация для беременных может быть ассоциирована с увеличением риском тромбозов, а также колонизацией кожи и слизистых условно-патогенной флорой, зачастую устойчивой к антибиотикам. Стационарное лечение в отношении токсикоза первой половины беременности показано в случаях, когда необходима длительная инфузионная терапия (метод лечения, основанный на введении в кровоток различных растворов с целью коррекции патологических потерь организма или их предотвращения — ред.), постоянное клиническое наблюдение с мониторингом лабораторных показателей, а также когда требуется помощь с налаживанием питания.
Что можно и что нельзя делать для лечения
Большинство женщин, которые когда-либо были беременны, знакомы с тошнотой, продолжающейся тошнотой, которая возникает при вынашивании ребенка.
«Тошнота во время беременности — один из наиболее распространенных и неприятных симптомов, которым страдают около 70% беременных женщин», — говорит Джанель Лук, доктор медицины, медицинский директор и соучредитель Generation Next Fertility в Нью-Йорке.
Что вызывает тошноту во время беременности?
«Тошнота связана с гормоном беременности (человеческий хорионический гонадотропин [или ХГЧ] гормон), который высвобождается, когда оплодотворенная яйцеклетка прикрепляется к слизистой оболочке матки», — говорит Лук.
На какой неделе беременности начинается тошнота?
Тошнота обычно наиболее сильна на ранних сроках беременности в первом триместре (включая до 13-й недели беременности) и может даже быть связана с рвотой. К счастью, симптомы должны начать исчезать во втором триместре после пика гормона ХГЧ. К сожалению, для некоторых женщин тошнота при беременности может длиться все девять месяцев. Вы, наверное, слышали термин «утреннее недомогание», но это неправильное слово. Его действительно следует называть «недомоганием в течение всего дня», потому что правда в том, что он может поразить в любое время дня и ночи.И это ужасно.
Хорошая новость заключается в том, что типичная тошнота и рвота, связанные с гормональными изменениями во время беременности, вряд ли нанесут вред вашему ребенку. Если тошнота и рвота настолько сильны, что вы не можете подавить пищу или жидкость — состояние, известное как hyperemesis gravidum — следует обратиться за медицинской помощью, поскольку при отсутствии лечения может быть вредным для развивающегося плода. Подробнее об этом чуть позже. Если не считать этого очень редкого сценария, тошнота и рвота при беременности безвредны. Ребенку.
Для мамы ребенка это неослабевающая тошнота, от которой хочется прятаться в постели весь день (пока рядом есть ванная). Вот как вы можете победить.
Изменения образа жизни и естественные средства от тошноты, которые стоит попробовать
Вне беременности из-за тошноты вы можете бежать в аптеку за лекарством, отпускаемым без рецепта. Тем не менее, когда вы несете малыша, выбор препарата требует большего внимания.
Часто беременные женщины могут справиться с тошнотой самостоятельно, по словам Ребекки Беренс, доктора медицины, доцента кафедры семейной и общественной медицины Медицинского колледжа Бейлора в Хьюстоне.
«Домашние средства с небольшими, частыми, мягкими закусками, такие как соленые крекеры [может быть достаточно]», — говорит д-р Беренс. «Также могут быть эффективны леденцы, такие как мяты, кислые конфеты и коммерческие продукты, такие как Preggie Pops. Известно, что продукты, содержащие имбирь, полезны, например, имбирные конфеты и имбирный чай ».
Семейная практикующая медсестра и владелица Staunton Primary Care в Цинциннати Сиара Стонтон соглашается. Она также говорит, что важно избегать триггеров тошноты.
«Примеры некоторых триггеров включают душные комнаты, запахи (например, духи, химикаты, еда, дым), тепло, влажность, шум, а также визуальное или физическое движение», — говорит Стонтон. «Быстрая смена позы и недостаточный отдых / сон также могут усугубить симптомы. Лежание вскоре после еды и лежа на левом боку — дополнительные потенциально усугубляющие факторы ». Она объясняет, что это может замедлить пищеварение и дольше удерживать пищу в желудке.
Вот список натуральных средств, которые можно попробовать, если вы испытываете тошноту во время беременности:
- Обедание небольшими порциями или легкие закуски (например, леденцы или сухие тосты)
- Проба имбирных продуктов (например, имбирных конфет, имбирного чая или имбирного эля)
- Ограничение кислой или острой пищи
- Избегать душных помещений и резких запахов
- Достаточно отдыхать
- Ношение браслетов против тошноты
Вы также можете попробовать гомеопатические средства, такие как точечный массаж, но обязательно обратитесь к практикующему врачу, имеющему опыт лечения беременных.
Какие безрецептурные препараты можно принимать от тошноты во время беременности?
Наши эксперты говорят, что если эти меры не помогают облегчить тошноту, пора поговорить со своим врачом. Есть лекарства, отпускаемые без рецепта, и лекарства, отпускаемые по рецепту, но некоторых вам следует избегать.
FDA не рекомендует использовать Pepto Bismol (субсалицилат висмута) во время беременности. Согласно недавнему обзору в журнале American Family Physician , беременным женщинам особенно не следует принимать это лекарство во втором или третьем триместре из-за повышенного риска кровотечений.
Nauzene, популярный жевательный препарат при расстройстве желудка, внесен в список FDA для беременных, категория C. Это означает, что контролируемые исследования на животных показали, что препарат может нанести вред плоду, если принимать его во время беременности, но врачи все же могут рекомендовать его, если польза для здоровья перевешивает риски.
Ваш лучший выбор от тошноты, по словам Стонтона, — это добавки витамина B6: «Витамин B6, 50–100 мг перорально один раз в день, нетоксичен и может помочь некоторым пациентам». Если витамин для беременных уже содержит витамин B6, который также известен как пиридоксин, проконсультируйтесь с врачом, прежде чем принимать дополнительные добавки.Слишком много витамина B6 может вызвать повреждение нервов и онемение.
Доктор Беренс говорит, что Unisom (доксиламин 25 мг) — еще один безопасный, а иногда и эффективный препарат при тошноте и рвоте во время беременности. Фактически, FDA одобрило рецептурное лекарство для использования во время беременности, которое представляет собой комбинацию витамина B6 и Unisom. Он называется Diclegis. Это единственный одобренный FDA препарат для лечения тошноты и рвоты во время беременности.
Получите дисконтную карту SingleCare
«Тот же эффект возможен и намного дешевле, если покупать [витамин B6 и доксиламин] без рецепта», — говорит д-р.Беренс. «Многие врачи рекомендуют сначала попробовать только витамин B6, а затем добавить доксиламин, который также помогает уснуть, если только витамин B6 не эффективен. Седативные побочные эффекты доксиламина могут не понравиться женщине в первом триместре, которая уже истощена! » Один из способов потенциально избежать нежелательных седативных эффектов доксиламина — но также и воспользоваться преимуществами против тошноты! — это сначала принимать его перед сном и ждать, чтобы увидеть, уменьшит ли он дневную тошноту.
Исследователи не совсем уверены, почему комбинация Unisom / витамин B6 работает для лечения утреннего недомогания.Это может быть связано с тем, что комбинация лекарств блокирует нейротрансмиттеры, которые посылают сигналы тошноты в ваш мозг. Или может быть, это просто нарушает ваши телесные процессы, что приводит к рвоте.
Рвота и сильная тошнота при беременности
Некоторые женщины во время беременности испытывают сильную тошноту и рвоту, которые невозможно контролировать с помощью изменения диеты или безрецептурных лекарств; это известно как hyperemesis gravidarum . Если это так, поговорите со своим врачом, чтобы сначала убедиться, что нет других заболеваний, и изучить другие лекарства, отпускаемые по рецепту, которые могут помочь.
Согласно доктору Беренсу, «Обезвоживание, связанное с hyperemesis gravidarum … может быть серьезным и требует срочного лечения».
Существует множество рецептурных лекарств для лечения сильной тошноты и рвоты, но, к сожалению, в клинические испытания часто не входят беременные женщины, что затрудняет полное понимание того, существует ли потенциальный вред при использовании во время беременности. Работая с вашим лечащим врачом, важно взвесить потенциальные риски того, что тошнота и рвота останутся без лечения, с преимуществами испытания этих лекарств в каждом конкретном случае.
Утвержденное FDA лекарство от утренней болезни — Diclegis®
ПОКАЗАНИЕ
Diclegis ® — это лекарство, отпускаемое по рецепту, которое используется для лечения тошноты и рвоты при беременности у женщин, состояние которых не улучшилось в результате изменения диеты или других немедикаментозных методов лечения.
ОГРАНИЧЕНИЯ ИСПОЛЬЗОВАНИЯ
Неизвестно, является ли Diclegis ® безопасным и эффективным у женщин с сильной тошнотой и рвотой во время беременности, состоянием, которое называется гиперемезис беременных.Женщинам с этим заболеванием может потребоваться госпитализация.
ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ
Diclegis ® предназначен для беременных. Неизвестно, является ли Diclegis ® безопасным и эффективным для детей младше 18 лет.
Не принимайте Diclegis ® , если вы:
- имеют аллергию на сукцинат доксиламина, другие антигистаминные препараты, производные этаноламина, гидрохлорид пиридоксина или любой из ингредиентов Diclegis ® .Полный список ингредиентов см. В листовке с информацией для пациентов;
- принимают ингибиторы моноаминоксидазы (ИМАО). Если вы не уверены, что принимаете ИМАО, включая Марплан, Нардил, Эмсам, Элдеприл, Зелапар и Парнате, обратитесь к своему врачу или фармацевту.
Прежде чем принимать Diclegis ® , сообщите своему лечащему врачу обо всех ваших медицинских состояниях, включая
, если вы: (1) страдаете астмой; (2) есть проблемы с глазами, называемые повышенным внутриглазным давлением или узкоугольной глаукомой; (3) есть проблема с желудком, называемая стенозирующей язвенной болезнью или пилородуоденальной обструкцией; (4) есть проблема с мочевым пузырем, называемая обструкцией шейки мочевого пузыря; (5) кормите грудью или планируете кормить грудью.Diclegis ® может проникать в грудное молоко и причинить вред вашему ребенку. Вы не должны кормить грудью при использовании Diclegis ® .
Сообщите своему врачу обо всех лекарствах, которые вы принимаете. , включая лекарства, отпускаемые по рецепту и без рецепта, витамины и травяные добавки.
Как принимать Diclegis ® ?
- Поговорите со своим врачом о том, сколько принимать Diclegis ® и когда его принимать.
- Принимайте Diclegis ® каждый день в соответствии с предписаниями врача. Не прекращайте принимать Diclegis ® , не посоветовавшись предварительно со своим лечащим врачом.
- Не принимайте более 4 таблеток (1 утром, 1 в полдень и 2 перед сном) за 1 день. Принимайте Diclegis ® натощак, запивая стаканом воды.
- Принимайте таблетки Diclegis ® целиком.
Если вы приняли слишком много Diclegis ® (передозировка), у вас могут возникнуть следующие симптомы: беспокойство, сухость во рту, зрачки ваших глаз увеличиваются (расширяются), сонливость, головокружение, спутанность сознания, учащенное сердцебиение, судороги, мышечная боль или слабость, а также внезапные и серьезные проблемы с почками.Если у вас есть эти симптомы, и они серьезны, они могут привести к смерти. Прекратите принимать Diclegis ® , сразу же позвоните своему врачу или обратитесь в ближайшую больницу. Для получения дополнительной информации о лечении передозировки позвоните в токсикологический центр по телефону 1-800-222-1222.
Каковы возможные побочные эффекты Diclegis ® ?
- Наиболее частым побочным эффектом Diclegis ® является сонливость.
- Не водите автомобиль, не управляйте тяжелой техникой и не выполняйте другие действия, требующие вашего полного внимания, если только ваш лечащий врач не разрешит вам это делать.
- Не употребляйте алкоголь и не принимайте другие депрессанты ЦНС, такие как лекарства от кашля и простуды, некоторые обезболивающие и лекарства, которые помогают вам уснуть, пока вы принимаете Diclegis ® . Может возникнуть или усилиться сильная сонливость, что приведет к падению или несчастному случаю.
- Diclegis ® может привести к неверному положительному результату скрининговых тестов на наркотики в моче на метадон, опиаты и PCP.
Это не все возможные побочные эффекты Diclegis ® .Спросите у своего доктора о побочных эффектах.
Храните Diclegis ® и все лекарства в недоступном для детей месте . Внимательно прочтите инструкцию по хранению, подробно описанную в информационном буклете Diclegis для пациентов.
Duchesnay USA рекомендует сообщать в FDA о побочных эффектах рецептурных препаратов. Посетите сайт www.fda.gov/medwatch или позвоните по телефону 1-800-FDA-1088
Утреннее недомогание — Диагностика и лечение
Диагноз
Утреннее недомогание обычно диагностируется на основании ваших признаков и симптомов.Если ваш лечащий врач подозревает гиперемезис беременных, вам может потребоваться клиническое обследование и различные анализы мочи и крови.
Лечение
Если симптомы утреннего недомогания сохраняются, ваш лечащий врач может порекомендовать добавки витамина B-6 (пиридоксин), имбирь и препараты, отпускаемые без рецепта, такие как доксиламин (Unisom) для лечения. Если у вас все еще есть симптомы, ваш врач может порекомендовать рецептурные лекарства от тошноты.
Тошнота и рвота при беременности от умеренной до сильной могут вызвать обезвоживание и нарушение баланса электролитов, например натрия или калия. При утреннем недомогании средней и тяжелой степени рекомендуются дополнительные жидкости и рецептурные лекарства.
Ваш врач расскажет о том, как часто у вас тошнота, сколько раз вас рвало, можете ли вы снизить потребление жидкости и пробовали ли вы домашние средства. Существует ряд рецептурных лекарств, которые можно безопасно принимать во время беременности от тошноты и рвоты.Ваш врач порекомендует безопасный вариант в зависимости от тяжести ваших симптомов.
Проконсультируйтесь с врачом, прежде чем принимать во время беременности какие-либо лекарства или добавки, отпускаемые без рецепта.
Если у вас гиперемезис беременных, вам может потребоваться лечение внутривенными жидкостями и лекарствами от тошноты в больнице.
Образ жизни и домашние средства
Для облегчения утреннего недомогания:
- Тщательно выбирайте продукты. Выбирайте продукты с высоким содержанием белка, низким содержанием жира и легко усваиваемые продукты, избегайте жирной, острой и жирной пищи. Мягкие продукты, такие как бананы, рис, яблочное пюре и тосты, могут легко перевариваться. Иногда полезны соленые продукты, а также продукты, содержащие имбирь, например, имбирные леденцы.
- Перекусывайте часто. Перед тем, как встать утром с постели, съешьте несколько крекеров с содовой или кусок сухого тоста. Кусайте в течение дня, вместо того, чтобы есть три больших приема пищи, чтобы ваш желудок не был переполнен.Кроме того, пустой желудок может усилить тошноту.
- Пейте много жидкости. Выпейте воды или имбирного эля. Старайтесь выпивать от шести до восьми чашек жидкости без кофеина в день.
- Обратите внимание на триггеры тошноты. Избегайте продуктов и запахов, которые усиливают тошноту.
- Подышите свежим воздухом. В хорошую погоду откройте окна дома или на рабочем месте. Ежедневно гуляйте на свежем воздухе.
- Позаботьтесь о витаминах для беременных. Если вы чувствуете тошноту после приема витаминов для беременных, принимайте витамины во время перекуса или перед сном. Если эти шаги не помогли, спросите своего врача о других способах получения железа и витаминов, необходимых во время беременности.
- Прополоскать рот после рвоты. Кислота из вашего желудка может повредить эмаль на зубах. Если можете, прополощите рот чашкой воды, смешанной с чайной ложкой пищевой соды. Это поможет нейтрализовать кислоту и защитить зубы.
Альтернативная медицина
Были предложены различные альтернативные средства от утреннего недомогания, в том числе:
- Акупрессура. Браслеты для акупрессуры можно приобрести без рецепта в большинстве аптек. Исследования браслетов для акупрессуры дали неоднозначные результаты, но некоторые женщины, похоже, находят браслеты полезными.
- Иглоукалывание. С иглоукалыванием обученный практик вводит в кожу иглы толщиной с волос.Иглоукалывание не является проверенным способом лечения утреннего недомогания, но некоторым женщинам оно кажется полезным.
- Имбирь. Травяные добавки с имбирем помогают некоторым женщинам облегчить утреннее недомогание. Большинство исследований показывают, что имбирь можно безопасно использовать во время беременности, но есть некоторые опасения, что имбирь может повлиять на половые гормоны плода.
- Гипноз. Хотя исследований по этой теме мало, некоторые женщины находят облегчение от утреннего недомогания с помощью гипноза.
- Ароматерапия. Хотя исследований по этой теме также мало, некоторые ароматы, обычно создаваемые с использованием эфирных масел (ароматерапия), могут помочь некоторым женщинам справиться с утренним недомоганием.
У некоторых женщин может возникнуть соблазн попробовать марихуану как средство от тошноты, если они живут в штате, где это разрешено законом. Тем не менее, Американский колледж акушеров и гинекологов предупреждает, что беременным женщинам не следует употреблять марихуану, поскольку влияние препарата на мать и ребенка недостаточно изучено.Кроме того, хроническое употребление марихуаны может привести к синдрому тошноты и рвоты, который называется синдромом каннабиноидной гиперемезии.
Посоветуйтесь со своим врачом, прежде чем использовать какие-либо лечебные травы или альтернативные методы лечения для облегчения утреннего недомогания.
Подготовка к приему
Обычно вы можете дождаться обычного дородового приема, чтобы поговорить со своим врачом об утреннем недомогании.
Что вы можете сделать
Чтобы подготовиться к встрече:
- Запишите все симптомы, которые у вас возникают. Включите все свои симптомы, даже если вы не думаете, что они связаны.
- Составьте список любых лекарств, витаминов и других добавок, которые вы принимаете. Запишите дозы и как часто вы их принимаете.
- По возможности попросите кого-нибудь из членов семьи или близкого друга сопровождать вас. Во время вашего визита вам может дать много информации, и бывает сложно все запомнить.
- Возьмите с собой блокнот или блокнот. Используйте его для записи важной информации во время вашего визита.
- Подумайте, какие вопросы вы зададите. Запишите их, сначала перечислив самые важные вопросы.
Некоторые основные вопросы, которые следует задать об утреннем недомогании, включают:
- Вызывает ли мои симптомы беременность или это может быть что-то еще?
- Нужны ли мне тесты?
- Будет ли у меня тошнота и рвота на протяжении всей беременности?
- Могу ли я принимать какие-либо лекарства, чтобы облегчить симптомы?
- Представляет ли утренняя тошнота какой-либо риск для моего ребенка?
- Что я могу есть или пить, чтобы избавиться от тошноты?
Не стесняйтесь задавать уточняющие вопросы, если они возникнут у вас во время приема.
Чего ожидать от врача
Некоторые потенциальные вопросы, которые может задать врач, включают:
- Как долго у вас были симптомы?
- Как часто вы испытываете приступы тошноты или рвоты?
- Насколько серьезны ваши симптомы? Вы можете подавить еду?
- Вы замечаете определенные факторы, вызывающие тошноту или рвоту?
- Вы испытываете симптомы в определенное время в течение дня или все время?
- Вы принимаете витамины для беременных? Вы регулярно принимаете какие-либо другие лекарства?
- От чего-нибудь тебе становится лучше?
- Что, если что-нибудь, заставляет вас чувствовать себя хуже?
Лечение тошноты и гиперемезиса беременных
Никакая информация, предоставленная PSS, не предлагает какой-либо лечебный курс действий.Вместо этого информация предназначена для информирования и повышения осведомленности, чтобы эти вопросы могли обсуждаться / с квалифицированными специалистами в области здравоохранения. Ответственность за любое лечение несет врач, выписавший рецепт.
Вопреки распространенному мнению, существует ряд эффективных противорвотных (противозачаточных) препаратов, которые можно принимать в первом триместре беременности. Hyperemesis Gravidarum (HG), как правило, хуже всего в первом триместре, и важно, чтобы лечение было начато без промедления.Исследования показывают, что противорвотные средства тем эффективнее, чем раньше их начать, и самые последние протоколы лечения рекомендуют быстрое вмешательство. У терапевтов есть тенденция оставлять женщин без помощи до тех пор, пока они не похудеют и не потребуют внутривенного введения жидкости для обезвоживания. Это не считается лучшей практикой. HG можно контролировать так, что не требуется стационарное лечение. Снижение веса и внутривенная инфузионная терапия не должны быть предварительными условиями ни для диагностики, ни для лечения.
К сожалению, многие врачи общей практики в Великобритании не знакомы с современными протоколами лечения HG.Если ваш терапевт не может или не хочет давать вам лекарства, и вы хотите продолжить этот вариант лечения, пожалуйста, свяжитесь с нами для получения информации. Если вы не хотите принимать рецептурные лекарства или хотите попробовать дополнительные методы лечения, ознакомьтесь с нашей информацией об альтернативных методах лечения на странице часто задаваемых вопросов.
Самые эффективные лекарства от тошноты и рвоты не лицензированы во время беременности, потому что фармацевтические компании обычно исключают беременных женщин из испытаний лекарств. Это не та ситуация, которая может измениться, поскольку фармацевтические компании не хотят рисковать судебными исками, которые могут возникнуть, если женщина, участвующая в испытании, родит ребенка с врожденным дефектом.Это не означает, что эти препараты вредны для беременности, это означает, что, хотя безопасность не была окончательно доказана, никаких доказательств вреда также обнаружено не было. Чтобы оценить их безопасность во время беременности, требуются другие источники информации, например, случаи, когда женщины принимали их, не зная, что они беременны, или когда их болезнь была настолько серьезной, что они принимали их, поскольку польза от них перевешивала возможный риск.
Тем не менее, есть ряд препаратов, которые считаются безопасными для приема во время беременности.
Многие лекарства действуют по-разному и могут дополнять друг друга; например, циклизин является антигистамином и воздействует на центр рвоты в головном мозге, тогда как домперидон воздействует на желудок, ускоряя процесс опорожнения, а также в головном мозге.
Как и при лечении большинства состояний, разумно начинать с «первой ступеньки лестницы» и двигаться вверх, если облегчение не достигается. Имеются убедительные доказательства использования циклизина (50 мг, 1 таблетка 3 раза в день) или прометазина (авомин 25 мг 1 таблетка 4 раза в день), которые очень похожи, оба являются антигистаминами или прохлоперазином (Стеметил 10 мг 3 раза в день).Если это лечение начато достаточно рано, дальнейшее лечение может не потребоваться. При второй и последующих беременностях это лечение следует использовать в качестве профилактического (принимать заранее, чтобы не заболеть), чтобы предотвратить ранее испытанную тяжесть. Он наиболее эффективен при как можно более раннем применении, но, к сожалению, при многих первых беременностях лечение часто начинается за несколько недель, и поэтому слишком поздно, чтобы лекарства « первого шага » оказали большое влияние, а это означает, что женщинам нужно двигаться дальше. к более сильным лекарствам для получения адекватного контроля симптомов.
Если вам не удается принимать лекарства перорально или вы их рвете после приема, многие из них можно принимать в форме суппозиториев (вводить в задний проход и таким образом всасываться в кровоток). Некоторые из них могут быть введены врачом сначала в виде инъекции, в надежде, что затем вы не введете следующую дозу перорально. Некоторые лекарства, такие как ондансетрон, имеют «оро-дисперсионные» версии, т. Е. Тают на языке, что некоторым женщинам легче контролировать.
Чтобы получить базовую информацию о перечисленных выше лекарствах, нажмите на название соответствующего лекарства.Однако, если вы хотите получить дополнительную информацию и прочитать исследования о различных методах лечения, обратитесь к нашему разделу ресурсов и нашей информации для специалистов в области здравоохранения.
Антигистаминные препараты — циклизин и прометазин
Торговые марки этих антигистаминных препаратов:
- Валоид (циклизин)
- Авомин (прометазин)
Большое количество данных свидетельствует о том, что антигистаминные препараты-антагонисты рецептора h2 не обладают тератогенным потенциалом для человека (тератогенный означает вредные дефекты у плода).Объединенные данные 7 рандомизированных контролируемых исследований показывают, что эти антигистаминные препараты эффективны при лечении тошноты и рвоты во время беременности. Эти антигистаминные препараты могут вызывать сонливость, и их нельзя принимать без консультации с врачом, хотя они продаются без рецепта. На то, чтобы привыкнуть к сонливому эффекту, может уйти пара недель.
Использование циклизина или прометазина в сочетании с пиридоксоном (B6) очень похоже на лекарство Xonvea, лицензированное в Великобритании.Есть данные, позволяющие предположить, что он может быть эффективным при использовании в качестве профилактического средства для женщин, у которых ранее была гиперемезис беременных. Это базовое лечение первой линии в Великобритании.
Xonvea
Xonvea — это торговая марка лекарства, отпускаемого по рецепту, которое недавно было лицензировано в Великобритании для лечения симптомов тошноты и рвоты при беременности (NVP). Он был лицензирован, потому что большое количество данных о беременных женщинах указывает на отсутствие повышенного риска врожденных дефектов при приеме доксиламина сукцината и гидрохлорида пиридоксина.Это тот же препарат, который в течение многих лет лицензировался в Канаде под названием Диклектин, а в последние несколько лет в Америке под названием Диклегис.
Xonvea выпускается в форме таблеток с медленным высвобождением. Он содержит два активных лечебных ингредиента:
- сукцинат доксиламина, который относится к группе лекарств, называемых антигистаминными средствами, и
- Пиридоксина гидрохлорид, другое название витамина B6.
Информация по технике безопасности
Как и все лекарства, Ксонвеа может вызывать побочные эффекты, хотя они возникают не у всех.Женщины очень часто чувствуют сильную усталость при приеме Ксонвеа, и женщины также могут испытывать головокружение или сухость во рту.
Не принимайте Ксонвеа, если у вас аллергия на какой-либо из ингредиентов этого лекарства или других антигистаминных препаратов (например, дифенгидрамин), или если вы принимаете лекарства от депрессии, называемые «ингибиторами моноаминоксидазы» (ИМАО).
Дополнительная информация
https://www.xonvea.co.uk/
Если вам нужна дополнительная информация о Xonvea, вы или ваш терапевт / акушерка можете связаться со службой медицинской информации Alliance Pharmaceuticals по телефону +44 (0) 1249 466 966, medinfo @ alliancepharma.co.uk
Прохлорперазин (Стеметил)
Прохлорперазин или «Стеметил» — одно из ряда препаратов, называемых фенотиазином. Проспективные и ретроспективные когортные исследования, исследования случай-контроль и исследования связи записей пациентов, подвергшихся воздействию различных и множественных фенотиазинов, не продемонстрировали повышенного риска серьезных пороков развития. Было обнаружено, что он эффективен при тошноте и рвоте во время беременности в 3 рандомизированных контролируемых испытаниях при тяжелой тошноте и рвоте во время беременности (Hyperemesis Gravidarum).Побочные эффекты включают сонливость, беспокойство и случайные дополнительные пирамидные эффекты (например, тремор, невнятную речь, беспокойство, дистресс и другие). Это лекарство также доступно как Buccastem, которое вы позволяете таять между десной и губой. Это лекарства, отпускаемые только по рецепту.
Информация от Медицинского консультативного совета по поддержке беременных:
Прием циклизина / прометазина / прохлорперазина в третьем триместре / во время родов может означать, что ребенок рождается сонливым / возбужденным, и ребенку потребуется наблюдение, как если бы медицинские работники например, вы используете петидин.
Риски невероятно редки, и вам необходимо взвесить потенциальный риск этого с преимуществами возможности есть, пить и функционировать.
Если вы обеспокоены, вы можете попросить перейти на ондансетрон, прием которого не связан с потенциальным риском.
Метоклопрамид (Максолон)
Имеется лишь ограниченная информация о его безопасности при беременности, хотя то немногое, что было опубликовано, обнадеживает. Существует очень ограниченное количество исследований, указывающих на эффективность метоклопрамида при лечении тошноты и рвоты во время беременности.Побочные эффекты включают сонливость, беспокойство и иногда дополнительные пирамидные эффекты (например, тремор, невнятную речь, беспокойство, дистресс и другие). Это лекарство только по рецепту.
В 2015 году Европейское агентство по лекарственным средствам рекомендовало назначать максолон / метоклопрамид только в течение 5 дней. Это связано с тем, что считается, что более длительные курсы с большей вероятностью будут вызывать побочные эффекты у человека, принимающего эту терапию, хотя это в основном относится к детям и пациентам старшего возраста. В частности, есть опасения, что по прошествии 5 дней увеличивается вероятность развития окулогирического криза и дистонии, что в более понятных терминах — это спазмы лицевых и скелетных мышц и головокружение.
Обратите внимание, что нет никаких новых опасений по поводу проблем с плодом, эта рекомендация касается только побочных эффектов для матери.
Ондансетрон (Зофран)
Если ваша тошнота и рвота настолько сильны, что препараты первого и второго ряда не подавили симптомы до адекватного уровня, ваш врач может назначить ондансетрон (известный также как зофран). Это относительно новое лекарство (разработанное 20 лет назад), которое первоначально использовалось для лечения тошноты и рвоты, вызванных химиотерапией, у онкологических больных, но все чаще используется при гиперемезисе беременных, и вы, вероятно, прочитаете об этом на интернет-форумах и на сайтах.
Исследования, касающиеся безопасности этого препарата, расширяются. Недавнее, хорошо проведенное исследование, проведенное Huybrechts и соавт. (2018), рассматривало 88 467 беременностей, при которых ондансетрон применялся в первом триместре. Если не обнаружено связи с сердечными или врожденными пороками развития и очень незначительное возможное увеличение риска у детей с заячьей губой с волчьей пастью или без нее. Этот риск в реальном выражении равен 3 дополнительным младенцам на 10 000, имеющим расщелину ротовой полости (базовый уровень в нормальной популяции составляет 7-10 младенцев на 10 000).Важно отметить, что это возможная связь, а не определенная причина расщелины губы / неба, и могут быть другие причины этой связи, например, дефицит фолиевой кислоты у женщин, нуждающихся в ондансетроне. Это исследование обнадеживает, и для женщин, у которых симптомы тяжелые и не контролируются препаратами первого ряда, дает уверенность в том, что риски, связанные с приемом ондансетрона, очень малы.
Это недавнее исследование основано на предыдущих исследованиях, таких как Pasternak et al (2013), в которых изучались 1233 женщины, получавшие ондансетрон в период с 7 по 12 неделю беременности (от LMP), и сравнивался уровень врожденных дефектов с показателем 4932 женщин, не получавших ондансетрон.Они обнаружили, что уровень врожденных дефектов составлял 2,9% при рождении для обеих групп. Обзор литературы показал, что исходный риск серьезного врожденного порока при рождении составляет 1-3% для всех беременностей, что согласуется с данными этого исследования. В другом исследовании, проведенном в Канаде программой Motherisk, изучались исходы для плода у матерей, которые принимали ондансетрон, а также у матерей, принимавших другие противорвотные средства, и сравнивались их с исходным уровнем врожденных дефектов. Было обнаружено, что не было увеличения частоты врожденных дефектов у матерей, принимавших ондансетрон.Все вместе это исследование обнадеживает, но нам все еще нужно больше, чтобы прояснить возможную связь с расщелинами полости рта
Это лекарство только по рецепту, побочные эффекты включают запор и головные боли. Его можно принимать перорально, в виде инъекции, в виде суппозитория (внутри прямой кишки) или в виде таблетки «ородисперсия» (таять на языке).
Домперидон (Мотилиум)
Домперидон ускоряет прохождение пищи через желудок в кишечник, что предотвращает тошноту и рвоту.Это также предотвращает неправильное прохождение пищи через желудок и, таким образом, может предотвратить рефлюкс. Домперидон блокирует дофаминовые рецепторы, обнаруженные в области мозга, известной как триггерная зона хеморецепторов (CTZ). CTZ активируется нервными сообщениями из желудка, когда присутствует раздражитель или когда в кровотоке присутствуют определенные химические вещества, такие как гормоны беременности. После активации сообщения отправляются в центр рвоты, который отправляет сообщения в кишечник и вызывает рвоту. Блокируя дофаминовые рецепторы в CTZ, домперидон предотвращает передачу сообщений о тошноте в центр рвоты и, в свою очередь, уменьшает тошноту и рвоту.
Как и многие другие методы лечения, упомянутые здесь, безопасность домперидона не была подтверждена надлежащими медицинскими исследованиями. Тем не менее, он использовался в течение ряда лет во время беременности, и до сих пор не сообщалось о неблагоприятном воздействии на плод. Как и в случае со всеми этими видами лечения, их использование должно быть ограничено случаями, когда лечение первой линии не смогло подавить симптомы, а преимущества дальнейшего лечения перевесили бы риски для плода.
Как и метоклопрамид, домперидон может подходить только для краткосрочного использования из-за рекомендаций Европейского агентства по лекарственным средствам относительно длительного использования и связи с проблемами сердца, однако этот совет в основном относится к людям старше 60 лет или тем, кто уже принимает определенные сердечные препараты.
Домперидон можно вводить в виде суппозиториев (в прямую кишку), который некоторым женщинам может быть легче проглотить перорально.
Кортикостероиды (преднизолон)
Появляется все больше доказательств использования стероидов для лечения более тяжелой части спектра тошноты и рвоты, известной как Hyperemesis Gravidarum. Стероиды использовались в течение ряда лет беременности при таких состояниях, как острая астма и болезнь Крона. Может быть небольшой повышенный риск расщепления ротовой полости, связанный с использованием кортикостероидов, и многие авторитетные источники говорят, что их не следует использовать для лечения тошноты и рвоты во время беременности в первые 12 недель беременности, однако недавние исследования ставят это под сомнение. теоретические риски следует сопоставить с рисками недоедания и обезвоживания.Появляются новые данные об эффективности кортикостероидов для лечения тяжелой и стойкой тошноты и рвоты во время беременности и гиперемезиса беременных. Кортикостероиды необходимо назначать под наблюдением врача. Обычно их начинают в больнице внутривенно с высокой дозы, а затем постепенно снижают в течение нескольких недель.
Длительный прием стероидов может иметь побочные эффекты для мам, как и у любого человека, принимающего их в течение длительного периода, и эти риски следует обсудить с врачом, если вам нужно принимать их более нескольких недель.
Если ваша гиперемезис настолько серьезна, что вы подумываете о прерывании беременности, ваш врач должен сначала попробовать стероиды.
Терапевтическое прерывание
К сожалению, многие женщины, у которых наблюдается гиперемезис беременных, на каком-то этапе беременности рассматривают прерывание беременности как лечение, и Американский фонд исследований гиперемезиса обнаружил, что более 10% беременностей, осложненных гиперемезисом беременных, были прерваны.Здесь, в Великобритании, проведенное нами крупномасштабное исследование показало, что прерывание беременности прервали 9% женщин. Чаще всего это происходит из-за неадекватного лечения симптомов и отсутствия поддержки и понимания со стороны медицинских работников, работодателей и широкой общественности. Если вы рассматриваете возможность прерывания лечения, пожалуйста, сначала свяжитесь с нами, чтобы изучить все варианты лечения.
В нашей сети поддержки есть несколько женщин, которые сами уволились из-за гиперемезиса, и на нашем форуме также есть раздел, чтобы помочь женщинам, потерявшим детей из-за гиперемезиса беременных.Вы также можете прочитать наш отчет об опыте женщин по прерыванию беременности из-за гиперемезиса беременных здесь.
Внутривенные жидкости
Внутривенные (IV, что означает непосредственно в вену) жидкости вводятся для коррекции обезвоживания, а лекарства можно вводить через IV порт, когда пероральные лекарства не переносятся.
К сожалению, многие врачи и больницы полагаются на определение кетонов в моче, чтобы определить необходимость внутривенного введения жидкости. Однако систематический обзор показал, что кетоны не коррелируют с тяжестью HG и не являются показателем обезвоживания.Признаки и симптомы обезвоживания следует оценивать так же, как и у небеременных или беременных пациенток с любым другим заболеванием. Например, оценка потребления жидкости и диуреза, тургора кожи, сухости слизистых оболочек, головокружения, тахикардии, снижения артериального давления и т. Д. Женщины с HG, у которых наблюдаются признаки обезвоживания, вряд ли смогут в достаточной мере восстановить себя из-за постоянного и постоянного характера состояния, поэтому порог для внутривенной регидратации жидкости должен быть низким.
Хотя внутривенная терапия является обычным явлением и некоторые врачи предпочли бы неоднократно прописывать беременным женщинам внутривенные жидкости, а не лекарства, они не лишены риска. Основной риск, связанный с внутривенной терапией, связан с канюляцией. Кровь и жидкости могут просачиваться в окружающие ткани, вызывая повреждение и боль. Повторные катетеризации могут привести к разрушению вены рубцовой тканью, что делает невозможным дальнейшее проведение катетеризации. Инфекция представляет собой риск, и во времена существования устойчивых к антибиотикам штаммов бактерий, таких как MRSA, лечение инфекции может быть затруднено.Следовательно, женщин, которым требуется регидратация внутривенно, также следует лечить соответствующими лекарствами от болезней, чтобы уменьшить потребность в повторных внутривенных вливаниях.
Однако внутривенное замещение жидкости остается эффективным средством лечения обезвоживания, которое на самом деле может вызвать тошноту и рвоту. Женщины часто чувствуют временное, но эффективное облегчение от нескольких пакетов с внутривенной жидкостью.
В последнее время в сельских районах по всему Соединенному Королевству все чаще стали предлагаться услуги по внутривенному введению жидкостей на дому, что является захватывающим событием для людей, страдающих ГГ, для которых поездка в больницу и из палаты и в палату может вызывать беспокойство и усугубление ситуации. симптомов.В частности, новаторская служба, возглавляемая общинной медсестрой Эммой Моксхэм, недалеко от Бата на юго-западе Англии, уже около 3 лет успешно проводит внутривенные вливания для женщин с ГГ, и интерес к этой службе растет и в других областях. Узнайте больше о внутривенном введении в домашних условиях.
В центральных районах города наблюдается все большая тенденция к использованию дневных клиник для внутривенных вливаний, где пациенты с гиперемезией могут быстро регидратироваться в течение дня и возвращаться домой вечером.
Узнайте, есть ли в вашем районе дневное отделение HG
Немедикаментозные средства — имбирь
Вывод из 6 рандомизированных контролируемых испытаний с общим количеством участников 675 заключался в том, что экстракт имбиря в дозе 1000 мг в день может быть эффективным средством лечения невирапина.Однако небольшого числа пациенток в этих исследованиях, получавших имбирь (n = 303), могло быть недостаточно, чтобы должным образом проверить безопасность имбиря в отношении исхода беременности. Имбирь является нерегулируемым пищевым продуктом, и большинство доступных препаратов имеют разную чистоту и состав, поэтому доза неизвестна. Побочные эффекты включают изжогу и ингибирование тромбоксансинтетазы, то есть ингибирование агрегации тромбоцитов.
Исследование, проведенное через нашу благотворительную организацию с участием более 500 женщин, которым предлагали имбирь и принимали имбирь от гиперемезиса беременных, показало, что это было неэффективно и могло причинить вред.Имбирь не только вызывает неприятные побочные эффекты, которые могут усугубить симптомы, но и психологическое воздействие повторного приема имбиря очень пагубно сказывается на самочувствии. Когда медицинские работники рекомендовали имбирь женщинам с доверием HG и уверенностью в себе, женщины остались без внимания.
Иглоукалывание и акупрессура
Стимуляция точки P6, расположенной на три пальца выше запястья, уже много лет используется для лечения тошноты, вызванной множеством причин.Неслепые рандомизированные исследования показали снижение продолжающейся тошноты как минимум на 50%. Повязки на запястье (например, Sea Bands), которые оказывают давление, могут быть простым способом стимуляции точки P6. Нет никаких теоретических опасений относительно безопасности точечного массажа во время беременности. Длительное использование на протяжении всей беременности может вызвать незначительные шрамы на запястьях.
Понимание риска
Риск рождения ребенка с врожденной аномалией — разница между относительным и абсолютным риском
Испугались ли вы, когда прочитали что-то, в котором говорится: «Прием препарата X для облегчения симптомов тяжелой болезни при беременности увеличивает риск врожденной патологии вашего ребенка на 50%»? Это увеличение «относительного риска»
Это помогает понять, что увеличение относительного риска на 50% при небольшом абсолютном риске все еще является небольшим «абсолютным» риском.
Риск рождения ребенка с ЛЮБОЙ врожденной аномалией оценивается как около 5% или 50 на 1000 рождений. Некоторые из этих аномалий незначительны, например, пятна кожи, аномалии пальцев рук и ног и т. Д. Частота серьезных врожденных аномалий указывается как 2-3% или 20-30 на 1000 рождений.
Приведенные показатели тяжелых врожденных аномалий составляют около: —
- Проблемы с сердцем 6 на 1000
- Пороки конечностей 4 на 1000
- Проблемы центральной нервной системы (ЦНС) 2 на 1000
- Расщелина губы и неба 2 на 1000
Давайте воспользуемся этими цифрами, чтобы проиллюстрировать, как 1000 женщин принимают препарат X для лечения тяжелых симптомов беременности, при этом считается, что прием препарата X увеличивает риск рождения ребенка с расщелиной губы и неба на 50%.Основные системы органов плода развиваются в первые 12 недель после последней менструации (LMP) беременности. Таким образом, прием препарата X в первые 12 недель после LMP может вызвать аномалии плода. Лекарства, принимаемые после 12 недель, обычно не могут вызвать серьезных врожденных аномалий в какой-либо основной системе органов, потому что они уже полностью развиты.
Среди этих 1000 женщин, принимающих препарат X, по сравнению с 1000 женщин, не принимающих препарат X
Выпуск | Принимая наркотики X | Не принимаю наркотики X |
|---|---|---|
Младенцы, рожденные с проблемами сердца | 6 | 6 |
Пороки конечностей | 4 | 4 |
Проблемы с ЦНС | 2 | 2 |
Расщелина губы и неба | 3 | 2 |
Таким образом, лекарство X, которое, как считается, увеличивает риск возникновения расщелины губы и неба на 50%, может привести к рождению 1 дополнительного ребенка с расщелиной на каждые 1000 женщин, принимающих его для контроля своих тяжелых симптомов болезни при беременности до 12 недель беременности.Если лекарство X действительно помогает справиться с их симптомами, мы могли бы ожидать, что некоторым женщинам не придется прерывать беременность, а также сделать беременность более управляемой. Кроме того, поскольку тяжелые формы невирапина и гормона роста не лишены собственных рисков, когда женщины сильно недоедают или обезвоживаются во время беременности или подвергаются высокому уровню стресса, риски приема препарата X должны быть сбалансированы с рисками серьезного недомогания.
Лекарства для облегчения утреннего недомогания
Лекарства от утреннего недомогания обычно являются последним средством.Есть много немедикаментозных средств, которые вы должны попробовать, прежде чем искать лекарства от утреннего недомогания. Если это не поможет, вам следует поговорить с вашей акушеркой или врачом о применении лекарств от утреннего недомогания, которые помогут вам преодолеть худшее из них.
Хорошая новость заключается в том, что женщинам с тяжелыми заболеваниями доступна помощь. Фактически, существует два типа лекарств от утреннего недомогания: лекарства, отпускаемые без рецепта, и лекарства, отпускаемые по рецепту. Единственное лекарство для вас — это то, которое выбираете вы и ваш врач.
Что такое утреннее недомогание?
Лекарства от утреннего недомогания, отпускаемые без рецепта
Лекарства, отпускаемые без рецепта, не требуют рецепта. Это не означает, что вы не должны использовать рекомендации практикующего врача для дородового ухода. Существует не одна таблетка от утреннего недомогания, которую можно принять, чтобы избавиться от тошноты и рвоты, но некоторые из них были полезны некоторым людям.
- Витамин B6
- Лекарства от рефлюкса (Пепцид)
- Emetrol
- Unisom Nighttime Sleep Aid (, а не SleepGels) в сочетании с витамином B6
- Некоторые растительные вещества, например имбирь
Несмотря на то, что некоторые продукты от утреннего недомогания не требуют рецепта от вашего лечащего врача, всегда всегда сообщайте своему врачу о своих симптомах и о любых продуктах, которые вы принимаете для их облегчения.
Лекарства от утреннего недомогания, отпускаемые по рецепту
Если вы действительно боретесь, и другие безрецептурные таблетки от утреннего недомогания не помогли, ваш врач может решить, что лекарства, отпускаемые по рецепту, — лучший вариант для вас.
- Diclegis
- Зофран (дорогой, не всегда покрывается страховкой)
- Фенерган (в форме таблеток и суппозиториев)
- Compazine
- Реглан (метоклопрамид)
- Кортикостероиды (дексаметазон)
Существуют также препараты для внутривенного введения и другие препараты, используемые для лечения гиперемезиса беременных, тяжелой утренней тошноты, часто требующей госпитализации.Взаимодействие с другими людьми
«Без лекарств я бы не смогла продолжить», — объясняет одна мама. «Это действительно была палочка-выручалочка. Я была буквально через несколько часов после того, как попала в больницу».
Лекарства не используются на протяжении всей беременности, если симптомы не сохраняются так долго. Вы и ваш врач можете обсудить, какой план лучше всего подходит для вашей беременности.
Лекарства — последняя линия защиты для большинства матерей и практикующих врачей. Первый триместр, когда чаще всего возникает утреннее недомогание, — это очень сложное время с точки зрения развития плода.Вы хотите избежать как можно большего числа медицинских вмешательств, сохраняя при этом возможность поддерживать свою жизнь и работу таким образом, чтобы это было удобно для вашей семьи.
Если лекарство оказалось для вас правильным путем, постарайтесь не беспокоиться об этом после того, как решение будет принято. Постарайтесь расслабиться, зная, что вы провели свое исследование, и надейтесь, что вы получите некоторое облегчение от лекарства от утренней тошноты.
Список из 7 лекарств от тошноты / рвоты по сравнению с
Другие имена: Утренняя болезнь; NVP
О тошноте / рвоте при беременности
Тошнота — это чувство позывов к рвоте.При рвоте или рвоте содержимое желудка выталкивается вверх через пищевод и выходит изо рта. Беременность — частая причина тошноты и рвоты, более известная как утреннее недомогание.
Лекарства, применяемые для лечения тошноты / рвоты при беременности
Следующий список лекарств так или иначе связаны с этим заболеванием или используются для его лечения.
Название препарата | Рейтинг | Отзывы | Мероприятия & квест; | Rx / OTC | Беременность | CSA | Спирт |
|---|---|---|---|---|---|---|---|
Посмотреть информацию о Diclegis Diclegis | 6.9 | 103 отзыва | Rx | А | N | Икс | |
Общее название: доксиламин / пиридоксин системный Класс препарата: Для потребителей: Для профессионалов: | |||||||
Просмотр информации о доксиламине / пиридоксине доксиламин / пиридоксин | 7.3 | 140 отзывов | Rx | А | N | Икс | |
Общее название: доксиламин / пиридоксин системный Бренды: Диклегис, Bonjesta Класс препарата: Для потребителей: Для профессионалов: | |||||||
Посмотреть информацию о Bonjesta Bonjesta | 7.6 | 26 отзывов | Rx | А | N | Икс | |
Общее название: доксиламин / пиридоксин системный Класс препарата: Для потребителей: Для профессионалов: | |||||||
Просмотр информации о кальции / фолиевой кислоте / имбире / пиридоксине кальций / фолиевая кислота / имбирь / пиридоксин | Показатель | Добавить отзыв | Rx | N | N | ||
Общее название: кальций / фолиевая кислота / имбирь / пиридоксин системный Бренды: Зингибер, B-Nexa, Фокалгин-Б Класс препарата: Для потребителей: | |||||||
Посмотреть информацию о Zingiber Зингибер | Показатель | Добавить отзыв | Rx | N | N | ||
Общее название: кальций / фолиевая кислота / имбирь / пиридоксин системный Класс препарата: Для потребителей: Для профессионалов: | |||||||
Просмотреть информацию о B-Nexa B-Nexa | Показатель | Добавить отзыв | Rx | N | N | ||
Общее название: кальций / фолиевая кислота / имбирь / пиридоксин системный Класс препарата: Для потребителей: Для профессионалов: | |||||||
Просмотреть информацию о Фокалгин-Б Фокалгин-Б | Показатель | Добавить отзыв | Rx | N | N | ||
Общее название: кальций / фолиевая кислота / имбирь / пиридоксин системный Класс препарата: Для потребителей: Для профессионалов: | |||||||
Узнать больше о тошноте / рвоте при беременности
IBM Watson Micromedex
Mayo Clinic Ссылка
Легенда
| Рейтинг | Для оценки пользователей спрашивали, насколько эффективным они нашли лекарство с учетом положительных / побочных эффектов и простоты использования (1 = неэффективно, 10 = наиболее эффективно). |
|---|---|
| Активность | Активность основана на недавних действиях посетителей сайта по отношению к другим лекарствам в списке. |
| Rx | Только по рецепту. |
| ОТС | Без рецепта. |
| Rx / OTC | По рецепту или без рецепта. |
| Не по назначению | Это лекарство не может быть одобрено FDA для лечения этого состояния. |
| EUA | Разрешение на использование в чрезвычайных ситуациях (EUA) позволяет FDA разрешать использование неутвержденных медицинских продуктов или несанкционированного использования одобренных медицинских продуктов в объявленной чрезвычайной ситуации в области общественного здравоохранения, когда нет адекватных, одобренных и доступных альтернатив. |
| Категория беременности | |
|---|---|
| A | Адекватные и хорошо контролируемые исследования не смогли продемонстрировать риск для плода в первом триместре беременности (и нет доказательств риска в более поздних триместрах). |
| B | Исследования репродукции животных не смогли продемонстрировать риск для плода, и нет адекватных и хорошо контролируемых исследований на беременных женщинах. |
| С | Исследования репродукции животных показали неблагоприятное воздействие на плод, и нет адекватных и хорошо контролируемых исследований на людях, но потенциальные преимущества могут потребовать применения у беременных женщин, несмотря на потенциальные риски. |
| D | Имеются положительные доказательства риска для плода у человека, основанные на данных о побочных реакциях, полученных в результате исследований или маркетингового опыта или исследований на людях, но потенциальные преимущества могут потребовать применения у беременных женщин, несмотря на потенциальные риски. |
| х | Исследования на животных или людях продемонстрировали аномалии плода и / или есть положительные доказательства риска для плода у человека, основанные на данных о побочных реакциях из исследовательского или маркетингового опыта, и риски, связанные с использованием у беременных женщин, явно перевешивают потенциальную пользу. |
| N | FDA не классифицировало препарат. |
| Закон о контролируемых веществах (CSA) Приложение | |
|---|---|
| N | Не подпадает под действие Закона о контролируемых веществах. |
| 1 | Имеет высокий потенциал для злоупотреблений. В настоящее время не применяется в медицинских целях в США. Отсутствуют общепринятые меры безопасности при использовании под медицинским наблюдением. |
| 2 | Имеет высокий потенциал для злоупотреблений. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах или в настоящее время принятое медицинское использование с серьезными ограничениями. Жестокое обращение может привести к серьезной психологической или физической зависимости. |
| 3 | Имеет меньшую вероятность злоупотребления, чем те, которые указаны в таблицах 1 и 2. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах. Злоупотребление может привести к умеренной или низкой физической зависимости или высокой психологической зависимости. |
| 4 | Имеет низкий потенциал злоупотребления по сравнению с теми, которые указаны в таблице 3. В настоящее время он широко используется в медицинских целях в США. Злоупотребление может привести к ограниченной физической или психологической зависимости по сравнению с теми, которые указаны в Таблице 3. |
| 5 | Имеет низкий потенциал злоупотребления по сравнению с теми, которые указаны в таблице 4. В настоящее время разрешено медицинское использование в лечении в Соединенных Штатах. Жестокое обращение может привести к ограниченной физической или психологической зависимости по сравнению с теми, которые указаны в таблице 4. |
| Спирт | |
|---|---|
| X | Взаимодействует с алкоголем. |
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Тошнота и рвота при беременности
1. Гэдсби Р.,
Барни-Адсхед А.М.,
Джаггер К.
Проспективное исследование тошноты и рвоты во время беременности. Br J Gen Pract .
1993; 43: 245–8 ….
2. Semmens JP.
Женская сексуальность и жизненные ситуации. Этиологический психосоциально-сексуальный профиль увеличения веса, тошноты и рвоты во время беременности. Акушерский гинекол .
1971; 38: 555–63.
3. Вейгель ММ,
Weigel RM.
Связь репродуктивного анамнеза, демографических факторов, употребления алкоголя и табака с риском развития тошноты и рвоты на ранних сроках беременности. Am J Epidemiol .
1988; 127: 562–70.
4. Fairweather DV.
Тошнота и рвота при беременности. Am J Obstet Gynecol .
1968; 102: 135–75.
5. Goodwin TM.
Гиперемезис беременных. Clin Obstet Gynecol .1998. 41: 597–605.
6. Уолш Дж. У.,
Хаслер В.Л.,
Ньюджент СЕ,
Овьянг К.
Прогестерон и эстроген являются потенциальными медиаторами желудочных медленноволновых аритмий при тошноте во время беременности. Ам Дж. Физиол .
1996; 270 (3 п. 1): G506–14.
7. Broussard CN,
Richter JE.
Тошнота и рвота при беременности. Гастроэнтерол Clin North Am .
1998. 27: 123–51.
8. Массон Г.М.,
Энтони Ф,
Чау Э.Уровни хорионического гонадотропина (ХГЧ), швангершафтпротеина 1 (SP1), прогестерона и эстрадиола в сыворотке крови у пациентов с тошнотой и рвотой на ранних сроках беременности. Br J Obstet Gynaecol .
1985; 92: 211–5.
9. Соулз MR,
Хьюз CL младший,
Гарсия Х.А.,
Ливенгуд Чемпион,
Пристовский М.Р.,
Александр Е 3d.
Тошнота и рвота при беременности: роль хорионического гонадотропина человека и 17-гидроксипрогестерона. Акушерский гинекол .1980; 55: 696–700.
10. Хаякава С.,
Накадзима Н,
Карасаки-Сузуки М,
Ёсинага H,
Аракава Y,
Сато К.,
и другие.
Частое присутствие генома Helicobacter pylori в слюне пациентов с гиперемезией беременных. Ам Дж. Перинатол .
2000; 17: 243–7.
11. Brandes JM.
Тошнота и рвота в первом триместре в связи с исходом беременности. Акушерский гинекол .
1967. 30: 427–31.
12. Ярнфельт-Самсиоэ А,
Самсиоэ Г,
Велиндер GM.
Тошнота и рвота во время беременности — вклад в ее эпидемиологию. Гинекол Обстет Инвест .
1983; 16: 221–9.
13. Чжан Дж.,
Цай WW.
Сильная рвота во время беременности: антенатальные корреляты и исходы для плода. Эпидемиология .
1991; 2: 454–7.
14. Дерево П,
Мюррей А,
Синха Б,
Годли М,
Goldsmith HJ.
Энцефалопатия Вернике, вызванная гиперемезисом беременных.Отчеты о случаях. Br J Obstet Gynaecol .
1983; 90: 583–6.
15. Брутто S,
Весы C,
Чекутти А.
Потеря веса матери, связанная с гиперемезисом беременных: предиктор исхода для плода. Am J Obstet Gynecol .
1989; 160: 906–9.
16. Джуэлл Д,
Молодой Г.
Вмешательства при тошноте и рвоте на ранних сроках беременности. Кокрановская база данных Syst Rev .
2002; (1): CD000145.
17. Хайд Э.
Точечный массаж при утренней тошноте.Контролируемое клиническое испытание. J Медсестра-акушерка .
1989; 34: 171–8.
18. де Алоизио Д,
Penacchioni P.
Контроль утреннего недомогания на ранних сроках беременности с помощью точечного массажа Нэйгуань. Акушерский гинекол .
1992; 80: 852–4.
19. Vickers AJ.
Может ли иглоукалывание оказывать определенное влияние на здоровье? Систематический обзор испытаний противорвотных иглоукалываний. J R Soc Med .
1996; 89: 303–11.
20. О’Брайен Б.,
Релеа MJ,
Таерум Т.Эффективность точечного массажа P6 при лечении тошноты и рвоты во время беременности. Am J Obstet Gynecol .
1996; 174: 708–15.
21. Фишер-Расмуссен В,
Кьяер СК,
Даль С,
Аспинг У.
Имбирь лечение гиперемезиса беременных. евро J Obstet Gynecol Reprod Biol .
1991; 38: 19–24.
22. Бэкон Дж.
Имбирь от тошноты и рвоты при беременности; предостережение из-за его активности тромбоксансинтетазы и влияния на связывание тестостерона [Письмо]. евро J Obstet Gynecol Reprod Biol .
1991; 42: 163–4.
23. Mazzotta P,
Маги Л.А.
Оценка риска и пользы фармакологических и нефармакологических методов лечения тошноты и рвоты во время беременности. Наркотики .
2000; 59: 781–800.
24. Саакян В,
Роуз Д,
Ламели S,
Роза N,
Нибил Дж.
Витамин B6 — эффективное средство от тошноты и рвоты во время беременности: рандомизированное двойное слепое плацебо-контролируемое исследование. Акушерский гинекол .
1991; 78: 33–6.
25. Леатем А.
Безопасность и эффективность противорвотных средств, используемых для лечения тошноты и рвоты во время беременности. Клин Фарм .
1986; 5: 660–8.
26. Салливан, Калифорния,
Джонсон, Калифорния,
Плотва H,
Мартин Р.В.,
Стюарт Д.К.,
Моррисон JC.
Пилотное исследование внутривенного введения ондансетрона при гиперемезисе беременных. Am J Obstet Gynecol .
1996. 174: 1565–8.
27. Rumeau-Rouquette C,
Goujard J,
Уэль Г.Возможный тератогенный эффект фенотиазинов у человека. Тератология .
1977; 15: 57–64.
28. Миклович Л,
ван ден Берг Б.Дж.
Оценка тератогенности некоторых противокашлевых препаратов. Am J Obstet Gynecol .
1976; 125: 244–8.
29. Nageotte MP,
Бриггс Г.Г.,
Башни CV,
Асрат Т.
Дроперидол и дифенгидрамин в лечении гиперемезиса беременных. Am J Obstet Gynecol .1996; 174: 1801–5.
30. Саксен И.
Расщелина неба и прием дифенгидрамина матерью [Письмо]. Ланцет .
1974; 1 (7854): 407–8.
31. Аселтон П.,
Джик Х,
Милунский А,
Хантер-младший,
Стергачис А.
Прием наркотиков в первом триместре и врожденные патологии. Акушерский гинекол .
1985; 65: 451–5.
32. Харрингтон Р.А.,
Гамильтон CW,
Брогден Р.Н.,
Линкевич Я.А.,
Романкевич Я.А.,
Каблук RC.Метоклопрамид. Обновленный обзор его фармакологических свойств и клинического использования. Наркотики .
1983; 25: 451–94.
33. Safari HR,
Фассетт MJ,
Саутер IC,
Алсулман О.М.,
Goodwin TM.
Эффективность метилпреднизолона в лечении гиперемезиса беременных: рандомизированное двойное слепое контролируемое исследование. Am J Obstet Gynecol .
1998. 179: 921–4.
34. Park-Wyllie L,
Маццотта П.,
Пастушак А,
Моретти МЭ,
Бейк Л,
Ханнисетт L,
и другие.Врожденные дефекты после воздействия кортикостероидов на мать: проспективное когортное исследование и метаанализ эпидемиологических исследований. Тератология .
2000; 62: 385–92.
35. Грин С.М., изд. Карманная фармакопея Тараскона. Лома Линда, Калифорния: Тараскон, 2002.
36. Справочник врачей по лекарствам, отпускаемым без рецепта, и диетическим добавкам. 22 изд. Монтваль, Нью-Джерси: Медицинская экономика, 2001.
37. База данных Reprotox. Бендектин. Получено 4 апреля 2003 г. с сайта www.reprotox.org/samples/1035.



 Характерна упорная тошнота. Наступает обезвоживание организма, уменьшение массы тела на 3 – 5 кг (6% от исходной массы). Общее состояние беременных ухудшается. Будущие мамы жалуются на слабость, апатию, отмечается плаксивость, иногда депрессия. Кожа бледная, сухая, язык обложен белым налетом, может отмечаться желтушность кожи.
Характерна упорная тошнота. Наступает обезвоживание организма, уменьшение массы тела на 3 – 5 кг (6% от исходной массы). Общее состояние беременных ухудшается. Будущие мамы жалуются на слабость, апатию, отмечается плаксивость, иногда депрессия. Кожа бледная, сухая, язык обложен белым налетом, может отмечаться желтушность кожи.